Cos'è l'inseminazione artificiale in ginecologia. Cosa si può e cosa non si può fare durante l’inseminazione? Inseminazione artificiale con stimolazione dell'ovulazione
L'inseminazione intrauterina è una tecnologia riproduttiva in cui lo sperma viene prelevato da un uomo e inserito nell'utero di una donna. Non esiste alcun contatto sessuale. Questo metodo è praticato nel nostro Paese dal 2003. Parleremo delle sue caratteristiche e del processo stesso in questo articolo.
L'inseminazione intrauterina viene utilizzata per ottenere una gravidanza, che per determinati motivi non può verificarsi. La procedura stessa è l'inseminazione artificiale di una donna con sperma. Non esiste un rapporto sessuale classico.
L'inseminazione può essere effettuata utilizzando biomateriale fresco o congelato. Lo sperma viene iniettato direttamente nella cavità uterina, bypassando la vagina stessa e il canale cervicale.
L'inseminazione intrauterina viene eseguita senza anestesia. Non ha gravi effetti negativi sul corpo di una donna. Per l'inseminazione non è necessario il ricovero ospedaliero della donna.
Tipi di inseminazione intrauterina
A seconda del materiale biologico utilizzato, può essere:
- Inseminazione con lo sperma del marito.
- Inseminazione con sperma di donatore.
Se si utilizza l'inseminazione intrauterina con sperma di donatore, si tratta di materiale precongelato o congelato già pronto. Viene conservato in apposite cassette per circa sei mesi. Questo periodo ci permette di identificare alcune malattie dello sperma che non sono state identificate durante il test.
Se viene utilizzato il materiale, il marito della paziente deve dare il suo consenso scritto alla procedura.
Il processo di inseminazione stesso può:
- Accompagnato da stimolazione ormonale.
- Non accompagnato da stimolazione ormonale (con ciclo naturale).
La stimolazione ormonale non è prescritta alle giovani donne che hanno un ciclo regolare e stanno ovulando. Gli ormoni aumentano il numero dei follicoli, ma portano a uno squilibrio ormonale e a gravidanze multiple. La terapia ormonale rende la procedura IUI molto più costosa.
Lo sperma può essere iniettato:
- Nella vagina.
- Ci sono segni sul collo.
- Nella cavità uterina.
L'ultimo metodo è il più efficace.

Indicazioni
L'inseminazione intrauterina è prescritta alle coppie di un determinato gruppo. Viene utilizzato principalmente quando una donna è sterile. Per la IUI devono essere esaminati due partecipanti alla procedura.
Il metodo di inseminazione intrauterina viene utilizzato nei seguenti casi:
- Attività spermatica insufficiente in un uomo. Qui, lo sperma non può raggiungere l'ovulo e muore mentre è ancora nella vagina. La patologia può avere le seguenti cause: infezioni gravi, stress intenso, ambiente malsano e stress costante.
- Disfunzione erettile o disturbo dell'eiaculazione. Il fenomeno può essere osservato abbastanza spesso. Come risultato di questa patologia, un uomo soffre di impotenza assoluta o temporanea. Se l'uomo non può essere curato, l'inseminazione intrauterina darà alla coppia la possibilità di avere un figlio.
- Oncologia in un uomo. Se un uomo è stato sottoposto a chemioterapia, la qualità del suo sperma diminuisce in modo significativo. Gli esperti consigliano di sottoporre il materiale biologico al congelamento prima dell'irradiazione.
- Alta viscosità del plasma negli spermatozoi.
- Fenomeni anormali nello sviluppo del pene.
- Incompatibilità immunologica. È osservato in casi molto rari. L'incompatibilità si riferisce alla presenza di anticorpi in una donna contro lo sperma. Il sistema immunitario estingue le cellule vitali prima che raggiungano l'uovo.
- Vaginismo femminile. Il vaginismo si riferisce alle azioni contrattili dei muscoli vaginali. Porta all'incapacità di avere rapporti sessuali o a forti dolori in una donna. In questo caso, non solo l’inseminazione intrauterina, ma anche il consiglio di uno psicologo può aiutare la coppia. Uno specialista aiuterà a identificare l'origine del problema e insegnerà alla donna a rilassarsi durante il rapporto sessuale.
- Mancanza di ovulazione in una donna. In questo caso, la donna è infertilità a lungo termine. Il secondo partner di solito ha un buon numero di spermatozoi.
- Infertilità, la cui causa non può essere determinata.
- Una donna è allergica allo sperma.
L'inseminazione viene effettuata se una donna non ha un partner sessuale regolare. Qui ovviamente viene utilizzato materiale biologico proveniente da un donatore. Il suo sperma viene utilizzato anche in caso di ridotta motilità spermatica del marito, di eiaculazione malsana e anche se i genetisti hanno dato alla coppia una prognosi sfavorevole.

Controindicazioni
La IUI ha le sue controindicazioni:
- Ostruzione completa delle tube di Falloppio. In questo caso non sarà possibile consegnare fisicamente lo sperma nel posto giusto.
- Non è possibile rimanere incinta artificialmente o naturalmente se una donna ha il cancro.
- La dimensione dell’utero del paziente arriva fino a 35 mm.
- Il paziente ha patologie della cervice o del canale cervicale.
- Una donna è malata di infezioni trasmesse sessualmente.
- Una donna ha fibromi o polipi.
- La donna ha uno stato premestruale (qui dovremmo parlare di controindicazioni temporanee).
Come viene eseguita l'inseminazione intrauterina?
Esistono diverse condizioni per la procedura IUI:
- La prima condizione: la donna deve ovulare.
- La seconda condizione: l'uomo deve avere una quantità sufficiente di sperma. Allo stesso tempo, lo sperma deve avere una mobilità buona e sana. Questa condizione viene valutata utilizzando uno spermogramma.
La procedura viene eseguita in un ciclo naturale o stimolato dagli ormoni. Tuttavia, i partner vengono inizialmente esaminati per identificare anomalie di salute.
La donna viene sottoposta ai seguenti esami:
- Analisi ormonale.
- Test per la rosolia. Questa malattia rappresenta una minaccia per la vita del feto, varie deformità e patologie. Pertanto, la possibilità di rosolia deve essere esclusa prima della gravidanza.
- Analisi per l'identificazione dei virus dannosi: ureaplasma, herpes, trichomonas, clamidia, micoplasma, .
- Analisi per rilevare le cellule tumorali.
- Foto delle tube di Falloppio e dell'utero. Il medico valuta le condizioni degli organi, in particolare la pervietà delle tube di Falloppio.
Passa un uomo:
- Analisi per la presenza di infezioni a trasmissione sessuale.
- Procedura di spermogramma. Mostra il numero degli spermatozoi, la consistenza, il volume degli spermatozoi, la forma degli spermatozoi e valuta la motilità degli spermatozoi.
I medici cercano di correggere le deviazioni rilevate utilizzando i test. Successivamente vengono effettuati il trattamento e la nuova diagnosi. Solo dopo lo specialista decide sulla necessità di una procedura IUI. Anche la questione su quale biomateriale verrà utilizzato viene immediatamente risolta: marito o.

Fasi dell'inseminazione
L’inseminazione intrauterina può essere suddivisa nelle seguenti fasi:
- Stimolazione dell'ovulazione in una donna (non in tutti i casi).
- Esecuzione di follicolometria e monitoraggio di laboratorio dell'inizio dell'ovulazione.
- Raccolta di materiale biologico (sperma) o scongelamento di materiale donatore congelato. Questa fase viene eseguita durante il periodo periovulatorio.
- Preparazione dello sperma per l'inseminazione.
- Il processo di introduzione dello sperma stesso. Questa operazione viene eseguita utilizzando una siringa. Lo sperma viene iniettato con un catetere attraverso il canale cervicale nella cavità uterina.
La procedura IUI in sé è rapida. La donna non sente dolore. Il medico accede all'utero utilizzando uno speculum vaginale. Non è necessario dilatare la cervice, poiché il catetere utilizzato ha un diametro piccolo e penetra facilmente attraverso il canale cervicale, dilatato durante il periodo dell'ovulazione. Ma a volte ci sono casi in cui è necessario utilizzare gli espansori.
Non è necessaria la visualizzazione con l'ausilio di dispositivi della posizione della punta del catetere. Il medico è guidato dai suoi sentimenti professionali. Dopo che la punta del catetere è entrata nella cavità uterina, preme sulla siringa. Dopo che l'intera quantità è stata somministrata, la siringa e il catetere vengono rimossi con attenzione. Dopo la procedura, la donna dovrebbe sdraiarsi sulla schiena per mezz'ora. In questo momento, potrebbe mostrare segni di anafilassi e una reazione vasovagale. In questo caso, il medico adotta misure di emergenza.

Preparazione del biomateriale (sperma)
A causa del fatto che gli spermatozoi bypassano la vagina, dove spesso muoiono a causa dell'ambiente acido, anche gli spermatozoi non molto veloci hanno l'opportunità di partecipare al processo di fecondazione. La loro alta concentrazione nell'utero aumenta significativamente le possibilità di concepimento.
Non ci sono requisiti speciali per la raccolta dello sperma da un uomo. Ma è consigliabile portarla in una struttura medica per evitare trasporti indesiderati.
Prima che gli spermatozoi vengano impiantati nel corpo di una donna, vengono sottoposti a una preparazione preliminare. L'operazione richiede circa tre ore. Il medico seleziona gli spermatozoi più vitali per ulteriori procedure. Lo sperma viene esaminato per gli indicatori di qualità, che sono specificati negli standard dell'OMS. Una volta terminato il lavoro, il materiale vitale raccolto viene lasciato riposare per 30 minuti. La procedura è necessaria. Durante questo periodo dovrebbe liquefarsi naturalmente.
Per preparare lo sperma vengono utilizzati diversi metodi. Con qualsiasi metodo, dovrebbe esserci un risultato. Il plasma seminale deve essere rimosso il più possibile dagli spermatozoi (questo è necessario per prevenire una reazione indesiderata). Non deve contenere spermatozoi immaturi, morti o scarsamente mobili. Inoltre vengono rimosse proteine antigeniche, batteri, leucociti e prostaglandine. Il risultato è un materiale di ottima qualità e ad alta concentrazione.
Esiste un kit speciale per l'inseminazione domestica. Lo sperma viene aspirato in una siringa sterile e inserito attraverso un catetere nella vagina. Di conseguenza, una grande quantità di sperma viene prodotta vicino alla cervice. Questa procedura è considerata più una procedura vaginale, quindi la possibilità di rimanere incinta è inferiore rispetto a quella in clinica. Dopo la somministrazione la donna deve mantenere la posizione orizzontale per 30 minuti.
Oltre agli articoli per l'inserimento, il kit include un test di gravidanza. Può essere eseguita l'undicesimo giorno dopo l'inseminazione. Se il test dà "non incinta", la determinazione viene ripetuta dopo 7 giorni.

Complicazioni
L'inseminazione intrauterina avviene quasi sempre senza complicazioni. Ma esiste il rischio probabile che si verifichino. Le complicazioni possono essere le seguenti:
- Infezione dell'utero e degli organi pelvici.
- Dolore al basso ventre.
- Reazione vasovagale.
- Reazione allergica.
Possono verificarsi complicazioni dopo la gravidanza. Questi includono: gravidanza multipla, gravidanza al di fuori dell'utero e aborto spontaneo.
Efficienza dell'IUI
La probabilità di successo, secondo l'OMS, è del 12%. L'efficacia aumenta leggermente se si effettuano ripetute inseminazioni intrauterine nello stesso ciclo. È molto importante eseguire la IUI molto vicino al momento dell'ovulazione. I medici stanno utilizzando tutti i metodi possibili per scoprire il giorno della sua insorgenza.
L’efficacia è influenzata anche dal tipo di infertilità, dall’età della donna e dell’uomo e dai parametri dello sperma utilizzato. Inoltre, la condizione delle tube di Falloppio e dell'endometrio è molto importante.
La procedura di inseminazione intrauterina può essere ripetuta fino a quattro volte. Non ha un effetto negativo sul corpo di una donna. Se dopo molti tentativi non si ottiene alcun risultato, si ricorre alla fecondazione in vitro.
Più recentemente, nel 20 ° secolo, una diagnosi simile è stata data alle coppie sposate che non potevano concepire un bambino per 6-8 anni, nonostante i regolari rapporti coniugali. Nel 21 ° secolo, questa diagnosi cominciò a essere fatta molto più spesso, poiché l'indicatore si è spostato in modo significativo: ora stanno considerando la possibilità di concepire entro un anno se rifiutano i contraccettivi.
La percentuale di coppie che soffrono di infertilità è aumentata in modo significativo, ma non è aumentato il numero di richieste per questo problema alla medicina ufficiale dopo 1-3 anni di vita coniugale. Ciò accade perché le famiglie che sognano un bambino conoscono la procedura di fecondazione in vitro, che è piuttosto costosa, e non sospettano che esista una procedura più economica: l'inseminazione artificiale. Non richiede quasi alcuna preparazione e viene eseguito su donne che hanno meno di 30 anni e che presentano tube di Falloppio in condizioni fisiologiche.
La procedura è indicata per le coppie in cui l'uomo ha problemi di concepimento o è emersa un'incompatibilità tra i partner. Con l’inseminazione artificiale la probabilità di rimanere incinta è del 20%. La procedura può essere eseguita 3 volte di seguito.
Preparazione all'inseminazione artificiale
Prima della procedura, entrambi i partner devono firmare i documenti che confermano il loro consenso alla manipolazione. Se la fecondazione viene effettuata con lo sperma del marito, ci sono meno documenti del donatore: il loro numero aumenta in modo significativo.
Successivamente, viene effettuato un esame, come prima di qualsiasi intervento chirurgico. Donano il sangue per determinare la loro salute e il loro stato immunitario, per l'AIDS, la reazione di Wasserman, la biochimica e vari tipi di epatite. Se necessario, viene prescritto il trattamento. La donna scopre che almeno una tuba deve funzionare, altrimenti lo sperma e l'ovulo non si incontreranno.
La presenza di anticorpi identificati contro gli agenti patogeni non è una controindicazione alla manipolazione: alcune coppie sposate si rivolgono all'aiuto medico per aumentare le possibilità di avere un bambino sano e vengono soddisfatte a metà strada. Se il marito ha l'epatite o l'AIDS, la qualità dello sperma è bassa o ci sono malattie ereditarie, viene utilizzato lo sperma di un donatore.
Una volta completati i test, inizia la stimolazione dell'ovulazione. In questo momento, è consigliabile che il paziente sia costantemente sotto la supervisione di un medico per non perdere questo momento. Deve recarsi dal ginecologo fino a 3-4 volte dall'inizio del ciclo scelto per la gravidanza. All'appuntamento si sottopone ad un'ecografia delle tube di Falloppio per garantire che non venga persa la formazione di un ovulo.
Se sotto l'influenza di farmaci ormonali si verifica un'ovulazione multipla, il ciclo viene saltato.
Preparazione dello sperma per l'inseminazione artificiale
L'inseminazione con sperma è considerata più efficace se l'eiaculato è fresco. Deve essere assunto il giorno dell'intervento, diverse ore prima.

Esistono 2 modi per processare lo sperma: flottazione e lavorazione centrifuga. Il trattamento del liquido seminale è necessario per rimuovere da esso una sostanza che inibisce l'attività della testa dello sperma: l'acrosina.
Innanzitutto, lo sperma viene versato in coppe per liquefarsi e lasciato per 2-3 ore, quindi attivato con preparati speciali o fatto passare attraverso una centrifuga, separando gli spermatozoi non vitali o inattivi. Le probabilità di rimanere incinta con lo sperma trattato in una centrifuga sono maggiori rispetto alla flottazione.
È possibile utilizzare sperma già preparato, congelato a una temperatura inferiore a -196 ºС. Se si utilizza lo sperma di un donatore viene utilizzato un conservante.
Come viene eseguita la procedura di inseminazione?
La donna viene invitata in un normale studio ginecologico e messa su una sedia, come per un esame. L'eiaculato viene versato in un dispositivo simile a una siringa, la cervice viene aperta - nella maggior parte dei casi sotto anestesia - e lo sperma viene iniettato utilizzando un catetere. Dopo la procedura, la donna dovrebbe sdraiarsi sulla sedia ginecologica per altri 30-40 minuti, non di più. L'inseminazione avviene abbastanza rapidamente e, soprattutto, è quasi indolore.
- non avere rapporti sessuali fino a 3 giorni;
- non usare farmaci;
- non bere alcolici;
- evitare di fumare;
- non sollevare pesi e rinunciare allo sport per una settimana.
In alcuni casi vengono prescritti farmaci con progesterone, solitamente topici in supposte.
Se dopo 11-15 giorni le mestruazioni non si sono verificate, possiamo concludere che la procedura ha avuto successo e la coppia ha la possibilità di diventare genitori.
Né la gravidanza né il parto dopo l'inseminazione intrauterina differiscono dai normali processi di gestazione. Una donna deve registrarsi e sostenere tutti i test in tempo per prepararsi con successo al parto. L’inseminazione artificiale non è un’indicazione al taglio cesareo.
L'unica differenza tra tale fecondazione e quella convenzionale è che aumenta la possibilità di gravidanze multiple. La probabilità di avere gemelli è del 16%, terzine del 3%.
Selezione di una donatrice per l'inseminazione artificiale
Non aver paura di ricorrere ai servizi dei donatori: il materiale del donatore e il donatore stesso vengono esaminati con molta attenzione. Sono considerati idonei solo gli uomini il cui sperma contiene 20 milioni di spermatozoi per 1 ml di eiaculato, di cui oltre il 60% attivi.
Il donatore viene esaminato al momento della registrazione, quindi ogni anno 2 volte l'anno da un urologo e 1 volta da un terapista. Per essere ammesso all'inseminazione artificiale, sostiene dei test prima della manipolazione stessa.
Questi includono, oltre a quelli generali:

- test per la reazione di Wasserman e l'AIDS;
- test dell'epatite;
- coltura batterica dello sperma.
Il donatore deve essere esaminato per la salute mentale.
3 giorni prima della donazione delle sementi, l'alcol viene completamente escluso dalla dieta e i donatori si astengono dai rapporti sessuali. La selezione di un donatore viene effettuata tenendo conto della nazionalità della coppia, dell'aspetto e persino dello psicotipo.
differenza tra inseminazione artificiale e fecondazione in vitro
Si tratta di procedure completamente diverse. Durante l'inseminazione, l'eiaculato viene introdotto artificialmente, ma il concepimento avviene naturalmente: l'ovulo incontra lo sperma nella tuba di Falloppio e tutte le fasi successive procedono nel solito modo. Se una donna ha aderenze o non c'è pervietà delle tube di Falloppio, la manipolazione non viene eseguita. Anche l'età superiore a 38 anni è considerata una controindicazione all'inseminazione: anche se gli organi riproduttivi sono in perfette condizioni, la mobilità dell'ovulo è ridotta.
Durante la fecondazione in vitro - IVF - un embrione già pronto, o meglio più embrioni, vengono impiantati nell'utero per aumentare le possibilità di gravidanza. Il concepimento avviene in una provetta, l'uovo viene fecondato artificialmente.
Nella maggior parte dei casi, l’inseminizzazione viene prescritta quando viene rilevato un fattore cervicale – la secrezione della donna uccide lo sperma in entrata – o in caso di problemi riproduttivi o di alcune malattie del partner.
La fecondazione in vitro viene effettuata in caso di ostruzione delle tube di Falloppio o della loro assenza, irregolarità mestruali, malattia policistica e molti altri problemi del corpo femminile.
inseminazione autoartificiale
L'inseminazione può essere effettuata in modo indipendente, a casa. L’efficacia di questa procedura aumenta la possibilità di concepimento, ma la possibilità di rimanere incinta è 2 volte inferiore rispetto a quando si eseguono manipolazioni in uno studio medico, poiché durante questo intervento la cervice non viene aperta.
Per eseguire la procedura a casa, è necessario acquistare un kit di inseminazione intrauterina.
Include:

- 2 test per determinare il livello dell'ormone follicolo-stimolante;
- 2 test per rilevare l'ovulazione;
- contenitore per la liquefazione dello sperma;
- siringa priva di lattice - utilizzata al posto del catetere per l'introduzione del materiale seminale.
Nella maggior parte dei casi, le donne acquistano il test non per l'autofecondazione, ma per non perdere il momento dell'ovulazione se non hanno l'opportunità di essere osservate da un medico e portare con sé una donatrice al momento giusto.
Inseminazione artificiale
Inseminazione artificiale
L'inseminazione artificiale è una procedura in cui lo sperma appositamente trattato viene iniettato nella cavità uterina della donna attraverso un catetere per ottenere una gravidanza.
L'inseminazione artificiale viene effettuata con lo sperma del marito - IISM o con lo sperma di un donatore - IISD.
L'inseminazione può essere effettuata sia nel ciclo naturale che sullo sfondo della stimolazione dell'ovulazione (in caso di ovulazione irregolare o insufficiente).
In ogni caso, durante l'IA, è necessario verificare la pervietà delle tube di Falloppio, poiché durante l'inseminazione, così come durante la gravidanza che avviene naturalmente, la fecondazione avviene nelle tube di Falloppio. Dopodiché l'ovulo fecondato si muove attraverso le tube di Falloppio e viene impiantato nell'utero per l'ulteriore sviluppo della gravidanza.
Così, con l’inseminazione artificiale, con un impatto minimo sul corpo della donna, otteniamo una gravidanza.
Come viene eseguita la procedura di inseminazione artificiale?
Immediatamente prima dell'ovulazione (o al momento dell'ovulazione), utilizzando un catetere sottile e flessibile, viene introdotto nella cavità uterina lo sperma del marito, pretrattato da un embriologo, raccolto 1,5-2 ore prima. Se viene utilizzato lo sperma di un donatore, deve prima essere scongelato (1 ora prima dell'inseminazione), perché Tutto il seme del donatore viene mantenuto solo in uno stato di crioconservazione.
L'intera procedura viene eseguita entro 5 minuti ed è assolutamente indolore. Successivamente, la donna può sdraiarsi per 20-30 minuti.
Presso VitroClinic, la gestione dello sperma nei programmi di inseminazione intrauterina viene effettuata due volte con una differenza di 1-2 giorni. Ciò aumenta notevolmente le possibilità di successo.
Controindicazioni alla procedura di inseminazione artificiale
Come qualsiasi altra procedura medica, l’inseminazione intrauterina presenta controindicazioni. Non viene effettuato:
- in presenza di un processo infiammatorio (in uno dei coniugi);
- con ostruzione delle tube di Falloppio (aderenze, storia di gravidanza ectopica, anomalie nella struttura delle tube, ecc.)
- in presenza di tumori maligni di qualsiasi localizzazione;
- con formazioni ovariche occupanti spazio (cisti, tumori);
- con endometriosi grave.
Indicazioni per l'inseminazione artificiale con lo sperma del marito:
1) dal coniuge:
- Disfunzione erettile;
- Diminuzione del numero di spermatozoi normali;
- Aumento della viscosità dello sperma;
- La presenza di anticorpi nel seme contro il proprio sperma (test MAP positivo);
- Malformazioni degli organi genitali maschili, in cui l'attività sessuale è impossibile o l'eiaculazione non avviene nella vagina (ad es. ipospadia, eiaculazione retrograda);
- L'inseminazione con sperma crioconservato del coniuge, ad esempio, con sperma precongelato in caso di rilevamento di cancro in un coniuge che necessita di chemioterapia, che peggiora notevolmente la qualità dello sperma.
2) dal coniuge:
- Fattore cervicale di infertilità, cioè l'incapacità degli spermatozoi di penetrare attraverso il muco del canale cervicale (con una cervice molto lunga o la presenza di anticorpi antisperma nel muco della cervice - un test MAP positivo in una donna);
- Aumento dell'acidità vaginale.
3) da parte di entrambi i coniugi:
- in assenza di gravidanza per ragioni non chiare (i coniugi sono stati esaminati, non sono state identificate anomalie significative, ma la gravidanza non si è verificata);
- vita sessuale irregolare o inadeguata.

L'inseminazione intrauterina con lo sperma di un donatore è una procedura in cui lo sperma purificato di un donatore viene iniettato nell'utero di una donna. Ciò avviene secondo le seguenti indicazioni:
- una donna non ha un partner sessuale, ma vuole diventare madre;
- il marito non ha il proprio sperma;
- prognosi genetica sfavorevole (il marito ha sperma, ma il loro uso è indesiderabile a causa dell'alto rischio di fallimento della gravidanza, anomalie dello sviluppo fetale, gravi malattie ereditarie).
Lo sperma per l'inseminazione del donatore viene prelevato dal nostro impianto di stoccaggio criogenico. Tutti i donatori vengono sottoposti ad un esame medico approfondito prima di donare il biomateriale, quindi non vi è alcun rischio di infezione durante l’inseminazione con lo sperma del donatore.
L’inseminazione artificiale con sperma di donatore consiste nella maggior parte dei casi in due fasi:
- Lieve stimolazione ovarica.
Viene effettuato con farmaci ormonali. La crescita dei follicoli viene monitorata mediante ultrasuoni (follicolometria). La procedura di inseminazione viene eseguita dopo che un ovulo pronto per la fecondazione viene rilasciato dall'ovaio (due volte: il giorno prima e immediatamente dopo l'ovulazione).
- Iniezione di sperma.
Un'ora prima della procedura, lo sperma viene scongelato. Utilizzando un catetere sottile e flessibile, viene inserito direttamente nella cavità uterina della donna, il che aumenta significativamente le possibilità di gravidanza. La procedura è assolutamente indolore.
La stimolazione ovarica non è una fase obbligatoria della procedura. L’inseminazione può avvenire secondo un ciclo naturale se la salute riproduttiva della paziente non è compromessa e la sua età non supera i 35 anni.
Efficacia e sicurezza dell’inseminazione intrauterina con sperma di donatore
Nelle giovani donne, l’efficacia dell’inseminazione artificiale con sperma di un donatore è piuttosto elevata. Un terzo delle pazienti rimane incinta dopo il primo tentativo, un altro terzo dopo altri due tentativi. Con l'età, le possibilità diminuiscono, il che è associato al declino della funzione riproduttiva femminile. Tuttavia, anche dopo i 40 anni, è possibile ottenere una gravidanza mediante l'inseminazione artificiale.
Per sottoporsi a questa procedura è possibile contattare VitroClinic. Tutti i donatori, prima di donare il seme, vengono sottoposti ad un attento controllo medico, pertanto per la fecondazione verrà utilizzato solo biomateriale di alta qualità che è stato pretrattato nel nostro laboratorio di spermiologia.
La procedura viene eseguita utilizzando solo sperma che rimane congelato per almeno 6 mesi. Ciò elimina la possibilità che una donna contragga infezioni nascoste. Per eliminare il rischio di trasmissione di malattie ereditarie, i donatori vengono sottoposti ad un esame genetico medico.
Nella scelta del donatore vengono presi in considerazione i desideri dei pazienti (altezza, peso, colore degli occhi e dei capelli, istruzione, hobby, gruppo sanguigno).
Inseminazione artificiale con stimolazione dell'ovulazione
L'inseminazione artificiale con stimolazione ovarica in alcuni casi può essere più efficace rispetto a un ciclo naturale. Le possibilità di fecondazione aumentano di 2-3 volte.
Quando contatti VitroClinic per assistenza medica relativa all'infertilità, dovrai sottoporti ad alcuni esami e test. I risultati della ricerca consentiranno al medico di determinare il metodo ottimale di inseminazione artificiale.
Le principali indicazioni per la stimolazione prima dell'introduzione dello sperma nell'utero:
- la durata dell'infertilità della coppia è di 5 anni o più;
- la donna non ha un ciclo regolare;
- cambiamento patologico nella concentrazione degli ormoni sessuali nel sangue;
- età della donna dopo 35 anni;
- riserva ovarica ridotta;
- tentativi infruttuosi di inseminazione artificiale nel ciclo naturale.
Fasi dell'inseminazione intrauterina con stimolazione:
- Diagnostica.
La coppia sposata viene sottoposta a tutti gli esami necessari. In base ai risultati si decide se effettuare l'inseminazione artificiale con o senza simulazione, del seme del coniuge o del donatore.
- Stimolazione.
A una donna viene prescritto l'uso quotidiano di farmaci ormonali per stimolare l'ovulazione. Di conseguenza, abbiamo la garanzia di ricevere un ovulo maturo, il che aumenta le possibilità di gravidanza con l’inseminazione artificiale.
Utilizziamo solo schemi di stimolazione ovarica delicata, selezionandoli individualmente per ciascuna paziente.Dopo che il medico ha constatato con un'ecografia che i follicoli sono pronti per l'ovulazione, viene prescritto un farmaco ormonale per una singola iniezione in modo che avvenga l'ovulazione e venga fissato il giorno dell'inseminazione.
- Ricevere l'eiaculato.
Il coniuge deve donare lo sperma 1,5-2 ore prima della procedura. 3-4 giorni prima deve astenersi da qualsiasi attività sessuale. In caso di utilizzo di sperma crioconservato, compreso lo sperma di donatore, viene scongelato 1-1,5 ore prima dell'inizio della procedura.
- Iniezione di sperma nell'utero.
Viene eseguito su una donna in posizione sdraiata utilizzando un catetere speciale. La procedura è assolutamente indolore e dura solo 20-30 minuti, tenendo conto del fatto che il paziente deve poi sdraiarsi per un po'. Per aumentare la probabilità di concepimento in questo ciclo, viene eseguita un'altra procedura di inseminazione a giorni alterni.
Vogliamo sostenere le coppie sposate e le donne single che hanno deciso di sottoporsi ad una procedura come l'inseminazione intrauterina (di seguito denominata IUI o AI). Sfortunatamente, non tutto nella vita è sempre semplice e agevole: alcune persone sperimentano la solitudine quando desiderano da tempo trovare una famiglia, mentre altre sperimentano la malattia, la perdita dei propri cari e altre disgrazie. Non c'è bisogno di pensare che tu sia quello sfortunato: tutti sperimentano una sorta di disgrazia. E non dovresti vergognarti di dover andare dai medici: non esitiamo a consultare un medico se, ad esempio, ci siamo rotti una gamba per liberarci del dolore e poter camminare in futuro.
È solo che l'inseminazione artificiale di una persona, l'inseminazione intrauterina, il ricorso ai medici per trovare un bambino ci è meno familiare, tutto qui. Questo è anche meno comune per le persone che ci circondano. I metodi di inseminazione artificiale (compresa l'inseminazione artificiale intrauterina) a Mosca e nelle regioni aiutano ogni anno sempre più coppie sposate. L'inseminazione artificiale - da donatore o con lo sperma di tuo marito - ti darà il risultato desiderato: tuo figlio. Tuttavia, se non sei pronto o non vuoi affrontare la diffidenza, lo scetticismo e persino il ridicolo degli altri - reazioni umane naturali a qualcosa di nuovo e insolito - e non ti senti sicuro nel convincere le persone e nel raggiungere la loro comprensione della situazione, allora probabilmente non dovresti dire ai tuoi cari che hai fatto ricorso a una procedura come l'inseminazione artificiale intrauterina.
I risultati dopo l'inseminazione - una gravidanza riuscita - piaceranno sia a te che ai tuoi cari. Concepire un figlio è una questione intima, personale e riguarda solo te. Puoi rispondere alle domande dei tuoi cari o sorridere misteriosamente. I metodi di inseminazione artificiale utilizzati dipendono da te, dal tuo coniuge e dal tuo medico.
La disgrazia imminente a volte è così deprimente che subentra il completo sconforto. Ma col tempo ti rendi conto che il problema non si risolverà da solo e la vita non migliorerà da sola. L'inseminazione artificiale di una persona è un metodo di trattamento medico, non c'è nulla di osceno in esso. Il problema dell’inseminazione artificiale è in gran parte inventato da persone disinformate su questo tema. Se per te è indicata questa procedura, l'inseminazione artificiale - da donatore o con lo sperma di tuo marito - devi riflettere attentamente su tutto e agire. È necessario superare le avversità, non arrendersi ad esse. Ci sono sempre modi per risolvere un problema. Forse non è sempre facile, non è sempre facile accettare qualcosa a livello psicologico, non sempre si ha abbastanza pazienza e volontà. A volte semplicemente non sai come risolvere un problema o quale sia il modo migliore.
Inseminazione artificiale. Indicazioni:
- coppie in cui non tutto va bene da parte dell'uomo (disturbi sessuali o sperma cattivo)
- donne single (se non ci sono problemi “dalla parte femminile”)
Molte donne single desiderano davvero avere un bambino. Cosa fare se non c'è un partner adatto nelle vicinanze? Le donne impareranno cos'è l'inseminazione artificiale, chi è rimasta incinta dopo l'inseminazione artificiale, dove viene eseguita l'inseminazione artificiale, quanto costa l'inseminazione artificiale - a Mosca e nelle regioni. Dopo aver chiarito tutte le domande, le donne si recano nella clinica prescelta, dove vengono sottoposte all'inseminazione artificiale. Se l’inseminazione intrauterina viene eseguita con successo, dopo l’inseminazione si verifica la gravidanza tanto attesa. E non importa quanto costa l’inseminazione artificiale; il risultato è una nuova vita, tuo figlio è tra le tue braccia. Vorrei augurare alle donne single buona fortuna, comprensione e aiuto da parte dei propri cari nella crescita di un figlio.
Diamo un'occhiata ai problemi degli uomini in modo più dettagliato. Questi o altri problemi nella sfera riproduttiva ora si verificano negli uomini, compresi i giovani, abbastanza spesso e, sfortunatamente, non sono sempre curabili. Il problema dell'inseminazione artificiale per gli uomini è piuttosto acuto. Questo è un duro colpo per l'orgoglio maschile e semplicemente una sfortuna umana. Ciò spesso sconvolge l'armonia nella coppia.
Non ha alcun senso non fare nulla in questa situazione, allontanarsene: prima o poi il problema dovrà essere risolto, bisognerà in qualche modo determinare il proprio destino e la procrastinazione di solito porta alla crescita dei problemi.
In questa situazione, è importante raccogliere informazioni complete su come la medicina moderna può aiutarti, dove specificamente e con quale successo. È importante anche recarsi di persona alle cliniche e ai medici per avere risposte alle vostre domande e ai vostri dubbi. Se l'inseminazione artificiale è indicata per te, i test ti aiuteranno a scegliere le giuste tattiche di trattamento.
Vorrei menzionare separatamente che lo sperma cattivo non è una diagnosi, è un'analisi. Se un uomo non è stato visitato e non si arriva ad una conclusione sulla diagnosi, sulle cause della scarsa spermatozoi e sulla possibilità di trattamento, è troppo presto per fare previsioni se la gravidanza è possibile in modo naturale o se è necessaria l'inseminazione intrauterina artificiale o un altro metodo ART.
In caso di patologie gravi dello sperma, se non possono essere corrette, l’inseminazione con lo sperma del marito non può aiutare a risolvere il problema. In questi casi la medicina può aiutare solo con l'inseminazione con sperma di donatore o con la fecondazione in vitro/ICSI con sperma del marito.
Il ruolo e l'importanza di un uomo nel concepimento, se si deve ricorrere a metodi artificiali, non solo non si abbassa, ma diventa molto più alto e più responsabile. Anche se viene utilizzato il seme di un donatore, questo è tuo figlio, grazie a te nasce una nuova vita, e sarà uguale a come lo hai cresciuto.
L'inseminazione artificiale (AI) è un metodo di riproduzione assistita (insieme a IVF, IVF/ICSI), in cui, come con altri metodi, alcune fasi del concepimento di un bambino avvengono artificialmente.
informazioni generali
L'inseminazione è l'introduzione artificiale di sperma nel tratto genitale di una donna. L'intero ulteriore processo avviene naturalmente: gli spermatozoi corrono dall'utero nelle tube di Falloppio, dove incontrano un ovulo maturo rilasciato dalle ovaie ed entrato anch'esso nelle tube di Falloppio, lo fecondano, e poi l'ovulo fecondato entra nell'utero, dove si attacca la parete dell'utero e dà origine alla gravidanza.
Le inseminazioni vengono effettuate vicino al momento dell'ovulazione (il rilascio di un ovulo maturo dall'ovaio), approssimativamente a metà del ciclo mestruale.
In precedenza, veniva utilizzata l'introduzione dello sperma nella vagina, ma più efficace è la recente introduzione dello sperma nell'utero - la cosiddetta inseminazione intrauterina (IUI).
Durante l'inseminazione intrauterina, lo sperma viene pretrattato, rendendolo simile alla composizione che acquisisce nella vagina nel percorso verso l'utero durante il rapporto sessuale naturale, e selezionando la “spremitura” dallo sperma più capace di fecondazione. L'introduzione di sperma non trasformato direttamente nell'utero è inaccettabile.
Inseminazione artificiale. Indicazioni
Le inseminazioni vengono eseguite su donne single e vengono utilizzate per ottenere una gravidanza nei coniugi di matrimoni sterili se il trattamento per ottenere una gravidanza naturale non ha avuto successo.
Inseminazione artificiale. Risultati: La gravidanza a seguito dell'inseminazione può verificarsi in una donna solo quando non esistono malattie che impediscono la gravidanza. In caso di ostruzione/assenza delle tube di Falloppio, endometriosi di alto grado, assenza di ovaie o di utero, l'inseminazione non viene eseguita.
Come metodo di riproduzione assistita si distinguono:
- inseminazione artificiale con sperma del marito (AISM)
- inseminazione artificiale con sperma di donatore (AISD)
Inseminazione artificiale con sperma del marito (AISM)
Gli IISM sono indicati e possono superare l'infertilità solo nei casi in cui l'introduzione artificiale di spermatozoi supera l'ostacolo/i a causa del quale la gravidanza non si è verificata, vale a dire:
- per disturbi sessuali, vaginismo, vita sessuale irregolare,
- con infertilità da fattore cervicale (cervicale), quando lo sperma del marito muore nella vagina della moglie,
- con leggero deterioramento della qualità dello sperma rispetto al normale,
- in caso di infertilità di origine sconosciuta, quando la coppia è stata sottoposta a una serie completa di esami e la causa non è stata trovata, ma il ricorso alla fecondazione in vitro sembra prematuro, insufficientemente giustificato o troppo costoso.
In tutti i casi, tranne il primo, si presuppone che la coppia abbia subito un esame completo per l'infertilità secondo l'elenco completo degli esami e vi sia una conclusione sulle cause dell'infertilità. Se una coppia è indicata per l'inseminazione artificiale, i test aiuteranno a scegliere il trattamento giusto.
Tutti i casi sopra elencati sono piuttosto rari e costituiscono solo una piccola percentuale dei casi di infertilità.
Quando si esegue l'inseminazione con lo sperma del marito, si utilizza sperma fresco (nativo), che viene donato in clinica immediatamente prima dell'inseminazione, lo stesso giorno, diverse ore prima. Per effettuare l'inseminazione, il marito deve essere esaminato almeno per tutte le infezioni a trasmissione sessuale.
Il bambino nato a seguito di tale inseminazione è geneticamente imparentato con la donna e suo marito.
Inseminazione artificiale con seme di donatore (AISD)
Credo che prima di ricorrere alla fecondazione in vitro convenga cogliere l'occasione dell'IA con seme di donatore (AISD). Perché??
È importante capire che se la gravidanza non avviene mediante inseminazione con sperma di donatore, nulla impedirà l'uso della fecondazione in vitro. Se si intraprende inizialmente il percorso della fecondazione in vitro e la gravidanza non si verifica dopo diversi tentativi, c'è il rischio che la salute riproduttiva e lo stato mentale della donna peggiorino a causa della fecondazione in vitro e che il ricorso all'inseminazione con sperma di donatore risulti essere inappropriato, cioè non ci sarà altro modo.
L'inseminazione con sperma di donatore presenta vantaggi rispetto alla fecondazione in vitro/ICSI:
- non esistono forti stimolazioni ormonali che potrebbero incidere negativamente sulla salute del nascituro,
- è esclusa la trasmissione dell'infertilità maschile alle generazioni successive (la possibile trasmissione durante la fecondazione in vitro/ICSI non è stata studiata dalla medicina),
- Non vi è alcun rischio per la salute della madre, a differenza della procedura di fecondazione in vitro.
Gli IISD sono utilizzati:
- se la qualità dello sperma del marito è scarsa (in alternativa alla fecondazione in vitro, fecondazione in vitro/ICSI) o la donna non ha un partner/marito sessuale.
In questo caso, può essere utilizzato lo sperma di un donatore anonimo della banca del seme della clinica, oppure lo sperma di un donatore che porti tu stesso - può essere il parente più stretto di tuo marito (fratello, padre), una persona che conosci o che conosci appena , ma che accetta di agire come donatore.
Il bambino nato da tale inseminazione sarà geneticamente imparentato con la donna e con il donatore, ma il vero padre del bambino - ufficialmente e di fatto - diventa il marito della donna, se ne ha uno. I medici mantengono il segreto medico e la gravidanza dopo l’inseminazione viene gestita come una gravidanza normale. Il donatore non ha diritti né obblighi di paternità.
Maggiori informazioni sui donatori.
Secondo l'ordinanza del Ministero della Salute della Federazione Russa, per evitare la trasmissione di infezioni, le istituzioni mediche possono utilizzare solo sperma di donatori crioconservato, che è stato congelato e conservato in quarantena per almeno sei mesi per individuare sperma nascosto infezioni.
Poiché non tutti gli spermatozoi maschili possono resistere al congelamento/scongelamento senza deteriorarne seriamente la qualità, solo gli uomini il cui sperma ha questa proprietà (criotollerante) vengono accettati come donatori anonimi.
I donatori anonimi vengono esaminati per tutte le infezioni a trasmissione sessuale; è inoltre obbligatoria l'assenza di disturbi mentali e deformità congenite.
Altri requisiti per i donatori anonimi dipendono dalla clinica: i requisiti più severi sono i test genetici per la potenziale ereditarietà, la presenza di 2 bambini sani.
Scegli con attenzione la clinica dove effettuare l'inseminazione artificiale! Le cliniche cercano e attraggono personalmente donatori anonimi. Il numero di donatori il cui seme costituisce una banca del seme di donatori può essere solo di 2-3 persone o possono essere decine. Vengono fornite informazioni generali sul donatore su aspetto fisico, nazionalità, gruppo sanguigno, presenza di figli, istruzione e professione.
In caso di inseminazione con lo sperma di un donatore portato personalmente, in via eccezionale si può utilizzare anche sperma fresco, non crioconservato per sei mesi. Se l'inseminazione artificiale viene effettuata in questa modalità. Il costo della procedura sarà inferiore, i tempi di attesa saranno ridotti e aumenterà la probabilità di gravidanza dopo l'inseminazione artificiale.
Per effettuare l'inseminazione, il donatore che ti porti deve essere sottoposto a screening almeno per tutte le infezioni a trasmissione sessuale.
Dove fare l'inseminazione artificiale. Registrazione ufficiale
Le inseminazioni vengono effettuate in cliniche che si occupano di problemi di riproduzione, nello stesso luogo in cui viene effettuata la fecondazione in vitro (vedi elenco sul sito). L'inseminazione viene effettuata da uno specialista della riproduzione (una specializzazione separata in ginecologia) con la partecipazione di un embriologo coinvolto nella preparazione dello sperma.
Per effettuare l'inseminazione artificiale, viene firmato un accordo ufficiale con la clinica: consenso all'inseminazione, con i dati del passaporto.
Se una donna è ufficialmente sposata, sia la moglie che il marito firmano un consenso ufficiale all’inseminazione sia per l’inseminazione con lo sperma del marito che per l’inseminazione con lo sperma di un donatore.
Quando si esegue l'inseminazione con lo sperma di un donatore portato personalmente, viene firmato anche il suo consenso ufficiale. Allo stesso tempo vengono indicati i dettagli del suo passaporto e quelli del passaporto dei coniugi o della donna single per la quale accetta di diventare donatore.
Procedura di inseminazione
Prima dell'inseminazione, la donna dovrebbe essere esaminata per le infezioni a trasmissione sessuale e dovrebbe essere eseguita un'ecografia per escludere possibili malattie ginecologiche che potrebbero essere un ostacolo all'inizio o alla gestazione della gravidanza.
L'inseminazione viene effettuata vicino al momento dell'ovulazione - il rilascio di un uovo maturo dall'ovaio, approssimativamente a metà del ciclo mestruale. Idealmente, se nell'intervallo di tempo "un giorno prima dell'ovulazione - diverse ore dopo", poiché questo è il momento più favorevole per il concepimento. Sebbene l'inseminazione uno o due o tre giorni prima dell'ovulazione possa anche portare alla gravidanza.
Per determinare l'ora dell'ovulazione con una precisione di almeno un giorno e per assicurarsi che l'ovulo sia maturo, viene eseguito il monitoraggio ecografico: dall'inizio del ciclo mestruale in cui si prevede di eseguire l'IA, vengono eseguiti gli ultrasuoni eseguito più volte, monitorando il funzionamento delle ovaie e la crescita di uno o più follicoli (ovuli). La crescita del follicolo è solitamente di 2 mm/giorno e l'ovulazione avviene quando il follicolo raggiunge una dimensione di 18-22 mm.
Oltre agli ultrasuoni, i test di ovulazione (simili ai test di gravidanza sulle urine), venduti in farmacia, vengono utilizzati per determinare con precisione il momento dell'ovulazione.
L'IA può essere eseguita utilizzando la stimolazione ormonale delle ovaie. La stimolazione ormonale viene effettuata con gli stessi farmaci della fecondazione in vitro (vedere la pagina "farmacologia nella fecondazione in vitro" >>>), ma di solito in dosi notevolmente inferiori.
La stimolazione può produrre più follicoli/ovuli e di qualità leggermente migliore, aumentando la probabilità di gravidanza. Va detto che i farmaci con il principio attivo "clomifene" (clostil, clostilbegit) sono farmaci obsoleti con molti effetti collaterali e minore efficacia.
Se il/i follicolo/i sono in fase pre-ovulatoria, può essere prescritto un provocatore dell'ovulazione, la gonadotropina corionica umana (hCG).
Due giorni dopo l'ovulazione può essere prescritto il supporto ormonale per la seconda fase del ciclo con i farmaci duphaston e utrozhestan, che contribuiscono all'inizio e al mantenimento della gravidanza.
Oltre ai follicoli/ovuli maturi, un fattore importante per la gravidanza è lo spessore dell’endometrio nell’utero al momento dell’ovulazione. Durante il monitoraggio ecografico, viene monitorata anche la crescita dell'endometrio e, se la crescita è insufficiente (al momento dell'ovulazione dovrebbe essere di almeno 9 mm), vengono prescritti ulteriori farmaci ormonali per far crescere l'endometrio (estrofem, progynova, divigel) .
Le inseminazioni possono essere effettuate senza prescrizione di farmaci.
In un ciclo mestruale si possono effettuare 1 o 2-3 inseminazioni. Ciò dipende dal fatto che uno o più follicoli/ovuli maturino e da quando ciascuno ovuli (i follicoli possono ovulare a 1-2 giorni di distanza) e dalla precisione con cui si può prevedere il momento dell'ovulazione.
In caso di utilizzo di sperma di donatore crioconservato, si possono effettuare 2-3 inseminazioni ad intervalli di 24 ore.
Quando si utilizza sperma fresco (nativo), si deve presumere che una buona qualità dello sperma richieda un'astinenza sessuale, idealmente 3-5 giorni. Pertanto, l'inseminazione viene eseguita 1 volta - il giorno dell'ovulazione prevista, oppure 2 volte con un intervallo di 2-3 giorni - ad esempio 2 giorni prima dell'ovulazione e poche ore prima o dopo l'ovulazione. Il monitoraggio ecografico viene effettuato fino a quando non viene determinato che si è verificata l'ovulazione (!).
La preparazione dello sperma per l'IA dura circa 2 ore: circa un'ora viene dedicata alla cosiddetta liquefazione, quindi lo sperma deve essere processato senza indugio (altrimenti la sua qualità si deteriora). Lo sperma trattato può essere conservato per diverse ore senza perdere la sua qualità. Se si utilizza sperma crioconservato, è necessario più tempo per scongelare lo sperma.
La stessa procedura di inseminazione (iniezione di sperma) dura diversi minuti e viene eseguita su una sedia ginecologica.
Lo sperma viene iniettato attraverso uno speciale catetere direttamente nell'utero. La procedura è indolore, potresti avvertire solo un leggero stiramento. Dopo la procedura, potresti sentire una certa tensione nell'utero (tono) per diverse ore. Dopo l'iniezione di sperma, devi rimanere sulla sedia nella stessa posizione per 15 minuti, poi puoi alzarti. Una piccola perdita di liquido è normale.
Il giorno dell'inseminazione, dovresti limitare l'attività fisica e seguire lo stesso regime dei giorni critici (mestruazioni). Poiché l'inseminazione interferisce direttamente con l'utero, aumentando il rischio di infezioni, è necessario osservare maggiore igiene e cautela. Lo stile di vita nei giorni successivi è senza restrizioni.
Lo stesso medico, uno specialista della riproduzione, fornisce consultazioni, esegue il monitoraggio ecografico, fissa tutti gli appuntamenti ed esegue l'inseminazione vera e propria. Un embriologo è coinvolto nella conservazione e nella preparazione dello sperma per l'inseminazione.
Il supporto ormonale della seconda fase del ciclo con utrozhestan e duphaston impedisce l'inizio delle mestruazioni, anche se la gravidanza non si è verificata. Pertanto, se viene utilizzato il supporto ormonale, 2 settimane dopo l'ovulazione è necessario eseguire un esame del sangue per la gravidanza (sangue per hCG).
In caso di test negativo il sostegno viene interrotto; in caso di test positivo il sostegno viene continuato fino alla consultazione con un medico.
Costo dell'inseminazione
Inseminazione artificiale. Prezzo. Il costo dell'IA è composto da diverse componenti: la consultazione iniziale con un medico, il costo del monitoraggio ecografico, la procedura di inseminazione stessa, la preparazione dello sperma per l'inseminazione, il costo dello sperma del donatore (se viene utilizzato lo sperma della banca del seme del donatore della clinica ), il costo dei farmaci utilizzati.
Pertanto, il costo dell'inseminazione dipende dalla clinica scelta, dall'eventuale utilizzo di farmaci per la stimolazione ovarica e di altri farmaci e dall'eventuale utilizzo di una banca del seme di donatore.
In alcune cliniche, quando viene eseguita l'inseminazione artificiale, il prezzo è fissato come prezzo totale per tutto ciò che viene eseguito durante il ciclo - per il monitoraggio ecografico e l'inseminazione, indipendentemente dal fatto che siano necessarie 1 o 2-3 procedure. Ci sono cliniche in cui si paga per ogni tipo di servizio - separatamente per il monitoraggio ecografico, o anche per ogni ecografia, separatamente - per ogni procedura di inseminazione.
Pertanto, quando si scopre il costo dell'inseminazione in una determinata clinica, è necessario chiedere separatamente quanto costa l'intero insieme di servizi necessari.
Il costo del seme di donatore proveniente da una banca del seme di donatori viene pagato separatamente. I medicinali vengono acquistati autonomamente presso una clinica o una farmacia; il costo dei moderni farmaci di stimolazione è paragonabile al costo dei servizi medici per l'inseminazione.
Un prezzo più alto rispetto ad altre cliniche per un “kit” o direttamente per la procedura di inseminazione non significa sempre che questa clinica abbia un risultato migliore. Effettuare l'inseminazione nelle cliniche di Mosca e San Pietroburgo costa in media diverse centinaia di dollari per ciclo mestruale.
Inseminazione artificiale. Chi è rimasta incinta? Probabilità di successo e possibili ragioni di fallimento.
La gravidanza a seguito dell'inseminazione avviene meno frequentemente che durante l'attività sessuale naturale in coppie sane e che durante la fecondazione in vitro. Cioè, la probabilità di gravidanza in un ciclo durante l'inseminazione è inferiore al 30%. Pertanto, dovresti essere preparato a effettuare almeno 3-4 cicli di inseminazione.
Se la gravidanza non si verifica dopo 3-4 cicli di inseminazione, si consiglia di cambiare metodo di trattamento o donatore.
Questa limitazione è in parte dovuta al fatto che non è auspicabile effettuare la stimolazione ovarica per più di 3-4 cicli, e in parte perché esiste un metodo più efficace - la fecondazione in vitro (tuttavia più costoso e meno innocuo per la salute). Tuttavia, eseguire più di 3-4 cicli di inseminazione senza stimolazione ovarica, simulando l’attività sessuale naturale, può essere abbastanza ragionevole.
Possibili ragioni del fallimento:
a) l'inseminazione non viene eseguita secondo le indicazioni, vi sono ostacoli alla gravidanza,
b) l’inseminazione è stata effettuata in modo insufficiente o negligente,
c) sfortuna.
Maggiori dettagli su ciascuno dei motivi:
a) Indicazioni.
Se una donna non si è sottoposta al test di fertilità, non si può escludere che abbia malattie che impediscono la gravidanza. È anche importante capire che un follicolo maturo e ovulato non significa che sia maturato un ovulo completo e di buona qualità. Se una donna ha disturbi ormonali, disfunzione ovarica o ha più di 35 anni, una possibile ragione del fallimento potrebbe essere la scarsa qualità degli ovociti.
Va notato separatamente che l'AISM si verifica quando il numero degli spermatozoi diminuisce. Per decidere se è consigliabile l'inseminazione sono necessari 2-3 spermiogrammi, poiché i parametri dello sperma possono variare notevolmente. Durante la preparazione dello sperma per l'inseminazione, l'embriologo fornisce un parere indipendente sulla qualità dello sperma e una prognosi sulla possibilità di una gravidanza - è importante conoscere questa conclusione per decidere un ulteriore trattamento se la gravidanza non si verifica.
b) Professionalità dei medici.
L'intero schema di azioni per il ciclo di inseminazione è descritto sopra. Pertanto, il motivo del fallimento potrebbe essere:
- ritardo nella preparazione dello sperma,
- bassa qualità dei mezzi biologici utilizzati per il trattamento dello sperma in questa clinica,
- momento dell'ovulazione determinato in modo non sufficientemente accurato ed esecuzione dell'inseminazione non al momento ottimale, mancanza di verifica dell'avvenuta ovulazione, prescrizione di un provocatore dell'ovulazione quando la dimensione del follicolo/i è sotto o troppo cresciuta,
- endometrio sottile (immaturo) nell'utero.
Se ritieni negligenza o contraddizioni nelle azioni del medico, dovresti pensare di cambiare clinica o medico.
c) Sfortuna.
Se non trovi le ragioni del fallimento nei motivi a) eb) e hai completato solo 1-2 cicli di inseminazioni, molto probabilmente sei semplicemente ancora sfortunato.
È possibile applicare la stimolazione ovarica se fosse assente, cambiare farmaci di stimolazione, eseguire 2-3 inseminazioni per ciclo, se ne è stata eseguita solo 1, aumentare il tempo di astinenza sessuale di un uomo prima della donazione di sperma (fino a 5 giorni). una gravidanza anche per più cicli di inseminazioni non significa che una donna non possa rimanere incinta durante l'attività sessuale naturale con un uomo sano.
Sulla base delle informazioni raccolte e dell’esperienza di chi ha subito l’inseminazione, consultando molti medici della fertilità, cerca di capire se vale la pena ricorrere all’IA nel tuo caso e come fare tutto questo. L'intelligenza artificiale potrebbe essere la tua occasione!
Inviaci le tue storie di successo! Daranno una vera speranza a coloro che sono titubanti, dubbiosi o hanno paura di fallire!
(AI) è una procedura per fecondare un ovulo introducendolo nell'utero di una donna in laboratorio utilizzando un catetere speciale con il liquido seminale del marito o del donatore. Grazie a questo metodo, tutti gli spermatozoi finiscono nella zona della faringe della cervice, il che aumenta di molte volte la probabilità di concepimento rispetto al rapporto sessuale naturale. L’efficacia dipende dalla qualità dello sperma e dalla salute della donna.
In Russia, questo metodo è stato utilizzato dal 1987. Non deve essere confuso con la fecondazione in vitro, quando un ovulo viene rimosso dal corpo di una donna e fecondato in una provetta, dopodiché l'embrione viene tenuto in un'incubatrice per diversi giorni, dove si sviluppa, e poi trasferito nella cavità uterina.
Inseminazione intrauterina
L'inseminazione intrauterina (IUI) è una procedura in cui lo sperma viene introdotto direttamente nella cavità uterina attraverso un tubo di plastica che viene inserito nel canale cervicale. Viene effettuato durante il periodo dell’ovulazione, senza anestesia, in modo rapido e non comporta conseguenze gravi per l’organismo della donna.
Questo metodo utilizza il liquido seminale prelevato immediatamente prima della IUI o conservato mediante criotecnologia. Il donatore di sperma deve sottoporsi a tutti gli esami necessari. Dopo il congelamento, ciascuna porzione dello sperma del donatore viene messa in quarantena per 6 mesi, finché il donatore non viene sottoposto a ripetuti test per le infezioni. Se questi test risultano negativi, lo sperma può essere utilizzato.
Aspetti positivi dell'inseminazione artificiale
Alcune delle cause dell’infertilità possono essere la produzione di anticorpi anti-sperma da parte del corpo della donna o un aumento del livello di acidità nella vagina. Il contatto degli spermatozoi con il muco cervicale è estremamente indesiderabile, poiché può portare alla morte. È proprio a causa dell’impossibilità di rimanere incinta naturalmente che si raccomanda il ricorso all’inseminazione intrauterina artificiale.
Indicazioni per l'inseminazione
Indicazioni per l'inseminazione nelle donne:
- fattore cervicale, quando gli spermatozoi, entrando nel canale cervicale, incontrano una barriera insormontabile causata da cambiamenti strutturali, anatomici o patologici, e vengono immobilizzati;
- infertilità cervicale, cioè un cambiamento nelle proprietà del muco uterino, che impedisce la penetrazione della quantità necessaria di sperma al suo interno;
- endocervicite cronica;
- allergia allo sperma;
- infertilità inspiegabile, in cui tutti i test sono normali;
- storia di chirurgia cervicale (amputazione, diatermia, conizzazione, cauterizzazione, crioterapia);
- processo adesivo pronunciato nel bacino;
- vaginismo: contrazioni muscolari involontarie dovute alla paura dei rapporti sessuali;
- disfunzione ovulatoria.
Indicazioni per l'inseminazione da parte degli uomini:
- subfertilità degli spermatozoi (ridotta capacità fecondante);
- elevata viscosità dello sperma;
- tentativi falliti di inseminazione intracervicale;
- malformazioni degli organi genitali, in cui il rapporto sessuale naturale è impossibile;
- disturbi eiaculatorio-sessuali;
- eiaculazione retrograda (sperma che entra nella vescica);
- ipospermia (volume dell'eiaculato insufficiente);
- ipospadia - un'anomalia dello sviluppo del pene, in cui vi è una posizione errata dell'apertura dell'uretra;
- condizione dopo vasectomia e chemioterapia.
Controindicazioni all'inseminazione
Per donne:
- età superiore ai 40 anni;
- infezioni sessuali;
- malformazioni dell'utero, a causa delle quali la gravidanza è impossibile;
- cisti e tumori ovarici;
- processi infiammatori acuti;
- sanguinamento dal tratto genitale di origine sconosciuta;
- patologia delle tube di Falloppio, aderenze, blocco, ostruzione;
- tentativi falliti di IUI in passato;
- malattie mentali ed extragenitali in cui la gravidanza è controindicata;
- sindrome da iperstimolazione ovarica dovuta a precedente trattamento con gonadotropine;
- cancro, tumori maligni;
- luteinizzazione di un follicolo non ovulato in due cicli consecutivi;
- interventi chirurgici nella cavità pelvica in passato.
Quali test devono essere effettuati per l'inseminazione artificiale?
Per effettuare con successo l’inseminazione, entrambi i coniugi devono sottoporsi a numerosi studi.
Esami obbligatori per le donne:
- visita ginecologica generale e speciale;
- esame ecografico degli organi pelvici;
- esame del sangue per HIV, sifilide, epatite B e C;
- studio del grado di pulizia vaginale e della flora dell'uretra e del canale cervicale;
- la conclusione del medico sullo stato di salute e sulla possibilità di portare avanti una futura gravidanza;
- esame del sangue clinico, compreso il tempo di coagulazione (valido per 1 mese).
Esami secondo indicazioni per le donne:
- esami del sangue per gli ormoni: FSH, LH, estradiolo, prolattina, testosterone, cortisolo, progesterone, T_3, T_4, TSH, STH;
- biopsia endometriale uterina;
- esame isterosalpingografico, isterosalpingoscopico e laparoscopico delle condizioni dell'utero e delle tube di Falloppio;
- esame citologico di strisci cervicali;
- esame infettivo (clamidia, uro e micoplasmosi, virus dell'herpes simplex, citomegalia, toxoplasmosi, rosolia);
- esame batteriologico del materiale proveniente dall'uretra e dal canale cervicale;
- esame per la presenza di anticorpi antisperma e antifosfolipidi;
- opinioni di altri specialisti sulla base delle indicazioni.
Esami obbligatori per gli uomini:
- spermogramma;
- esame del sangue per epatite B e C, HIV, sifilide.
Esami secondo le indicazioni per gli uomini:
- determinazione del gruppo sanguigno e del fattore Rh;
- consultazione dell'andrologo;
- esame per infezioni (clamidia, virus dell'herpes simplex, uro e micoplasmosi, citomegalia).
Se l'età di entrambi i coniugi supera i 35 anni, un altro esame necessario è la consultazione con un genetista.
Inseminazione, come funziona la procedura
Uno speciale catetere collegato a una siringa viene inserito nell'utero attraverso il canale cervicale, con l'aiuto del quale viene iniettato lo sperma. In assenza di patologie tubariche, il concepimento avviene in modo naturale: lo sperma penetrerà nelle tube di Falloppio, dove avverrà la fecondazione.

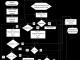
Questa immagine mostra come avviene il processo di inseminazione
Per aumentare le possibilità di concepimento, prima della procedura di inseminazione, si consiglia di stimolare la maturazione dell'ovulo con farmaci contenenti FSH. Senza di essa, la possibilità di concepimento si riduce di 2-3 volte. Se le tube sono ostruite e ci sono aderenze, l'inseminazione non ha senso. La soluzione migliore in questo caso sarebbe il metodo IVF.
Secondo le raccomandazioni dei medici, la procedura di inseminazione dovrebbe essere ripetuta non più di 3-4 volte. Secondo le statistiche, circa l’87% delle donne rimane incinta durante i primi 3 cicli di inseminazione. Se ciò non avviene, nei tentativi successivi la possibilità di ottenere un risultato positivo è solo del 6%.
Dopo l'inseminazione
L'esito positivo dopo il primo tentativo di inseminazione è del 12-15%. Possiamo parlarne se le mestruazioni non si verificano 15 giorni dopo la procedura.
Dopo l'inseminazione, non è consigliabile sollevare pesi, avere rapporti sessuali, bere alcolici o assumere farmaci per un certo periodo. A volte il medico può prescrivere farmaci che contengono l'ormone progesterone, che provoca letargia e desiderio di dormire.
Possono sorgere numerose complicazioni, che è meglio conoscere in anticipo:
- gravidanza multipla;
- aumento del tono uterino;
- reazione allergica a un farmaco per stimolare l'ovulazione;
- sindrome da iperstimolazione ovarica;
- reazione di shock dopo l'introduzione dello sperma nella cavità uterina;
- esacerbazione o comparsa di malattie infiammatorie negli organi genitali.
Dove fare l'inseminazione artificiale?
La nostra “Clinica di Medicina Riproduttiva” è lieta di offrire servizi per la diagnosi e il trattamento dell’infertilità mediante metodi di riproduzione assistita, compresa l’inseminazione artificiale. Puoi visualizzare i prezzi dei servizi della nostra clinica nella sezione “Prezzi”.