Кардиальный спазм пищевода. Кардиоспазм: причины, лечение и профилактика. Прогноз патологии кардиоспазма

Описание:
Кардиоспазм - отсутствие рефлекторного расслабления нижнего сфинктера пищевода во время глотания, сопровождающееся частичной непроходимостью пищи и расширением вышележащих отделов пищевода. Возникает чаще в возрасте от 20 до 40 лет.
Симптомы:
В начале заболевания спазм кардиального отдела пищевода возникает периодически, но затем учащается и становится постоянным. Вышележащие отделы пищевода постепенно расширяются, приобретая мешковидную форму. На фоне застоя в них пищи развивается воспаление пищевода (эзофагит).
Ведущим клиническим симптомом является - нарушение глотания в связи с затруднением прохождения пищи по пищеводу. Во время еды внезапно появляется ощущение задержки в пищеводе твердой пищи, иногда жидкости. Через некоторое время пища проходит в желудок, и неприятное ощущение исчезает. В дальнейшем такие приступы повторяются, задержка пищи становится постоянной. Недостаточное опорожнение пищевода приводит к его переполнению, и у больных возникает срыгивание застоявшихся пищевых масс. В запущенных случаях содержимое пищевода без напряжения со стороны больного изливается наружу, т.е. появляется регургитация; присоединяются чувство давления и тупые боли за грудиной. Возникновение приступов удушья может свидетельствовать о том, что имеется сдавление органов средостения расширенным пищеводом. Нарастает общая слабость, отмечаются похудание, сердечно-сосудистые расстройства. Вследствие аспирации пищевых масс возможны ; абсцессы и ателектазы легких.
Причины возникновения:
В этиологии и патогенезе кардиоспазма имеют значение нарушения функций центральной и вегетативной нервной системы, психическая травма, определенную роль может играть вирусная инфекция.
Лечение:
Для лечения назначают:
Лечение в начальных стадиях заболевания консервативное. Оно включает нормализацию общего и пищевого режимов (частое, дробное питание, механически щадящая высококалорийная пища с исключением острых и кислых продуктов), назначение холиноблокирующих (атропин) и спазмолитических препаратов (папаверин, но-шпа), нитратов, антагонистов кальция, седативных средств. При отсутствии эффекта от консервативного лечения или одновременно с ним проводят кардиодилатацию: форсированное расширение кардиального отдела пищевода с помощью раздуваемого баллона. В поздних стадиях заболевания при неэффективности кардиодилатации осуществляют оперативное вмешательство - эзофагокардиомиотомию.
Мегаэзофагус, долихоэзофагус, идиопатическое расширение пищевода
Ахалазия кардиальной части (K22.0)
Гастроэнтерология
Общая информация
Краткое описание
Цель обзора
Познакомить практических врачей с клиническими рекомендациями Российской гастроэнтерологической ассоциации по ведению больных с ахалазией кардии и кардиоспазмом.
Основные положения
Ахалазия кардии представляет собой первичное нарушение двигательной функции пищевода, проявляющееся нарушением расслабления нижнего пищеводного сфинктера и дефектами перистальтики его грудного отдела. Этиология остается неизвестной. Рассматриваются три основные гипотезы развития болезни: генетическая, инфекционная и аутоиммунная.
Клинические проявления болезни — затруднение прохождения твёрдой и жидкой пищи по пищеводу, срыгивание, в некоторых случаях боль в грудной клетке, при тяжёлом течении — кашель и уменьшение массы тела. Дифференциальный диагноз проводят с: кардиоэзофагеальным раком, пептической стриктурой, мембранами и кольцами пищевода, неврогенной анорексией и ишемической болезнью сердца при наличии боли в грудной клетке.
При рентгеноконтрастном исследовании обнаруживают расширение и деформацию пищевода, конусовидное сужение в области нижнего пищеводного сфинктера, задержку контрастной массы в пищеводе, отсутствие газового пузыря желудка.
При эндоскопии выявляют дилатацию и девиацию просвета пищевода, наличие в нем остатков пищи, жидкости и слизи, равномерность раскрытия кардии при инсуффляции воздуха и возможность проведения эндоскопа в желудок. «Золотым стандартом» обследования пациентов с подозрением на ахалазию является манометрия.
В клинических рекомендациях впервые в отечественной литературе представлены новейшие подходы к диагностике ахалазии кардии с помощью метода манометрии пищевода высокого разрешения с использованием современной Чикагской классификации. Эта классификация выделяет три типа ахалазии кардии, и её использование позволяет существенно повысить точность прогноза результатов лечения.
Клинические рекомендации содержат детальное описание всех существующих на сегодняшний день методов лечения ахалазии кардии и кардиоспазма (консервативные, эндоскопические, оперативные), которые направлены на расширение кардии и снижение ее тонуса для улучшения прохождения пищи через область пищеводно-желудочного перехода. Прогноз заболевания благоприятный при своевременной диагностике и лечении; уровень ремиссии в течении 10 лет после проведённой пневмокардиодилатации составляет 75-90%. Однако больные требуют постоянного амбулаторного наблюдения в связи с риском развития рака пищевода (3-8% наблюдений).
Заключение
Клинические рекомендации содержат полную современную необходимую для практического врача информацию по диагностике и лечению больных с ахалазией кардии и кардиоспазмом.
Ключевые слова
: ахалазия кардии, кардиоспазм, нижний пищеводный сфинктер, мано-метрия высокого разрешения, мегаэзофагус, дискинезия грудного отдела пищевода, боль в грудной клетке, эзофагит, рак пищевода, кардиодилатация, кардиомиотомия, диагностика, лечение.
Определение
Ахалазия кардии (синонимы: мегаэзофагус или долихоэзофагус, идиопатическое расширение пищевода, кардиоспазм и др.) — идиопатическое нервно-мышечное заболевание, проявляющееся функциональным нарушением проходимости кардии вследствие дискоординации между глотком, рефлекторным раскрытием нижнего пищеводного сфинктера (НПС) и двигательной и тонической активностью гладкой мускулатуры пищевода.
Код по МКБ‑10
К.22.0. Ахалазия кардиальной части.
История заболевания
Впервые ахалазия кардии описана в 1674 г. английским врачом Thomas Williams, который вылечил пациента с постоянной прогрессировавшей рвотой, расширив пищевод с помощью губки, насаженной на китовый ус. В 1882 г. J. Mikulich ввел в медицинскую литературу термин «кардиоспазм», объясняя сущность патологического процесса в кардии с помощью теории нарушения нервно-мышечной передачи вследствие выпадения функции блуждающих нервов, в результате чего возникает длительное сокращение гладкомышечных волокон в области НПС. В 1914 г. в литературе появился термин «ахалазия кардии», который был предложен вначале C. Perry, а затем A. Hurst (1927), определившими ее как отсутствие релаксации (от греч. a — отсутствие, chalasis — расслабление). A. Hurst, наблюдавший около 20 пациентов с дисфагией и рвотой, предположил, что их причиной может быть отсутствие нормального рефлекторного расслабления НПС в ответ на глоток вследствие органического поражения ауэрбаховского сплетения. В последующие годы было установлено, что в патогенезе заболевания важную роль играет также нарушение тонуса и перистальтики пищевода.
В настоящее время в англоязычной литературе чаще всего используют именно термин «ахалазия кардии», тогда как в отечественных источниках встречаются оба названия заболевания — «ахалазия кардии» и «кардиоспазм». Это объясняется тем, что существуют две патогенетически разные формы функциональной непроходимости кардии, выделенные Plammer и Vinson еще в 1921 г., которые существенно различаются по клинической симптоматике, рентгенологической картине и результатам эзофагоманометрии, особенно в начальных стадиях . Эти различия обусловлены разными уровнями поражения парасимпатической нервной системы. Так, при морфологических исследованиях у больных с кардиоспазмом были выявлены значительные дегенеративнодистрофические изменения в преганглионарных нейронах дорсальных ядер блуждающих нервов в стволе головного мозга, которые обусловливают нарушения центральной иннервации НПС, и менее выраженные — в постганглионарных нейронах ауэрбаховского сплетения. Считается, что в связи с нарушением центральной иннервации гладкая мускулатура НПС становится более чувствительной к ее физиологическому регулятору — эндогенному гастрину. Таким образом, при данном варианте течения заболевания наблюдается истинный спазм кардии . При ахалазии кардии поражается преимущественно периферическое звено — постганглионарные нейроны интрамурального ауэрбаховского сплетения , блуждающие нервы , симаптические нервные стволы и ганглии , в результате чего выпадает рефлекс открытия кардии в ответ на глоток. Поскольку центральная иннервация сохраняется, отсутствуют условия для возникновения повышенной чувствительности гладкой мускулатуры НПС к гастрину.
Следует отметить, что «ахалазическая» теория патогенеза этого заболевания получила распространение лишь в 50-60-х годах XX в., когда начали применять эзофаготонокимографию. В нашей стране эту методику разработал и внедрил в клиническую практику Андрей Леонидович Гребенев. Именно под его руководством были досконально изучены тонус и перистальтика пищевода у пациентов с ахалазией кардии.
Самым эффективным методом консервативного лечения ахалазии кардии всегда считали кардиодилатацию под рентгенологическим контролем, а хирургического — эзофагокардиомиотомию по Геллеру, которую необходимо дополнить неполной фундопликацией для предупреждения рефлюкса. В запущенных стадиях болезни выполняют экстирпацию пищевода с одномоментной пластикой желудочной трубкой . Для расширения кардии вначале применяли металлический кардиодилататор, изобретенный Starck в 1924 г. (отечественную модификацию предложила Т.А. Тимофеева в 1968 г.), а в 50-х годах XX в. был создан пневматический кардиодилататор, который в нашей стране широко использовали в модификации, разработанной в 1964 г. О.Д. Федоровой и Г.М. Мельник.
А.Л. Гребенев и его ученики, имея большой опыт лечения таких пациентов, разработали показания и противопоказания к пневмокардиодилатации и тактику ведения больных после ее проведения. Однако у части больных, особенно при выраженном расширении пищевода (S-образный пищевод), проведение пневмодилататора под рентгенологическим контролем невозможно. При использовании рентгенологической методики, кроме того, отсутствует возможность оценки состояния слизистой оболочки в зоне пищеводно-желудочного перехода непосредственно после окончания вмешательства. Использование эндоскопической техники позволяет выполнить вмешательство под контролем зрения практически при любой степени ахалазии кардии и немедленно диагностировать возникшие осложнения .
Еще один способ эндоскопического лечения — интрамуральное введение ботулинового токсина. Этот метод применяют в основном за рубежом , хотя и в России накоплен определенный опыт .
В 2008 г. H. Inoue (Япония) впервые вместо кардиодилатации и хирургической эзофагокардиомиотомии выполнил у человека пероральную эндоскопическую миотомию (POEM) и в 2010 г. опубликовал результаты лечения первых 17 пациентов . Эта операция, получившая к настоящему времени достаточно широкое распространение за рубежом, которую начали применять и в России, претендует на право стать «золотым стандартом» в лечении ахалазии кардии.
В настоящее время продолжается активное изучение идиопатической ахалазии кардии, и в первую очередь исследования ученых направлены на установление этиологии заболевания.
Этиология и патогенез
Перистальтика пищевода и расслабление НПС контролирует энтеральная нервная система (ЭНС), представляющая собой сложную сеть нервов и сплетений, работу которых координируют центральная нервная система и ядра блуждающего нерва, расположенные в дне IV желудочка. Нейроны, входящие в состав ЭНС, располагаются в ауэрбаховском межмышечном сплетении и контролируют двигательную активность желудочно-кишечного тракта. Существует два основных типа нейронов: тормозящие, нейротрансмиттерами которых являются оксид азота (NO) и вазоактивный интестинальный пептид (ВИП), и возбуждающие, медиатором которых служит ацетилхолин.
Результаты гистологического исследования материала, полученного во время вскрытия и миотомии, свидетельствуют, что в межмышечных сплетениях развивается воспаление, в котором принимают участие CD3/CD8 — позитивные цитотоксические Т-лимфоциты, эозинофилы, тучные клетки, происходит потеря ганглионарных клеток и развивается фиброз. В начальных стадиях заболевания преобладает воспалительный компонент с поражением главным образом тормозящих нейронов, в которых осуществляется синтез NO и ВИП. При прогрессировании заболевания происходят полная потеря этих клеток и замещение их соединительной тканью. Потеря тормозящих NO-ергических нейронов приводит к неполному расслаблению НПС и характерному для ахалазии отсутствию перистальтики грудного отдела пищевода.
Несмотря на многовековую историю изучения ахалазии кардии, ее этиология до сих пор неизвестна. В настоящее время рассматриваются три основные гипотезы: генетическая, аутоиммунная и инфекционная.
Генетическая гипотеза
Наибольшее подтверждение эта гипотеза находит в педиатрической практике. Так, у детей самой частой причиной развития ахалазии кардии является мутация гена AAAS12q13, которая приводит к развитию аутосомно-рецессивного заболевания — так называемого синдрома Allgrove, или синдрома ААА, характеризующегося развитием ахалазии, алакримии и болезни Аддисона. Идиопатическая ахалазия кардии встречается также у детей с синдромами Дауна (примерно у 2%), Розицки и Робена.
У взрослых определенную роль в развитии заболевания играет полиморфизм некоторых генов. Так, в испанской популяции у мужчин моложе 40 лет с ахалазией кардии достоверно чаще выявляют полиморфизм гена IL23R Arg381 Gln. В той же испанской популяции гаплотип GCC промотора IL10 ассоциирован с развитием идиопатической ахалазии кардии.
Установлена также ассоциация данного заболевания со специфическим HLA-генотипом, которая выражается в том, что у пациентов с идиопатической ахалазией кардии с аллелями HLA DQA1 и DQB1 достоверно чаще выявляют аутоантитела к межмышечным сплетениям.
Заслуживает внимания и теория о полиморфизме NO-синтазы (NOS), которая представляет собой фермент, катализирующий образование NO из аргинина, кислорода и NADPH. Существует три типа NOS: нейрональная (nNOS), индуцибельная (iNOS) и эндотелиальная (eNOS). Ответственные за них гены локализуются в хромосомах 12q24.2, 17q11.2-q12 и 7q36. В ряде работ показан полиморфизм всех трех генов у пациентов с ахалазией кардии, при этом чаще всего выявляли полиморфизм iNOS22*A/Ab и eNOS*4a4a.
Кроме NO, нейротрансмиттером тормозящих нейронов является ВИП. Один из его рецепторов — рецептор 1, который принадлежит к семейству секретиновых и экспрессируется различными иммунными клетками, такими как Т-лимфоциты, макрофаги и дендритные клетки. Полиморфизм этого гена (VIPR1) также может играть роль в развитии идиопатической ахалазии. VIPR1 локализуется в хромосоме 3p22. В некоторых исследованиях были установлены пять его простых нуклеотидных полиморфизмов: (rs421558) Intron‑1, (rs437876) Intron‑4, (rs417387) Intron‑6, rs896 и rs9677 (3’UTR).
Аутоиммунная гипотеза
Подтверждением этой гипотезы служит тот факт, что у пациентов с ахалазией кардии риск развития аутоиммунных заболеваний примерно в 3,6 раза выше, чем в общей популяции. По данным исследований, проведенных в Канаде, в которых приняли участие больные с ахалазией кардии, риск развития сахарного диабета 1-го типа у них выше в 5,4 раза, гипотиреоза — в 8,5 раза, синдрома Шегрена — в 37 раз, системной красной волчанки — в 43 раза, увеита — в 259 раз.
Результаты исследований в этой области свидетельствуют о наиболее частом сочетании ахалазии кардии и патологии щитовидной железы, которая в 20-25% случаев представлена гипотиреозом.
Рассматривая аутоиммунную природу заболевания, необходимо напомнить о циркулирующих аутоантителах. У пациентов с ахалазией кардии чаще всего обнаруживают следующие нейрональные аутоантитела: антитела к никотиновым рецепторам ацетилхолина — ганглионарного и мышечного типа, к кальциевым каналам — P/Q- и N-типа, к декарбоксилазе глутаминовой кислоты, к скелетным мышцам и антинейрональные нуклеарные антитела, известные также под названием anti-Hu. Так, в одном из последних крупных исследований, проведенном в клинике Mayo, установлено, что у 26% больных с идиопатической ахалазией кардии выявляют антитела к скелетным мышцам, а у 21% — к декарбоксилазе глутаминовой кислоты.
Ахалазию кардии считают редким заболеванием: ее распространенность составляет 10 случаев на 100 000 населения, а заболеваемость — 1 на 100 000 населения. По сводным данным Б.В. Петровского (1962) и В.В. Уткина (1966), в качестве причины дисфагии она занимает третье место после рака и ожоговых стриктур пищевода, частота заболевания варьирует от 5 до 8%. По данным Т.А. Суворовой (1966) и А.З. Моргенштерна (1968), ахалазия кардии составляет 3,1-20% всех заболеваний пищевода. Идиопатическая ахалазия встречается на всех континентах, причем с одинаковой частотой у мужчин и женщин. У взрослых ахалазию кардии чаще всего диагностируют в возрастной группе от 25 до 60 лет .
Клиническая картина
Cимптомы, течение
Основные симптомы заболевания
— прогрессирующая дисфагия, регургитация и загрудинные боли, связанные с неполным опорожнением пищевода и хроническим эзофагитом .
Дисфагия возникает у 99% пациентов при употреблении твердой пищи и у 90-95% — жидкой. Характер возникновения дисфагии различен для двух форм заболевания. Так, при одной из них дисфагия развивается остро, обычно среди полного здоровья, после психотравмирующей ситуации. Чаще болеют молодые люди. Пациенты могут точно указать, когда они отметили появление симптомов и с чем это было связано. Часто дисфагия имеет парадоксальный характер: хорошо проходит твердая пища, а жидкость задерживается. Необходимо отметить, что нервное перевозбуждение, непривычная обстановка, разговоры во время еды и быстрый прием пищи, особенно плохо пережеванной и холодной, способствуют увеличению выраженности дисфагии. Дисфагия может сопровождаться чувством задержки пищи в пищеводе на какое-то время с последующим «провалом» ее в желудок.
Другая форма характеризуется постепенным развитием заболевания, часто в течение многих лет, без парадоксальной дисфагии. Чаще болеют лица среднего и пожилого возраста, которые не могут вспомнить, когда именно они заболели и что послужило причиной возникновения болезни: им кажется, что они болеют всю жизнь.
Пациент может самостоятельно уменьшить выраженность дисфагии, используя различные приемы: запивание пищи большим количеством жидкости, заглатывание воздуха, повторные глотательные движения, ходьба. Немаловажное значение имеет и температура принимаемой пищи: большинство больных отмечают, что лучше проходит теплая и горячая пища.
Ярким симптомом заболевания является активная и пассивная регургитация, которая отмечается у 84 и 68% больных соответственно. Активная регургитация представляет собой срыгивание только что съеденной пищи или слизи и более характерна для начальных стадий болезни. Она возникает при незначительной дилатации пищевода, тогда как значительное расширение пищевода может привести к отсроченной регургитации, объем которой значительно больше. Пассивная регургитация возникает вне приема пищи, обычно в горизонтальном положении пациента или при наклоне туловища вперед, чаще наблюдается при ахалазии кардии. Регургитация, особенно пассивная, может сопровождаться аспирацией пищи в дыхательные пути, которая может привести к нарушению функции органов дыхания, сопровождающемуся одышкой и кашлем, и маскировать основное заболевание. Необходимо отметить, что ночной кашель наряду с симптомом «мокрой подушки» свидетельствуют о декомпенсации заболевания и служат абсолютным показанием к проведению пневмокардиодилатации.
Еще одна характерная жалоба больных — боли в груди, которые наблюдаются примерно у 59% из них, чаще в молодом возрасте. При повышении давления в НПС и грудном отделе пищевода возникает интенсивная спастическая загрудинная боль, тогда как при атонии грудного отдела пищевода отмечаются умеренно выраженные боли за грудиной распирающего характера. Боли могут возникать во время приема пищи вследствие перерастяжения стенок пищевода и проходить после срыгивания или «проваливания» пищи в желудок. Они также могут быть вызваны спазмом гладкой мускулатуры пищевода и возникать как во время приема пищи, так и без четкой связи с ним. Для 1/3 больных с ахалазией кардии характерна жгучая боль по ходу пищевода, возникающая вследствие прямого раздражающего действия на пищевод остатков задержавшихся в нем пищи и лактата, продукция которого повышена при избыточной бактериальной ферментации сохраняющихся в пищеводе углеводов.
Один из симптомов ахалазии — уменьшение массы тела, которое наблюдается у 61% больных и коррелирует с тяжестью течения заболевания. Средняя потеря массы тела составляет 5-10 кг.
Примерно у 8% пациентов возникает икота, основной причиной которой является длительная обструкция дистального отдела пищевода, приводящая к раздражению диафрагмального нерва.
Диагностика
Лабораторные исследования
Всем пациентам с ахалазией кардии необходимо выполнить общий анализ крови (определение уровня эритроцитов, гемоглобина, лейкоцитов, тромбоцитов), оценить коагулограмму (для определения риска развития кровотечения перед выполнением пневмокардиодилатации или оперативным вмешательством), установить уровень сывороточного креатинина и альбумина, провести общий анализ мочи (определение кетоновых тел, которые обнаруживают в моче при длительном голодании).
Инструментальные исследования
Для подтверждения диагноза идиопатической ахалазии необходимо использовать инструментальные методы обследования, такие как рентгенография пищевода с контрастированием, ЭГДС и манометрия, которая признана «золотым стандартом» диагностики. Некоторые авторы рекомендуют перед проведением рентгеноконтрастного исследования выполнить обзорную рентгенографию грудной клетки, по результатам которой можно определить наличие уровня жидкости в средостении, обусловленного застоем пищевых масс в пищеводе, а также выявить расширение средостения и отсутствие газового пузыря желудка. Рентгеноконтрастное исследование выполняют с бариевой взвесью, при этом оценивают степень расширения пищевода, его деформацию (S-образный пищевод), длительность задержки контрастной массы в пищеводе, рельеф абдоминального отдела пищевода и области пищеводно-желудочного перехода в момент открытия кардиоэзофагеального сфинктера, наличие или отсутствие газового пузыря желудка и некоторые другие параметры (рис. 1).

Рис. 1
. Рентгенограммы пищевода.
Умеренное расширение пищевода, длительная задержка в нем бариевой взвеси. Раскрытия кардии при проглатывании контрастного вещества не происходит, оно начинает поступать в желудок тонкой струей лишь при значительном наполнении пищевода, заметны слабые неперистальтические сокращения, не смыкающие стенки пищевода (данные Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии УКБ № 2 ФГБОУ ВО «Первый МГМУ им. И.М. Сеченова»)
У больных с кардиоспазмом при рентгенологическом исследовании выявляют усиление моторики пищевода с выраженными сегментарными сокращениями, при ахалазии кардии — снижение моторной активности пищевода (отсутствие первичной перистальтики в дистальных 2/3 пищевода). При обеих формах заболевания просвет пищевода расширен, иногда может иметь С- или S-образную форму, типичной находкой является конусовидное сужение в области НПС, похожее на мышиный хвостик или птичий клюв, отмечается замедление эвакуации контрастного вещества из пищевода в желудок.
Для определения стадии заболевания предложены многочисленные классификации, например четырехстадийная классификация кардиоспазма Б.В. Петровского (1962), классификация Т.А. Суворовой (1966), впоследствии дополненная А.Л. Гребеневым (1987), в которой выделены два типа ахалазии пищевода; трехстадийная классификация кардиоспазма, предложенная Г.Д. Вилявиным (1978). Однако наибольшее распространение получила классификация Б.В. Петровского:
I стадия — функциональный непостоянный спазм кардии без расширения пищевода;
II стадия — стабильный спазм кардии с нерезко выраженным расширением пищевода и усиленной моторикой стенок;
III стадия — рубцовые изменения (стеноз) мышечных слоев НПС с выраженным расширением пищевода и нарушениями тонуса и перистальтики;
IV стадия — резко выраженный стеноз кардии со значительной дилатацией, удлинением, S-образной деформацией пищевода, эзофагитом и периэзофагитом.
Для ахалазии кардии характерна положительная проба Хурста, когда начало опорожнения пищевода происходит вне акта глотания и зависит от высоты столба бариевой взвеси, при повышении гидростатического давления НПС раскрывается и контрастное вещество «проваливается» в желудок.
При проведении контрастного исследования важное значение имеют фармакологические пробы. Широкое распространение получила проба с нитроглицерином: через некоторое время после введения бариевой взвеси пациент помещает под язык 1-2 таблетки нитроглицерина, что при ахалазии приводит к снижению тонуса НПС и быстрому продвижению контрастного вещества из пищевода в желудок. Проводят также пробы с карбахолином и ацетилхолином, при введении которых возникают непропульсивные беспорядочные сокращения мускулатуры в грудном отделе пищевода и повышается тонус НПС, что приводит к длительной задержке бариевой взвеси в пищеводе. Похожий эффект дает введение синтетического аналога холецистокинина синкалида, который в норме расслабляет НПС, однако из-за утраты тормозящих нейронов развивается парадоксальный эффект в виде его стойкого сокращения, что вызывает задержку контрастного вещества в пищеводе.
При возникновении подозрения на наличие ахалазии кардии необходимо провести ЭГДС с целью исключения псевдоахалазии, которую выявляют у 2-4% пациентов с диагнозом ахалазии. При эндоскопическом исследовании в первую очередь обращают внимание на степень дилатации и девиации просвета пищевода, наличие в нем остатков пищи, принятой накануне, жидкости и слизи. Одновременно оценивают состояние слизистой оболочки пищевода, ее толщину, цвет, блеск, определяют наличие перистальтики.
После визуализации кардии, которую не всегда легко осуществить при значительно деформированном пищеводе, оценивают ее положение относительно оси пищевода, наличие воспалительных и рубцовых изменений слизистой оболочки в этой зоне, эластичность стенок, равномерность раскрытия кардии при инсуффляции воздуха и возможность проведения эндоскопа в желудок. Необходимым условием обеспечения безопасности исследования является выполнение его только под визуальным контролем, исключая проведение аппарата «вслепую» через остатки пищи и слизь, так как в этом случае высока опасность перфорации стенки пищевода, измененной в результате хронического воспалительного процесса.
Заключительный этап эндоскопического исследования включает тщательный осмотр желудка и двенадцатиперстной кишки и обязательный ретроградный осмотр кардии для исключения кардиоэзофагеального рака.
Стадию заболевания целесообразно определять, основываясь на следующих критериях .
При I стадии заболевания эндоскопических изменений просвета пищевода, перистальтики, состояния слизистой оболочки, положения кардии и ее открытия выявить не удается.
При II стадии
определяется умеренное (до 3-4 см) расширение просвета пищевода; остатков пищи в пищеводе, как правило, нет, может быть небольшое количество прозрачной жидкости или слизи; слизистая оболочка гладкая, ровная, блестящая, ее складки расположены продольно; перистальтика усилена; кардия расположена по центру, обычно плотно сомкнута, но достаточно легко раскрывается при избыточной (по сравнению с обычным эндоскопическим исследованием) инсуффляции воздуха (рис. 2). При ретроградном осмотре складки в области пищеводно-желудочного перехода плотно обхватывают эндоскоп, слизистая оболочка мягкая, эластичная.
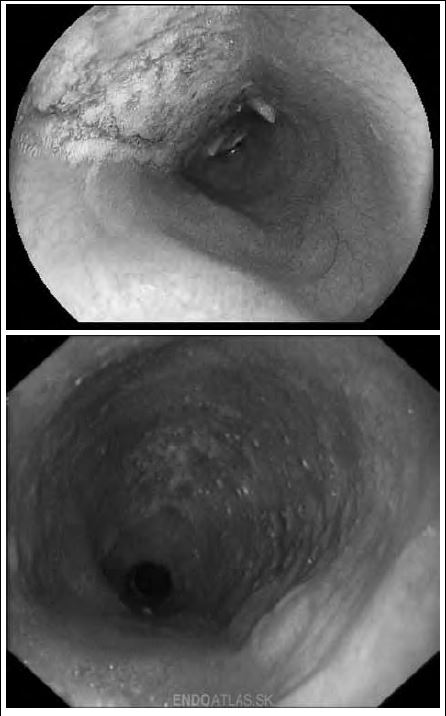
Рис. 2.
Эндофото.
Наличие пенистой слизи и остатков пищи в расширенном пищеводе (данные Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии УКБ № 2 ФГБОУ ВО «Первый МГМУ им. И.М. Сеченова»)
В III стадии
кардиоспазма и ахалазии кардии пищевод расширен до 4-8 см, в его просвете остатки жидкой и твердой пищи, много слизи. Перистальтика очень вялая или «рваная» из-за снижения мышечного тонуса пищевода, вследствие чего формируются четкообразные участки — неравномерное расширение просвета на разных уровнях. В дистальном отделе пищевода отмечается начинающаяся S-образная деформация, из-за чего кардия расположена эксцентрично, отклоняясь вначале вправо от продольной оси пищевода, а затем немного влево. Вторая часть изгиба становится более выраженной при прогрессировании болезни. Выраженный изгиб свидетельствует о начинающемся удлинении пищевода, что проявляется в увеличении расстояния от резцов до кардии: вместо 38- 40 см в норме 41-45 см или более. Кардия, как правило, плотно сомкнута, раскрывается при избыточной инсуффляции воздуха. Слизистая оболочка пищевода несколько утолщена, может быть гиперемирована в дистальном отделе.
При IV стадии
заболевания просвет пищевода значительно расширен (часто более 8-10 см), пищевод удлинен и извит, имеет вид неперистальтирующего мешка вследствие отсутствия мышечного тонуса. В просвете содержится большое количество жидкости и остатков пищи. Слизистая оболочка утолщена, рыхлая, местами имеет крупноячеистый вид, иногда с эрозиями, обусловленными длительным стазом пищи или развитием кандидозного эзофагита, отмечается поперечная складчатость слизистой оболочки из-за удлинения и растяжения пищевода. Очень часто пищевод заканчивается «слепым мешком», заполненным остатками пищи, а кардия резко смещена в сторону и, как правило, находится выше дна этого «мешка». Расстояние от резцов до кардии в ряде случаев значительно увеличено — от 45 до 70 см. Часто она сомкнута неплотно, возможны рубцовые изменения слизистой оболочки.
Визуализация кардии при III и особенно IV стадиях кардиоспазма может быть затруднена из-за большого количества содержимого в пищеводе и резкой деформации просвета, так как могут наблюдаться несколько изгибов пищевода. Однако необходимо отметить, что при любой стадии ахалазии кардии, в отличие от органического стеноза на уровне пищеводно-желудочного перехода (злокачественная опухоль или рубцовая стриктура), удается провести эндоскоп в желудок без сопротивления. Затруднения связаны не с преодолением спазма как такового, а с удлинением пищевода и формированием одного или нескольких «колен», в том числе в верхней трети, и эксцентричным положением кардии. Если же для проведения эндоскопа через кардию требуется заметное усилие или осуществить его не удается, отмечается выраженное «побеление» стенок пищевода и пищеводно-желудочного перехода из-за ригидности, необходимо заподозрить опухолевый характер стеноза.
Как правило, каждой клинико-рентгенологической стадии кардиоспазма и ахалазии кардии соответствует определенная эндоскопическая картина, на основании которой стадия болезни может быть установлена и без предшествующего рентгенологического исследования, если оно не может быть выполнено по каким-либо причинам (рис. 3-5).

Рис. 3
. Кардиоспазм II стадии.
а — рентгенограмма; б — эндофото (данные ФГБНУ «РНЦХ им. акад. Б.В. Петровского»).

Рис. 4
. Кардиоспазм III стадии.
а — рентгенограмма; б — эндофото (данные ФГБНУ «РНЦХ им. акад. Б.В. Петровского»)

Рис. 5
. Кардиоспазм IV стадии.
а — рентгенограмма; б — эндофото (данные ФГБНУ «РНЦХ им. акад. Б.В. Петровского»).
«Золотым стандартом» обследования пациентов при подозрении на ахалазию кардии является манометрия. В настоящее время для исследования двигательной функции пищевода можно использовать как метод открытых катетеров (водно-перфузионная манометрия), так и современные высокотехнологичные методы — манометрию высокой разрешающей способности (high resolution manometry — HRM) и объемную 3D-манометрию, которые имеют явные преимущества по сравнению с манометрией, выполняемой с помощью 4- или 8-канального водно-перфузионного катетера. При расположении датчиков давления на расстоянии 5 см друг от друга большие участки перистальтической волны грудного отдела пищевода «выпадают» из анализа. Так, подтягивание НПС и укорочение грудного отдела пищевода у больных с ахалазией кардии часто принимают за истинное, хотя и недостаточное, расслабление сфинктера («псевдорелаксация»). Использование многоканальных катетеров при манометрии высокой разрешающей способности позволяет избежать подобных ошибок (рис. 6).

Рис. 6
. Подтягивание НПС и укорочение грудного отдела пищевода у пациента с ахалазией кардии.
Сплошная стрелка — истинное расположение НПС, пунктирная — подтягивание НПС (данные Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии УКБ № 2 ФГБОУ ВО «Первый МГМУ им. И.М. Сеченова»)
При анализе результатов обследования пациентов с ахалазией кардии, проведенного с использованием манометрии высокого разрешения, следует учитывать Чикагскую классификацию нарушений моторики пищевода, созданную в 2008 г. Применение этого метода исследования позволило выделить три типа ахалазии кардии в зависимости от выявленных изменений двигательной активности грудного отдела пищевода, что дает возможность более точно прогнозировать эффективность лечения с помощью пневмокардиодилатации (рис. 7).

Рис. 7 . Три типа ахалазии кардии.
а — I тип; б — II тип; в — III тип (данные Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии УКБ № 2 ФГБОУ ВО «Первый МГМУ им. И.М. Сеченова»)
Чикагская классификация нарушений моторики пищевода
| Ахалазия |
Тип I Тип II Тип III Нарушение проходимости кардии |
|
Заболевания, связанные с нарушением моторики |
Диффузный эзофагоспазм Чрезмерная интенсивность сокращений (DCI >8000 — «отбойный молоток») Гипокинезия/отсутствие сокращений |
|
Изменения перистальтики |
Нарушение перистальтики с большими разрывами Нарушение перистальтики с малыми разрывами Незавершенная перистальтика Ускоренные сокращения Гиперкинезия грудного отдела пищевода («пищевод щелкунчика») |
Для всех типов заболевания характерны повышение суммарного давления расслабления (выше 15 мм рт. ст.) и отсутствие перистальтической волны сокращения грудного отдела пищевода, при этом давление покоя (Resting Pressure) может быть повышено или в пределах нормальных значений (норма 10-35 мм рт. ст.). При I типе (классическая ахалазия кардии) при 100% влажных глотков отсутствует любая перистальтика грудного отдела пищевода. При ахалазии кардии II типа отсутствует нормальная перистальтическая волна сокращения, однако наблюдается равномерное спастическое сокращение умеренной интенсивности по всей длине пищевода от верхнего до нижнего пищеводного сфинктера более чем при 20% влажных глотков. Ахалазия кардии III типа характеризуется отсутствием нормальной перистальтической волны, наличием отдельных эпизодов перистальтики в грудном отделе пищевода или преждевременными спастическими сокращениями (дистальный эзофагоспазм), зарегистрированными более чем при 20% влажных глотков.
Истинную ахалазию кардии следует отличать от феномена нарушения проходимости кардии, при котором повышается суммарное давление расслабления НПС, однако сохраняется нормальная перистальтика грудного отдела пищевода или отмечается снижение интенсивности сокращения в этом отделе с малыми разрывами.
Наилучших результатов лечения достигают у пациентов с ахалазией II типа. В то же время отсутствие перистальтики (I тип) и выраженную гипермоторную дискинезию грудного отдела пищевода (III тип) можно рассматривать в качестве прогностических критериев высокого риска рецидива ахалазии кардии после кардиодилатации.
Дифференциальный диагноз
Дифференциальный диагноз ахалазии кардии
проводят со следующими заболеваниями:
Кардиоэзофагеальным раком, для которого характерна прогрессирующая дисфагия, как и для истинной ахалазии. Однако быстрое уменьшение массы тела, короткий анамнез, часто пожилой возраст пациентов к моменту появления дисфагии свидетельствуют о злокачественном поражении. При физикальном осмотре можно выявить пальпируемое образование в брюшной полости и лимфаденопатию. При рентгенологическом исследовании с бариевой взвесью просвет пищевода может быть умеренно дилатирован, но степень расширения не коррелирует с выраженностью дисфагии. В дистальном отделе имеется сужение, но в отличие от такового при ахалазии оно не имеет характерного вида птичьего клюва или мышиного хвостика с постепенным симметричным сужением просвета и гладкими стенками, а чаще эксцентрично, с обрывом по типу ступеньки и неровными бугристыми контурами. Для установления точного диагноза необходимо проведение эзофагогастродуоденоскопии (ЭГДС). При малейшем подозрении на наличие злокачественного процесса в области кардии обязательным является получение материала для гистологического и цитологического исследований, поскольку рак развивается у 3-8% больных с ахалазией . Необходимо помнить о возможности развития рака не только в области пищеводно-желудочного перехода, но и в стенке воспаленного расширенного пищевода;
Пептической стриктурой, являющейся осложнением длительно текущей гастроэзофагеальной рефлюксной болезни (ГЭРБ). Для нее также характерна дисфагия: в начальных стадиях отмечается затрудненное прохождение по пищеводу только твердой пищи, тогда как в более поздних стадиях присоединяется нарушение пассажа кашицеобразной пищи и жидкостей. Дисфагии, как правило, предшествует длительно существующая изжога, часто возникающая в ночное время, однако к моменту формирования стриктуры изжога прекращается. Для дифференциальной диагностики важно проведение манометрии и рентгенографии пищевода с контрастированием, результаты которого свидетельствуют об отсутствии значимого расширения просвета пищевода, а в вертикальном положении больного контрастное вещество (взвесь сульфата бария) в отличие от ахалазии кардии длительно в пищеводе не задерживается. При ЭГДС могут быть выявлены эрозии;
Ишемической болезни сердца (ИБС), основное клиническое проявление которой — боли в груди. Этот симптом практически невозможно отличить от такового при ахалазии кардии, особенно если ИБС провоцируется приемом пищи. Не помогает в плане дифференциальной диагностики и эффект от приема нитроглицерина, так как боли при ахалазии, как и при ИБС, купируются после его приема. ЭКГ также не всегда позволяет уточнить диагноз, так как ишемия миокарда очень часто имеет скрытый характер и выявляется лишь при физической нагрузке. В связи с этим в спорных ситуациях необходимо проводить комплексное кардиологическое обследование, включающее велоэргометрию или тредмил-тест, эхокардиографию и комбинированное исследование — суточное холтеровское мониторирование и 24-часовую pH-метрию;
Врожденными мембранами и кольцами пищевода, которые при их небольшом размере часто остаются бессимптомными и манифестируют после введения в рацион ребенка твердой пищи такими симптомами, как дисфагия и срыгивание во время или после кормления. У детей более старшего возраста возникает характерная для идиопатической ахалазии рвота содержимым пищевода, что усложняет установление правильного диагноза;
- неврогенной анорексией, которая обычно возникает у молодых женщин в отличие от ахалазии, одинаково часто развивающейся у мужчин и женщин, и характеризуется дисфагией и рвотой содержимым желудка, часто провоцируемыми психотравмирующими ситуациями. Для данного заболевания также характерно значительное уменьшение массы тела
Лечение
Существующие методы лечения кардиоспазма и ахалазии кардии (консервативные, эндоскопические, хирургические) направлены на расширение кардии тем или иным способом либо снижение ее тонуса, для того чтобы улучшить прохождение пищи через область пищеводно-желудочного перехода.
Диета и модификация образа жизни
Пациентам с ахалазией кардии необходимо назначить диету по типу пищеводного стола с исключением острых и кислых продуктов; пища должна быть теплой, принимать ее нужно медленно, тщательно пережевывая. Оптимальным считается 4- или 5-разовое питание небольшими по объему порциями. Следует также отметить, что существует индивидуальный набор продуктов, усиливающих дисфагию у конкретных пациентов, которые целесообразно исключить из рациона. После приема пищи не следует принимать горизонтальное положение во избежание ее регургитации. Во время сна пациент не должен находиться в строго горизонтальном положении, так как пища может задерживаться в пищеводе до нескольких часов, а верхний пищеводный сфинктер расслабляется во время сна, что приводит к пассивной регургитации и возможной аспирации дыхательных путей.
Лекарственная терапия
Для консервативного лечения пациентов с ахалазией кардии используют две группы препаратов: блокаторы кальциевых каналов и нитраты. Чаще всего применяют нифедипин и изосорбида мононитрат в дозе 5-10 мг, которые следует принимать за 20—30 мин до приема пищи. Эти лекарственные средства снижают давление НПС в среднем на 47-63%, однако полностью купировать симптомы ахалазии удается редко. Необходимо также помнить о возможных побочных эффектах этих препаратов, из которых наиболее часто возникают головная боль, артериальная гипотензия, головокружение. В связи с этим лекарственную терапию применяют в случае невозможности использовать альтернативные методы при лечении пациентов, ожидающих выполнения пневмокардиодилатации или хирургического лечения, и как сопутствующую терапию у больных с ахалазией кардии, сопровождающейся рефрактерной болью в груди.
Пневмокардиодилатация
При лечении всех больных с ахалазией кардии первично целесообразно использовать неоперативные методы, основным из которых остается ступенчатая баллонная пневматическая дилатация (ПД) под флюороскопическим контролем. Эта методика практически вытеснила применявшуюся ранее дилатацию кардии с помощью металлического дилататора Штарка благодаря существенно меньшей травматичности. Эффективность ПД варьирует от 60 до 85% , снижаясь пропорционально количеству проводимых курсов лечения. У 30-40% больных возникает рецидив клинической симптоматики, в связи с чем требуется повторное лечение.
Процедура основана на расширении суженного участка пищеводно-желудочного перехода с помощью кардиодилататора, в результате чего снижается давление НПС и улучшается пассаж пищи по пищеводу. Для этого используют пневмодилататоры, смонтированные на желудочном зонде, которые имеют форму гантели для лучшей фиксации в зоне пищеводно-желудочного перехода (ЗАО «МедСил», Россия). Дилатацию выполняют под рентгенологическим контролем, однако в случаях выраженного расширения, удлинения и деформации пищевода, проявляющейся в значительном отклонении его от продольной оси (С- или S-образный пищевод), проведение пневмодилататора под рентгенологическим контролем затруднено или невозможно. Использование эндоскопической техники позволяет выполнить дилатацию под контролем зрения при заболевании в любой стадии, а также оценить состояние слизистой оболочки в зоне пищеводно-желудочного перехода непосредственно после окончания вмешательства и немедленно диагностировать возникшие осложнения. Эндоскопические вмешательства являются методом выбора при поздних стадиях кардиоспазма и ахалазии кардии у пациентов, у которых высок операционно-анестезиологический риск.
Лечебную процедуру выполняют с помощью кардиодилататора, который надевают на дистальную часть эндоскопа. Диаметр баллона для дилатации кардии в широкой части составляет 30 и 40 мм, в области «талии» — 25 и 30 мм, длина — 12-15 см. Баллон укреплен на полой трубке, внутренний диаметр которой соответствует наружному диаметру эндоскопа и составляет 9-10 мм, длина — 17-20 см. К проксимальному концу баллона присоединена трубка диаметром около 3 мм для инсуффляции воздуха или введения воды в баллон. «Талия» в средней части баллона облегчает его фиксацию в кардии.
Давление при кардиодилатации повышают постепенно — от 120-160 мм рт. ст. в начале лечения до 300-320 мм рт. ст. в конце курса. Экспозиция составляет 1-2 мин, для достижения эффекта требуется в среднем 4-5 сеансов. Уровень давления контролируют с помощью манометра.
Для проведения дилатации кардии применяют также дилататоры «Rigiflex» («Boston Scientific», MA, США), представляющие собой полиэтиленовые баллоны трех диаметров — 30, 35 и 40 мм. Аналогичные баллоны диаметром 30 и 35 мм производит фирма «Cook Medical» (США).
ПД можно проводить как под рентгенологическим контролем, так и с помощью эндоскопической техники по введенной в желудок через канал эндоскопа направляющей струне. Процедура заключается в установке баллона точно в месте перехода пищевода в желудок. При извитом пищеводе для правильного позиционирования баллона в кардии необходим визуальный контроль, для чего параллельно баллону вводят эндоскоп. Для предупреждения осложнений (перфорация, кровотечение) очень важно избегать форсированной дилатации и повышать давление в баллоне постепенно в течение нескольких сеансов от 160 до 300 мм рт. ст. в течение 40-60 с. Баллон может быть заполнен не только воздухом, но и жидкостью — водой или водорастворимым контрастным веществом для лучшей визуализации. Такая процедура называется гидродилатацией кардии, ее выполняют, как правило, при давлении 0,5-2 атм в течение 2 мин. Уровень давления контролируют с помощью манометра.
Эффективность терапии достаточно высокая, зависит от диаметра кардиодилататора и через 3 года составляет в среднем 74, 86 и 90% при использовании баллонов диаметром 30, 35 и 40 мм соответственно.
После дилатации и для мониторирования состояния после лечения, которое необходимо проводить 1 раз в год, жалобы пациентов могут быть оценены по шкале Eckardt.
Шкала Eckardt
| Симптомы | Баллы* | |||
| 0 | 1 | 2 | 3 | |
| Дисфагия | Никогда | Периодически | 1 раз в день | Каждый прием пищи |
| Регургитация | Никогда | Периодически | 1 раз в день | Каждый прием пищи |
| Боли в груди | Никогда | Периодически | 1 раз в день | Каждый прием пищи |
| Уменьшение массы тела, кг | Нет | <5 | 5-10 | >10 |
* 0-3 балла — ремиссия, более 4 баллов — неэффективность ПД.
Кроме улучшения клинического течения заболевания, предиктором длительной ремиссии после ПД является давление НПС <10 мм рт. ст., измеренное по окончании процедуры. После ПД необходимо провести контрольное рентгенологическое исследование пищевода с контрастированием.
На эффективность ПД оказывают положительное влияние ряд факторов, такие как возраст пациентов более 40 лет, II тип ахалазии кардии по данным HRM, начальная стадия заболевания, давление НПС <10 мм рт. ст. после проведенной ранее ПД, эвакуация из пищевода более 50% бариевой взвеси через 1 мин от начала проведения рентгеноскопии с контрастированием. К факторам, оказывающим негативное влияние на эффективность ПД, относят: мужской пол, I и III типы ахалазии по данным HRM, давление НПС >15 мм рт. ст. после ранее выполненной ПД, эвакуация из пищевода менее 50% бариевой взвеси через 1 мин от начала рентгеноскопии пищевода, однократно проведенная ПД с использованием баллона диаметром 30 мм.
Необходимо помнить, что самым тяжелым осложнением ПД, которое наблюдается в 1,5-3% случаев, является перфорация стенки пищевода. Однако использование современных дилататоров и опыт специалистов, выполняющих ПД, позволяют значительно снизить риск ее возникновения. После ПД могут отмечаться также боли в груди, повреждение слизистой оболочки пищевода и гематома, повышение температуры тела и аспирационная пневмония, однако риск их развития очень мал. Достаточно редко после процедуры развивается ГЭРБ.
Введение ботулинотоксина
Еще в 1994 г. в зарубежной литературе появились сообщения об использовании ботулинового токсина А для эндоскопического лечения кардиоспазма и ахалазии кардии . Ботулиновый токсин оказывает расслабляющее действие на гладкую мускулатуру путем блокирования выброса медиатора парасимпатической нервной системы ацетилхолина холинергическими нейронами и нарушения нервно-мышечной передачи. При этом процесс синтеза и депонирования ацетилхолина в пресинаптической терминали синапса не нарушается . Введение ботулинового токсина А в зону кардии приводит к снижению базального и остаточного давления НПС.
Процедура основана на интрамуральном эндоскопическом введении ботулинового токсина А в НПС в дозе 80-100 ЕД, при этом 1 мл препарата (20-25 ЕД) вводят с помощью иглы диаметром 5 мм для склеротерапии в каждый из четырех квадрантов НПС под визуальным контролем.
Эффективность терапии составляет около 80% в течение 1-го месяца наблюдения, 70% после 3 мес, 50% через 6 мес и около 40% через 1 год, в связи с чем иногда требуется повторная инъекция ботулинового токсина.
Несмотря на безопасность и простоту выполнения, этот метод можно рассматривать в качестве альтернативного варианта только при лечении пациентов, имеющих абсолютные противопоказания к пневмокардиодилатации, эндоскопическому и оперативному вмешательству, особенно если речь идет о лицах старшей возрастной группы, наличии тяжелой сопутствующей патологии сердечно-сосудистой и бронхолегочной систем, а также при наличии S-образного пищевода .
К факторам, оказывающим негативное влияние на эффективность этого метода, относят: молодой возраст пациентов, мужской пол, высокое давление покоя НПС, отсутствие эффекта от предыдущих инъекций ботулинового токсина, а наиболее выраженный эффект от лечения можно ожидать у людей пожилого возраста и пациентов с ахалазией и выраженной гипермоторной дискинезией грудного отдела пищевода. Следует также отметить, что до настоящего времени в Российской Федерации препарат «Диспорт» не зарегистрирован в качестве средства для применения в гастроэнтерологии, его разрешено использовать лишь в неврологии и косметологии. Для лечения ахалазии кардии препарат применяют в Республике Татарстан по специальному разрешению Министерства здравоохранения этого субъекта РФ.
Хирургическое лечение
При неэффективности нехирургических методов лечения решают вопрос о необходимости выполнения оперативного вмешательства. Следует отметить, что выполняемая в ряде лечебных учреждений эзофагокардиомиотомия по Геллеру, заключающаяся в рассечении мышечной оболочки нижнего конца расширенного сегмента пищевода и кардиальной части желудка по передней и задней стенкам, у 15% больных осложняется развитием ГЭРБ. В связи с этим основным оперативным вмешательством является эзофагокардиомиотомия с неполной фундопликацией для предупреждения рефлюкса. Согласно отдаленным результатам, по эффективности она превосходит ПД, однако из-за травматичности любого оперативного вмешательства, необходимости анестезиологического пособия и вероятности развития послеоперационных осложнений этот метод лечения применяют при неэффективности повторных ПД.
В настоящее время для лечения кардиоспазма широко применяют лапаро- и торакоскопические операции, из которых предпочтение отдают лапароскопической миотомии с частичной фундопликацией в различных модификациях, обеспечивающей беспрепятственное прохождение пищи у пациентов с ослабленной моторикой пищевода, с одной стороны, и предупреждающей рефлюкс — с другой . Эффективность минимально инвазивных вмешательств не уступает таковой открытых хирургических операций — 94 и 84% соответственно, а частота послеоперационных осложнений ниже. К сожалению, после хирургического лечения также в ряде случаев возникает рецидив дисфагии, в связи с чем требуется повторное проведение консервативного, в том числе с использованием эндоскопических методов, или хирургического лечения.
В терминальной стадии заболевания выполняют экстирпацию или субтотальную резекцию пищевода с одномоментной пластикой желудочной трубкой, в том числе с применением лапарои торакоскопической техники. Показания к выбору метода оперативного вмешательства определяют индивидуально .
В 2007 г. был предложен и апробирован на живых свиньях новый метод лечения ахалазии, заключающийся в обеспечении прямого доступа к мышечному слою пищевода через туннель, созданный в подслизистом слое (один из вариантов NOTES — внутрипросветной эндоскопической хирургии через естественные отверстия) . У человека эта операция, получившая название «пероральная эндоскопическая миотомия» (POEM), впервые выполнена в 2008 г. . С этого времени операцию стали быстро внедрять в клиническую практику, и к настоящему времени она выполнена уже нескольким сотням пациентов .
Авторы рассматривают эту методику в качестве альтернативы баллонной кардиодилатации и эзофагокардиомиотомии по Геллеру. Суть ее состоит в следующем: с помощью специальных инструментов, введенных по инструментальному каналу гибкого эндоскопа, делают продольный надрез слизистой оболочки пищевода на протяжении 1,5-3 см примерно на 10-12 см выше пищеводно-желудочного перехода, через который в подслизистый слой вводят эндоскоп. Вместо воздуха инсуффлируют углекислый газ для предупреждения развития пневмомедиастинума и пневмоперитонеума. Под визуальным контролем на всем протяжении вплоть до малой кривизны желудка как минимум на 3 см ниже пищеводно-желудочного перехода создают туннель между слизистой оболочкой и мышечным слоем путем последовательного пересечения соединительнотканных волокон и сосудов после порционного введения изотонического раствора натрия хлорида с добавлением, как правило, раствора высокой вязкости, чаще всего на основе глицерола и гиалуроновой кислоты, подкрашенного индигокармином или метиленовым синим для лучшей визуализации. Рассечение волокон выполняют специальными ножами различной формы разных производителей («Olympus», «Fujifilm», «ERBE» и др.). Затем постепенно рассекают циркулярные мышечные волокна в направлении сверху вниз. Дефект в слизистой оболочке клипируют.
POEM — эффективная и достаточно безопасная процедура. Исследователи сообщают об уменьшении выраженности симптомов дисфагии с 10 баллов до 1,3 балла, снижении давления НПС с 52,4 (14,2-80,5) до 19,8 (9,3-42,7) мм рт. ст. в течение в среднем 5 мес. При оценке жалоб пациентов по шкале Eckardt отмечается значительное улучшение состояния: если до операции средняя оценка составляла 7-8 баллов, то после нее у всех пациентов она была ниже 3 баллов, в основном 0-1 балл. Частота развития ГЭРБ варьирует, согласно данным разных авторов, от 0 до 37% .
Однако технически эта процедура достаточно сложная и длительная даже в руках опытных специалистов, выполняют ее под наркозом. Необходимо проведение дальнейших проспективных рандомизированных исследований для оценки ближайших и отдаленных результатов POEM и определения ее места в алгоритме современных методов лечения кардиоспазма и ахалазии кардии.
Прогноз
Ахалазия кардии может быть отнесена к предраковым заболеваниям, поскольку известно, что рак развивается у 3-8% больных с кардиоспазмом и ахалазией кардии и вероятность его возникновения возрастает с увеличением продолжительности заболевания , причем не только в кардии, но и в измененном пищеводе. В связи с этим необходимо своевременное выявление и лечение больных с данной патологией. Если оценивать длительность ремиссии после ПД как наиболее эффективного метода лечения, то в течение 5-10 лет она составляет в среднем около 75-90%.
Информация
Источники и литература
- Клинические рекомендации Российской гастроэнтерологической ассоциации
- 1. Аллахвердян А.С., Мазурин В.С. Неполная косая заднебоковая фундопликация при эзофагокардиомио- томии по поводу ахалазии кардии // Грудная и сер- дечно-сосудистая хирургия. - 2007. - № 6. - С. 32-36. . 2. Аллахвердян А.С., Мазурин В.С., Титов А.Г., Фролов А.В. Эзофагокардиомиотомия с частичной переднезадней фундопликацией при лечении ахала- зии кардии: Учебное пособие. - М., 2011. - 24 с. 3. Ванцян Э.Н., Черноусов А.Ф. Хирургия пищевода. - Современные достижения реконструктивной хирургии: Сб. научных трудов. - М.,1988. - С. 34-37. . 4. Василенко В.Х., Суворова Т.А., Гребенев А.Л. Ахалазия кардии. - М.: Медицина, 1976. - 280 с. 5. Вилявин Г.Д., Соловьев В.И., Тимофеева Т.А. Кардиоспазм. Патогенез, клиника и лечение. - М.: Медицина, 1971. . 6. Воронцова Н.И. Изменения вегетативной нервной системы при функциональных заболеваниях пищевода // Клин. мед. - 1966. - № 2. - С. 33-34. . 7. Гаджиев А.Н. Клиника, диагностика, лечение карди- оспазма, ахалазии кардии и диффузного эзофагоспаз- ма: Дис. … д-ра мед. наук. - М., 2001. . 8. Галлингер Ю.И., Годжелло Э.А. Оперативная эндо- скопия пищевода. - М.: РНЦХ РАМН, 1999. - 273 с. 9. Гнилитский Л.А. Отдаленные результаты лечения кардиоспазма и ахалазии кардии методом пневматиче- ской кардиодилатации: Дис. … канд. мед. наук. - М., 1981. . . 11. Гребенев А.Л. Клиническое значение исследования двигательной функции пищевода: Дис. …канд. мед. наук. - М.,1964. . 12. Гребенев А.Л. Ахалазия кардии (клиника, диагно- стика, лечение): Дис. … д-ра мед. наук. - М.,1969. . 13. Гребенев А.Л. Влияние лекарственных препаратов (ацетилхолин, адреналин, папаверин, нитроглицерин и морфин) на двигательную функцию пищевода // Сов. мед. - 1987. - №7. - С. 17-21. . 14. Зиверт К.Н. Спазм и стеноз кардии. - В кн. Труды 26-го Всесоюзного съезда хирургов. - М., 1962. - С. 182-186. . 15. Ивашкин В. Т., Лапина Т. Л. и др. Гастроэнтерология: Национальное руководство (краткое издание) / Под ред. В.Т. Ивашкина и Т.Л. Лапиной. - М.: ГЭОТАР- Медиа, 2011. - 480 с. 16. Иорданская Н.И. Изменения экстра- и интрамуральной нервной системы при кардиоспазме // Казанск. мед. журн. - 1961. - №1. - с. 49-51. . 17. Коган Е.М. Рентгенодиагностика заболеваний пище- вода. - М.: Медицина, 1968. . 18. Моргенштерн А.З. Ахалазия пищевода. - М.: Медицина, 1968. - 160 с. 19. Муравьев В.Ю., Бурмистров М.В., Иванов А.И. Эндоскопическое лечение ахалазии кардии // Эндоскопия. - 2013. - №2. - С. 2-6. . 20. Орлова О.Р., Артемьев Д.В. Лечение токсином боту- лизма фокальных дистоний и лицевых гиперкинезов // Неврол. журн. - 1998. - №3. - С. 28-33. . 21. Петровский Б.В. Кардиоспазм и его хирургическое значение: Труды 27-го Всесоюзного съезда хирургов. - М., 1962. - С.162-173. . 22. Петровский Б.В., Ванцян Э.Н., Черноусов А.Ф., Чиссов В.И. Кардиоспазм и его лечение // Хирургия. - 1972. - №11. - С. 10-17. . 23. Пинчук Т.П. Эндоскопическая диагностика и лече- ние поздних стадий кардиоспазма: Дис. … канд. мед. наук. - М., 1992. . 24. Сагитов И. Т. Эндоскопическое лечение ахалазии кардии: Дис… канд. мед. наук. - Казань, 2004. . 25. Сакс Ф.Ф. Функциональная морфология пищево- да. - М.: Медицина, 1987. - С. 121-164. . 26. Скворцов М.Б., Журавлев С.В., Шинкарев Н.В., Трухан Р.Г. Эндоскопические методики дилатации при кардиоспазме. Обеспечение безопасности: Сб. тези- сов 2-го Московского международного конгресса по эндоскопической хирургии. - М., 1997. - С. 326-327. . 27. Сотников В.Н., Пинчук Т.П., Сотников А.В., Логинова Т.А. Эндоскопическое лечение поздних ста- дий кардиоспазма // Клин. мед. - 1996. - №4. - С. 65. . 28. Сторонова О.А., Трухманов А.С. Методика изучения двигательной функции пищевода. Клиническая медицина: Пособие для последипломного образования/ Под ред. акад. РАМН, проф. В.Т. Ивашкина. - М.: МЕДПРАКТИКА-М, 2011. - 36 с. . 29. Суворова Т.А. Функциональные заболевания пище- вода. - В кн.: Многотомное руководство по хирургии. Т. 6., кн.2. - М., 1966. - С. 317-355. . 30. Тамулевичюте Д.И., Витенас А.М. Болезни пище- вода и кардии. - М.: Медицина, 1986. - 224 с. 31. Трухманов А.С., Нечаев В.М., Евстратова С. Х. Случай кандидомикоза пищевода у больного ахалази- ей кардии // Клин. мед. - 1990. - №3. - С. 131-133. . 32. Трухманов А.С. Тактика комплексного лечения ахала- зии кардии: Автореф. дис.… канд. мед. наук. - М.,1995. - 24 с. 33. Уткин В.В. Кардиоспазм. - Рига: Зинатне, 1966. . 34. Федорова О.Д. Диагностика и лечение кардиоспазма. - М.: Медицина, 1967. - 40 с. 35. Федорова О.Д. Кардиоспазм. - М.: Медицина. 1973. . 36. Хатьков И.Е., Израилов Р.Е., Домрачев С.А. и др. Тораколапароскопические одномоментные опера- ции на пищеводе: результаты лечения 14 больных // Хирургия. Журнал им. Н.И. Пирогова. - 2014. - № 10. - С. 45-51. . 37. Хрусталева М.В., Годжелло Э.А., Галлингер Ю.И., Булганина Н.А. Результаты 25-летнего опыта эндоско- пического лечения кардиоспазма методом баллонных дилатаций // Эндоскопия. - 2013. - №1. - С. 12-16. . 38. Черноусов А.Ф., Богопольский П.М., Курбанов Ф.С. Хирургия пищевода: Руководство для врачей. - М.: Медицина, 2000. - 350 с. 39. Черноусов А.Ф., Гаджиев А.Н., Шестаков А.Л. Лечение кардиоспазма и ахалазии кардии пневмо- кардиодилатацией // Анналы хирургии. - 2000. - №3. - С. 50-53. . 40. Черноусов А.Ф., Чернявский А.А. Показания к хирур- гическому лечению кардиоспазма // Хирургия. - 1986. - №5. - С. 28-32. . 41. Adams C.W.M., Marples E.A., Trounce J.K. Achalasia of the cardia and Hirschprung’s disease the amaunt and distribution of cholinesterases. Clin Sci 1960;19:474-81. 42. Al Karawi M.A., Ahmed A.M., Ghandour Z. Use of botulin A toxin in achalasia. Endoscopy 1995; 27:217. 43. Annesse V., Perri F., Napolitano G. et al. Botulinum toxin for achalasia: a placebo controlled trial with followup of six months. Gut 1995;37(2):A203. 44. Andersson M., Lundell L., Kostic S., Ruth M., Lönroth H., Kjellin A. et al. Evaluation of the response to treatment in patients with idiopathic achalasia by the timed barium esophagogram: results from a randomized clinical trial. Dis Esophagus 2009; 22:264-73. 45. Andrews C.N., Anvari M., Dobranowski J. Laparoscopic Heller’s myotomy or botulinum toxin injection for management of esophageal achalasia. Patient choice and treatment outcomes. Surg Endosc 1999; 13(8):742-6. 46. Arima M., Tasaki K., Tobita K. et al. X-ray and endoscopic diagnosis of esophageal achalasia. Nippon Geka Gakkai Zasshi 2000;101(4):327-32. 47. Booy J.D., Takata J., Tomlinson G., Urbach D.R. The prevalence of autoimmune disease in patients with esophageal achalasia. Dis Esophagus 2012 Apr;25(3):209- 13. 48. Campos G., Vittinghoff E., Rabl C., Takata M., Gadenstätter M., Lin F. et al. Endoscopic and surgical treatments for achalasia: a systematic review and metaanalysis. Ann Surg 2009; 249:45-57. 49. Choudry U., Boyce H.W. A prospective study of the efficacy of botulinum toxin A (BTX) in patients with epiphrenic diverticula. Am J Gastroenterol 1996; 91:1885. 50. De León A.R., de la Serna J.P., Santiago J.L., Sevilla C., Fernández-Arquero M., de la Concha E.G., Nuñez C., Urcelay E., Vigo A.G. Association between idiopathic achalasia and IL23R gene. Neurogastroenterol Motil 2010;22(7):734-8. 51. Eckardt V.F., Stauf B., Bernhard G. Chest pain in achalasia: patient characteristics and clinical course. Gastroenterology 1999;116:1300-4. 52. Eleftheriadis N., Inoue H., Ikeda H. et al. Training in peroral endoscopic myotomy (POEM) for esophageal achalasia. Ther Clin Risk Manag 2012; 8:329-424; doi: 10.2147/TCRM.S32666. Epub 2012 Jul 23. 53. Emami M.H., Raisi M., Amini J., Daghaghzadeh H. Achalasia and thyroid disease. Wld J Gastroenterol 2007 Jan 28;13(4):594-9. 54. Farrokhi F., Vaezi M.F. Idiopathic (primary) achalasia. Orphanet J Rare Dis. 2007 Sep 26;2:36-8. 55. Fiorini A., Corti R.E., Valero J.L. et al. Botulinum toxin is effective in the short-term treatment of esophageal achalasia. Preliminary results of a randomized trial. Acta Gastroenterol Latinoam 1996;26(3):155-7. 56. Gockel I., Eckhard V.F., Schmitt T., Junginger T. Pseudoachalasia: a case series and analysis of the literature. Scand J Gastroenterol 2005;40:378-85. 57. Gockel I., Müller M., Schumacher J. Achalasia--a disease of unknown cause that is often diagnosed too late. Dtsch Arztebl Int 2012 Mar;109(12):209-14. 58. Goldblum J.R., Rice T.W., Richter J.E. Histopathologic features in esophagomyotomy specimens from patients with achalasia. Gastroenterology 1996;111:648-54. 59. Hallal C., Kieling C.O., Nunes D.L., Ferreira C.T., Peterson G., Barros S.G., Arruda C.A., Fraga J.C., Goldani H.A. Diagnosis, misdiagnosis, and associated diseases of achalasia in children and adolescents: a twelve-year single center experience. Pediatr Surg Int 2012 Dec;28(12):1211-7. 60. Horgan S., Hudda K., Eubanks T. et al. Does botulinum toxin injection make esophagomyotomy a more difficult operation? Surg Endosc 1999; 13(6):576-9. 61. Hurst A. The treatment of achalasia of the cardia: so-called «cardiospasm». Lancet 1927;1:618. 62. Inoue H., Minami H., Kobayashi Y. et al. Peroral endoscopic myotomy (POEM) for esophageal achalasia. Endoscopy 2010:42:265-71. 63. Inoue H., Tianle K.M., Ikeda H. et al. Peroral endoscopic myotomy for esophageal achalasia: technique, indication, and outcomes. Thorac Surg Clin 2011; 21:519- 25. 64. Jawaheer D., Seldin M.F., Amos CI., Chen W.V., Shigeta R., Etzel C., Damle A., Xiao X., Chen D., Lum R.F. et al. Screening the genome for rheumatoid arthritis susceptibility genes: a replication study and combined analysis of 512 multicase families. Arthritis Rheum 2003;48:906-16. 65. Joel E. Richter. Achalasia - An Update. Neurogastroenterol Motil 2010; 16(3):232-42. 66. Kashyap P., Farrugia G. Enteric autoantibodies and gut motility disorders. Gastroenterol Clin N Am 2008;37(2):397-410. 67. Katada N., Sakuramoto S., Yamashita K., Shibata T., Moriya H., Kikuchi S., Watanabe M. Recent trends in the management of achalasia. Ann Thorac Cardiovasc Surg 2012;18(5):420-8. 68. Lee H.R., Lennon V.A., Camilleri M. et al. Paraneoplastic gastrointestinal motor dysfunction: clinical and laboratory characteristics. Am J Gastroenterol 2001;96(2):373-9. 69. Lee L. Swanstrom. Peroral Endoscopic Myotomy for Treatment of Achalasia. Gastroenterol Hepatol (N. Y.) 2012 Sep; 8(9):613-5. 70. Leeuwenburgh I., Haringsma J., Van Dekken H. et al. Long-term risk of oesophagitis, Barrett’s oesophagus and oesophageal cancer in achalasia patients. Scand J Gastroenterol (Suppl) 2006; 7-10. 71. Maher J.W. Thoracoscopic esophagomyotomy for achalasia. Surg Clin North Am 2000; 80(5):1501-10. 72. Malagelada J.R., Bazzoli F., Elewaut A., Fried M., Krabshuis J.H., Lindberg G., Malfertheiner P., Sharma P., Vakil N. World Gastroenterology Organisation. Practice Guidelines: Dysphagia, 2007. 73. Mearin F., García-González M.A., Strunk M., Zárate N., Malagelada J.R., Lanas A. Association between achalasia and nitric oxide synthase gene polymorphisms. Am J Gastroenterol 2006;101:1979-84. 74. Moore S.W. Down syndrome and the enteric nervous system. Pediatr Surg Int 2008;24:873-83. 75. Moses P.L., Ellis L.M., Anees M.R., Ho W., Rothstein R.I., Meddings J.B., Sharkey K.A., Mawe G.M. Antineuronal antibodies in idiopathic achalasia and gastro-oesophageal reflux disease. Gut 2003 May;52(5):629-36. 76. Moskovitz D.N., Robb K.V. Small cell lung cancer with positive anti-Hu antibodies presenting as gastroparesis. Can J Gastroenterol 2002;16(3):171-4. 77. Paladini F., Cocco E., Cauli A., Cascino I., Vacca A., Belfiore F., Fiorillo M.T., Mathieu A., Sorrentino R. A functional polymorphism of the vasoactive intestinal peptide receptor 1 gene correlates with the presence of HLA-B*2705 in Sardinia. Genes Immun 2008;9:659-67. 78. Paladini F., Cocco E., Cascino I., Belfiore F., Badiali D., Piretta L., Alghisi F., Anzini F., Fiorillo M.T., Corazziari E. et al. Age-dependent association of idiopathic achalasia with vasoactive intestinal peptide receptor 1 gene. Neurogastroenterol Motil 2009;21:597-602. 79. Pasricha P.J., Ravich W.J., Hendrix T.R. et al. Botulinum toxin for achalasia: a double-blind placebocontrolled trial. New Orleans, USA: Abstracts from Digestive Diseases Week; 1994. 449 p. 80. Pasricha P.J., Hawarl R., Ahmed I. et al. Submucosal endoscopic esophageal myotomy: a novel experimental approach for the treatment of achalasia. Endoscopy. 2007; 39:9:761-4. 81. Park W., Vaezi M.F. Etiology and pathogenesis of achalasia: the current understanding. Am J Gastroenterol 2005;100:1404-14. 82. Pohl D., Tutuian R. Achalasia: an overview of diagnosis and treatment. Gastrointestin Liver Dis 2007 Sep;16(3):297-303. 83. Pretap N., Kalapala R., Darrissetty S., Joshi N., Ramchandani M., Banerjee R. et al. Achalasia cardia subtyping by high-resolution manometry predicts the therapeutic outcome of pneumatic balloon dilatation. Neurogastroenterol Motil 2011; 17:48-53. 84. Quidute A.R., de Freitas E.V., de Lima T.G., Feitosa A.M., dos Santos J.P., Correia J.W. Achalasia and thyroid disease: possible autoimmune connection? Arq Bras Endocrinol Metab 2012;56(9):677-82. 85. Ren Y., Ke M., Fang X., Zhu L., Sun X., Wang Z., Wang R., Wei Z., Wen P., Xin H., Chang M. Response of esophagus to high and low temperatures in patients with achalasia. J Neurogastroenterol Motil 2012;18(4):391-8. 86. Ren Z., Zhong Y., Zhou P. et al. Perioperative management and treatment for complications during and after peroral endoscopic myotomy (POEM) for esophageal achalasia (EA) (data from 119 cases). Surg Endoscop 2012; 26 (11):3267-72. 87. Von Renteln D., Inoue H., Minami H. et al. Peroral endoscopic myotomy for the treatment of achalasia: a prospective single center study. Am J Gastroenterol 2012; 107(3):411-7. 88. Robert E. Kraichely, Gianrico Farrugia, Sean J. Pittock, Donald O. Castell, Vanda A. Lennon. Neural Autoantibody Profile of Primary Achalasia. Dig Dis Sci 2010 Feb; 55(2):307-11. 89. Ruiz-de-León A., Mendoza J., Sevilla-Mantilla C. et al. Myenteric antiplexus antibodies and class II HLA in achalasia. Dig Dis Sci 2002;47:15-9. 90. Santiago J.L., Martínez A., Benito M.S., Ruiz de León A., Mendoza J.L., Fernández-Arquero M., Figueredo M.A., de la Concha E.G., Urcelay E. Genderspecific association of the PTPN22 C1858T polymorphism with achalasia. Hum Immunol 2007;68:867-70. 91. Seng-Kee Chuah, Pin-I Hsu, Keng-Liang Wu, Deng- Chyang Wu, Wei-Chen Tai and Chi-Sin Changchien. 2011 update on esophageal achalasia. Wld J Gastroenterol 2012 April 14; 18(14):1573-8. 92. Schneider J.H., Manncke K., Grund K.E., Becker H.D. Differential achalasia therapy. Langenbecks Arch Chir Suppl Kongressbd 1998;115:1139-42. 93. Spechler S.J., Souza R.F., Rosenberg S.J., Ruben R.A., Goyal R.K. Heartburn in patients with achalasia. Gut 1995;37:305-8. 94. Spechler S.J. Clinical manifestation and diagnosis of achalasia. Vol. 33. In: Wellesley R., editor. UpToDate in Gastroenterology and Hepatology, UpToDate Inc. Last assessed Nov; 2008. 95. Sreedharan S.P., Huang J.X., Cheung M.C., Goetzl E.J. Structure, expression, and chromosomal localization of the type I human vasoactive intestinal peptide receptor gene. Proc Natl Acad Sci USA 1995;92:2939-43. 96. Stavropoulos S.N., Modayil R.J., Friedel D., Savides T. The International Per Oral Endoscopic Myotomy Survey (IPOEMS): a snapshot of the global POEM experience. Surg Endoscop 2013; 27(9):3322-38. 97. Stavros N. Stavropoulos, David Friedel, Rani Modayil, Shahzad Iqbal, James H. Grendell. Endoscopic approaches to treatment of achalasia. Ther Adv Gastroenterol 2013 March; 6(2):115-35. 98. Tullio-Pelet A., Salomon R., Hadj-Rabia S. et al. Mutant WD-repeat protein in triple-A. Nat Genet 2000;26:332-5. 99. Uday C. Ghoshal, Sunil B. Daschakraborty, Renu Singh. Pathogenesis of achalasia cardia. Wld J Gastroenterol 2012 June 28; 18(24):3050-7. 100. Ulla J.L., Fernandez-Salgado E., Alvarez V., Ibañez A., Soto S., Carpio D., Vazquez-Sanluis J., Ledo L., Vazquez-Astray E. Pseudoachalasia of the cardia secondary to nongastrointestinal neoplasia. Dysphagia 2008 Jun;23(2):122-6. 101. Vaezi M.F., Richter J.E. Current therapies for achalasia: comparison and efficacy. J Clin Gastroenterol 1998; 27(1):21-35. 102. Van Oene M., Wintle R.F., Liu X., Yazdanpanah M., Gu X., Newman B., Kwan A., Johnson B., Owen J., Greer W. et al. Association of the lymphoid tyrosine phosphatase R620W variant with rheumatoid arthritis, but not Crohn’s disease, in Canadian populations. Arthritis Rheum 2005;52:1993-8. 103. Vantrappen G., Hellemans J., Deloof W., Valembois P., Vandenbroucke J. Treatment of achalasia with pneumatic dilatations. Gut 1971;12:268-75. 104. Vecchio R., Palazzo F., Di Franco F. et al. Esophageal achalasia. Personal experience with 76 patients. G Chir 1999; 20(8-9):345-7. 105. Vela M.F., Vaezi M.F. Cost-assessment of alternative management strategies for achalasia. Exp Opin Pharmacother 2003;4:2019-25. 106. Vigo A.G., Martínez A., de la Concha E.G., Urcelay E., Ruiz de León A. Suggested association of NOS2A polymorphism in idiopathic achalasia: no evidence in a large case-control study. Am J Gastroenterol 2009;104:1326-7. 107. Villanacci V., Annese V., Cuttitta A., Fisogni S., Scaramuzzi G., De Santo E., Corazzi N., Bassotti G. An immunohistochemical study of the myenteric plexus in idiopathic achalasia. J Clin Gastroenterol 2010;44:407-10. 108. Williams T. Pharmaceutice ratioalis sive diatribe de medicamentarum operationibus in humano corpore. London: Hagia Comitis, 1674. 109. Yang D., Wagh M.S. Peroral Endoscopic Myotomy for the Treatment of Achalasia: An Analysis. Diagnostic and Therapeutic Endoscopy Volume 2013 (2013), Article ID 389596, 8 pages http://dx.doi. org/10.1155/2013/389596. 110. Zarate N., Mearin F., Gil-Vernet J.M., Camarasa F., Malagelada J.R. Achalasia and Down’s syndrome: coincidental association or something else? Am J Gastroenterol 1999;94:1674-7. 111. Zhou P.-H., Yao L., Zhang Y.-Q. et al. PerOral Endoscopic Myotomy (POEM) for Esophageal Achalasia: 205 Cases Report. Gastrointestinal Endoscopy 2012;75(4. Suppl.):AB132-AB133.
Кардиоспазм пищевода связан с нарушением нервной регуляции мышц нижнего пищеводного клапана: он перестает расширяться в ответ на глотание пищи. Проглоченное содержимое не проходит в желудок, застаивается в пищеводе, что заметно ухудшает качество жизни человека. Важно не допустить, чтобы патология вызвала органические изменения в тканях органа, когда положение может исправить только нож хирурга. При первых симптомах и признаках болезни нужно обратиться к врачу и с его помощью начать своевременное лечение.
Этиология
Учеными и врачами пока не до конца изучены причины развития кардиоспазма. Ясно одно: заболевание возникает при нарушении иннервации мышц пищеводного отдела. Моторику пищевода регулирует ЦНС (через блуждающие нервы и их отростки) и парасимпатическая система через сплетения нейронов (ганглии), расположенных в мускулатуре самого органа. При согласованной нервной регуляции после каждого глотка мышцы трубки пищевода сокращаются и проталкивают пищевой комок в направлении кардии – мышечного кольца, замыкающего проход в желудок. Глотательное движение рефлекторно расслабляет кардию, пропустив пищу в желудок, она опять замыкается.
Нарушение нервной регуляции работы пищеводного отдела приводит к таким заболеваниям, как:
- ахалазия ;
- кардиоспазм.
– отсутствие расслабления нижнего пищеводного сфинктера (кардии) в ответ на глотательное движение. Чаще всего это происходит при нарушении работы нейронов в ганглиях мускулатуры пищевода. Его перистальтика нарушается, кардиальный клапан не получает сигналов для расслабления, не пропускает пищу в желудок. При механическом повышении давления в пищеводной трубке (лишний стакан выпитой жидкости, например) сфинктер раскрывается, и пища поступает в желудок.
В отличие от ахалазии, кардиоспазм провоцируют патологии блуждающего нерва, связанного с головным мозгом. При нарушении центральной иннервации кардиального сфинктера он становится сверхчувствительным к гастрину, который повышает тонус мышц кардии и вызывает её спазм.
Сокращаются также стенки нижнего (терминального) отдела пищеводной трубки, давление пищевого комка здесь возрастает в 2 раза, по сравнению с нормальным (до 20 мм рт. ст.), протолкнуть пищу в желудок не удается даже при значительных усилиях.

Различные причины могут вызвать поражение нейронов, участвующих в центральной и вегетативной регуляции работы ЖКТ и, как следствие, . Наиболее вероятными среди них являются:
- врожденная патология нервной регуляции ЖКТ;
- психические травмы («эмоциональный кардиоспазм») – у 70% людей, страдающих спазмом пищевода, имеются нервно-психические нарушения;
- гастрит и язва желудка – эти болезни сопровождаются повышенным содержанием гастрина, который провоцирует спазматическое сокращение кардии;
- травмы, опухоли пищевода;
- инфекционные заболевания, токсическое воздействие на нервную регуляцию курения и алкоголя;
- склероз пищеводного отверстия диафрагмы – при этом образуются спайки, сужается просвет пищеводной трубки в термальной области, затрудняется проход пищи в желудок.
Патогенез и симптомы заболевания
По степени поражения пищеводной трубки выделяют 4 стадии болезни, каждая из них отмечена определенной симптоматикой. Кардиоспазм может стремительно прогрессировать, но часто признаки проявления его начальной стадии растягиваются на несколько лет.
- На первой стадии никаких изменений в функциях и строении органа не наблюдается. Спазматические приступы возникают от случая к случаю, обычно после нервного расстройства, они проявляются в дисфагии – состоянии, когда трудно и даже невозможно сделать глоток. Кажется, что с трудом проглоченный комок пищи или порция жидкости на некоторое время застревают в груди и только после этого проходят дальше по пищевому тракту.
- Вторая стадия отмечается расширением просвета пищеводной трубки (до 2,5-3 см) и сужением кардиального сфинктера за счет отечности мышц. Спазмы становятся регулярными, к дисфагии добавляются такие симптомы, как боль в грудине, срыгивание после еды.
- На третьей стадии просвет пищевода имеет в диаметре 5 см, его стенки гипертрофируются, отекают, развивается застойный эзофагит (воспаление слизистой оболочки). Каждую порцию твердой пищи приходится сопровождать глотком жидкости, чтобы протолкнуть пищевой ком к желудку. Боли за грудиной после еды становятся постоянными, облегчение происходит после срыгивания, которое наблюдается у 50-90% больных.
- На четвертой стадии ширина пищеводного отдела достигает 5-8 см, он удлиняется, искривляется и принимает S-образную форму. В результате длительного застоя пищи развиваются такие заболевания пищевода, как дивертикул и рак. Осложнением кардиоспазма у детей становится пневмония – из-за аспирации пищи в дыхательные пути.

Первая стадия болезни считается компенсированной – при удачном лечении возможно восстановление нормальной функции пищевода у 80-85% больных. Вторая стадия – декомпенсированная, а поздние периоды осложняются сопутствующими заболеваниями, наблюдается истощение и обезвоживание организма.
Диагностика кардиоспазма пищевода
Диагностика болезни начинается с опроса пациента. Врач ставит безошибочный диагноз, если при анамнезе обнаруживаются три основных симптома заболевания.
Обратите внимание! Симптомы, составляющие «триаду кардиоспазма»: нарушенное глотание, болевой синдром за грудиной, систематическое срыгивание.
Следующим этапом диагностики является эзофагоскопия – осмотр пищевода с помощью эндоскопа. Трубка вводится в орган при местном обезболивании или под общим наркозом. Осмотр дает основание исключить органическое поражение верхнего отдела ЖКТ, установить форму кардиоспазма:
- компенсированную;
- декомпенсированную;
- осложненную сопутствующими заболеваниями.
Рентгенография позволяет увидеть степень расширения пищеводной трубки, изменение её длины и формы. При осложненной форме на слизистой оболочке видны эрозии и язвенные поражения. После установления стадии и формы кардиоспазма гастроэнтеролог подбирает адекватный метод лечения.
Лечение
Методы терапии зависят от стадии заболевания: в начальный период эффективным окажется консервативное лечение, запущенный кардиоспазм требует оперативного вмешательства.
Консервативные методы
Неоперативная терапия включает общеукрепляющие мероприятия, организацию режима питания, медикаментозное лечение.
Психотерапия
Больных надо убедить в том, что их недуг излечим, создать комфортные условия питания, снять последствия нервного потрясения, ставшего причиной заболевания. Восстановить эмоциональное и психическое здоровье помогут методы внушения и гипноза. Противопоказаны чрезмерные физические нагрузки, нервное перенапряжение.
Диетотерапия
При спастических патологиях пищевода необходим дробный, частый прием пищи (4-5 раз в день). Она подается в протертом виде, употреблять её надо медленно, тщательно пережевывать каждую порцию перед глотком. Рекомендуются диеты №№ 1, 1а, 1б. Надо исключить кислые, острые продукты, блюда, которые провоцируют дисфагию.
Существуют правила, облегчающие проход пищи в желудок:
- после еды надо залпом выпить стакан жидкости;
- поев, надо сильно прогнуть назад грудную клетку и шею, это помогает выпрямить пищевод и увеличить давление на кардиальный клапан. Ужин должен быть не позже 3-4 часов до сна, иначе пища надолго задержится в верхнем отделе ЖКТ и начнет в нем бродить и разлагаться.

Лекарственные препараты
Медикаментозные препараты при кардиоспазме включают в себя лекарства с различным терапевтическим эффектом:
- спазмолитики (Нитроглицерин, Амилнитрит) принимают перед едой, что облегчает проход пищевого кома в желудок. Расслаблению кардиального сфинктера способствуют Папаверин, Но-шпа, препараты белладонны;
Важно! Прием спазмолитиков оправдан в начальный период заболевания, на поздних стадиях они угнетают перистальтику пищевода и способны совсем остановить продвижение пищи.
- антагонисты кальция (Нифедипин, Верапамил) облегчают приступы дисфагии;
- антациды (Маалокс, Фосфалюгель) показаны при гастрите с повышенной кислотностью, которая провоцирует спазмы пищевода;
- Атропин хорошо купирует спазмы ЖКТ, но имеет нежелательное побочное действие на ЦНС: угнетает сознание, вызывает беспокойство или сонливость;
- усиленная витаминотерапия необходима при запущенных стадиях болезни, для улучшения самочувствия принимают витамины группы В, укрепляющие нервную систему.
Рецепты народной медицины
Для профилактики и при снятии спазма используются методы народной медицины.
- Настой трав мелиссы и ромашки: взять по 1 ст. л. каждой травы на литр кипятка, настаивать смесь в течение 40 минут и пить по 1 ст. л. 3 раза в день. Настой не только облегчает приступы дисфагии, предупреждает срыгивание, но и успокаивает, улучшает сон.
- Настой душицы или корня алтея — снимает воспаление слизистой оболочки пищевода.
- Валериана, пустырник, настойка пиона обладают седативным действием и применяются при «эмоциональном кардиоспазме».

Оперативное лечение
Наибольший терапевтический эффект дает метод баллонной дилатации кардии. Желудочный зонд с прикреплённым на нем баллоном (дилататором) вводится в пищевод к месту его патологического сужения. В дилататор нагнетают воздух под давлением до 300 мм. рт. ст. Гладкая мускулатура пищевода растягивается, вызывая расширение кардии.
Операция проводится при рентгенологическом или эндоскопическом контроле. После 5-6 процедур в 94% случаев восстанавливается нормальная функция пищевода. Осложнениями дилатации могут стать желудочное кровотечение, разрыв стенок пищевод, рефлюкс-эзофагит (при чрезмерном расширении сфинктера).
На 3-4 стадиях кардиоспазма показаны хирургические операции:
- миотомия – рассечение мышцы сфинктера для ослабления её способности к сокращению;
- эзофагэктомия – удаление пищевода с последующим созданием искусственного органа из тканей, составляющих стенки желудка.
Проведение хирургического вмешательства – процесс трудоемкий, дорогой, сопряжен с осложнениями, опасными для жизни. Самый лучший способ избежать операции – своевременно начать лечение, восстановить эмоциональное здоровье и наладить нормальную работу пищевода на ранней стадии заболевания.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Кардиоспазм пищевода лечение – довольно сложное мероприятие. Под кардиоспазмом (ахалазия) подразумевают болезненное состояние пищевода, которое развивается из-за спастического сокращения его стенок при нормальной работе нижнего сфинктера. Согласно статистике данный недуг диагностируется в 6% случаев всех функциональных заболеваний пищевода. Следует отметить, что чаще всего от кардиоспазма страдают пожилые люди и мужская часть населения.
На начальных стадиях недуга врачи диагностируют только функциональные нарушения, которые в дальнейшем приводят к возникновению органических изменений, начиная с гипертрофии и заканчивая сильным расширением просвета пищевода. Именно поэтому запускать заболевание ни в коем случае нельзя. При первых же его симптомах следует обратиться за помощью к врачу.
Основной жалобой пациентов при ахалазии является неспособность нормально глотать. Вначале больные не могут глотать только жидкую пищу, а с развитием заболевания и твердую еду, которую зачастую приходится запивать большим количеством жидкости.
На ранних стадиях ахалазию пищевода можно лечить медикаментозными средствами. Врачи, как правило, назначают пациенту нитраты пролонгированного действия, антациды, которые очень эффективно нейтрализуют соляную кислоту, содержащуюся в желудочном соке, местноанестезирующие средства, направленные на снижение чувствительности, седативные лекарства, обладающие успокоительным, но не снотворным действием и блокаторы кальциевых каналов. Очень важно чтобы пациент нормализовал свой пищевой режим и отказался от кислых и острых продуктов. Не стоит употреблять слишком горячую или холодную пищу, которая может травмировать слизистую пищевода. Следует отказаться от алкоголя, который также очень негативно сказывается на данном органе.
Больные должны избегать усиленных физических нагрузок и частых нервных перенапряжений. Частые стрессы мешают нормальной работе всех органов человека, не исключением является и пищевод.
Если медикаментозные средства не дают должного результата, то врачи прибегают к другим методам лечения кардиоспазма пищевода.
 Чаще всего ахалазия пищевода лечится с помощью баллонной дилатации кардии. Данная методика подразумевает фиксирование на желудочном зонде дилататора, который выглядит как небольшой баллон из резины. Он помогает достигать расширения кардии. Баллон раздувают с помощью воздуха до достижения давления около 300 мм рт.ст. В результате растяжения гладких мышц происходит парез кардии, что приводит к уменьшению градиента пищеводно-желудочного давления, исчезновению дисфагии и восстановлению пассажа пищи. Курс лечения должен состоять минимум из 5 таких сеансов.
Чаще всего ахалазия пищевода лечится с помощью баллонной дилатации кардии. Данная методика подразумевает фиксирование на желудочном зонде дилататора, который выглядит как небольшой баллон из резины. Он помогает достигать расширения кардии. Баллон раздувают с помощью воздуха до достижения давления около 300 мм рт.ст. В результате растяжения гладких мышц происходит парез кардии, что приводит к уменьшению градиента пищеводно-желудочного давления, исчезновению дисфагии и восстановлению пассажа пищи. Курс лечения должен состоять минимум из 5 таких сеансов.
Следует отметить, что в ближайшие часы после кардиодилатации могут появиться некоторые осложнения. К таким осложнениям относятся разрыв пищевода с развитием медиастинита и сильное пищеводно-желудочное кровотечение. При появлении таких осложнений врачи вынуждены предпринять срочные меры.
Хирургическое вмешательство
При необходимости врачи проводят хирургическое вмешательство. Показанием к выполнению операции служат значительные функциональные изменения пищевода, которые сохранились даже после нескольких процедур баллонной дилатации или долгого употребления медикаментов. Многие врачи сходятся во мнении, что если даже после второй процедуры дилатации у пациента не появились улучшения, то стоит начать оперативное вмешательство.
 Большой популярностью пользуется лапароскопическая кардиомиотомия по Геллеру. Это малоинвазивная и высокоэффективная операция чаще проводится в тех случаях, когда диагностируется ахалазия пищевода 3 степени. Такое хирургическое вмешательство проводится под наркозом, в редких случаях после него может развиться такое осложнение, как рефлюкс-эзофагит.
Большой популярностью пользуется лапароскопическая кардиомиотомия по Геллеру. Это малоинвазивная и высокоэффективная операция чаще проводится в тех случаях, когда диагностируется ахалазия пищевода 3 степени. Такое хирургическое вмешательство проводится под наркозом, в редких случаях после него может развиться такое осложнение, как рефлюкс-эзофагит.
Если данный недуг сочетается с язвой двенадцатиперстной кишки, то врачи дополнительно проводят селективную проксимальную ваготомию. Ваготомия представляет собой метод хирургического лечения хронических язвенных недугов. В процессе такой операции специалист отсекает отдельные ветви или ствол блуждающего нерва. Благодаря этому происходит денервация секреторных клеток желудка, которые продуцируют соляную кислоту, уменьшая этим негативное воздействие на слизистую.
В очень тяжелых случаях, таких, например, как 4 степень ахалазии, лапароскопическая кардиомиотомия не может быть проведена, так как наблюдаются выраженная атония и деформация пищевода. В этом случае врачи проводят экстирпацию пищевода с эзофагопластикой. Речь идет о полном удалении данного органа и замене его «трубкой» из стенки желудка. Данная операция хоть и является очень сложной, но в большинстве случаев приводит к полному излечению пациента.
Лечение недуга народными средствами
 Лечить кардиоспазм пищевода 1 степени можно и народными средствами. В настоящее время домашних рецептов, которые помогут справиться с неприятными симптомами достаточно много. Поэтому каждый больной сможет найти для себя что-то максимально подходящее.
Лечить кардиоспазм пищевода 1 степени можно и народными средствами. В настоящее время домашних рецептов, которые помогут справиться с неприятными симптомами достаточно много. Поэтому каждый больной сможет найти для себя что-то максимально подходящее.
Помочь при данном недуге может простой картофель – овощ надо очистить, разрезать на тонкие кружочки и начать медленно жевать картофельные кружки один за другим. Облегчение должно наступить уже через 10-15 минут.
Дома можно приготовить очень эффективный отвар из корня алтея. Для приготовления такого отвара понадобится измельчить корни алтея и 6 г полученной массы залить 1 стаканом кипятка. Полученную консистенцию следует перелить в эмалированную посуду и поставить ее на огонь не менее чем на 30 минут. Отвар следует варить под крышкой. Как только жидкость немного остынет, ее следует процедить и принимать внутрь по 150 мл 2 раза в сутки после приема пищи.
Справиться с ахалазией пищевода поможет сок корней сельдерея Его рекомендовано принимать по 3 ложки не мене 3 раз в сутки. Курс лечения – 3 недели.
Из корней сельдерея также можно приготовить настойку. Для этого корни растения для начала надо растереть в порошок, после чего 2 ложки получившейся смеси необходимо залить 1 стаканом кипяченой воды. Средство должно настаиваться 20 минут. Готовую настойку надо принимать внутрь по половине стакана 3 раза в стуки. Лучшее время для приема такой настойки – за 30 минут до еды.
 Улучшить состояние пищевода помогут цельные зернышки овса. Их надо медленно жевать на протяжении всего дня.
Улучшить состояние пищевода помогут цельные зернышки овса. Их надо медленно жевать на протяжении всего дня.
Дома вылечить ахалазию кардии можно с помощью специального сбора из 2 ложек горькой полыни, 1,5 ложки горной арники и 4 ложек корня бедренца камнеломного. Все ингредиенты перемешиваются. 3 ложки полученной массы следует поместить в термос и залить 400 мл кипяченой воды. Сбор должен настаиваться в течение 12 часов. Готовое средство следует процедить и пить небольшими глотками 4 раза в день за 30 минут до приема пищи.
Справиться с недугом поможет и отвар из коры дуба – 30 г коры дубы надо смешать с таким же количеством корневища лапчатки, 40 г листьев грецкого ореха, 20 г душицы и 40 г цветков зверобоя. Все ингредиенты следует хорошенько измельчить. 3 небольших ложечки полученного сбора следует залить 700 мл холодной воды. Средство должно настаиваться в течение 3 часов. После этого лекарство необходимо поставить на огонь, довести до кипения, держать на огне несколько минут и снять с плиты. Остывшее средство процедить и принимать до еды по 4 ложки.
Также большой популярностью пользуется отвар из ромашки аптечной, которая действует успокаивающим образом – 1 ложку цветков ромашки следует залить 1 стаканом кипятка и подождать 30 минут. Готовый отвар надо процедить и принимать внутрь 3 раза в день.
Перед использованием тех или иных народных рецептов от кардиоспазмов пищевода следует проконсультироваться с врачом, который поможет избежать тяжелых осложнений.
Кардиоспазм пищевода — это сложное для лечения заболевание. При нем происходит воспаление пищевода из-за сокращения стенок. По статистике, у 6% пациентов с функциональными заболеваниями этого органа отмечается кардиоспазм. Заболевание является самой частой причиной развития дисфагии, то есть нарушения глотательной функции.
Что такое кардиоспазм пищевода?
Первое описание заболевания было в 1674 году. Его сделал Т. Уиллис.
Наблюдается недуг у людей разного возраста, но чаще встречается у взрослого населения. Частота заболевания у мужчин и женщин примерно одинаковая. Код по МКБ-10: Q 39.5.
Кардиоспазм происходит из-за нарушения здоровой моторики пищевода. Распространен среди людей, которые имеют склонность к неустойчивым психоэмоциональным заболеваниям.
Для болезни характерно расслабление нижнего сфинктера пищевода или длительное сужение терминального отдела. В самом начале заболевания проявляются функциональные нарушения. Затем к ним добавляются органические изменения.
Кардиоспазм у детей был впервые описан только в 1901 году. Это достаточно редкое заболевание, которое появляется в 4% по отношению ко взрослым пациентам. Установлено, что значение при болезни имеет врожденный дефицит нейронов в ганглиях межмышечного сплетения.
Болезнь может встречаться у детей любого возраста, но большинство больных – школьники и дошколята. Начало заболевания всегда постепенное, периоды ухудшения чередуются с обычными. Но со временем отмечается прогрессирование симптомов.
Причины
Поводом к развитию болезни могут быть различные внутренние и внешние факторы, нарушения в период эмбриогенеза, нейрогенные расстройства.
Внутренние причины: длительные спазмы кардии, возникающие при язвенных болезнях, травмах, .
Состояние может усугубиться при воздействии токсинов при курении, приеме алкогольных напитков. Кардиоспазм может возникнуть и в качестве осложнения при скарлатине, тифе, сифилисе, туберкулезе.
Внешние причины:
- склероз пищевого отверстия диафрагмы, сопровождающийся спайками.
- патологические процессы, протекающие в животе.
- наддиафрагмальные болезни.
В редких случаях недуг развивается из-за врожденных проблем с пищеводом. Под воздействием различных факторов стенки пищевода начинают меняться. Они могут быть истончены.
Иногда предпосылкой является склероз сосудов. Генетической предрасположенности ученые отводят второстепенную роль, поскольку она не объясняет всех причин развития болезни.
Сложность в изучении причин связана с тем, что кардиоспазм пищевода является достаточно редким заболеванием.
Классификация
 В зависимости от клинической картины и особенностей протекания заболевания выделяют четыре стадии:
В зависимости от клинической картины и особенностей протекания заболевания выделяют четыре стадии:
- Для первой не характерно существенное расширение пищевода. Сохраняется рефлекс раскрытия кардии, но моторика пищевода становится усиленной. Последняя не имеет четкой координации.
- Для второй стадии характерно отсутствие рефлекса раскрытия кардии. Увеличение пищевода незначительное, обычно не больше нескольких сантиметров.
- При третьей стадии выявляется существенное расширение органа. Оно может достигать 8 см. Происходит задержка еды и жидкости. Моторика нарушается.
- На четвертой стадии пищевод не только становится увеличенным в диаметре, но и удлиняется, искривляется. Еда и напитки задерживаются на длительное время, что приводит к развитию сопутствующих заболеваний.
При этом на стадию кардиоспазма не влияет длительность заболевания.
Ахалазия кардии и кардиоспазм: отличия
Оба заболевания относятся к группе нервно-мышечных. – заболевание неустановленной этиологии. Для нее характерно нарушение работы нижнего пищеводного сфинктера. Происходит неэффективное сокращение пищевода и отсутствие расслабления соответствующего сфинктера.
При кардиоспазме происходит стойкое сужение дистального отдела. В запущенных случаях отмечается развитие органических изменений в более высоких отделах. Это становится причиной мышечной атонии с четко выраженным просветом в органе.
Для кардиоспазма характерным является то, что волокна нижнего сфинктера становятся гиперчувствительными к гастрину.
Поэтому возникает истинный спазм кардии. При ахалазии вовлекаются постганглиозные нейроны. Из-за этого выпадает рефлекс раскрытия.
Симптомы
На начальном стадии развитии болезни нет заметных проявлений. Болезнь может возникнуть остро или проявляться постепенно с нарастающими симптомами.
В первом случае при наличии предпосылок начинается с чувства распирающей боли. Это происходит из-за задержки пищевого комка в пищеводе. Через несколько минут неприятное ощущение проходит.
При постепенном развитии сначала возникают малозаметные затруднения при прохождении плотных пищевых продуктов, а жидкости проходят свободно. Нарушения глотания возникает лишь при прогрессировании болезни.
Среди симптомов кардиоспазма пищевода:
- боли за грудиной во время еды,
- нарушения глотания,
- боли, характерные для стенокардии, появляющиеся вне приема еды.
Дифференцировать от других заболеваний кардиоспазм пищевода легко, поскольку для него характерно непостоянство дисфагии, ее парадоксальный характер. Симптомы болезни усиливаются, потом также неожиданно исчезают. Трудоспособность обычно не нарушается.
Диагностика
 Обычно врач безошибочно может поставить диагноз, основываясь на анамнез и жалобы пациента.
Обычно врач безошибочно может поставить диагноз, основываясь на анамнез и жалобы пациента.
Подтверждают выводы доктора объективные методы исследования. Главным из них является эзофагоскопия. Процедура проводится для детей и взрослых.
Это осмотр пищевода с помощью специальной техники. Производится под местной анестезией или общим наркозом. Манипуляции могут быть плановой или экстренной.
Эндоскоп вводят под постоянным контролем. Трубка постепенно продвигается вдоль корня языка, опускается вниз. С помощью метода появляется возможность исключения органических заболеваний.
При диагностике удается установить форму кардиоспазма. Она может быть:
- осложненная,
- компенсированная,
- декомпенсированная.
Вторым важным методом является рентгенологическое исследование. Характерным признаком болезни является расширение пищевода с наличием узкого отдела. Газовый пузырь при этом заболевании не обнаруживается. Не находят на начальных стадиях и других изменений.
При серьезной патологии виден большой просвет. Иногда он бывает с жидкостью, слизью или остатками пищи. могут быть выявлены эрозии и язвы.
Основные методы лечения
На начальных стадиях предлагается консервативное воздействие. Оно предполагает нормализацию общего и пищевого режимов. Назначаются холиноблокирующие и спазмолитические препараты. Возможно использование антагонистов кальция и седативных препаратов.
Неоперативное лечение разделяется на общее и местное. В первом случае назначается употребление продуктов мягкой или полужидкой консистенции. В некоторых клиниках назначаются методы гипноза и суггестии, которые были разработаны в середине прошлого столетия.
Хирургическое лечение
Эффективным методом является баллонная гидратация, которая предполагает введение зонда в пищевод. В состав пневматического кардиодилатора входит специальная трубка. На ее одном конце располагается баллон.
В нем создается определенное давление, которое находится под контролем специального манометра. Сначала используются расширители малого размера. при дальнейшем их диаметр увеличивается.
Операция по устранению кардиоспазма пищевода назначается:
- Если невозможно проведение кардиодилатации. Особенно это касается детей.
- Нет эффекта от других видов терапии.
- Есть разрывы в пищеводе.
- Врач подозревает наличие злокачественных процессов.
При проведении хирургического вмешательства вероятность летального исхода составляет 3% всех случаев. В 80% получены хорошие результаты лечения. Недостатком метода является возникновение рефлюкс-эзофагита, поскольку происходит снижение давление в районе нижнего сфинктера.
Осложнения при лечении чаще возникают в первые часы проведении операции. Обычно это повреждения пищевода.
Народные средства
 В качестве дополнительного воздействия используются:
В качестве дополнительного воздействия используются:
- китайский лимонник,
- элеутерококк,
- женьшень.
Хорошим противовоспалительным эффектом обладают трава душицы и корень алтея.
Настой и отвар этих трав применяется как для профилактики, так и в период обострения. Если среди симптоматики отмечается срыгивание и изжоги, назначается настой ромашки. Он обладает мягким седативным действием, снимает воспаление. Дополнительно могут быть прописаны: пустырник, настройка пиона или валерианы.
Профилактика
Главным способом не допустить развитие болезни, предотвратить обострений – правильное питание. Принимать пищу следует в спокойной обстановке. Положительно скажется и использование спокойной музыки.
Откажитесь от употребления однообразной или грубой еды, фастфуда. Стоит избегать трехразового питания с большими порциями. Лучше их разделить на 6 приемов. Тщательно пережевывайте еду. Если при этом почувствовали боли при прохождении продуктов, сразу сделайте несколько глотков воды.
В заключение отметим, что при раннем обращении вылечивается 84% больных. При запущенных стадиях может происходить инфицирование дыхательных путей, резкое истощение и обезвоживание организма.













