Infertilità nelle donne e negli uomini: è possibile una gravidanza dopo una diagnosi del genere? Diagnosi primaria dell'infertilità: esame dell'infertilità nelle donne, negli uomini e quali esami devono essere eseguiti
*1. Raccolta della storia somatica, ginecologica e riproduttiva.
2. Ispezione generale.
3. Visita ginecologica.
4. Spermogramma del marito.
5. Esame clinico generale (esame del sangue generale, biochimico, coagulogramma, RW, HIV, HbsAg, esame del sangue per glucosio, gruppo sanguigno e fattore Rh, analisi generale delle urine).
6. Screening per le malattie sessualmente trasmissibili.
7. Ultrasuoni degli organi pelvici.
8. Colposcopia.
9. Isterosalpingografia.
10. Diagnostica funzionale dell'attività ovarica:
♦ temperatura basale 2-3 mesi;
♦ colpocitologia ormonale ogni settimana;
♦ studio quotidiano del fenomeno dell'arborizzazione del muco;
♦ Ecografia al 12-14-16 giorno del ciclo (si determina il diametro del follicolo);
♦ determinazione dei livelli di estrogeni, testosterone, prolattina, FSH, LH nel plasma sanguigno;
♦ il livello di progesterone nel sangue e di pregnandiolo nelle urine nei giorni 3-5 delle mestruazioni, a metà ciclo e nella fase 2;
♦ livello di 17-KS nelle urine 2 volte al mese.
11. Test ormonali.
12. Studi aggiuntivi secondo le indicazioni:
a) esame ormonale: cortisolo, DHEA-S (deidroepiandrosterone solfato), insulina, T3, T4, TSH, anticorpi antitireoglobulina;
b) test immunologici (una fonte successiva descrive l'inadeguatezza di questi test, vedere classificazione dell'infertilità ginecologica - manuale nazionale a cura di V.I. Kulakov, G.M. Savelyeva, I.B. Manukhin 2009):
test postcoitale di Shuvarsky-Guner (vedere la sezione “Infertilità immunologica”).
la determinazione degli anticorpi antisperma nelle donne nel muco del canale cervicale viene effettuata nei giorni preovulatori - vengono determinati i livelli di Ig G, A, M;
Test di Kurzrock-Miller: penetrazione dello sperma nel muco cervicale di una donna durante l'ovulazione;
Test di Friberg: determinazione degli anticorpi contro gli spermatozoi mediante una reazione di microagglutinazione;
Test di Kremer: rilevamento di anticorpi locali in un partner durante il contatto dello sperma con il muco cervicale;
Test di immobilizzazione di Izojima.
13. Esame da parte di un mammologo, mammografia.
14. Radiografia della sella turcica e del cranio.
15. Esame del fondo e dei campi visivi.
16. Isteroscopia
17. Laparoscopia.
DIAGNOSI DI INFERTILITÀ
Nella prima fase, il paziente viene sottoposto ad un esame preliminare in una clinica. Già in questa fase è possibile effettuare un trattamento efficace di alcune forme di infertilità femminile, principalmente associate a disturbi ovulatori o malattie ginecologiche che non sono accompagnate da occlusione delle tube di Falloppio e che possono essere corrette in regime ambulatoriale.
La seconda fase prevede l'esecuzione di studi specialistici prescritti in base alle indicazioni (endoscopiche, hardware non invasivo e ormonali) e il trattamento con metodi sia conservativi che chirurgici (laparotomia, laparoscopica, isteroscopica) e ART. Questi ultimi includono l'inseminazione artificiale e la fecondazione in vitro, eseguite in varie modifiche. L'assistenza nell'uso di procedure diagnostiche e terapeutiche specializzate viene fornita nei reparti ginecologici di ospedali multidisciplinari, nelle basi cliniche di dipartimenti e istituti di ricerca, nonché in centri pubblici o privati che utilizzano contemporaneamente metodi endochirurgici e ART.
ANAMNESI
Quando un paziente la contatta per la prima volta in merito all'infertilità, le donne vengono intervistate secondo un determinato schema raccomandato dall'OMS:
- il numero e l'esito delle gravidanze e dei parti precedenti, le complicazioni post-aborto e postpartum, il numero di bambini vivi;
- durata dell'infertilità;
- metodi contraccettivi, durata del loro utilizzo;
- malattie (diabete, tubercolosi, patologia della tiroide, ghiandole surrenali, ecc.);
- terapia farmacologica (uso di farmaci citotossici, psicotropi e tranquillanti);
- operazioni accompagnate da rischio di sviluppo di aderenze (interventi chirurgici sull'utero, sulle ovaie, sulle tube di Falloppio, sul tratto urinario e sui reni, sull'intestino, appendicectomia);
- processi infiammatori negli organi pelvici e malattie sessualmente trasmissibili; tipo di agente patogeno, durata e natura della terapia;
- malattie della cervice e natura del trattamento utilizzato (terapia conservativa, crio o laser, elettrocoagulazione, ecc.);
- la presenza di galattorrea e la sua connessione con l'allattamento;
- epidemia, fattori produttivi, cattive abitudini (fumo, alcol, tossicodipendenza);
- malattie ereditarie in parenti di 1o e 2o grado di parentela;
- storia mestruale (età del menarca, natura del ciclo, natura dei disturbi del ciclo, presenza di secrezioni intermestruali, mestruazioni dolorose);
- disfunzione sessuale (dispareunia superficiale o profonda, sanguinamento da contatto).
INDAGINE FISICA
- Tipologia corporea, altezza e peso vengono determinati calcolando l'indice di massa corporea (peso corporeo, kg/altezza2, m2; normalmente 20–26). Se è presente obesità (indice di massa corporea > 30), viene determinato il momento della sua insorgenza, le possibili cause e il tasso di sviluppo.
- Vengono valutate le condizioni della pelle e della pelle (secca, umida, grassa, presenza di acne, smagliature), la natura della crescita dei capelli, la presenza di ipertricosi e il suo grado (secondo la scala D. Ferriman, J. Galwey ). In caso di crescita eccessiva dei peli, viene specificato il momento della sua comparsa.
- Viene studiata la condizione delle ghiandole mammarie (grado di sviluppo, presenza di secrezione dai capezzoli, formazioni occupanti spazio).
- Vengono utilizzati l'esame ginecologico bimanuale, l'esame con speculum della cervice e la colposcopia.
L’esame policlinico comprende anche il parere del medico sulla possibilità di gravidanza e parto. Quando vengono identificati segni clinici di malattie endocrine e mentali o altre malattie somatiche, nonché difetti dello sviluppo, vengono prescritte consultazioni con specialisti del profilo pertinente: endocrinologi, psichiatri, genetisti, ecc.
STUDI DI LABORATORIO PER L'INFERTILITÀ
Durante lo screening infettivo, viene eseguito quanto segue:
- esame della flora dell'uretra, del canale cervicale e del grado di pulizia vaginale;
- esame citologico di strisci dalla cervice;
- striscio dal canale cervicale per rilevare clamidia, HSV, CMV mediante PCR;
- test per le infezioni utilizzando il metodo culturale (semina del contenuto della vagina e del canale cervicale per determinare la microflora, la presenza di ureaplasma e micoplasma);
- esame del sangue per epatite B e C, sifilide, infezione da HIV, rosolia.
Se in un paziente viene rilevata un'infezione causata da questi agenti patogeni, viene eseguita un'appropriata terapia etiotropica, seguita da un esame di follow-up. In questo caso, i pazienti possono essere indirizzati a cure specialistiche sotto la supervisione di un dermatovenerologo (gonorrea, sifilide), un immunologo (infezione da HIV).
Lo screening ormonale durante un esame ambulatoriale standard mira a confermare/escludere l’infertilità endocrina (anovulatoria). Nei pazienti con disturbi delle funzioni mestruali e ovulatorie, vengono esaminati gli ormoni, le cui deviazioni nel contenuto possono causare tali disturbi.
L'uso di metodi diagnostici ormonali e strumentali specializzati che identificano le cause degli squilibri ormonali identificati (ad esempio, l'esecuzione di vari test ormonali, l'uso della TC della zona della sella, l'ecografia della tiroide, ecc.) È di competenza di ginecologi ed endocrinologi , che determinano anche la necessità e la natura del trattamento per tali disturbi.
RICERCA STRUMENTALE NELL'INFERTILITÀ
Nella fase ambulatoriale della diagnosi dei fattori causali dell'infertilità, l'ecografia degli organi pelvici è obbligatoria. Si consiglia inoltre di prescrivere un'ecografia delle ghiandole mammarie per chiarire la loro condizione ed escludere formazioni tumorali.
L'HSG continua ancora ad essere prescritto a pazienti con sospetti fattori di infertilità tubarica o intrauterina. Lo studio viene effettuato dal 5 al 7 giorno del ciclo con un ritmo regolare di mestruazioni e oligomenorrea, con amenorrea - in qualsiasi giorno. Va notato che quando si valuta la pervietà delle tube di Falloppio, il numero totale di discrepanze tra i risultati dell'HSG e della laparoscopia, integrata dalla cromosalpingoscopia intraoperatoria con blu di metilene, può raggiungere quasi il 50%, il che dimostra molto chiaramente l'insoddisfacente potenziale diagnostico di HSG quando si studia la condizione delle tube di Falloppio. Ne consegue che una diagnosi accurata di TPB, con la comprensione della natura e della gravità dei cambiamenti tubarici, può essere fatta solo sulla base della laparoscopia con dati cromosalpingoscopia. Per quanto riguarda il significato diagnostico del GHA, a nostro avviso questo metodo è più adatto per identificare la patologia intrauterina (vedi “Forme uterine di infertilità”), ma non il TPB.
Ai pazienti con infertilità endocrina (anovulatoria) associata a iperprolattinemia o insufficienza ipofisaria (bassi livelli di FSH) viene prescritta la TC o RM del cranio e della sella turcica, che consente di identificare micro e macroprolattinomi dell'ipofisi, nonché la sella "vuota" sindrome.
Ai pazienti con sospetta patologia chirurgica degli organi genitali interni può essere prescritta una TC spirale del bacino. Questo metodo consente di ottenere una grande quantità di informazioni sull'anatomia degli organi genitali interni, che è di grande valore quando si pianifica la natura e la portata dell'intervento chirurgico. Per lo stesso scopo viene utilizzata anche la risonanza magnetica della zona pelvica. Bisogna però tenere presente che la RM, rispetto alla TC spirale, ha minori potenzialità diagnostiche e richiede più tempo per ottenere le immagini.
L'ecografia della tiroide è prescritta ai pazienti con infertilità endocrina sullo sfondo di segni clinici di iper o ipotiroidismo, valori anormali dei livelli di ormone tiroideo e iperprolattinemia. L'ecografia delle ghiandole surrenali viene eseguita in donne malate con segni clinici di iperandrogenismo e alti livelli di androgeni surrenalici. Per una diagnosi più affidabile, si consiglia a tali pazienti di sottoporsi a una TAC delle ghiandole surrenali. La laparoscopia è indicata per i pazienti con sospetta TPB (secondo l'anamnesi, l'esame ginecologico e l'ecografia degli organi pelvici). Per le donne con una diagnosi attendibile di infertilità endocrina, si consiglia la laparoscopia dopo un anno di terapia ormonale senza successo, poiché l'assenza di gravidanza durante questo periodo con un trattamento adeguatamente selezionato (garantendo il ripristino della funzione ovulatoria) indica la possibile presenza di LTP.
La laparoscopia è indicata anche per le pazienti infertili con ciclo ovulatorio regolare, che non presentano segni di LLP all'esame iniziale, ma rimangono sterili dopo l'utilizzo di induttori dell'ovulazione in 3-4 cicli.
La laparoscopia non solo fornisce la diagnosi più accurata dei fattori di infertilità tubarica e/o peritoneale del paziente, ma consente anche la correzione a basso impatto traumatico dei disturbi identificati (separazione di aderenze, ripristino della pervietà delle tube di Falloppio, coagulazione di eterotopie endometrioidi, rimozione di fibromi sottosierosi ed intramurali e di formazioni di ritenzione ovarica).
L'isteroscopia è prescritta:
- con sanguinamento uterino disfunzionale di varia intensità;
- se si sospetta una patologia intrauterina (secondo un sondaggio, esame ginecologico ed ecografia degli organi pelvici).
Utilizzando l'isteroscopia è possibile diagnosticare GPE e polipi endometriali, linfonodi miomatosi sottomucosi, adenomiosi, sinechie intrauterine, endometrite cronica, corpi estranei e malformazioni uterine. Quando si esegue l'isteroscopia, è possibile eseguire un curettage diagnostico separato delle pareti della cavità uterina e del canale cervicale. Sotto il controllo dell'isteroscopia è possibile eseguire il trattamento chirurgico di quasi tutte le patologie intrauterine.
Durante l'esame iniziale, le donne vengono sottoposte contemporaneamente ad un'analisi dello sperma del loro coniuge (partner) per escludere l'infertilità del fattore maschile. Se si notano cambiamenti nello spermogramma, il paziente viene sottoposto a un esame da un andrologo, in base ai risultati del quale si decide se scegliere tra i metodi per ripristinare la fertilità maschile naturale o la fecondazione in vitro per superare l'infertilità in una determinata coppia. Nello screening dell'infertilità maschile, oltre allo spermiogramma, è consigliabile utilizzare anche il test MART, che consente di rilevare gli anticorpi antispermatozoi maschili. MARTest normale<30%. Увеличение показателей МАРтеста >Il 30% indica la presenza di una forma immune di infertilità nel marito e costituisce un'indicazione per l'uso dell'inseminazione artificiale con sperma pretrattato o della fecondazione in vitro nel trattamento di tali coppie.
Le pazienti con infertilità dovuta a sospetta patologia ginecologica chirurgica (occlusione delle tube di Falloppio, aderenze peritoneali, sinechie intrauterine o malformazioni uterine, cisti ovariche, grave processo miomatoso o endometrioide) dopo la prima visita ambulatoriale vengono inviate a istituti specializzati, dove la natura della vengono chiariti i disturbi esistenti e, se necessario, possono essere utilizzati metodi di trattamento tradizionali chirurgici o endoscopici (isteroscopia e laparoscopia).
Va notato che quando si decide la possibilità di trattare l'infertilità in regime ambulatoriale (anche dopo interventi volti ad eliminare una particolare patologia ginecologica e ripristinare la fertilità naturale), qualsiasi terapia conservativa non deve superare i 2 anni. Se l'infertilità persiste durante questo periodo, il paziente deve essere indirizzato immediatamente ad un centro ART. Questa posizione è corroborata anche dal fatto che il fattore età, a partire dai 35 anni, ha un effetto sempre più negativo sui risultati del trattamento con qualsiasi metodo ART. In questo gruppo di pazienti, a differenza dei pazienti più giovani, la fase ambulatoriale del trattamento dell'infertilità, associata all'uso di vari mezzi e metodi volti a raggiungere una gravidanza in modo naturale, non dovrebbe essere affatto utilizzata.
Si tratta di una procedura complessa composta da diverse fasi. Il suo successo è determinato da diversi fattori, che vanno dalla professionalità dei medici alle caratteristiche di salute della donna. La preparazione per la fecondazione in vitro è importante. Il rispetto di semplici regole e raccomandazioni degli specialisti aumenterà l'efficacia del metodo e ridurrà la probabilità di conseguenze avverse.
Preparare una donna alla fecondazione in vitro
Prima di procedere alla fecondazione in vitro è necessario accertare lo stato di salute iniziale della donna. Per fare ciò, viene prescritto un esame completo, che include:
- Determinazione delle concentrazioni ormonali nel sangue.
- Ultrasuoni degli organi riproduttivi.
- Analisi di strisci vaginali, uretrali e del canale cervicale.
- Analisi generale del sangue e delle urine.
- Determinazione del gruppo sanguigno e del fattore Rh.
- Consultazioni con specialisti pertinenti.
Se necessario, il medico può prescrivere altri metodi diagnostici che aiuteranno a ottenere le informazioni più complete e obiettive sulle condizioni del corpo femminile. Questi dati sono necessari per selezionare uno dei protocolli di fecondazione in vitro e identificare le malattie nascoste. Se qualcuno viene diagnosticato, viene trattato nella fase preparatoria, dopo di che viene prescritto un esame di follow-up.
Inoltre, durante la preparazione alla fecondazione in vitro, una donna deve seguire raccomandazioni generali, che includono: alimentazione corretta e nutriente, stile di vita sano, attività fisica, ma senza carichi pesanti, ecc. Il medico curante redigerà un elenco esatto individualmente.
Come prepararsi per ogni fase della fecondazione in vitro
Tra le fasi principali della fecondazione in vitro ricordiamo le seguenti:
- Stimolazione dell'ovulazione.
- Recupero degli ovociti.
- Fecondazione.
- Coltivazione di embrioni.
- Trapianto di embrioni nella cavità uterina
Durante la fecondazione in vitro in un ciclo naturale, non viene effettuata la stimolazione della maturazione degli ovociti, poiché questo processo avviene fisiologicamente. Ma se ci sono deviazioni nei livelli ormonali, l'ovulazione non avviene da sola, quindi deve essere stimolata. Per garantire la maturazione degli ovuli nelle ovaie, uno specialista della riproduzione prescrive al paziente una terapia ormonale. Prepararsi all'ovulazione implica seguire rigorosamente il regime ormonale. Anche piccole deviazioni dal programma prescritto possono causare un'ovulazione ritardata o una maturazione prematura degli ovociti.
La seconda fase è la raccolta dei follicoli. Eseguito nei giorni 13-15 del ciclo mestruale. È un intervento chirurgico attraverso la volta vaginale. Viene eseguito a stomaco vuoto in anestesia endovenosa e dura non più di 5 minuti. Per prepararsi all'intervento, la paziente deve sottoporsi a esami del sangue, fare un ECG e sottoporsi a una consultazione con un anestesista.
Le fasi successive - fecondazione, coltivazione e selezione di embrioni vitali vengono eseguite da specialisti in condizioni di laboratorio. Queste manipolazioni non dipendono più dalla donna, quindi non è necessario prepararsi per esse.
L'ultima fase della fecondazione in vitro richiede la preparazione: il trasferimento dell'embrione. La procedura viene eseguita 3-5 giorni dopo la fecondazione. Il paziente deve sottoporsi a un esame del sangue per gli ormoni. Una donna dovrebbe anche fare una doccia e bere 1-2 bicchieri d'acqua per riempire la vescica. Se è vuoto, la manipolazione è più difficile. L’impianto è completamente indolore e dura pochi minuti. Successivamente viene prescritto un ciclo di farmaci ormonali, che deve essere completato esattamente secondo il regime stabilito.
Preparare un uomo per la fecondazione in vitro
Nonostante il fatto che durante la fecondazione in vitro la maggior parte delle manipolazioni vengano eseguite sul corpo della donna, è obbligatorio anche preparare l’uomo alla procedura. Ciò è dovuto al fatto che quando l'ovulo viene fecondato, verrà utilizzato il suo sperma. Tradizionalmente, prima di iniziare la fecondazione in vitro, un uomo viene sottoposto a un esame completo, che include:
- Esame del sangue e delle urine.
- Spermogramma.
- Analisi di uno striscio dall'uretra per infezioni a trasmissione sessuale.
- Esame ecografico degli organi interni, se necessario.
- Consultazioni di specialisti ristretti.
È necessaria un'attenta preparazione prima di raccogliere lo sperma che verrà utilizzato per fecondare l'ovulo. Un uomo dovrebbe condurre uno stile di vita sano, mangiare bene, evitare il surriscaldamento e seguire le raccomandazioni di altri medici.
Inoltre entrambi i coniugi possono seguire una formazione psicologica che in alcuni casi può anche aumentare l'efficacia della fecondazione in vitro e facilitare la sopportazione di questa difficile procedura.
Per organizzare adeguatamente il lavoro di riproduzione del bestiame, in qualsiasi azienda agricola, per tutte le femmine, si dovrebbero distinguere ogni giorno tre stati: 1) gravidanza; 2) periodo postpartum (3-4 settimane dopo la nascita) e 3) infertilità. Infertili (senza feto) comprendono tutte le femmine che non sono state inseminate o inseminate ma non fecondate entro un mese dalla nascita, nonché le manze, le scrofette e altre giovani femmine - un mese dopo aver raggiunto la maturità fisiologica.
La diagnosi di gravidanza e di infertilità è un’attività primaria e obbligatoria in ogni nucleo familiare. Quando esaminano gli animali, gli specialisti non devono solo identificare la gravidanza e i suoi tempi, ma prima di tutto stabilire l'infertilità al fine di adottare misure tempestive per eliminarla il più rapidamente possibile. Pertanto, la diagnosi di gravidanza e infertilità è un evento unico e inseparabile.
I metodi esistenti per diagnosticare la gravidanza e l'infertilità possono essere divisi in due gruppi.
- Metodi per la diagnosi clinica della gravidanza e dell'infertilità:
ricerca esterna;
esame interno: a) rettale; b) vaginale.
- Metodi per la diagnosi di laboratorio della gravidanza:
Dall'anamnesi si possono individuare i seguenti probabili segni di gravidanza: assenza di segni di estro, eccitazione sessuale e calore per 30 giorni o più dopo la successiva inseminazione;
migliorare l'appetito e la nutrizione dell'animale;
a volte perversione dell'appetito (leccatura di pietre, aumento del desiderio di mangiare minerali); stanchezza e sudorazione; comportamento più calmo; negli animali da latte - indebolimento o cessazione delle funzioni della ghiandola mammaria;
la comparsa di edema degli arti e della parete addominale inferiore;
aumento della frequenza della minzione e della defecazione.
I dati storici preziosi includono le voci del diario. I dati anamnestici sono attendibili nella misura in cui coincidono con i risultati di uno studio clinico. L'anamnesi è importante solo per chiarire la durata della gravidanza.
Metodo riflessologico per la diagnosi di gravidanza e infertilità. L'uso di una sonda si basa sulla presa in considerazione della reazione di una femmina a un maschio o della reazione di un maschio a una femmina. È noto che, di regola, dopo l'inseminazione di animali policiclici, la comparsa di fenomeni in essi nella fase di eccitazione del ciclo sessuale indica l'assenza di fecondazione, cioè infertilità. Pertanto, la rilevazione del calore da parte di un campionatore è considerata un vero segno di infertilità e, viceversa, l'assenza di calore nel momento in cui sarebbe dovuto comparire è un probabile segno di gravidanza. Questo metodo consente di diagnosticare le fasi iniziali della gravidanza negli animali adulti con una precisione del 95-100% e nelle femmine sostitutive del 100%.
Finora non esiste un metodo più accurato per diagnosticare le fasi iniziali della gravidanza e dell'infertilità rispetto alla riflessologia. Pertanto, merita grande attenzione e dovrebbe essere applicato nella pratica quotidiana della riproduzione animale. Il suo valore speciale sta nel fatto che in caso di infertilità è esclusa la possibilità di perdita di calore ed è possibile effettuare l'inseminazione al momento ottimale in presenza di fenomeni pronunciati della fase di eccitazione del ciclo sessuale.
Per i test di riflessologia per la gravidanza e l'infertilità, viene solitamente assegnata una penna speciale, nella quale le femmine vengono rilasciate insieme a una sonda (in un grembiule o in una appositamente operata). Quando si tengono i suini in complessi, la sonda viene fatta scorrere lungo il corridoio tra i recinti e quindi viene effettuato un campione individuale. Un campionatore viene assegnato per 100-150 regine. La frequenza di campionamento durante la giornata dipende dalla durata della caccia (vedi “Ciclo sessuale”) (Tabella 15).
15. Tempo e frequenza dell'esame riflessologico delle donne per gravidanza e infertilità
I campionatori dovrebbero essere tenuti isolati dalla covata e alimentati con le stesse modalità degli allevatori. La comunicazione tra le femmine e la sonda non deve eccedere
- -1,5 ore Non è consentita una permanenza prolungata delle sonde tra i riproduttori e soprattutto il pascolo in comune nella mandria, poiché ciò riduce l'attività delle sonde. Le femmine con segni di calore devono essere immediatamente rimosse dal recinto non appena vengono rilevate dalle sonde.
Test di gravidanza esterno. Si compone di tre tecniche diagnostiche: ispezione, palpazione e auscultazione.
Esaminando l'animale è possibile stabilire:
probabili segni di gravidanza: cambiamenti nei contorni dell'addome, ingrossamento della ghiandola mammaria, gonfiore degli arti, ghiandola mammaria e parete addominale;
il vero segno è il movimento fetale.
La palpazione della parete addominale rivela solo un vero segno di gravidanza: il feto.
L'auscultazione rileva il battito cardiaco fetale. Recentemente, per rilevare l'attività del cuore fetale, hanno iniziato a essere utilizzati dispositivi ad ultrasuoni, che sono molto convenienti per studiare maiali e pecore.
La palpazione e l'auscultazione del feto devono essere eseguite a destra lungo una linea che va dall'articolazione del ginocchio in avanti fino all'ipocondrio, parallela alla colonna vertebrale. Utilizzando questo metodo, è possibile stabilire una diagnosi positiva nelle mucche non prima di 5-6 mesi di fruttificazione. La gravidanza non può essere negata sulla base di un esame esterno.
Ecografia. Può essere effettuato utilizzando dispositivi portatili o fissi. Dispositivi leggeri e portatili funzionano sulla base dell'effetto Doppler (riflessione delle onde ultrasoniche del sangue fetale che si muove attraverso grandi vasi o cuore fetale) e consentono di determinare la frequenza cardiaca fetale, che è molto più veloce di quella della madre. I segnali del dispositivo vengono percepiti dall'orecchio o visualizzati sotto forma di denti sullo schermo. I dispositivi fissi consentono di vedere il sacco amniotico o il feto sullo schermo. Questo metodo è più adatto per lo studio di suini o piccoli animali che presentano aree di pelle glabre sulla parete addominale per l'applicazione del sensore del dispositivo. Per studiare animali di altre specie, è necessario rimuovere i peli nel punto in cui viene applicato il sensore. Nei suini e negli ovini, 1 - 1,5 mesi dopo l'inseminazione, l'accuratezza diagnostica raggiunge il 95%.
Metodo vaginale per diagnosticare la gravidanza. Nelle mucche consente di identificare i seguenti segni di gravidanza:
secchezza della mucosa, pallore e appiccicosità del muco;
chiusura stretta della cervice e presenza di un tappo di muco alla bocca;
palpazione delle parti presentate del feto attraverso la volta vaginale.
In generale, il metodo ha poco valore pratico.
Metodo rettale di esame della gravidanza. Il metodo più accurato per diagnosticare la gravidanza e l'infertilità negli animali di grandi dimensioni è l'esame rettale. Tutti gli specialisti del bestiame e gli specialisti veterinari con qualifiche superiori e secondarie e i tecnici per l'inseminazione artificiale degli animali devono essere esperti in questo metodo.
Nei grandi animali da fattoria, questo metodo consente di effettuare con precisione una diagnosi positiva o negativa di gravidanza e di determinarne con precisione i tempi. Si basa sull'identificazione delle condizioni delle ovaie, delle corna, del corpo e della cervice, dei mesenteri uterini, nonché delle arterie uterine che li attraversano e, infine, del feto. In alcuni casi, a causa delle caratteristiche anatomiche e topografiche, non è possibile eseguire la palpazione del feto, eppure un complesso di altri veri segni di gravidanza ci consente di trarre una conclusione inequivocabile sulla presenza della gravidanza e persino sui suoi tempi.
Il compito principale di chiunque desideri utilizzare il metodo di diagnosi rettale della gravidanza è imparare come trovare un utero non gravido e, se uno specialista ha padroneggiato questa parte del metodo, non sarà molto difficile per lui identificarlo non solo un utero gravido o non gravido, ma anche molti processi patologici nell'area genitale che causano infertilità.
Prima dell'esame è necessario tagliare corte le unghie della mano con cui si è abituati a lavorare e levigarle con una lima o una pietra per affilare. Senza livellamento, anche le unghie corte con spigoli vivi danneggiano la mucosa intestinale, accompagnata da sanguinamento.
Durante un esame rettale, è necessario cercare di rispettare due condizioni: 1) prevenire l'introduzione dell'agente patogeno nel corpo dell'animale studiato e 2) prevenire la possibilità di infezione dello specialista dall'animale studiato e per mantenere l'integrità della pelle delle mani. È importante tenere presente il rispetto dell'ultima condizione durante la ricerca di massa, soprattutto nella stagione fredda. Durante le visite ambulatoriali, a scopo preventivo, dopo ogni esame dell'animale, è necessario lavarsi accuratamente le mani con sapone e risciacquarle con un liquido disinfettante. Se lo studio viene effettuato in una famiglia esente da malattie infettive, puoi limitarti a sciacquarti le mani con acqua tiepida. Bere acqua fredda a questo scopo provoca spesso reumatismi muscolo-articolari professionali delle mani o infiammazioni del plesso brachiale. Ferite e altri danni alla pelle vengono imbrattati con una soluzione di iodio e riempiti di collodio. Si consiglia di utilizzare guanti ostetrici che coprano l'intera mano. In questo caso il guanto posto sulla mano deve essere ricoperto da uno strato di lanolina oppure inumidito. Non puoi usare la vaselina perché rovina la gomma molto rapidamente.
Si consiglia di mantenere l'animale con una dieta da fame semi-giornaliera o di esaminarlo prima di nutrirlo, in modo che il traboccamento intestinale non complichi la palpazione. Afferrando con una mano la radice della coda e spostandola di lato, con l'altra mano, con attenzione, dolcemente, con movimenti perforanti delle dita piegate a forma di cono, aprire l'ano e poi espanderlo in modo che si fendi- come se si formassero degli spazi tra le dita. Di norma, con tale manipolazione, l'aria inizia ad essere aspirata nel retto, che viene percepita dalle dita e percepita dall'orecchio sotto forma di un sibilo. In seguito all'ingresso dell'aria, l'animale comincia a mostrare segni di sforzo e avviene la defecazione. Può essere accelerato accarezzando e premendo delicatamente con le dita sulla mucosa rettale o massaggiando leggermente tra il pollice e l'indice la piega del retto, afferrata ad una distanza di alcuni centimetri davanti all'ano. A volte, dopo tale ricevimento, il retto viene completamente liberato dal contenuto e l'ulteriore esame procede senza difficoltà. Ma più spesso, dopo la defecazione, nel retto rimangono ancora le feci, che devono essere rimosse manualmente, così come le feci, che durante l'esame penetrano nuovamente nel lume del retto. La mancata rimozione rende difficile il lavoro, si verifica l'irritazione del retto, la sua parete diventa tesa, il che interferisce con la palpazione dei genitali. In alcuni casi, con motilità intestinale lenta e feci dense e secche, è consigliabile somministrare un clistere caldo.
Quando si esaminano le cavalle bisogna fare attenzione a non tirare con la mano il pelo della coda nell'ano; provocano irritazione della mucosa rettale e danneggiano la pelle della mano.
La mano inserita nell'ano entra per prima nell'estensione a forma di ampolla. Si trova nella cavità pelvica e, essendo attaccato tramite uno strato di tessuto connettivo alle ossa del bacino e al vestibolo della vagina, costituisce la parte più immobile del retto. Pertanto, non ha senso iniziare la palpazione degli organi attraverso la parete del retto nell'area della sua espansione a forma di ampolla. La mano dovrebbe essere inserita più in profondità. Seguendo la sensazione di spaziosità dell'espansione a forma di ampolla del retto, la mano incontra la sua parte ristretta, formando numerose pieghe circolari e attorcigliamenti. Nella maggior parte dei casi, per la palpazione libera dell'utero, è sufficiente avanzare solo quattro dita nella parte ristretta dell'intestino, lasciando il pollice nella parte a forma di ampolla. In questa posizione, la mano con la parte ristretta del retto “indossata” può spostarsi a destra e a sinistra, poiché questa sezione dell'intestino è sospesa su un mesentere piuttosto lungo. A volte, quando la mano viene inserita oltre l'estensione a forma di ampolla, la sezione ristretta dell'intestino si contrae bruscamente, stringendo fortemente la mano e rendendo difficile persino l'avanzamento, o, al contrario, il lume intestinale assume la forma di un vuoto cavità a forma di botte. Le contrazioni non devono essere superate con la forza: dalla pressione manuale la parete intestinale inizia a contrarsi ancora più forte e con manipolazioni brusche possono verificarsi lacerazioni della mucosa o addirittura rotture complete della parete intestinale.
Le rotture rettali si verificano più spesso quando una mano secca o non sufficientemente lubrificata viene inserita nell'ano. Una mano secca incontra una resistenza molto significativa nell'area dello sfintere, l'esaminatore perde sensazioni tattili e, inosservato da solo, provoca una perforazione dell'intestino con le dita della mano rotta. Dovresti palpare non con le punte delle dita (le unghie feriscono facilmente la mucosa), ma con le briciole che, grazie all'abbondanza di terminazioni nervose, percepiscono le sensazioni più fini.
L'esperienza clinica consente all'esaminatore di cogliere i momenti più favorevoli alla palpazione, caratterizzati dal completo rilassamento dell'intestino, assumendo la consistenza di uno straccio. Tali fasi di rilassamento si verificano periodicamente, durante i movimenti peristaltici dell'intestino, e seguono la fase di tensione. Al momento della tensione nella parete intestinale, la palpazione non dà quasi risultati. L'indebolimento delle contrazioni rettali viene atteso per 0,5-1 minuti (senza togliere la mano), oppure causato artificialmente accarezzando la mucosa con le dita nell'area della sua espansione a forma di ampolla.
Dopo che il retto è stato liberato dalle feci, nel momento in cui il suo tono muscolare si indebolisce, può iniziare la palpazione degli organi genitali. Va notato che solo uno studio sistematico (necessario soprattutto per i principianti) consente di trovare tutte le aree dell'apparato riproduttivo femminile e di avere un'idea chiara delle sue condizioni. La ricerca non sistematica nella maggior parte dei casi allunga il lavoro e non fornisce gli spunti necessari al ricercatore. Inoltre, ovviamente, deve avere una chiara comprensione della morfologia e della topografia dell'utero.
Nelle mucche è più conveniente iniziare lo studio cercando la cervice. La mano inserita dietro l'estensione a forma di ampolla del retto con la parte ristretta dell'intestino “indossata” dovrebbe essere avanzata al centro della cavità pelvica. Muovendo la mano a destra, sinistra, avanti e indietro in questo punto, si palpa il pavimento pelvico, sul quale si trova la cervice sotto forma di un denso laccio emostatico, che di solito corre lungo la cavità pelvica. Trovare la cervice è la parte più essenziale del metodo. Durante la fase di eccitazione, durante la gravidanza e durante alcuni processi patologici nell'utero o nelle ovaie, la cervice può spostarsi nella cavità addominale, lateralmente e verso l'alto; Sulla base di ciò, se la cervice non viene rilevata nella cavità pelvica, è necessario palpare la parte anteriore del pavimento della cavità pelvica, in particolare le sue pareti laterali, esaminare sistematicamente il bordo inferiore dell'ingresso bacino. Quando l'utero viene abbassato nella cavità addominale all'estremità anteriore della fusione pubica, è possibile sentire l'utero, la cervice o la vagina sotto forma di un laccio emostatico elastico o denso.
Dopo aver determinato le condizioni della cervice, vengono esaminate le corna e le ovaie. Per fare ciò, senza lasciare andare l'area trovata dell'utero da sotto le dita, la mano viene spostata avanti e indietro. Posteriormente, le dita individuano facilmente la parte vaginale della cervice, che si distingue per la sua densità e la sua estremità affilata e smussata. Quando si sposta la mano in avanti, le parti molli delle dita si spostano sul corpo e sui corni dell'utero. Giunti al livello della bocca interna della cervice, le dita palpano il corpo dell'utero, lungo 1-2 cm, che si differenzia dalla cervice per una consistenza più pastosa o elastica. Più anteriormente, le dita iniziano a distinguere l'inizio del solco intercorno sotto forma di una depressione longitudinale situata tra due creste: le corna dell'utero. Il dito medio viene inserito nel solco intercorno e la superficie delle corna uterine viene palpata con l'indice e l'anulare, allargandoli leggermente. Allo stesso tempo, il pollice e il mignolo dovrebbero coprire l'intero utero dai lati. Andando avanti oltre la biforcazione delle corna, spostare la mano verso il corno destro. È conveniente afferrarlo tra il palmo e le briciole delle dita. Seguendo la direzione craniale e verso il basso, le dita seguono le curve del corno e incontrano l'ovaio. Quest'ultimo può essere facilmente afferrato a mano; sentendo è possibile creare un'idea chiara della sua forma e consistenza.
Senza rilasciare il corno, dovresti riportare la mano alla biforcazione e palpare il corno sinistro e l'ovaio nello stesso ordine. Se durante tale transizione il corno uterino scivola fuori, è meglio ricominciare lo studio dalla cervice e dal solco intercorno.
In alcuni casi, la palpazione delle ovaie può risultare difficoltosa perché vengono trascinate sotto il corpo dell'utero. Quindi, dopo aver palpato il corpo e le corna dell'utero, la mano viene posizionata lungo il corpo dell'utero in modo che il palmo si trovi sulla cervice e le dita sul solco intercorno e sulle corna. Muovendo la mano dall'utero lateralmente verso il fondo del bacino e spostandola medialmente sotto il corpo dell'utero, puoi facilmente trovare l'ovaio, che ha forma ovale e consistenza elastica.
Se non è possibile localizzare la cervice, il principiante può usare l'altra mano. A tale scopo, la mano sinistra pretrattata viene inserita nella vagina e con essa viene afferrata la parte vaginale della cervice. Con la mano destra puoi facilmente palpare la mano sinistra attraverso il retto e usarla per trovare la parte vaginale della cervice (è più conveniente e opportuno a scopo preventivo che un assistente inserisca la mano nella vagina). A volte è utile tirare l'utero, che è disceso nella cavità addominale, per la cervice con una mano inserita nella vagina. Infine si può applicare il sistema di localizzazione dell'utero tramite legamenti (vedi “Metodo diagnostico rettale nelle cavalle”). La palpazione dell'utero e delle ovaie deve essere effettuata solo al momento del rilassamento dell'intestino.
Metodi di laboratorio per la diagnosi di gravidanza e infertilità. Basato sull’identificazione di cambiamenti specifici nella funzione ormonale delle ovaie o della placenta, nel metabolismo della madre e nei prodotti metabolici del feto che entrano nel suo corpo. Tra i numerosi metodi di laboratorio per diagnosticare la gravidanza, i più accurati sono quelli ormonali. Per rilevare gli ormoni, vengono esaminati il siero del sangue, l'urina o il latte. Per rilevare gli ormoni gonadotropici, il siero del sangue della femmina studiata viene iniettato in dosi diverse in diversi topi o ratti infantili. Il risultato viene valutato dopo 100 ore esaminando le ovaie, nelle quali si rilevano i follicoli ovulati.
Una risposta più rapida può essere ottenuta utilizzando il metodo di F. Friedman. Una modifica di questa reazione viene utilizzata nella zootecnia. Ad una femmina di coniglio isolata vengono iniettati nella vena dell'orecchio 10 ml di siero sanguigno della femmina studiata. 36-48 ore dopo l'iniezione, viene eseguita una laparotomia e, se nel siero del sangue erano presenti gonadotropine, si riscontrano emorragie nelle ovaie nel sito dei follicoli rotti, nonché follicoli con cavità piene di sangue (Fig. 56 ). Dopo che la ferita della parete addominale è guarita, dopo 2-3 settimane, la coniglietta può essere nuovamente utilizzata per il test biologico. In una cavalla nel periodo 1.5-
- mesi di gravidanza, l'accuratezza della determinazione raggiunge il 98%.
giorno della gravidanza, la follicolina (estrogeni) può essere rilevata nelle urine mediante un test biologico su topi ovariectomizzati secondo il metodo di S. Aschheim e B. Tsondek o mediante il metodo fisico-chimico secondo G. Ittrich. Il numero di diagnosi corrette raggiunge il 98%. Negli ultimi anni la diagnosi di gravidanza è stata sempre più utilizzata all'estero rilevando il progesterone nel siero del sangue o nel latte utilizzando metodi radioimmunologici o di altro tipo. Il materiale per la ricerca viene prelevato dopo l'inseminazione: dalle cavalle dopo 18-23 giorni, dalle mucche dopo
- 23, negli ovini dopo 17-20, nelle capre dopo 22-26, nei suini dopo 20-24 giorni. L'accuratezza diagnostica varia dal 60 al 100% (D. Kust, F. Schatz).
- giorno dopo l'inseminazione (D. Kust, F. Schatz).
DIAGNOSI DI GRAVIDANZA E INFERTILITÀ NELLE MUCCHE E NELLE MARCE
In una mucca sterile, un esame rettale rivela i seguenti sintomi caratteristici. Nella cavità pelvica si trovano la cervice, il corpo, le corna uterine e le ovaie (negli animali che hanno partorito più volte o che sono anziani, l'utero può scendere nella cavità addominale anche in assenza di gravidanza). Alla palpazione dell'utero si può sentire chiaramente il solco intercorno e le corna uterine posizionate simmetricamente, di uguale dimensione, identica forma e consistenza. Se accarezzi la superficie dell'utero con la mano, le corna si contraggono; la loro consistenza diventa elastica ed uniforme
Riso. 56. Ovaie di una coniglietta: a sinistra - con una reazione positiva alla gravidanza; a destra - con negativo (secondo N. A. Phlegmatov)
i metodi diagnostici ormonali più accurati possono essere utilizzati nella maggior parte dei casi durante la gravidanza quando può essere diagnosticata con metodi di ricerca clinica. La maggior parte degli altri metodi di ricerca di laboratorio spesso danno risposte errate. La ricerca per migliorare ulteriormente i metodi esistenti e sviluppare nuovi metodi per la diagnosi di laboratorio della gravidanza e dell'infertilità continua.
quasi solido. L'utero può essere afferrato liberamente con il palmo e le dita. L'utero contratto si presenta sotto forma di una formazione emisferica liscia, divisa in due metà simmetriche dal solco intercorno e dalla biforcazione. Al momento della contrazione è conveniente confrontare la dimensione e la forma dei corni uterini. Nelle mucche che hanno partorito più volte, il corno destro è solitamente leggermente più spesso del sinistro. La dimensione e la forma delle ovaie sono variabili e dipendono dallo stato funzionale del sistema riproduttivo femminile. Di solito una delle ovaie è più grande a causa della presenza di un corpo luteo o di grandi follicoli (Fig. 57,-4 e B).
- mese di gravidanza. La cervice nella cavità pelvica; le corna dell'utero si trovano all'estremità della fusione pubica o scendono leggermente nella cavità addominale. L'utero non risponde alle carezze o la contrazione delle corna è debolmente espressa. Il corno contenente il frutto è un po' più grande del corno libero, la sua consistenza è più molle e flaccida; qualche volta entro la fine del primo mese è possibile stabilirne l'oscillazione. L'ovaio del corno-contenitore è più grande dell'ovaio del corno libero; In esso, di regola, si può facilmente palpare il corpo luteo.
- mese di gravidanza. Le corna dell'utero e delle ovaie vengono abbassate nella cavità addominale. La cervice si sposta dal centro della cavità pelvica all'ingresso del bacino. Il corno contenente il frutto è grande il doppio del corno libero; alla palpazione si avverte una stretta fluttuazione, che talvolta si estende al corno libero. I tessuti di entrambi i corni sono flaccidi, morbidi, succosi. Le corna si contraggono lentamente, lentamente o quasi per niente quando le accarezzi. Il solco intercorno è un po' smussato, ma è ancora abbastanza chiaramente visibile. La forma e la posizione delle ovaie sono le stesse del primo mese di gravidanza, ad eccezione del corpo luteo; i follicoli vengono spesso palpati (Fig. 57, B).
- mese di gravidanza. Il corno del ricettacolo del frutto è 3-4 volte più grande del corno libero, per cui il solco intercorno non si sente. L’utero sembra essere una vescica fluttuante dai contorni appena percettibili, grande quanto la testa di un adulto; può essere facilmente confuso con una vescica piena. Tuttavia, il ritrovamento della cervice, la constatazione della sua stretta connessione con la formazione fluttuante e, infine, l'identificazione della biforcazione delle corna nella zona craniale dell'utero permette di verificare che la formazione palpabile è l'utero e non la vescica. Ovaie senza cambiamenti; si trovano davanti alla fusione pubica sulla parete addominale inferiore (Fig. 57, D).
- mese di gravidanza. L'utero si trova nella cavità addominale, la cervice si trova all'ingresso del bacino o è leggermente abbassata nella cavità addominale. L'utero si sente sotto forma di una sacca debolmente riempita di fluido, fluttuante a pareti sottili, in cui talvolta si avvertono il feto e, di regola, la placenta delle dimensioni di una nocciola o di un fagiolo. Lungo la maggiore curvatura del ricettacolo corno-fetale si trovano placente più grandi (fino ad un uovo di piccione). Per identificare le placente, vengono utilizzati due metodi:
- afferrare la parete dell'utero con il pollice e l'indice e, palpandone le singole sezioni, identificare la placenta e farsi un'idea delle sue dimensioni;
- determinare la dimensione della placenta palpando l'utero con tutta la mano. Per fare ciò, dopo aver trovato la cervice, spostare la mano in avanti, posizionarla sull'area fluttuante dell'utero e premere l'utero contro la parete addominale inferiore con una leggera pressione uniforme. Sotto l'influenza della leggera pressione, il fluido fetale si sposta e la mano sente la superficie irregolare formata dalle placente troppo cresciute. A volte la fluttuazione non si avverte affatto (quando la parete uterina si rilassa, il liquido amniotico scende nella parte superiore delle corna uterine) e l'utero con le sue placente è palpabile sotto forma di cordone tuberoso situato sulla parete addominale inferiore davanti della fusione pubica. In un animale nutrito, l'utero sporge nella cavità pelvica.
sì?
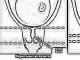
Riso. 57. Determinazione della gravidanza e dell'infertilità di una mucca utilizzando il metodo rettale (secondo A.P. Studentsov):
L - palpazione dell'utero non gravido di una vecchia mucca; B - utero contratto non gravido; B - 2 mesi di gravidanza; G- 4 mesi di gravidanza; L - diagramma dell'afflusso di sangue all'utero nel 4° mese di gravidanza; ?-7-8 mesi di gravidanza; / -biforcazione delle corna uterine; 2- corno destro dell'utero,.? -ovaio; 4- retto; 5 - legamento uterino largo; 6- corno uterino sinistro; 7- scanalatura intercorno; 8- vescica; 9 - ileo e 10 - ossa sacrali; 11 - vagina; 12 - corpo dell'utero; 13 - fondo del bacino; 14-cervice, /5-arteria uterina posteriore; 16- aorta; /7 arterie uterine medie e 18 anteriori; 19- ramo ovarico dell'arteria uterina anteriore; 20- ramo che porta al corno; 21 -
placenta
Durante le prime fasi della gravidanza non si avverte la vibrazione della parete vicino all'origine dell'arteria dall'aorta. Per ottenere una sensazione tattile di vibrazione è necessario scendere un po' lungo il vaso fino alla periferia. Dopo aver spostato la mano in avanti verso l'arteria mesenterica posteriore (a. mesenterica caudalis, s. posterior), si dovrebbe tornare posteriormente lungo i corpi vertebrali, passare un grande vaso che corre quasi perpendicolarmente - l'arteria pelvica (a. iliaca externa) e poi palpare l'arteria uterina media (Fig. 51, D).
- mese di gravidanza. Fondamentalmente i segni sono gli stessi di 4 mesi. La placenta vicino alla cervice raggiunge una dimensione di 2 x 4-2 x 5 cm Si avverte chiaramente la vibrazione dell'arteria uterina media dal lato del corno fetale; l'arteria del corno libero è invariata o vibra leggermente. Il feto viene spesso palpato.
- mese di gravidanza. Utero nella cavità addominale; a volte (con retto corto) non si sentono le corna. Cervice nella cavità addominale. Il feto di solito non è palpabile, essendo spostato molto in avanti e verso il basso. Le placente delle dimensioni di un piccolo uovo di gallina sono liberamente visibili. La parete dell'utero è leggermente tesa, quindi a volte la fluttuazione non si fa quasi sentire. La vibrazione dell'arteria uterina media del ricettacolo corno-fetale è fortemente pronunciata e la vibrazione dell'arteria uterina media del corno libero è debole.
- mese di gravidanza. I segni sono gli stessi di 6 mesi.
Per determinare la condizione dell'arteria uterina posteriore, è necessario posizionare il palmo della mano sul lato, sugli ampi legamenti pelvici, e qui dovresti trovare l'arteria emorroidaria media, che corre parallela alla colonna vertebrale. Sopra la parte centrale della piccola incisura ischiatica del bacino, da essa si estende verso il basso l'arteria uterina posteriore che si muove liberamente.
- mese di gravidanza. La cervice si trova all'ingresso della cavità pelvica o nella cavità pelvica. Durante la palpazione si possono facilmente palpare gli organi presentati del feto. La dimensione delle placente varia tra uova di gallina piccole e grandi. Entrambe le arterie medie e un'arteria uterina posteriore vibrano molto chiaramente.
- mese di gravidanza. La cervice e gli organi di presentazione del feto nella cavità pelvica. La vibrazione delle arterie uterine medie e posteriori su entrambi i lati è chiaramente espressa. Presenza di precursori del travaglio.
Si possono osservare fluttuazioni individuali, ad esempio, nella forza e nella tempistica delle vibrazioni nelle pareti delle arterie uterine. Secondo A.E. Volokhin, nel 20% delle mucche già nel 2o mese di gravidanza si osserva una leggera vibrazione dell'arteria uterina del corno gravido, e in alcune mucche l'omonima arteria nel corno libero non vibra nemmeno in l'ottavo mese. Anche la dimensione delle placente può variare in modo significativo. Indipendentemente da quale parte dell'utero viene determinata la dimensione della placenta, quando si giudica il periodo di gravidanza in base a questo segno, si può commettere un errore entro 1-2 mesi. In letteratura viene descritta un'anomalia delle placente, che consisteva nel fatto che la mucca, insieme alle placente tipiche, presentava aree costruite come una placenta sparsa e completamente prive di villi. Apparentemente, a causa di tali anomalie, a volte non è possibile palpare affatto la placenta, nonostante la presenza di tutti gli altri segni di gravidanza. Nelle mucche molto ben nutrite, a volte è impossibile palpare attraverso il retto non solo i vasi, ma anche l'utero a causa del forte ispessimento della parete rettale dovuto all'abbondante deposizione di grasso.
DIAGNOSI DI GRAVIDANZA E INFERTILITÀ NELLE BUFALE
Marin Khubenov (Bulgaria), sulla base delle sue ricerche, è giunto alla conclusione che nei bufali il metodo esterno non consente di diagnosticare la gravidanza. Il torace allungato, la spessa parete addominale e le piccole dimensioni del feto non consentono di palpare con successo il feto e di ascoltarne il battito cardiaco. La configurazione dell'addome cambia poco.
Esame rettale. Questo metodo può stabilire sia la gravidanza che l'infertilità. Dal 1° mese la diagnosi si basa sulla posizione dell'utero, sull'asimmetria delle corna, sulla fluttuazione, sull'assottigliamento della parete del corno uterino e sulla presenza di un corpo luteo della gravidanza ben definito. I segni di infertilità nei bufali sono gli stessi delle mucche. La placenta e la vibrazione dei vasi del ricettacolo corno-fetale vengono rilevate dopo il 4° mese di gravidanza. A 6 mesi, l'utero scende nella cavità addominale e al 9° mese si possono palpare gli organi fetali nella pelvi.
Si presume una diagnosi di infertilità se, con un contatto intimo costante (rapporti sessuali a giorni alterni) e l'assenza di protezione, la coppia non concepisce entro un anno. Questa condizione si verifica ogni anno in un quarto delle coppie, solo il 15% inizia il trattamento per l'infertilità. Sfortunatamente, una coppia su 20 rimane sterile, nonostante la terapia.
La diagnosi e il trattamento dell'infertilità vengono effettuati nelle cliniche prenatali, negli ambulatori di andrologia e nelle cliniche di tecnologia di riproduzione assistita.
L'infertilità in 4 casi su 10 è associata al fattore maschile, la stessa percentuale è dovuta all'infertilità femminile e nel 20% dei casi è di natura mista.
Infertilità maschile
La diagnosi di infertilità endocrina viene effettuata mediante screening ormonale. Una settimana dopo l'inizio delle mestruazioni, nel sangue vengono determinati i livelli di FSH, LH, prolattina, testosterone, deidroepiandrosterone solfato (DHEA-S) e 17-idrossiprogesterone. Per determinare la pienezza dell'ovulazione, il livello di progesterone viene determinato nei giorni 20-22.
Per confermare l'ovulazione a casa, è possibile utilizzare test diagnostici speciali per determinarla, ad esempio Kliaplan. Sono venduti in farmacia.
I test immunologici nelle donne non sono così importanti come negli uomini. Se lo sperma e il muco cervicale sono incompatibili, viene diagnosticata una forma immunologica di infertilità maschile.
La diagnosi di infertilità femminile comprende metodi di ricerca strumentali:
- Esame ecografico (ecografia) degli organi pelvici con misurazioni Doppler (valutazione del flusso sanguigno);
- Ultrasuoni della tiroide e delle ghiandole mammarie;
- (usato meno frequentemente, poiché il contenuto informativo del metodo è inferiore a quello degli ultrasuoni nelle donne sotto i 40 anni);
- Esame radiografico del cranio e della zona della sella turcica, dove si trova la ghiandola pituitaria;
- se la concentrazione di prolattina nel sangue aumenta e si sospetta un microadenoma ipofisario, viene prescritta la tomografia computerizzata o la risonanza magnetica dell'area del cranio e della ghiandola pituitaria;
- se ci sono segni di iperandrogenismo (crescita eccessiva dei capelli, obesità a forma di mela, ecc.), viene eseguita un'ecografia delle ghiandole surrenali.
Cercano di limitare l'uso dell'isterosalpingografia, poiché questo metodo crea un'ulteriore esposizione alle radiazioni agli organi riproduttivi e il rischio di una reazione allergica al mezzo di contrasto.
La metodica ecoisterosalpingoscopia non presenta questi svantaggi. Questa è una valutazione della pervietà delle tube e della struttura interna degli organi riproduttivi mediante ultrasuoni. Prima dell'esame, una soluzione salina in combinazione con furatsilina, novocaina e acqua distillata viene iniettata nella cavità uterina e nelle tube. Questo metodo ha anche un effetto terapeutico, poiché stimola il movimento delle ciglia delle tube di Falloppio e ne pulisce il lume. Nei primi 2 mesi dopo tale studio, la gravidanza si verifica in una donna su 10.
Seconda fase
Questa fase include tipi di diagnostica come e. Senza dati endoscopici, la diagnosi di infertilità è considerata non confermata.
Tutte le donne con infertilità vengono sottoposte a isteroscopia con curettage diagnostico separato. Viene effettuato nella prima metà del ciclo, poiché in questo momento l'endometrio sottile non nasconde le possibili cause dell'infertilità uterina:
- polipi;
- aderenze intrauterine (sinechie);
- difetti dello sviluppo;
- fibromi uterini sottomucosi;
- corpi stranieri;
- cronico
Con l'aiuto dell'isteroscopia è possibile eseguire anche un intervento chirurgico, eliminando alcune delle condizioni elencate.
La fase finale della diagnosi, che spesso è anche la prima fase del trattamento, è la laparoscopia. Questa è una procedura endoscopica e viene eseguita in anestesia locale. Durante la laparoscopia, il medico può esaminare attentamente gli organi pelvici “dall'esterno” (dalla cavità addominale) ed eseguire numerose manipolazioni terapeutiche.

La laparoscopia è uno dei tipi di diagnostica dell'infertilità
La laparoscopia viene eseguita nei seguenti casi:
- tutte le donne con ciclo mestruale regolare, poiché nella maggior parte di loro la malattia è associata a patologia organica degli organi pelvici;
- donne di età inferiore a 35 anni con infertilità tubo-peritoneale e durata della malattia inferiore a 5 anni, ai fini del trattamento;
- pazienti con una causa poco chiara della malattia;
- per l'infertilità causata dalla sindrome e dall'inefficacia del trattamento farmacologico per sei mesi, poiché ciò indica cause concomitanti della malattia.
In conclusione, diciamo che l'insieme dei test diagnostici è individuale in ciascun caso. L'esame è piuttosto lungo, spesso dura diversi mesi, poiché è “legato” alle fasi del ciclo mestruale. Una delucidazione approfondita delle cause della malattia consentirà di selezionare le tattiche di trattamento ottimali.
In nessun caso dovresti pretendere di accelerare il processo o escluderne le fasi importanti: in questo modo una coppia non solo può passare anni a scoprire le cause dell'infertilità, ma anche perdere la collaborazione e il rapporto di fiducia con il medico. È necessario formulare un piano di esame insieme al medico e chiarire tutte le domande di interesse.
Entrambi i coniugi devono essere esaminati. Ed è necessario esaminare prima il marito, poiché le cause dell'infertilità maschile sono più facili da identificare rispetto a quelle femminili.
Per determinare lo stato della funzione riproduttiva di un uomo, è necessario un esame microscopico dello sperma - spermogramma. Per fare una diagnosi è necessario ripetere l'analisi dello sperma almeno tre volte rispettando alcune regole. Affinché gli indicatori siano informativi, è necessario astenersi dall'attività sessuale per 3-5 giorni prima di donare lo sperma per l'analisi (preferibilmente non di meno, ma non di più). È meglio effettuare l'analisi dello sperma nella stessa stanza in cui si trova il laboratorio. Il raffreddamento dello sperma porta alla distorsione dei suoi parametri. È importante ricordare che la potenza di un uomo non è un indicatore della fertilità dello sperma, cioè la sua capacità di fecondare. Se lo spermogramma indica la presenza di alcuni cambiamenti, è necessario un ulteriore esame per identificare le cause della patologia e il trattamento da parte di un andrologo.
Se il numero degli spermatozoi è normale, vengono eseguiti test speciali per determinare la compatibilità biologica dei partner, i cui risultati possono determinare la presenza di una forma immunologica di infertilità. È estremamente importante sapere che l'incompatibilità può essere associata a qualsiasi forma di infertilità, quindi un test di compatibilità ( test postcoitale) dovrebbe essere una delle prime e obbligatorie procedure quando si esaminano tutte le coppie infertili. Un test postcoitale viene eseguito nei giorni 12-14 del ciclo mestruale. Se il test è negativo, allora si parla di infertilità immunologica. E se il test post-coito risulta positivo, viene effettuato un esame completo della donna.
Quando si considerano le cause dell'infertilità femminile, il metodo più informativo per studiare la funzione ormonale delle ovaie è curva della temperatura rettale donne dentro
su più cicli mestruali. Anche con un ciclo mestruale regolare, il 30% delle donne con infertilità ne è privo, e quindi questo metodo è prescritto a tutte le donne infertili. Per fare questo, una donna alla stessa ora del mattino, senza alzarsi dal letto, inserisce lo stesso termometro nel retto per circa 4-5 cm e misura la temperatura per 5-7 minuti. Le misurazioni devono essere effettuate almeno 3-4 cicli, compresi i giorni mestruali. Conservare tutti i grafici della temperatura rettale.
Tra gli esami necessari per determinare le cause dell’infertilità ci sono: test degli ormoni nel sangue. In questo caso, vengono determinati non solo gli ormoni prodotti dall'ovaio, ma anche altri ormoni, compresi quelli prodotti dall'ipofisi, dalla tiroide e dalle ghiandole surrenali, poiché le ghiandole endocrine sono funzionalmente interconnesse. I pazienti con infertilità ormonale sono il gruppo di pazienti più difficile e richiedono un trattamento a lungo termine. Durante la gravidanza, spesso devono assumere farmaci ormonali.
Attualmente ampiamente utilizzato in ginecologia metodo ad ultrasuoni esame (ecografia), che può essere utilizzato per identificare tumori e anomalie dello sviluppo degli organi genitali interni, monitorare la maturazione dell'uovo e le condizioni dello strato interno dell'utero ed esaminare altri segni.
Per escludere forme di infertilità tubarica o tuboperitoneale, al 6-7° giorno dall'inizio delle mestruazioni, isterosalpingografia. - L'esame radiografico dell'utero e delle tube di Falloppio mediante agenti di contrasto - consente di valutare le dimensioni e il rilievo della mucosa uterina, la pervietà e lo stato funzionale delle tube di Falloppio. Le immagini a raggi X danno un'idea delle condizioni dell'utero e delle tube, ma non ci consentono di giudicare la gravità del processo adesivo attorno alle tube, alle ovaie, la presenza di lesioni, ecc.
Al fine di determinare la condizione delle pareti e della cavità dell'utero, la presenza di aderenze, focolai di endometriosi, nodi miomatosi, setti all'interno dell'utero, isteroscopia- una procedura durante la quale viene inserito un dispositivo ottico nella cavità uterina, che consente di esaminare le pareti dell'utero. Durante questa procedura, piccoli pezzi del rivestimento dell'utero vengono rimossi per essere esaminati.
Attualmente è ampiamente utilizzato per esaminare le condizioni dell'utero, delle tube e delle ovaie. Laparoscopia. La laparoscopia è un'operazione durante la quale un dispositivo ottico viene inserito nella cavità addominale di una donna attraverso piccole incisioni sulla parete addominale anteriore. Durante la laparoscopia, non solo è possibile vedere gli organi genitali interni della donna, ma anche eseguire un intervento chirurgico (separazione di aderenze, coagulazione - cauterizzazione - focolai di endometriosi, ecc.). Negli ultimi anni, laparoscopia con simultanea cromosalpingoscopia(attraverso il canale cervicale, che collega la vagina alla cavità uterina, viene iniettata una sostanza colorata, che normalmente dovrebbe defluire nella cavità addominale) per determinare la pervietà delle tube di Falloppio.
La laparoscopia può anche essere combinata con l’isteroscopia, in modo che il medico ottenga un quadro completo delle condizioni degli organi genitali del paziente.
Immediatamente prima dell'isterosalpingografia e della laparoscopia, alla paziente vengono prelevati strisci vaginali per verificare che non vi siano infiammazioni nel tratto genitale. Se i risultati degli strisci sono sfavorevoli o se vengono rilevati agenti patogeni a trasmissione sessuale, il trattamento deve essere effettuato prima dello studio. Durante un esame per l'infertilità, è necessario proteggersi attentamente dalla gravidanza, poiché le procedure eseguite allo scopo di diagnosticare e curare l'infertilità possono aiutare a interrompere una gravidanza esistente, che influenzerà negativamente lo stato del sistema riproduttivo.
Pertanto, diagnosticare le cause dell’infertilità è piuttosto complesso e spesso richiede molto tempo. È meglio se tutti gli studi condotti per determinare le cause dell'infertilità siano coordinati da un medico.
Trattamento
L'eliminazione tempestiva sia della causa principale che ha causato la compromissione della funzione riproduttiva sia dei processi patologici associati può migliorare la prognosi del trattamento. La scelta del metodo di trattamento dipende dalla causa dell'infertilità ed è determinata dai medici. È vietata qualsiasi automedicazione. Il trattamento da parte di sensitivi e altri “specialisti” non solo non aiuta, ma ritarda i tempi dell’esame e del trattamento, peggiorando così la prognosi. L'infertilità maschile viene curata dagli andrologi.
Usato per trattare le malattie infiammatorie terapia antinfiammatoria e antibatterica e quando vengono identificati agenti patogeni a trasmissione sessuale, il trattamento di entrambi i coniugi è obbligatorio.
Se la gravidanza non si verifica entro 6-12 mesi dal trattamento, la donna viene sottoposta a laparoscopia.
La correzione dei disturbi ormonali è strettamente individuale; la scelta delle dosi e la durata dell'assunzione di farmaci ormonali sono determinate da un medico, sotto regolare monitoraggio del livello degli ormoni nel sangue.

Prevenzione dell'infertilità
La prevenzione dell'infertilità è in gran parte associata a una serie di misure per la prevenzione e il trattamento tempestivo delle malattie infiammatorie degli organi genitali, nonché delle malattie sessualmente trasmissibili. La prevenzione dell'infertilità primaria prevede la gestione razionale del periodo postoperatorio e la riabilitazione precoce dopo interventi sugli organi pelvici e addominali, la diagnosi tempestiva e il trattamento di altre malattie della cavità addominale, in particolare l'appendicite. La prevenzione dell'infertilità femminile secondaria, oltre alle misure elencate, prevede la gestione razionale del parto e del periodo postpartum e il rifiuto dell'aborto medico come metodo contraccettivo.