Наиболее частые заболевания органов дыхания. Болезни органов дыхания
Достаточно многообразны и довольно часто встречаются.
- Острые респираторные инфекции верхних дыхательных путей
- Грипп и пневмония
- Другие острые респираторные инфекции нижних дыхательных путей
- Другие болезни верхних дыхательных путей
- Хронические болезни нижних дыхательных путей
- Болезни легкого, вызванные внешними агентами
- Другие респираторные болезни , поражающие главным образом интерстициальную ткань
- Гнойные и некротические состояния нижних дыхательных путей
- Другие болезни плевры
- Другие болезни органов дыхания
Причины Болезней органов дыхания
Также довольно часто причиной поражения органов дыхательной системы являются внешние аллергены. К ним относятся:
- Бытовые аллергены - домашняя пыль, которая содержит аллергены грибов, насекомых, домашних животных, частицы кожи человека и другие. Наибольшими аллергенными свойствами обладают домашние клещи (основная причина бронхиальной астмы).
- Аллергены животных, они содержатся в слюне, перхоти и моче животных.
- Аллергены плесневых и дрожжевых грибов, а именно их споры.
- Пыльца растений (травы: крапива, подорожник, полынь цветы: лютик, одуванчик, мак, кустарники: шиповник, сирень, деревья: береза, тополь и другие), споры грибов, аллергены насекомых.
- Профессиональные факторы (электросварка - соли никеля, испарения стали).
- Пищевые аллергены (коровье молоко).
- Лекарственные препараты (антибиотики, ферменты).
Провоцируют возникновение заболеваний органов дыхательной системы загрязнения воздуха (двуокись азота, двуокись серы, бензпирен и многие другие), бытовые загрязнения, которые содержатся в современных жилых помещениях (продукты бытовой химии, синтетические материалы, лаки, краски, клей), курение (активное, пассивное) за счет негативного действия табачного дыма, неблагоприятные климатические условия (низкая температура, высокая влажность, сильные колебания атмосферного давления).
Также к провоцирующим факторам относится злоупотребление алкоголем, переохлаждение, наличие заболеваний других органов и систем (сахарный диабет, заболевания сердца), наличие очагов хронической инфекции, наследственные и генетические аномалии и многие другие.
Симптомы Болезней органов дыханияОдышка, она может быть субъективной (ощущение больным затруднения дыхания при неврозах, истерии), объективной (определяется методами исследования и характеризуется изменениями ритма дыхания и продолжительностью вдоха и выдоха при эмфиземе легких) и сочетанной (к объективной одышке присоединяется и субъективный компонент с увеличением частоты дыхания при воспалениях легких, бронхогенном раке легкого, туберкулёзе). Одышка бывает физиологической (при повышенной физической нагрузке), патологической (при заболеваниях). Также она бывает инспираторной при затруднении вдоха (заболевания гортани, трахеи), экспираторной при затруднении выдоха (при поражении бронхов) и смешанной (тромбоэмболия легочной артерии).
Наиболее тяжелая форма одышки - это удушье (при остром отеке легких). Если удушье возникает в виде внезапного приступа, то это астма (бронхиальная - спазм мелких бронхов, сердечная - вследствие ослабления работы сердца).
Следующий симптом болезней органов дыхания - это кашель (рефлекторная защитная реакция на скопление в гортани, трахее или бронхах слизи, а также на инородное тело, попавшее в дыхательную систему). По своему характеру кашель может быть сухим, без выделения мокроты (ларингит, сухой плеврит) и влажным, с выделением мокроты различного количества и качества (утренний кашель при хроническом бронхите, вечерний кашель при пневмонии, ночной кашель при туберкулезе, онкологических заболеваниях). Также он может быть постоянным (при воспалении гортани, бронхов) и периодическим (при гриппе, ОРЗ, пневмонии).
Ещё один симптом - кровохарканье (выделение крови с мокротой при кашле). Оно может проявляться как при заболеваниях органов дыхательной системы (рак легкого, туберкулез, абсцесс легкого), так и при заболеваниях сердечно-сосудистой системы (пороки сердца). Кровь, выделяемая при кашле с мокротой, может быть свежей (алой) или измененной. Алая встречается при туберкулезе, аскаридозе. При крупозной пневмонии во 2 стадии заболевания она бывает ржавого цвета (ржавая мокрота).
Ещё на что могут жаловаться пациенты - это боль. Она может быть разной по происхождению и локализации, по характеру, интенсивности, продолжительности, по связи с актом дыхания, кашля и положением тела.
Методы исследования Болезней органов дыханияПравильно собранные жалобы, осмотр и грамотно проведенное обследование (пальпация, аускультация, перкуссия) - залог правильно поставленного диагноза. При всем этом можно выявить дополнительные признаки заболеваний.
Осмотр - выявляются патологические формы грудной клетки (бочкообразная при эмфиземе, увеличение объема одной половины грудной клетки при плеврите, уменьшение половины грудной клетки при пневмосклерозе, пневмонии), тип дыхания, частота, глубина, ритм дыхания.
При перкуссии можно выявить уменьшение количества воздуха в легких (фиброз, отек легких), полное отсутствие воздуха в целой доле или её части (абсцесс), увеличение содержания воздуха (эмфизема), также определить границы легких.
Аускультация позволяет оценить дыхание (в норме оно везикулярное, при бронхитах жесткое), выслушать хрипы (сухие при бронхиальной астме, влажные при пневмонии, абсцессе легкого).
Инструментальные и лабораторные методы исследования.
Рентгенологические методы исследования (рентгеноскопия, рентгенография, томография, бронхография, флюорография) являются самыми важными в диагностике заболеваний органов дыхания.
Эндоскопические методы исследования (бронхоскопия, торакоскопия). Бронхоскопия важна для диагностики гнойных и опухолевых заболеваний. Но она применяется не только как диагностическая, но и как лечебная (например, для удаления инородных тел). Методы функциональной диагностики.
Эти методы не позволяют диагностировать заболевание, которое привело к дыхательной недостаточности, однако дают возможность выявить её наличие, нередко задолго до появления первых симптомов.
Измерение легочных объемов.
Дыхательный объем - объем воздуха, вдыхаемого и выдыхаемого при нормальном дыхании, в норме 300 - 900 мл; резервный объем выдоха - объем воздуха, который человек может выдохнуть, если после нормального выдоха сделает максимальный выдох, равен 1500 - 2000 мл; резервный объем вдоха - объем воздуха, который человек может вдохнуть, если после обычного вдоха сделает максимальный вдох, равен 1500 - 2000 мл; жизненная емкость легких - равна сумме резервных вдоха и выдоха, примерно 3700 мл; остаточный объем - объем воздуха, остающегося в легких после максимального выдоха, равен 1000 - 1500 мл; общая ёмкость легких является суммой дыхательного, резервных и остаточного объемов 5000-6000 мл. Все эти объемы проверяются при помощи спирографии. Также проводят исследования интенсивности легочной вентиляции. Определяют следующие величины: минутный объем дыхания (примерно 5000 мл), максимальная вентиляция легких (предел дыхания), резерв дыхания (в норме он в 15 - 20 раз больше минутного объёма дыхания). Все эти пробы позволяют изучить состояние легочной вентиляции и её резервы, необходимость в которых может возникнуть при выполнении тяжелой физической работы или при заболевании органов дыхания.
Пробы на выявление явной или скрытой дыхательной недостаточности (определение кислородного дефицита и кислородного потребления).
Эргоспирография - метод, позволяющий определить количество работы, которое может совершить обследуемый без появления признаков дыхательной недостаточности. Исследование газов крови, определяют содержание кислорода в данном объеме, количество кислорода, которое может связать единица данной крови, процент насыщения кислородом крови, содержание оксида углерода (СО2). Ещё один важный метод - она предназначена для того, чтобы определить состав плевральной жидкости, это нужно для того, чтобы уточнить диагноз (микроскопическое исследование жидкости), а также её используют как лечебную процедуру: удаляют жидкость из плевральной полости и (при необходимости) вводят в полость лекарственные вещества (обычно антибиотики, ферменты)
Лабораторные методы исследования.
Микроскопическое исследование мокроты, для определения ее состава, это может быть слизь, серозная жидкость, клетки крови и воздухоносных путей, простейшие, гельминты и их яйца.
Слизистая мокрота (вязкая, бесцветная) встречается при остром бронхите.
Серозная мокрота (бесцветная, жидкая, пенистая) бывает при отеке легких.
Слизисто-гнойная (желтая или зеленоватая, вязкая) может быть при хроническом бронхите, туберкулезе.
Чисто гнойная мокрота (однородная, полужидкая, зеленоватая) характерна для абсцесса легкого при его прорыве.
Кровянистая мокрота может состоять только из крови, обычно при легочных кровотечениях, или может быть смешанной, например, слизисто-гнойная с прожилками крови (при бронхоэктазах), серозно-кровянисая пенистая (при отеке легких), слизисто-кровянистая (при инфаркте легкого), гнойно-кровянистая (при гангрене легкого).
Затем проводится микроскопическое исследование мокроты для определения клеточного состава. Из других лабораторных методов проводят общий и биохимический анализ крови, общий анализ мочи.
Профилактика Болезней органов дыханияГлавное - это ведение здорового образа жизни: отказ от вредных привычек (курение, алкоголь и прочие), регулярные занятия физической культурой, соблюдение режимов труда и отдыха, полноценный сон и другое. К профилактическим мерам относятся ежегодные медицинские осмотры, даже если ничего не беспокоит, необходимо сдавать общие анализы и обязательно проходить каждый год флюорографическое обследование.
При появлении симптомов необходимо обратиться к врачу, а не заниматься самолечением.
При уже имеющихся хронических заболевания (хронический бронхит, бронхиальная астма) стараться устранить аллергены из воздуха, тщательная санация очагов хронической инфекции и соблюдать назначения врача.
Соблюдение этих мер поможет избежать или во время выявить и своевременно начать лечение заболеваний или добиться стабильной ремиссии хронической патологии.
Болезни органов дыхания являются одной из самых часто встречающихся групп заболеваний, уступая только болезням сердечно-сосудистой системы. Подобные недуги на протяжении всей истории человечества оказывали разрушительное влияние на жизни людей: стоит лишь вспомнить эпидемии лёгочной чумы, пневмонии, опустошавшей в своё время целые города и страны. Всего несколько столетий назад смертность от таких подобных болезней была практически стопроцентной, сейчас даже страшно представить, сколько людей погибло воспаления лёгких и туберкулёза, которые в настоящий момент успешно лечатся
В современном мире на первый план вышли так называемые хронические неспецифические заболевания лёгких (ХНЗЛ), такие как хронический бронхит, бронхиальная астма, эмфизема лёгких. Учёные связывают их развитие с изменениями условий жизни, повсеместным распространением вредных привычек (прежде всего, курения) и ухудшением экологической обстановки.
Изучением болезней органов дыхания занимается наука «пульмонология», лечением таких болезней - врачи-пульмонологи.
Все подобные болезни могут быть условно поделены на следующие группы:
- заболевания бронхов;
- заболевания легких;
- острые респираторные вирусные инфекции (грипп, ОРВИ, ОРЗ);
К заболеваниям бронхов относятся острый и хронический бронхит, бронхиальная астма, пневмония и т.д. Список болезней легких крайне обширен, их перечень может занять несколько страниц, перечислим основные:
- рак легких
- эмфизема
- абсцесс
- интерстициальная болезнь легких
- бронхоэктатическая болезнь легких;
- буллезная болезнь легких;
- хроническая обструктивная болезнь легких (ХОБЛ);
- саркоидоз легких;
- отек легкого (часто случается при болезни сердца);
- туберкулез.
Среди болезней органов дыхания у детей можно выделить как наиболее распространенные различные бронхиты, фарингит, трахеит, ларингит, ринит, пневмонию.
Выделяют следующие основные причины болезней органов дыхания:
- Инфекции (бронхит, пневмония, ангина, дифтерия)
- Аллергии (бронхиальная астма)
- Аутоиммунные причины (идеопатический гемосидероз легких)
- Наследственность (идиопатический фиброзирующий альвеолит)
Симптомы болезней легких
К основным симптомам заболеваний органов дыхания относятся:
- Одышка;
- Кашель;
- Боль в грудной клетке.
Одышка - наиболее распространенный и показательный спутник заболеваний дыхательной системы. Именно с этим симптомом больные чаще всего обращаются к врачу. Под одышкой понимают учащенное и затрудненное дыхание, которое существенно ограничивает физическую активность. Одышка, среди прочего, является одним из симптомов хронической обструктивной болезни легких.
Болезни легких нередко сопровождаются кашлем, который можно классифицировать следующим образом:
- Острый кашель (длящийся не больше 3 недель)
- Подострый кашель (продолжается от 4 до 8 недель)
- Хронический кашель (длится более двух месяцев)
Существует также довольно условное разделение кашля на продуктивный (с выработкой мокроты) и непродуктивный (сухой).
Острый продуктивный кашель может свидетельствовать об остром бронхите или пневмонии. Острый сухой - об инфекции верхних дыхательных путей, сухом плеврите, остром рините, синусите, фарингите, ларингите, трахеите. Подострый сухой говорит о коклюше, воспалительных заболеваниях носоглотки. Хронический продуктивный кашель - возможный симптом хронического бронхита, хронической обструктивной болезни легких, туберкулеза, рака бронха, муковисцидоза. Сухой хронический кашель может быть признаком воспалительных заболеваний верхних дыхательных путей, интерстициальных болезней легких, эозинофильного бронхита. Кашель с гнойной мокротой является одним из симптомов бронхоэктатической болезни.
Боли в грудной клетке могут свидетельствовать как о заболеваниях сердечно-сосудистой системы, так и о проблемах с органами дыхания. Очень часто болью в груди сопровождается плеврит (воспалительные поражения оболочки вокруг легких). Острая, внезапно возникшая боль, характерна для тромбоэмболии легочной артерии. Давящая, сжимающая боль, отдающая в плечо, шею может говорить о легочной гипертензии. Боль за грудиной говорит о возможном трахеобронхите.
Диагностика
Для диагностики болезней органов дыхания врач может направить на следующие исследования:
- КТ легких;
- Тесты с физическими нагрузками или тредмил-тесты. При заболеваниях органов дыхания часто наблюдается снижение работоспособности, одышка при физической активности, поэтому подобные тесты могут дать врачу немало полезной информации для постановки диагноза;
- Лабораторные исследования;
- Бронхография.
Лечение
Разумеется, для каждой болезни лечение подбирается индивидуально, однако лечение определенных симптомов является сходным для большинства случаев. Так, для лечения одышки часто используют бронхорасширяющие средства следующих групп:
- β 2 -агонисты;
- Теофиллины;
- Антихолинергические препараты.
При кашле в зависимости от его происхождения используются противокашлевые и отхаркивающие заболевания.
При аллергическом характере заболевания (например, при бронхиальной астме) в первую очередь выделяют аллерген и максимально исключают его из жизни больного.
Средства, уменьшающие отек слизистых оболочек, применяются при рините, синусите, ларингите.
Для лечения острых респираторных вирусных инфекций используют противовирусные, жаропонижающие, сосудосуживающие средства.
Главное средство для лечения хронической обструктивной болезни легких (ХОБЛ) - полный отказ от табакокурения, которое является основной причиной ее появления. Также применяют средства для облегчения дыхания и уменьшения одышки.
Профилактика болезней органов дыхания
В первую очередь следует отказаться от вредных привычек, особенно от курения. Нужно регулярно проветривать помещения и чаще бывать на свежем воздухе.
Также не помешает уделить время улучшению физической выносливости при помощи ходьбы, бега трусцой, занятий плаванием.
Помимо этого, не следует запускать аллергию, это может привести к опасным осложнениям, например, бронхиальной астме.
БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ
Ассистент Малашенко С.В., 2002
Болезни органов дыхания характеризуются многообразием клиникоморфологических проявлений, что связано со своеобразием структуры легких, возрастными особенностями и большим числом этиологических факторов.
Этиологическими факторами могут быть:
химические и физические агенты.
В возникновении заболеваний бронхов и легких важная роль отведена наследственным факторам и возрастным особенностям.
Однако, возникновение болезней органов дыхания определяется не только воздействием патогенного и наличием фонового факторов, но и состоянием защитных барьеров дыхательной системы, среди которых выделяют аэродинамическую фильтрацию, гуморальные и клеточные факторы общей и местной защиты.
Аэродинамическая фильтрация - это мукоцилиарный транспорт,
осуществляемый реснитчатым эпителием бронхиального дерева.
К гуморальным факторамместной защитыдыхательной системы относят секреторные иммуноглобулины (IgА), систему комплемента, интерферон, лактоферрин, ингибиторы протеаз, лизоцим, сурфактант, фактор хемотаксиса, лимфокины, а к гуморальным факторамобщей
защиты - IgМ и IgG.
Клеточные факторы местной защиты дыхательной системы
представлены альвеолярными макрофагами, а общей защиты - полиморфно-ядерными лейкоцитами, пришлыми макрофагами и лимфоцитами.
За последние годы достигнут значительный прогресс в понимании морфологической сущности процесса большинства заболеваний органов дыхания. Современная клиническая морфология располагает многими методами диагностики болезней органов дыхания. Среди них наибольшее значение имеютцитологическое и бактериоскопическое исследование
мокроты, бронхоальвеолярных смывов (бронхоальвеолярный лаваж),
биопсия бронхов и легких. Эти достижения связаны с возможностью получения и изучения биопсийного материала практически всех отделов дыхательной системы при помощи современных морфологических методов исследования, таких как иммунногистохия, электронная микроскопия, ауторадиография, люминисцентная микроскопия. Полученные новые данные о ранних структурных проявлениях болезней органов дыхания позволяют использовать результаты морфологической диагностики для эффективного лечения.
ХРОНИЧЕСКИЕ НЕСПЕЦИФИЧЕСКИЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
Определения ХНЗЛ:
Клиническое определение – это болезни легких, которые длятся более 6 месяцев, или имеются обострения на протяжении 2 лет.
Морфологическое определение – поражения легких, которые длительно протекают с хроническим бронхитом и его осложнениями.
К хроническим неспецифическим заболеваниям легких(ХНЗЛ)
относятся:
Хронический бронхит;
Эмфизема легких;
Бронхиальная астма;
Бронхэктазы;
Хроническая пневмония;
Интерстициальные болезни легких;
Пневмофиброз (пневмоцирроз).
Среди механизмов развития этих заболеваний выделяют
бронхитогенный, пневмониогенный и пневмонитогенный.
В основе бронхитогенного механизмаХНЗЛ лежит нарушение дренажной функции бронхов и бронхиальной проводимости. Заболевания, объединяемые этим механизмом, или хронические обструктивные заболевания легких, представлены хроническим бронхитом, бронхоэктазами (бронхоэктатической болезнью), бронхиальной астмой и эмфиземой легких (особенно хронической диффузной обструктивной).
Хронические (диффузные) обструктивные заболевания
характеризуются реверсивными или нереверсивными нарушениями структуры бронхов или бронхиол, приводящих к нарушению вентиляции легких. При значительном поражении бронхов происходит снижение функциональных показателей легких, а именно:
Снижение жизненной емкости легких (ЖЕЛ);
Снижение отношения максимального объема вдоха и выдоха к ЖЕЛ;
Снижение максимальной скорости форсированного выхода.
Пневмониогенный механизм ХНЗЛ связан с острой пневмонией и ее осложнениями. Он ведет к развитию группы хронических необструктивных заболеваний легких, в которую входят хронический абсцесс и хроническая пневмония.
Пневмонитогенный механизм ХНЗЛ определяет развитие хронических интерстициальных заболеваний легких, представленных различными формами фиброзного (фиброзирующего) альвеолита, или пневмонита. В финале все три механизма ХНЗЛ ведут к развитию пневмосклероза (пневмоцирроза), вторичной легочной гипертензии,
гипертрофии правого желудочка сердца и сердечно-легочной недостаточности.
ХРОНИЧЕСКИЙ БРОНХИТ
Хронический бронхит - хроническое воспаление бронхов, возникающее в результате затянувшегося острого бронхита (например, после перенесенной кори или гриппа) или же длительного воздействия на слизистую оболочку бронхов бактерий(например,Haemophilus influenzae, Streptococcus pneumoniae) или вирусов(например, RS-вирус,
аденовирусы) , физических и химических факторов (курение, охлаждение дыхательных путей, запыление заглязненность воздуха промышленными отходами и т.д.). В настоящее время доказано, что хронический бронхит почти в 100% случаев развивается у курильщиков. Хроническое воспаление может сопровождаться метаплазией эпителия, в результате чего снижается количество клеток, имеющих реснички. При постоянном воздействии сигаретного дыма может происходит дисплазия эпителия, вплоть до развития злокачественных новообразований.
В клинике обострения заболевания сочетаются с периодами ремиссии. У большинства больных с хроническим бронхитом развивается эмфизема легких. Осложнениями хронического бронхита являются правожелудочковая недостаточность и легочная недостаточность.
Морфологические изменения. На ранних этапах заболевания хронический бронхит инфекционной природы может вначале иметь локальный характер, возникает воспаление дыхательных бронхиол, имеющих диаметр менее 2 мм. Хроническое воспаление может привести к деструкции стенки бронхиолы и окружающих ее волокон эластина, что влечет за собой развитие центролобулярной эмфиземы. Снижение давления воздуха и податливость стенок бронхиол, вместе с закупоркой просвета слизью, приводят к значительным затруднениям прохождения воздуха по воздухоностным путям. Хронический бронхит и эмфизема обычно наблюдаются одновременно в различной пропорции. Клинические симптомы заболевания появляются при обширном поражении бронхиального дерева. Хронический бронхит развивается чаще в бронхах II, VI, VIII, IX и Х сегментов, т.е. там, где чаще всего возникают очаги пневмонии и имеются неблагоприятные предпосылки для рассасывания экссудата. В бронхах наблюдается гиперсекреция слизи. Локальные формы хронического бронхита становятся источником развития
хронического диффузного бронхита, когда поражается все бронхиальное дерево. При этом стенка бронхов становится утолщенной, окружается прослойками соединительной ткани, иногда отмечается деформация бронхов. При длительном течении бронхита могут возникать мешковидные или цилиндрические бронхэктазы.
Микроскопические изменения в бронхах при хроническом бронхите разнообразны (рис.1).
Рис.1 Хронический бронхит
В одних случаях преобладают явления хронического катарального воспаления с атрофией слизистой оболочки, кистозным превращением желез, метаплазией покровного призматического эпителия в многослойный плоский, увеличением числа бокаловидных клеток; в других - в стенке бронха и особенно в слизистой оболочке резко выражены клеточная воспалительная инфильтрация и разрастания грануляционной ткани, которая выбухает в просвет бронха в виде полипа
- полипозный хронический бронхит. При созревании грануляционной и разрастании в стенке бронха соединительной ткани мышечный слой атрофируется и бронх подвергается деформации -деформирующий хронический бронхит. При хроническом бронхите нарушается дренажная функция бронхов, что ведет к задержке их содержимого в нижележащих отделах, закрытию просвета мелких бронхов и бронхиол и развитию бронхолегочных осложнений, таких как ателектаз (активное спадение респираторного отдела легких вследствие обтурацни или компрессии бронхов), обструктивная эмфизема, хроническая пневмония, пневмофиброз.
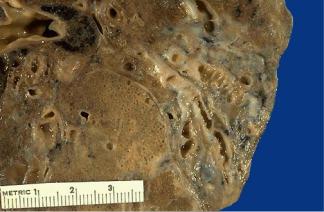
БРОНХОЭКТАЗЫ
Бронхоэктазы характеризуются стабильным расширением бронха или бронхиолы (рис.2). Бронхоэктазы могут бытьврожденными и
приобретенными.
Этиология. Врожденные бронхоэктазы встречаются сравнительно редко (2-3% по отношению к общему числу ХНЗЛ) и развиваются в связи с нарушениями формирования бронхиального дерева. Гистологическим признаком врожденных бронхоэктазов является беспорядочное расположение в их стенке структурных элементов бронха. Врожденные бронхоэктазы выявляются обычно при нагноении их содержимого. Бронхэктазы практически всегда встречаются при болезнях, характеризующихся выраженным воспалением и обструкцией
воздухоносных путей. Даже при врожденных патологиях (например, при синдроме Картагенера, или синдроме неподвижных ресничек) возникновение бронхэктазов почти всегда происходит в исходе выраженного воспаления, приводящего к деструкции легочной ткани и
последующему фиброзу.
Рис.2 Бронхоэктазы легких. Просвет деформированных бронхов расширен, содержит гнойную мокроту, стенки утолщены. Симптом «пеньков» или «гусинных перьев».
Клинические характеристики. Наиболее часто бронхоэктазы развиваются в нижних долях. В бронхэктазах накапливается бронхиальный секрет, что создает условия для развития микроорганизмов. У таких больных основными симптомами являются постоянный кашель и отхождение мокроты с неприятным запахом, иногда с прожилками крови. Инфекционный процесс из бронхов может распространяться локально или системно.
Морфология. В легких определяются расширения бронхов или бронхиол, наблюдается их воспалительная инфильтрация, особенно полиморфноядерными лейкоцитами. Воспаление и фиброз распространяются на близлежащую легочную ткань. Бронхэктазы могут бытьцилиндрическими, мешотчатыми или веретенообразными; их форма не имеет какого либо прогностического или этиологического значения.
Бронхоэктазы появляются в очаге не разрешившейся пневмонии, в участках ателектаза (активного спадения респираторного отдела легких вследствие обтурации или компрессии бронхов) и коллапса (спадение респираторных структур легкого вследствие механического его сдавления со стороны плевральной полости). Внутрибронхиальное давление, повышающееся во время кашлевых толчков, воздействуя на измененную при хроническом воспалении бронхиальную стенку, ведет к ее выбуханию в сторону наименьшего сопротивления, просвет бронха расширяется. Расширенные на почве воспаления бронхиолы обозначают как бронхиолоэктазы. Они бывают обычно множественными, поверхность разреза легкого при этом имеет мелкоячеистый вид, такое легкое называют сотовым, так как оно напоминает пчелиные соты. Полость бронхоэктаза выстлана призматическим эпителием, но нередко многослойным плоским, возникшим в результате метаплазии. В стенке бронхоэктаза наблюдается хроническое воспаление, эластические и мышечные волокна на значительном протяжении разрушены и замещены
соединительной тканью. В полости бронхоэктаза имеется гнойное содержимое. Прилежащая к бронхоэктазам легочная ткань резко изменяется, в ней возникают фокусы воспаления (абсцессы, участки организации экссудата), поля фиброза. Возникает обструктивная эмфизема, которая ведет к гипертензии в малом круге кровообращения и гипертрофии правого желудочка сердца (легочное сердце). В связи с этим у больных появляется гипоксия с последующим нарушением трофики тканей. Очень характерно утолщение тканей ногтевых фаланг пальцев рук и ног: пальцы приобретают вид барабанных палочек. Весь комплекс легочных и внелегочных изменений при наличии бронхоэктазов называют
бронхоэктатической болезнью.
Осложнениями бронхэктазов являются:
пневмония;
эмпиема плевры;
септицемия;
менинигит;
метастатические абсцессы, например, в мозг;
вторичный системный амилоидоз.
ЭМФИЗЕМА ЛЕГКИХ
Эмфиземой легких (от греч.еmphysао - вздуваю) называют заболевание, которое характеризуется избыточным содержанием воздуха в легких и увеличением их размеров.
Различаются следующие виды эмфиземы:
хроническая диффузная обструктивная;
хроническая очаговая (перифокальная, рубцовая);
викарная (компенсаторная);
первичная (идиопатическая) панацинарная;
старческая (эмфизема у стариков);
межуточная.
Хроническая диффузная обструктивная эмфизема легких.
Этот вид эмфиземы встречается особенно часто.
Этиология и патогенез . Развитие этого вида эмфиземы связано с предшествующими ей хроническим бронхитом и бронхиолитом и их последствиями - множественными бронхоэктазами, пневмосклерозом. При эмфиземе поражается эластический и коллагеновый каркас легкого в связи с активацией лейкоцитарных протеаз - эластазы и коллагеназы. Эти ферменты ведут к недостаточности эластических и коллагеновых волокон, так как при эмфиземе имеется генетически обусловленный дефицит сывороточных антипротеаз. В условиях несостоятельности стромы легкого (особенно эластической) включается так называемый клапанный (вентильный) механизм. Он сводится к тому, что слизистая пробка, образующаяся в просвете мелких бронхов и бронхиол при хроническом

диффузном бронхите, при вдохе пропускает воздух в альвеолы, но не позволяет ему выйти при выдохе. Воздух накапливается в ацинусах, расширяет их полости, что и ведет к диффузной обструктивной эмфиземе.
Существует несколько типов эмфиземы легких (рис. 3). Несмотря на то, что каждый тип имеет определенную анатомическую характеристику, обычно встречаются смешанные варианты, поэтому дать точную характеристику эмфиземы у конкретного больного не представляется возможным. Все формы эмфиземы приводят к деструкции паренхимы легких.
При центролобулярной эмфиземе поражаются воздушные пространства в центре дольки. Этот тип наиболее часто встречается у курильщиков, однако легкая степень ее может встречаться при антракозе. Наиболее часто она локализуется в верхней доле. Часто центролобулярная эмфизема сочетается с бронхиолитом и хроническим бронхитом. В
расширенных пространствах часто обнаруживаются макрофаги, заполненные пылевыми частицами, и клетки хронического воспаления. Хотя патогенез до конца не изучен, предполагается, что причиной является воспаление дыхательных бронхиол, что приводит к локальному нарушению структуры стенок бронхиол и расположеного рядом эластина в интерстициуме.
Рис.3 Диффузная обструктивная эмфизема легких
При панлобулярной (панацинарной) эмфиземе поражаются все воздухоностые полости дистальнее терминальных бронхиол. Обычно поражаются нижние доли легких, причем базальные отделы – намного сильнее. Макроскопически легкие кажутся перерастянутыми. Этиология и патогенез мало изучены, однако у 70-80% больных с a 1 -антитрипсиновой недостаточностью к возрасту 50 лет развивается этот тип эмфиземы. a 1 - антитрипсин – это острофазовый белок сыворотки крови, который ингибирует активность коллагеназы, эластазы и других протеаз, включая трипсин. Этот белок также ингибирует ферменты, освобождающиеся после смерти нейтрофилов и макрофагов. Любые неблагоприятные воздействия, например, курение, которые приводят к увеличению количества клеток воспаления в легких, приводят к деструкции альвеолярной стенки у данных людей. Дефицит этого фермента передается по наследству по аутосомно-доминантному типу. Гомозиготность по данному гену наблюдается у 1 из 3630 кавказцев и практически отсутствует у американских негров.
При парасептальной (дистальной ацинарной) эмфиземе поражаются периферические участки долек, обычно, прилежащие к плевре. Часто наблюдается рубцевание пораженной ткани. Расширенные пространства могут значительно расширяться, до 10 мм в диаметре и более. Такие полости называют буллами. Наиболее часто поражаются верхние доли.
При смешанной эмфиземе поражаются различные участки дольки. Практически всегда имеется фиброз пораженных долек. Предполагается, что развитие эмфиземы связано с задержкой воздуха в ацинусе в результате фиброза. Наиболее часто этот тип встречается вокруг старых рубцов туберкулезной этиологии на верхушках легких.
Патологическая анатомия . Легкие увеличены в размерах, прикрывают своими краями переднее средостение, вздутые, бледные, мягкие, не спадаются, режутся с хрустом. Из просвета бронхов, стенки которых утолщены, выдавливается слизисто-гнойный экссудат. Слизистая оболочка бронхов полнокровная, с воспалительным инфильтратом, большим числом бокаловидных клеток; отмечается неравномерная гипертрофия мышечного слоя, особенно в мелких бронхах. Растяжение стенок ацинуса ведет к растяжению и истончению эластических волокон, расширению альвеолярных ходов, изменению альвеолярных перегородок. Стенки альвеол истончаются и выпрямляются, межальвеолярные поры расширяются, капилляры запустевают (рис.4). Проводящие воздух дыхательные бронхиолы расширяются, альвеолярные мешочки укорачиваются. Вследствие этого происходит резкое уменьшение площади газообмена, нарушается вентиляционная функция легких. Капиллярная сеть в респираторной части анинусов редуцируется, что приводит к образованию альвеолярно-капиллярного блока.
Рис.4 Эмфизема легких.
В межальвеолярных капиллярах разрастаются коллагеновые волокна, развивается и интракапиллярный склероз. При этом наблюдается образование новых не совсем типично построенных
капилляров, что имеет приспособительное значение. Таким образом, при хронической обструктивной эмфиземе в легких возникает гипертензия малого круга кровообращения, приводящая к гипертрофии правого сердца (легочное сердце). К легочной недостаточности присоединяется сердечная недостаточность, которая на определенном этапе развития болезни становится ведущей.
Хроническая очаговая эмфизема. Эта эмфизема развивается вокруг старых туберкулезных очагов, постинфарктных рубцов, чаще в I-II сегментах. Поэтому ее называют перифокальной, или рубцовой. Хроническая очаговая эмфизема обычно панацинарная . Возможно развитие буллезной эмфиземы.
Буллезная эмфизема. (рис.5) Это не отдельный тип эмфиземы, а термин, указывающий на наличие булл размером более 10 мм в диаметре. Буллы могут встречаться при всех четырех основых типах эмфиземы. Буллы часто разрываются, что приводит к развитию спонтанного пневмоторакса. Обычно буллы располагаются на верхушке легкий субплеврально. Редукция капиллярного русла происходит на ограниченном участке легкого, поэтому при перифокальной эмфиземе не наблюдается гипертонии малого круга кровообращения.
Рис.5 Буллезная эмфизема легких
Викарная (компенсаторная) эмфизема одного легкого наблюдается после удаления части его или другого легкого. Этот вид эмфиземы сопровождается гипертрофией и гиперплазией структурных элементов оставшейся легочной ткани.
Первичная (идиопатическая) панацинарная эмфизема
встречается очень редко, этиология ее неизвестна. Морфологически она проявляется атрофией альвеолярной стенки, редукцией капиллярной стенки и выраженной гипертонией малого круга кровообращения.
Старческая (сенильная) эмфиземарассматривается как обструктивная, но развивающаяся в связи с возрастной инволюцией легких. Это неправильный термин, т.к. при данном типе не наблюдается деструкции альвеолярной стенки. При старении происходит снижение поверхности альвеол, прогрессирующее начиная с 30-летнего возраста, что приводит к повышению воздушности легких. Этот процесс является нормальной сенильной инволюцией легких и не является заболеванием. Поэтому ее правильнее называть эмфиземой у стариков .
Межуточная (интерстициальная) эмфиземапринципиально отличается от всех других видов. Она возникает при попадании воздуха в интерстиций в результате травматического разрыва воздухоностых путей (при усиленных кашлевых движениях) или спонтанного разрыва буллы. Интерстициальная эмфизема может распространяться на средостение и под кожу. При надавливании на раздутые воздухом участки кожи слышен характерный хруст (крепитация).
БРОНХИАЛЬНАЯ АСТМА
Бронхиальная астма (от греч.аsthmа - удушье) - это заболевание легких, которое характеризуется повышенной возбудимостью бронхиального дерева, что проявляется пароксизмальными сужениями просвета воздухоносных путей, которые разрешаются спонтанно или под влиянием лекарственных веществ. Астма широко распространена в мире, однако причиной смерти является редко. Выделяют пять основных клинических типов астмы:
атопическая;
неатопическая;
индуцируемая аспирином;
профессиональная;
аллергический бронхолегочной аспергиллѐз.
Каждый тип имеет различные предрасполагающие факторы. Однако клинические признаки при всех типах схожи.
Атопическая астма. Атопическая астма характеризуется возникновением приступов при вдыхании различных веществ. Аллергенами могут быть пыль, пыльца растений, пищевые продукты,













