Meglio una spirale o un anello? Medicina nuvaring. Mirena o IUD non ormonale: quale è meglio? Sulla prescrizione dei contraccettivi
Catad_pgroup Contraccettivi locali
Indicazioni per l'uso
- Contraccezione
- Menorragia idiopatica
- Prevenzione dell'iperplasia endometriale durante la terapia ormonale sostitutiva
LE INFORMAZIONI SONO FORNITE RIGOROSAMENTE
PER I PROFESSIONISTI DELLA SALUTE
NuvaRing - istruzioni ufficiali* per l'uso
*registrato dal Ministero della Salute della Federazione Russa (secondo grls.rosminzdrav.ru)
ISTRUZIONI
sull'uso di un medicinale per uso medico
Numero di registrazione:
Nome depositato:
NuvaRing®
Nome comune internazionale o nome generico:
etinilestradiolo + etonogestrel
Forma di dosaggio:
anelli vaginali
Composto
1 anello vaginale contiene:
principi attivi: etonogestrel – 11,7 mg, etinilestradiolo – 2,7 mg;
Eccipienti: Copolimero di etilene e acetato di vinile – 1677 mg, copolimero di etilene e acetato di vinile – 197 mg, stearato di magnesio – 1,7 mg.
Descrizione
Un anello liscio, trasparente, incolore o quasi incolore senza grossi danni visibili con un'area trasparente o quasi trasparente alla giunzione.
Gruppo farmacoterapeutico:
contraccettivo combinato (estrogeni + gestageni)
Codice ATX: G02BB01
Proprietà farmacologiche
Farmacodinamica
Meccanismo di azione
Il farmaco NuvaRing ® è un contraccettivo ormonale combinato contenente etonogestrel ed etinilestradiolo. L’etonogestrel è un progestinico (derivato del 19-nortestosterone) che si lega con elevata affinità ai recettori del progesterone negli organi bersaglio. L'etinilestradiolo è un estrogeno ed è ampiamente utilizzato nella produzione di contraccettivi.
L'effetto contraccettivo del farmaco NuvaRing ® è dovuto ad una combinazione di vari fattori, il più importante dei quali è la soppressione dell'ovulazione.
Efficienza
Negli studi clinici, è stato riscontrato che l'indice Pearl (un indicatore che riflette l'incidenza della gravidanza in 100 donne durante 1 anno di contraccezione) nelle donne di età compresa tra 18 e 40 anni per il farmaco NuvaRing ® era 0,96 (IC 95%: 0,64 -1,39 ) e 0,64 (IC 95%: 0,35-1,07) rispettivamente nell'analisi statistica di tutti i partecipanti randomizzati (analisi ITT) e nell'analisi dei partecipanti allo studio che hanno completato lo studio secondo il protocollo (analisi PP). Questi valori erano simili ai valori dell’indice di Pearl ottenuti in studi comparativi di contraccettivi orali combinati (COC) contenenti levonorgestrel/etinilestradiolo (0,150/0,030 mg) o drospirenone/etinilestradiolo (3/0,30 mg).
Con l'uso del farmaco NuvaRing ®, il ciclo diventa più regolare, il dolore e l'intensità del sanguinamento simile al ciclo mestruale diminuiscono, il che aiuta a ridurre l'incidenza delle condizioni di carenza di ferro. Esistono prove di una riduzione del rischio di cancro dell'endometrio e dell'ovaio con l'uso del farmaco.
Natura del sanguinamento
Un confronto dei modelli di sanguinamento nell'arco di un anno in 1.000 donne che utilizzavano il farmaco NuvaRing ® e i COC contenenti levonorgestrel/etinilestradiolo (0,150/0,030 mg) ha mostrato una riduzione significativa della frequenza di sanguinamento da rottura o spotting quando utilizzavano il farmaco NuvaRing ® rispetto a COOK. . Inoltre, la frequenza dei casi in cui il sanguinamento si verificava solo durante un'interruzione dell'uso del farmaco era significativamente più alta tra le donne che utilizzavano il farmaco NuvaRing ® .
Effetto sulla densità minerale ossea
Uno studio comparativo di due anni sull'effetto del farmaco NuvaRing ® (n=76) e di un dispositivo intrauterino non ormonale (n=31) non ha rivelato alcun effetto sulla densità minerale ossea nelle donne.
Bambini
La sicurezza e l'efficacia di NuvaRing ® nelle ragazze adolescenti di età inferiore ai 18 anni non sono state studiate.
Farmacocinetica
Etonogestrel
Aspirazione
L'etonogestrel, rilasciato dall'anello vaginale NuvaRing ®, viene rapidamente assorbito attraverso la mucosa vaginale. La concentrazione massima di etonogestrel nel plasma sanguigno, circa 1700 pg/ml, viene raggiunta circa 1 settimana dopo l'inserimento dell'anello. Le concentrazioni plasmatiche variano entro un intervallo ristretto e diminuiscono lentamente fino a circa 1.600 pg/ml dopo 1 settimana, 1.500 pg/ml dopo 2 settimane e 1.400 pg/ml dopo 3 settimane di utilizzo. La biodisponibilità assoluta è di circa il 100%, che supera la biodisponibilità di etonogestrel quando assunto per via orale. Sulla base dei risultati delle misurazioni delle concentrazioni di etonogestrel nella cervice e all'interno dell'utero nelle donne che utilizzavano il farmaco NuvaRing ® e nelle donne che utilizzavano contraccettivi orali contenenti 0,150 mg di desogestrel e 0,020 mg di etinilestradiolo, i valori osservati delle concentrazioni di etonogestrel erano comparabili .
Distribuzione
L’etonogestrel si lega all’albumina plasmatica e alla globulina legante gli ormoni sessuali (SHBG). Il volume apparente di distribuzione di etonogestrel è 2,3 L/kg.
Metabolismo
La biotrasformazione dell’etonogestrel avviene attraverso vie note del metabolismo degli ormoni sessuali. La clearance apparente del plasma sanguigno è di circa 3,5 l/h. Non è stata identificata alcuna interazione diretta con l'etinilestradiolo assunto in concomitanza.
Rimozione
Le concentrazioni plasmatiche di etonogestrel diminuiscono in due fasi. Nella fase terminale l'emivita è di circa 29 ore.L'etonogestrel ed i suoi metaboliti vengono escreti attraverso i reni e attraverso l'intestino con la bile in un rapporto di circa 1,7:1. L'emivita dei metaboliti è di circa 6 giorni.
Etinilestradiolo
Aspirazione
L'etinilestradiolo, rilasciato dall'anello vaginale NuvaRing ®, viene rapidamente assorbito attraverso la mucosa vaginale. La concentrazione plasmatica massima di circa 35 pg/ml viene raggiunta 3 giorni dopo la somministrazione dell'anello e diminuisce a 19 pg/ml dopo 1 settimana, a 18 pg/ml dopo 2 settimane e 18 pg/ml dopo 3 settimane di utilizzo. La biodisponibilità assoluta è pari a circa il 56% ed è paragonabile a quella dell’etinilestradiolo orale. Sulla base dei risultati delle misurazioni delle concentrazioni di etinilestradiolo nella cervice e all'interno dell'utero nelle donne che usano il farmaco NuvaRing ® e nelle donne che usano contraccettivi orali contenenti 0,150 mg di desogestrel e 0,020 mg di etinilestradiolo, i valori osservati delle concentrazioni di etinilestradiolo erano paragonabili.
Le concentrazioni di etinilestradiolo sono state studiate in uno studio comparativo randomizzato di NovaRing ® (rilascio vaginale giornaliero di etinilestradiolo 0,015 mg), cerotto transdermico (norelgestromina/etinilestradiolo; rilascio giornaliero di etinilestradiolo 0,020 mg) e COC (levonorgestrel/etinilestradiolo; rilascio giornaliero di etinilestradiolo olo 0,030 mg) durante un ciclo in donne sane. L'esposizione sistemica all'etinilestradiolo nel corso di un mese (AUC0-?) per il farmaco NuvaRing ® è stata inferiore in modo statisticamente significativo rispetto al cerotto e ai COC e ammontava rispettivamente a 10,9, 37,4 e 22,5 ng h/ml.
Distribuzione
L’etinilestradiolo si lega in modo aspecifico all’albumina plasmatica. Il volume apparente di distribuzione è di circa 15 l/kg.
Metabolismo
L'etinilestradiolo viene metabolizzato mediante idrossilazione aromatica. Durante la sua biotrasformazione si formano un gran numero di metaboliti idrossilati e metilati. Circolano liberamente o come coniugati solfati e glucuronidi. La clearance apparente è di circa 35 l/h.
Rimozione
Le concentrazioni plasmatiche di etinilestradiolo diminuiscono in due fasi. L'emivita nella fase terminale varia ampiamente; la media è di circa 34 ore.L'etinilestradiolo non viene escreto immodificato. I metaboliti dell'etinilestradiolo vengono escreti dai reni e attraverso l'intestino con la bile in un rapporto di 1,3:1. L'emivita dei metaboliti è di circa 1,5 giorni.
Gruppi speciali di pazienti
Bambini
La farmacocinetica di NovaRing ® in ragazze adolescenti sane di età inferiore a 18 anni che hanno già le mestruazioni non è stata studiata.
Disfunzione renale
L'effetto della malattia renale sulla farmacocinetica di NovaRing ® non è stato studiato.
Disfunzione epatica
L'effetto delle malattie epatiche sulla farmacocinetica di NovaRing ® non è stato studiato. Tuttavia, nei pazienti con funzionalità epatica compromessa, il metabolismo degli ormoni sessuali può deteriorarsi.
Gruppi etnici
La farmacocinetica del farmaco nei rappresentanti dei gruppi etnici non è stata studiata in modo specifico.
Indicazioni per l'uso
Contraccezione.
Controindicazioni
Il farmaco NuvaRing ® è controindicato in presenza di una qualsiasi delle condizioni di seguito elencate. Se una qualsiasi di queste condizioni si verifica durante l'uso del farmaco NuvaRing ®, è necessario interrompere immediatamente l'uso del farmaco.
- Trombosi (arteriosa o venosa) e tromboembolia attuale o pregressa (inclusa trombosi venosa profonda, embolia polmonare, infarto miocardico, disturbi cerebrovascolari).
- Condizioni precedenti alla trombosi (inclusi attacchi ischemici transitori, angina) attuali o pregresse.
- Predisposizione allo sviluppo di trombosi venosa o arteriosa, comprese malattie ereditarie: resistenza alla proteina C attivata, deficit di antitrombina III, deficit di proteina C, deficit di proteina S, iperomocisteinemia e anticorpi antifosfolipidi (anticorpi anticardiolipina, lupus anticoagulante).
- Emicrania con sintomi neurologici focali attuali o pregressi.
- Diabete mellito con danno vascolare.
- Fattori di rischio gravi o multipli per trombosi venosa o arteriosa: predisposizione ereditaria alla trombosi (trombosi, infarto miocardico o accidente cerebrovascolare in giovane età in un parente stretto), ipertensione, lesioni dell'apparato valvolare del cuore, fibrillazione atriale, interventi chirurgici, immobilizzazione prolungata, traumi estesi, obesità (peso corporeo >30 kg/m²), fumo nelle donne di età superiore a 35 anni (vedere paragrafo “Istruzioni speciali”).
- Pancreatite con grave ipertrigliceridemia, attuale o pregressa.
- Gravi malattie del fegato.
- Tumori al fegato (maligni o benigni), inclusa l'anamnesi.
- Tumori maligni ormono-dipendenti noti o sospetti (ad esempio genitali o mammari).
- Sanguinamento dalla vagina di eziologia sconosciuta.
- Gravidanza, inclusa sospetta gravidanza.
- Ipersensibilità a uno qualsiasi degli attivi o degli eccipienti del farmaco NuvaRing ®.
Accuratamente
Se è presente una qualsiasi delle malattie, condizioni o fattori di rischio elencati di seguito, i benefici dell'uso del farmaco NuvaRing ® e i possibili rischi per ogni singola donna devono essere valutati prima di iniziare a usare il farmaco NuvaRing ® (vedere la sezione "Istruzioni speciali") . In caso di esacerbazione della malattia, peggioramento della condizione o comparsa per la prima volta di una delle condizioni elencate di seguito, una donna deve consultare un medico per decidere sulla possibilità di ulteriore utilizzo del farmaco NuvaRing ®.
Il farmaco NuvaRing ® deve essere usato con cautela nei seguenti casi:
- Fattori di rischio per lo sviluppo di trombosi e tromboembolia: predisposizione ereditaria alla trombosi (trombosi, infarto miocardico o accidente cerebrovascolare in giovane età in un parente stretto), fumo, obesità, dislipoproteinemia, ipertensione arteriosa, emicrania senza sintomi neurologici focali, disturbi cardiaci malattia valvolare , disturbi del ritmo cardiaco, immobilizzazione prolungata, interventi chirurgici gravi;
- tromboflebite delle vene superficiali;
- dislipoproteinemia;
- malattia della valvola cardiaca;
- ipertensione arteriosa adeguatamente controllata;
- diabete mellito senza complicanze vascolari;
- malattie epatiche acute o croniche;
- ittero e/o prurito causati dalla colestasi;
- colelitiasi;
- porfiria;
- lupus eritematoso sistemico;
- sindrome emolitico-uremica;
- Corea di Sydenham (corea minore);
- perdita dell'udito dovuta a otosclerosi;
- angioedema (ereditario);
- malattie infiammatorie croniche intestinali (morbo di Crohn e colite ulcerosa);
- anemia falciforme;
- cloasma;
- Condizioni che possono rendere difficile l'uso di un anello vaginale: prolasso cervicale, ernia della vescica, ernia del retto, grave stitichezza cronica.
Utilizzare durante la gravidanza e l'allattamento
Il farmaco NuvaRing ® ha lo scopo di prevenire la gravidanza. Se una donna vuole smettere di usare il farmaco per rimanere incinta, si consiglia di attendere il ripristino del ciclo naturale di concepimento, poiché ciò aiuterà a calcolare correttamente la data del concepimento e della nascita.
Gravidanza
L'uso di NuvaRing ® durante la gravidanza è controindicato. Se si verifica una gravidanza, l'anello deve essere rimosso. Studi epidemiologici approfonditi non hanno rivelato un aumento del rischio di malformazioni congenite nei bambini nati da donne che assumevano COC prima della gravidanza, né effetti teratogeni nei casi in cui le donne assumevano COC all'inizio della gravidanza senza saperlo. Sebbene ciò valga per tutti i COC, non è noto se valga anche per NuvaRing ® . Uno studio clinico su un piccolo gruppo di donne ha dimostrato che, nonostante il fatto che il farmaco NuvaRing ® venga somministrato nella vagina, le concentrazioni di ormoni sessuali contraccettivi all'interno dell'utero quando si utilizza il farmaco NuvaRing ® sono simili a quelle quando si usano i COC. Non sono stati descritti gli esiti della gravidanza nelle donne che hanno utilizzato NuvaRing ® durante uno studio clinico.
Periodo dell'allattamento al seno
L'uso di NuvaRing ® durante l'allattamento al seno non è indicato. La composizione del farmaco può influenzare l'allattamento, ridurre la quantità e modificare la composizione del latte materno. Piccole quantità di ormoni sessuali contraccettivi e/o dei loro metaboliti possono essere escreti nel latte, ma non vi è alcuna prova del loro impatto negativo sulla salute dei bambini.
Istruzioni per l'uso e dosi
Per ottenere un effetto contraccettivo, il farmaco NuvaRing ® deve essere utilizzato secondo le istruzioni.
Una donna può inserire autonomamente l'anello vaginale NuvaRing ® nella vagina.
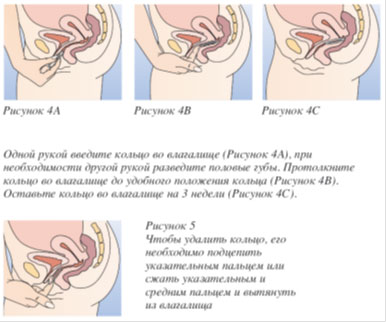
Il medico dovrà informare la donna su come inserire e rimuovere l'anello vaginale NuvaRing ®. Per inserire l'anello, la donna deve scegliere una posizione comoda, ad esempio in piedi, con una gamba sollevata, accovacciata o sdraiata. L'anello vaginale NuvaRing ® deve essere spremuto e inserito nella vagina finché l'anello non si trova in una posizione comoda. L'esatta posizione dell'anello nella vagina non è determinante per l'effetto contraccettivo (Fig. 1-4).
Dopo la somministrazione (vedere la sottosezione “Come iniziare a usare il farmaco NuvaRing ®”), l'anello deve rimanere nella vagina ininterrottamente per 3 settimane. È consigliabile che una donna controlli regolarmente se rimane nella vagina. Se l'anello è stato rimosso accidentalmente, è necessario seguire le istruzioni nella sottosezione "Cosa fare se l'anello è stato temporaneamente rimosso dalla vagina".
L'anello vaginale NuvaRing ® deve essere rimosso dopo 3 settimane, nello stesso giorno della settimana in cui l'anello è stato inserito nella vagina. Dopo una settimana di pausa, viene inserito un nuovo anello (ad esempio, se l'anello vaginale NuvaRing ® è stato installato mercoledì intorno alle 22:00, dovrà essere rimosso mercoledì 3 settimane dopo intorno alle 22:00. Un nuovo anello viene inserito il mercoledì prossimo). Per rimuovere l'anello è necessario prenderlo con l'indice oppure strizzarlo con l'indice e il medio ed estrarlo dalla vagina (Fig. 5). L'anello usato deve essere riposto in un sacchetto (tenere fuori dalla portata di bambini e animali domestici) e gettato. Il sanguinamento associato alla cessazione dell'azione del farmaco NuvaRing ® inizia solitamente 2-3 giorni dopo la rimozione dell'anello vaginale NovaRing ® e potrebbe non interrompersi completamente fino all'installazione di un nuovo anello.
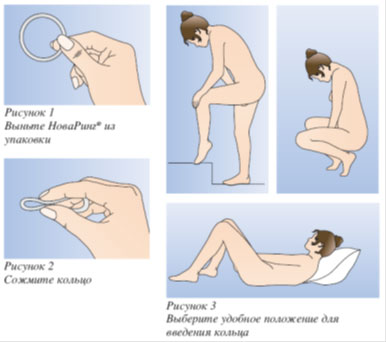
Come iniziare a usare il farmaco NuvaRing ®?
- Nel ciclo precedente non sono stati utilizzati contraccettivi ormonali
Il farmaco NuvaRing ® deve essere somministrato il primo giorno del ciclo (cioè il primo giorno delle mestruazioni). È possibile installare un anello nei giorni 2-5 del ciclo, tuttavia, nel primo ciclo nei primi 7 giorni di utilizzo del farmaco NuvaRing ®, si raccomanda l'uso aggiuntivo di metodi contraccettivi di barriera. - Passaggio da contraccettivi ormonali combinati
Una donna deve inserire l'anello vaginale NuvaRing ® l'ultimo giorno del consueto intervallo tra i cicli quando assume contraccettivi ormonali combinati (pillola o cerotto).
Se una donna ha assunto correttamente e regolarmente un contraccettivo ormonale combinato ed è sicura di non essere incinta, può passare all'uso dell'anello vaginale in qualsiasi giorno del ciclo.
In nessun caso dovresti superare l'intervallo libero da ormoni raccomandato dal metodo precedente. - Passaggio da farmaci a base di solo progestinico (minipillole, contraccettivi orali a base di solo progestinico, impianti, soluzioni iniettabili o sistemi intrauterini contenenti ormoni (IUD))
Una donna che assume minipillole o contraccettivi orali a base di solo progestinico può passare all'uso di NuvaRing ® in qualsiasi giorno. L'anello viene inserito il giorno della rimozione dell'impianto o dello IUD. Se una donna ha ricevuto iniezioni, l'uso del farmaco NuvaRing ® inizia il giorno in cui avrebbe dovuto essere somministrata l'iniezione successiva. In tutti questi casi, la donna deve utilizzare un metodo contraccettivo di barriera per i primi 7 giorni dopo l'inserimento dell'anello. - Dopo un aborto nel primo trimestre
Una donna può inserire l'anello subito dopo un aborto. In questo caso, non ha bisogno di contraccettivi aggiuntivi. Se l'uso del farmaco NuvaRing ® immediatamente dopo un aborto non è desiderabile, è necessario seguire le raccomandazioni fornite nella sottosezione "Nel ciclo precedente non sono stati utilizzati contraccettivi ormonali". Nell'intervallo, alla donna viene consigliato un metodo contraccettivo alternativo. - Dopo il parto o dopo un aborto nel secondo trimestre
Si consiglia a una donna di inserire l'anello non prima di 4 settimane dopo il parto (se non sta allattando) o dopo un aborto nel secondo trimestre. Se l'anello viene installato in un secondo momento, si consiglia di utilizzare un metodo di barriera aggiuntivo per i primi 7 giorni. Tuttavia, se i rapporti sessuali hanno già avuto luogo, prima di utilizzare il farmaco NuvaRing ® è necessario escludere una gravidanza o attendere la prima mestruazione.
L’effetto contraccettivo e il controllo del ciclo possono essere compromessi se la donna non rispetta il regime raccomandato. Per evitare una diminuzione dell'effetto contraccettivo è necessario seguire le seguenti raccomandazioni.
- Cosa fare se la pausa nell'utilizzo dell'anello è prolungata?
Se durante l'interruzione dell'uso dell'anello si sono verificati rapporti sessuali, è necessario escludere una gravidanza. Più lunga è la pausa, maggiore è la probabilità di gravidanza. Se si esclude una gravidanza, la donna dovrebbe inserire un nuovo anello nella vagina il più rapidamente possibile. Nei successivi 7 giorni deve essere utilizzato un ulteriore metodo contraccettivo di barriera, come il preservativo. - Cosa fare se l'anello è stato temporaneamente rimosso dalla vagina?
L'anello deve rimanere nella vagina ininterrottamente per 3 settimane. Se l'anello viene rimosso accidentalmente, deve essere lavato con acqua fredda o leggermente tiepida (non calda) e inserito immediatamente nella vagina.- Se l'anello rimane fuori dalla vagina per meno di 3 ore, il suo effetto contraccettivo non viene ridotto. La donna deve inserire l'anello nella vagina il più rapidamente possibile (entro e non oltre 3 ore).
- Se l'anello rimane fuori dalla vagina per più di 3 ore durante la prima o la seconda settimana di utilizzo, l'effetto contraccettivo potrebbe risultare ridotto. Una donna dovrebbe inserire l'anello nella vagina il più rapidamente possibile. Nei successivi 7 giorni è necessario utilizzare un metodo contraccettivo di barriera, come il preservativo. Quanto più a lungo l'anello è rimasto fuori dalla vagina e quanto più questo periodo è vicino alla pausa di 7 giorni nell'uso dell'anello, tanto maggiore è la probabilità di gravidanza.
- Se l’anello rimane fuori dalla vagina per più di 3 ore nella terza settimana di utilizzo, l’effetto contraccettivo potrebbe risultare ridotto. La donna dovrebbe buttare via l'anello e scegliere uno dei due metodi seguenti.
- Installa immediatamente un nuovo anello.
Nota: il nuovo anello potrà essere utilizzato per le prossime 3 settimane. In questo caso, potrebbe non esserci alcun sanguinamento associato alla cessazione del farmaco. Tuttavia, è possibile individuare o sanguinare nel mezzo del ciclo. - Attendere il sanguinamento associato alla sospensione del farmaco e inserire un nuovo anello entro e non oltre 7 giorni dalla rimozione dell'anello precedente.
Nota: Questa opzione dovrebbe essere scelta solo se il regime di applicazione dell'anello non è stato violato durante le prime due settimane.
- Installa immediatamente un nuovo anello.
- Cosa fare in caso di utilizzo prolungato dell'anello?
Se il farmaco NuvaRing ® è stato utilizzato per un periodo massimo di 4 settimane, l'effetto contraccettivo rimane sufficiente. Una donna può prendersi una settimana di pausa dall'uso dell'anello e poi inserire un nuovo anello.
Se l'anello vaginale NuvaRing ® rimane nella vagina per più di 4 settimane, l'effetto contraccettivo potrebbe peggiorare, pertanto è necessario escludere una gravidanza prima di inserire un nuovo anello.
Se una donna non aderisce al regime raccomandato e non si verifica sanguinamento dopo una settimana di interruzione dell'uso dell'anello, è necessario escludere una gravidanza prima di introdurre un nuovo anello. - Come spostare o ritardare l'inizio del sanguinamento mestruale?
Per ritardare il sanguinamento da sospensione simile al ciclo mestruale, una donna può inserire un nuovo anello senza una settimana di interruzione. L'anello successivo deve essere utilizzato per 3 settimane. Ciò potrebbe causare spotting o sanguinamento. Quindi, dopo la consueta pausa di una settimana, la donna ritorna all'uso regolare del farmaco NuvaRing ® .
Per posticipare l'inizio del sanguinamento a un altro giorno della settimana, si può consigliare alla donna di fare una pausa più breve dall'uso dell'anello (per tutti i giorni necessari). Quanto più breve è la pausa nell'uso dell'anello, tanto maggiore è la probabilità che non si verifichi alcun sanguinamento dopo la rimozione dell'anello e che si verifichino sanguinamenti o macchie durante l'uso dell'anello successivo.
Bambini
La sicurezza e l'efficacia di NuvaRing ® nelle ragazze adolescenti di età inferiore ai 18 anni non sono state studiate.
Effetto collaterale
Durante l'utilizzo del farmaco possono manifestarsi effetti collaterali, che si manifestano con frequenze variabili: spesso (? 1/100), raramente (<1/100, ?1/1 000), редко (<1/1 000, ?1/10 000).
Non sono state descritte conseguenze gravi di un sovradosaggio di contraccettivi ormonali. I possibili sintomi includono nausea, vomito e leggero sanguinamento vaginale nelle ragazze giovani. Non ci sono antidoti. Il trattamento è sintomatico.
Interazione con altri farmaci e altri tipi di interazioni
Interazione con altri farmaci
Le interazioni tra i contraccettivi ormonali e altri farmaci possono portare allo sviluppo di sanguinamento aciclico e/o al fallimento del metodo contraccettivo.
La letteratura descrive le seguenti interazioni con i contraccettivi orali combinati in generale.
Metabolismo epatico: possono verificarsi interazioni con farmaci che inducono gli enzimi microsomiali epatici, che possono portare ad un aumento della clearance degli ormoni sessuali. Sono state accertate interazioni, ad esempio, con fenitoina, barbiturici, primidone, carbamazepina, rifampicina ed eventualmente anche con oxcarbazepina, topiramato, felbamato, ritonavir, griseofulvina e preparati contenenti erba di San Giovanni (Hypericum perforatum).
Durante il trattamento con uno qualsiasi dei farmaci elencati, è necessario utilizzare temporaneamente un metodo contraccettivo di barriera (preservativo) in combinazione con l'uso del farmaco NuvaRing ® o scegliere un altro metodo contraccettivo. Durante l'uso concomitante di farmaci che inducono gli enzimi microsomiali e per 28 giorni dopo la loro sospensione, devono essere utilizzati metodi contraccettivi di barriera.
Se la terapia concomitante deve essere continuata dopo 3 settimane di utilizzo dell'anello, l'anello successivo deve essere somministrato immediatamente senza il consueto intervallo.
Antibiotici:è stata osservata una diminuzione dell'efficacia dei contraccettivi orali contenenti etinilestradiolo con l'uso concomitante di antibiotici come ampicillina e tetracicline. Il meccanismo di questo effetto non è stato studiato. In uno studio di interazione farmacocinetica, la somministrazione orale di amoxicillina (875 mg, 2 volte al giorno) o doxiciclina (200 mg al giorno e poi 100 mg al giorno) per 10 giorni durante l'utilizzo del farmaco NuvaRing ® ha avuto scarsi effetti sulla farmacocinetica di etonogestrel ed etinilestradiolo. Quando si usano antibiotici (esclusi amoxicillina e doxiciclina), è necessario utilizzare un metodo contraccettivo di barriera (preservativo) durante il trattamento e per 7 giorni dopo la sospensione degli antibiotici. Se la terapia concomitante deve essere continuata dopo 3 settimane di utilizzo dell'anello, l'anello successivo deve essere somministrato immediatamente senza il consueto intervallo.
Gli studi di farmacocinetica non hanno rivelato l'effetto dell'uso simultaneo di agenti antifungini e spermicidi sull'efficacia contraccettiva e sulla sicurezza del farmaco NuvaRing ®. In combinazione con supposte e farmaci antifungini, il rischio di rottura dell'anello aumenta leggermente.
I contraccettivi ormonali possono interferire con il metabolismo di altri farmaci. Di conseguenza, la loro concentrazione nel plasma e nei tessuti può aumentare (ad esempio, ciclosporina) o diminuire (ad esempio, lamotrigina).
Per escludere possibili interazioni, leggere le istruzioni per l'uso di altri farmaci.
Ricerca di laboratorio
L'uso di farmaci ormonali contraccettivi può influenzare i risultati di alcuni test di laboratorio, inclusi gli indicatori biochimici della funzionalità epatica, tiroidea, surrenale e renale; sulla concentrazione plasmatica delle proteine di trasporto, ad esempio, globulina legante i corticosteroidi (CBG) e SHBG; per frazioni lipidiche/lipoproteiche; sugli indicatori del metabolismo dei carboidrati; nonché sugli indicatori della coagulazione del sangue e della fibrinolisi. Gli indicatori, di regola, variano entro valori normali.
Uso combinato con tamponi
I dati farmacocinetici mostrano che l'uso dei tamponi non influisce sull'assorbimento degli ormoni rilasciati dall'anello vaginale NovaRing ®. In rari casi, l'anello può essere rimosso accidentalmente quando viene rimosso il tampone (vedere il sottoparagrafo “Cosa fare se l'anello è stato temporaneamente rimosso dalla vagina” nella sezione “Posologia e somministrazione”).
istruzioni speciali
Se è presente una qualsiasi delle malattie, condizioni o fattori di rischio elencati di seguito, i benefici dell'uso del farmaco NuvaRing ® e i possibili rischi per ogni singola donna dovrebbero essere valutati prima che inizi a usare il farmaco NuvaRing ® . In caso di esacerbazione della malattia, peggioramento della condizione o comparsa per la prima volta di una delle condizioni elencate di seguito, una donna deve consultare un medico per decidere sulla possibilità di ulteriore utilizzo del farmaco NuvaRing ®.
Disturbi circolatori
L'uso di contraccettivi ormonali può essere associato allo sviluppo di trombosi venosa (trombosi venosa profonda ed embolia polmonare) e trombosi arteriosa, nonché a complicanze associate, talvolta fatali.
L’uso di qualsiasi COC aumenta il rischio di sviluppare tromboembolia venosa (TEV) rispetto al rischio di TEV nei pazienti che non usano COC. Il rischio maggiore di sviluppare TEV si osserva nel primo anno di utilizzo dei COC. I dati provenienti da un ampio studio prospettico di coorte sulla sicurezza di vari COC suggeriscono che il maggiore aumento del rischio, rispetto al rischio nelle donne che non usano COC, si osserva nei primi 6 mesi dopo l’inizio dell’uso dei COC o la ripresa dell’uso dopo una pausa ( 4 settimane o più). . Nelle donne non in gravidanza che non usano contraccettivi orali, il rischio di sviluppare TEV è compreso tra 1 e 5 per 10.000 anni-donna (WY). Nelle donne che usano contraccettivi orali, il rischio di sviluppare TEV varia da 3 a 9 casi su 10.000 donne. L'aumento del rischio si verifica in misura minore rispetto alla gravidanza, dove il rischio è 5-20 per 10.000 anni (i dati sulla gravidanza si basano sulla durata effettiva della gravidanza negli studi standard; partendo dal presupposto che la gravidanza dura 9 mesi, il rischio è compreso tra 7 e 27 casi per 10.000 YL). Nelle donne dopo il parto, il rischio di sviluppare TEV varia da 40 a 65 casi ogni 10.000 donne. La TEV è fatale nell'1-2% dei casi.
Secondo i risultati della ricerca, l'aumento del rischio di sviluppare TEV nelle donne che usano il farmaco NuvaRing ® è simile a quello delle donne che usano COC (per il rapporto di rischio aggiustato, vedere la tabella seguente). Un ampio studio osservazionale prospettico, TASC (Transatlantic Active Study of the Cardiovascolare Safety of NuvaRing ®), ha valutato il rischio di TEV nelle donne che hanno iniziato a usare NuvaRing ® o COC, sono passate a NuvaRing ® o COC da altri contraccettivi o hanno ripreso a usare NuvaRing ® o COC.uso del farmaco NuvaRing ® o COC in una popolazione di utilizzatori tipici. Le donne sono state seguite per 24-48 mesi. I risultati hanno mostrato un livello simile di rischio di sviluppare TEV nelle donne che usano il farmaco NuvaRing ® (incidenza di 8,3 casi per 10.000 YL) e nelle donne che usano COC (incidenza di 9,2 casi per 10.000 YL). Per le donne che utilizzavano COC diversi da quelli contenenti desogestrel, gestodene e drospirenone, l’incidenza di TEV è stata di 8,5 casi su 10.000 donne.
Uno studio di coorte retrospettivo avviato dalla FDA (Food and Drug Administration statunitense) ha dimostrato che l’incidenza di TEV nelle donne che hanno iniziato a usare il farmaco NuvaRing ® è stata di 11,4 casi per 10.000 YL, mentre nelle donne che hanno iniziato a usare COC contenenti levonorgestrel, l’incidenza di TEV è di 9,2 casi ogni 10.000 donne.
Valutazione del rischio (rapporto di rischio) di sviluppare TEV nelle donne che usano il farmaco NuvaRing ® rispetto al rischio di sviluppare TEV nelle donne che usano COC
| Studio epidemiologico, popolazione | Comparatore(i) | Rapporto di rischio (RR) (IC 95%) |
| TASC (Dinger, 2012) Donne che hanno iniziato a usare il farmaco (anche dopo una pausa) e sono passate da altri mezzi contraccettivi. | Tutti i COC disponibili durante lo studio 1. | O 2: 0,8 (0,5-1,5) |
| COC disponibili diversi da quelli contenenti desogestrel, gestodene, drospirenone. | O 2: 0,9 (0,4-2,0) | |
| "Studio avviato dalla FDA" (Sydney, 2011) Donne che hanno iniziato a usare contraccettivi ormonali combinati (COC) per la prima volta durante il periodo di studio. | COC disponibili durante il periodo di studio 3 . | O 4: 1,09 (0,55-2,16) |
| Levonorgestrel/0,03 mg di etinilestradiolo. | O 4: 0,96 (0,47-1,95) |
2 Tenendo conto di età, BMI, durata di utilizzo, storia di TEV.
3 Inclusi COC a basso dosaggio contenenti i seguenti progestinici: norgestimato, noretindrone o levonorgestrel.
4 Tenendo conto dell'età, del luogo e dell'anno di inclusione nello studio.
Esistono casi estremamente rari di trombosi di altri vasi sanguigni (ad esempio arterie e vene del fegato, vasi mesenterici, reni, cervello e retina) con l'uso di COC. Non è noto se questi casi siano correlati all’uso di COC.
Possibili sintomi di trombosi venosa o arteriosa possono essere gonfiore e/o dolore unilaterale all'estremità inferiore, aumento locale della temperatura all'estremità inferiore, iperemia o scolorimento della pelle all'estremità inferiore; improvviso e grave dolore al petto, possibilmente irradiato al braccio sinistro; attacco di mancanza di respiro, tosse; qualsiasi mal di testa insolito, grave e prolungato; improvvisa perdita parziale o completa della vista; visione doppia; linguaggio confuso o afasia; vertigini; collasso, accompagnato o non accompagnato da una crisi epilettica focale; debolezza improvvisa o grave intorpidimento su un lato del corpo o su qualsiasi parte del corpo; disturbi del movimento; stomaco "acuto".
Fattori di rischio per lo sviluppo di trombosi venosa ed embolia:
- età;
- presenza di malattie nella storia familiare (trombosi venosa ed embolia in fratelli/sorelle a qualsiasi età o in genitori in giovane età). Se si sospetta una predisposizione ereditaria, prima di iniziare qualsiasi contraccettivo ormonale, la donna deve essere indirizzata a uno specialista per un consulto;
- immobilizzazione prolungata, intervento chirurgico maggiore, qualsiasi intervento chirurgico agli arti inferiori o trauma grave. In tali situazioni si consiglia di interrompere l'uso del farmaco (in caso di intervento programmato, almeno 4 settimane prima) con successiva ripresa dell'uso non prima di 2 settimane dal completo ripristino dell'attività motoria;
- possibilmente tromboflebite delle vene superficiali con vene varicose.
Non esiste consenso sul possibile ruolo di queste condizioni nell’eziologia della trombosi venosa.
Fattori di rischio per lo sviluppo di complicanze del tromboembolismo arterioso:
- età;
- fumo (con il fumo pesante e con l'età il rischio aumenta in modo ancora più significativo, soprattutto nelle donne di età superiore ai 35 anni);
- dislipoproteinemia;
- obesità (indice di massa corporea superiore a 30 kg/m²);
- aumento della pressione sanguigna;
- emicrania;
- malattia della valvola cardiaca;
- fibrillazione atriale;
- presenza di malattie nella storia familiare (trombosi arteriosa in fratelli/sorelle a qualsiasi età o in genitori in età relativamente precoce). Se si sospetta una predisposizione ereditaria, la donna deve essere indirizzata a uno specialista per un consulto prima di iniziare qualsiasi contraccettivo ormonale.
Fattori biochimici che possono indicare una predisposizione ereditaria o acquisita alla trombosi venosa o arteriosa comprendono la resistenza alla proteina C attivata, l'iperomocisteinemia, il deficit di antitrombina III, il deficit di proteina C, il deficit di proteina S, gli anticorpi antifosfolipidi (anticorpi anticardiolipina, lupus anticoagulante).
Altre condizioni che possono causare problemi circolatori indesiderati includono il diabete mellito, il lupus eritematoso sistemico, la sindrome emolitico uremica e le malattie infiammatorie croniche intestinali (come il morbo di Crohn o la colite ulcerosa), nonché l'anemia falciforme.
È necessario tenere conto dell'aumento del rischio di tromboembolia nel periodo postpartum.
Un aumento della frequenza o della gravità dell’emicrania (che può essere un sintomo prodromico di accidenti cerebrovascolari) durante l’uso di contraccettivi ormonali può essere un motivo per interrompere immediatamente l’uso dei contraccettivi ormonali.
Le donne che usano COC devono essere avvisate di consultare un medico se si verificano possibili sintomi di trombosi. Se si sospetta o si conferma una trombosi, l’uso dei COC deve essere sospeso. In questo caso è necessario utilizzare un metodo contraccettivo efficace, poiché gli anticoagulanti (cumarinici) hanno un effetto teratogeno.
Rischio di sviluppare tumori
Il fattore di rischio più importante per lo sviluppo del cancro cervicale è l’infezione da papillomavirus umano (HPV). Studi epidemiologici hanno dimostrato che l’uso a lungo termine dei COC aumenta ulteriormente questo rischio, ma non è chiaro quanto ciò sia dovuto ad altri fattori, come l’aumento della frequenza degli strisci cervicali e le differenze nel comportamento sessuale, compreso l’uso di contraccettivi di barriera. Non è chiaro come questo effetto sia correlato all'uso del farmaco NuvaRing ®.
Una meta-analisi di 54 studi epidemiologici ha rilevato un piccolo aumento (1,24) del rischio relativo di cancro al seno nelle donne che assumevano contraccettivi orali ormonali combinati. Il rischio diminuisce gradualmente nell’arco di 10 anni dopo la sospensione dei farmaci. Il cancro al seno si sviluppa raramente nelle donne di età inferiore ai 40 anni, quindi l’incidenza aggiuntiva di cancro al seno nelle donne che assumono o hanno assunto COC è piccola rispetto al rischio complessivo di sviluppare cancro al seno. Il cancro al seno diagnosticato nelle donne che usano COC è clinicamente meno grave del cancro diagnosticato in donne che non hanno mai usato COC. L’aumento del rischio di cancro al seno può essere dovuto alla diagnosi più precoce di cancro al seno nelle donne che assumono contraccettivi orali combinati, agli effetti biologici dei contraccettivi orali combinati o ad una combinazione di entrambi.
In rari casi, nelle donne che assumevano contraccettivi orali combinati sono stati osservati casi di sviluppo di tumori epatici benigni e, ancor più raramente, maligni. In alcuni casi, questi tumori hanno portato allo sviluppo di emorragie potenzialmente letali nella cavità addominale. Il medico deve considerare la possibilità di un tumore al fegato nella diagnosi differenziale delle malattie in una donna che assume NuvaRing ® se i sintomi includono dolore acuto nella parte superiore dell'addome, ingrossamento del fegato o segni di sanguinamento intra-addominale.
Altri stati
- Le donne con ipertrigliceridemia o con una storia familiare corrispondente hanno un rischio maggiore di sviluppare pancreatite quando assumono contraccettivi ormonali.
- Molte donne che assumono contraccettivi ormonali riscontrano un leggero aumento della pressione sanguigna, ma sono rari aumenti clinicamente significativi della pressione sanguigna. Non è stata stabilita una connessione diretta tra l'uso di contraccettivi ormonali e lo sviluppo dell'ipertensione arteriosa. Se, durante l'utilizzo del farmaco NuvaRing ®, si verifica un aumento costante della pressione sanguigna, è necessario contattare il medico per decidere se è necessario rimuovere l'anello vaginale e prescrivere una terapia antipertensiva. Con un adeguato controllo della pressione sanguigna utilizzando farmaci antipertensivi, è possibile riprendere l'uso del farmaco NuvaRing ®.
- Durante la gravidanza e durante l'uso di contraccettivi orali combinati è stato notato lo sviluppo o il peggioramento delle seguenti condizioni, anche se non è stata stabilita in modo definitivo la loro relazione con l'uso di contraccettivi: ittero e/o prurito causato da colestasi, formazione di calcoli biliari, porfiria , lupus eritematoso sistemico, sindrome emolitico-uremica, corea di Sydenham (corea minore), herpes gravidico, perdita dell'udito dovuta a otosclerosi, angioedema (ereditario).
- Le malattie epatiche acute o croniche possono servire come motivo per interrompere il farmaco NuvaRing ® fino alla normalizzazione degli indicatori di funzionalità epatica. La recidiva di ittero colestatico, precedentemente osservata durante la gravidanza o durante l'uso di ormoni sessuali, richiede la sospensione del farmaco NuvaRing ® .
- Sebbene gli estrogeni e i progestinici possano influenzare la resistenza periferica all’insulina e la tolleranza tissutale al glucosio, non vi sono prove a sostegno della necessità di modificare la terapia ipoglicemizzante durante l’uso di contraccettivi ormonali. Tuttavia, le donne con diabete dovrebbero essere sotto costante controllo medico quando usano il farmaco NuvaRing ® , soprattutto nei primi mesi di contraccezione.
- Esistono prove di un peggioramento della malattia di Crohn e della colite ulcerosa con l'uso di contraccettivi ormonali.
- In rari casi può verificarsi pigmentazione della pelle del viso (cloasma), soprattutto se si è verificata prima durante la gravidanza. Le donne predisposte allo sviluppo del cloasma dovrebbero evitare l'esposizione alla luce solare e alle radiazioni ultraviolette durante l'utilizzo di NuvaRing ®.
- Le seguenti condizioni potrebbero impedire il corretto inserimento dell'anello o provocarne la caduta: prolasso cervicale, ernia vescicale e/o rettale, grave stitichezza cronica.
- In casi molto rari, le donne hanno inserito involontariamente l'anello vaginale NuvaRing ® nell'uretra e possibilmente nella vescica. Quando compaiono i sintomi della cistite è necessario considerare la possibilità di un errato inserimento dell'anello.
- Sono stati descritti casi di vaginite durante l'uso del farmaco NuvaRing ® . Non ci sono prove che il trattamento della vaginite influisca sull'efficacia dell'uso del farmaco NuvaRing ® , così come prove dell'influenza dell'uso del farmaco NuvaRing ® sull'efficacia del trattamento della vaginite.
- Sono stati descritti casi molto rari di rimozione difficile dell'anello che hanno richiesto la rimozione da parte di un medico.
Visita/consulto medico
Prima di prescrivere il farmaco NuvaRing ® o di riprenderne l'uso, è necessario esaminare attentamente la storia medica della donna (inclusa la storia familiare) e condurre una visita ginecologica per escludere una gravidanza. È necessario misurare la pressione sanguigna, condurre un esame delle ghiandole mammarie, degli organi pelvici, compreso un esame citologico degli strisci cervicali e alcuni test di laboratorio, per escludere controindicazioni e ridurre il rischio di possibili effetti collaterali del farmaco. La frequenza e la natura delle visite mediche dipendono dalle caratteristiche individuali di ciascun paziente, ma le visite mediche vengono effettuate almeno una volta ogni 6 mesi. Una donna dovrebbe leggere le istruzioni per l'uso e seguire tutte le raccomandazioni. La donna deve essere informata che NuvaRing ® non protegge dall'infezione da HIV (AIDS) e da altre malattie sessualmente trasmissibili.
Efficienza ridotta
L'efficacia del farmaco NuvaRing ® può diminuire se il regime non viene seguito o se viene effettuata una terapia concomitante.
Controllo del ciclo ridotto
Durante l'uso del farmaco NuvaRing ® può verificarsi sanguinamento aciclico (spotting o sanguinamento improvviso). Se tale sanguinamento viene osservato dopo cicli regolari durante l'utilizzo corretto del farmaco NuvaRing ®, è necessario contattare il proprio ginecologo per condurre gli studi diagnostici necessari, incluso per escludere patologie organiche o gravidanza. Potrebbe essere necessario un curettage diagnostico.
Alcune donne non sanguinano dopo la rimozione dell’anello. Se il farmaco NuvaRing ® è stato utilizzato secondo le istruzioni, è improbabile che la donna sia incinta. Se le raccomandazioni delle istruzioni non vengono seguite e non si verifica alcun sanguinamento dopo la rimozione dell'anello, nonché se non si verifica sanguinamento per due cicli consecutivi, è necessario escludere una gravidanza.
Effetti dell'etinilestradiolo e dell'etonogestrel su un partner sessuale
I possibili effetti farmacologici e l’entità dell’esposizione all’etinilestradiolo e all’etonogestrel da parte dei partner sessuali maschili (a causa dell’assorbimento attraverso il tessuto del pene) non sono stati studiati.
Danni all'anello
In rari casi, durante l'utilizzo del farmaco NuvaRing ®, è stata osservata la rottura dell'anello. Il nucleo del farmaco NuvaRing ® è solido, quindi il suo contenuto rimane intatto e il rilascio degli ormoni non cambia in modo significativo. Se l'anello si rompe, di solito cade fuori dalla vagina (vedere le raccomandazioni nel sottoparagrafo "Cosa fare se l'anello è stato temporaneamente rimosso dalla vagina" nella sezione "Dosaggio e somministrazione"). Se l'anello si rompe è necessario inserirne uno nuovo.
Anello che cade
A volte l'anello vaginale NuvaRing ® può cadere dalla vagina, ad esempio se viene inserito in modo errato, quando viene rimosso un tampone, durante i rapporti sessuali o a causa di stitichezza grave o cronica. A questo proposito, è consigliabile che la donna controlli regolarmente la presenza dell'anello vaginale NuvaRing ® nella vagina. Se l'anello vaginale NuvaRing ® cade dalla vagina, è necessario seguire le raccomandazioni del sottoparagrafo “Cosa fare se l'anello è stato temporaneamente rimosso dalla vagina” nella sezione “Modo di somministrazione e dosaggio”.
Impatto sulla capacità di guidare veicoli e di utilizzare macchinari
Sulla base delle informazioni sulle proprietà farmacodinamiche del farmaco NuvaRing ®, si può prevedere che non influisca sulla capacità di guidare veicoli e di utilizzare macchinari.
Modulo per il rilascio
Anelli vaginali 0,015 mg + 0,120 mg/giorno. 1 anello è confezionato in un sacchetto di alluminio impermeabile, rivestito all'interno con uno strato di polietilene a bassa densità e all'esterno con uno strato di polietilene tereftalato (PET). 1 o 3 confezioni per scatola di cartone con istruzioni per l'uso.
Condizioni di archiviazione
Conservare a una temperatura compresa tra 2 e 8 °C.
Tenere fuori dalla portata dei bambini.
Data di scadenza
3 anni.
Non utilizzare dopo la data di scadenza riportata sulla confezione.
Condizioni di vacanza
Su prescrizione.
Persona giuridica a nome della quale è stato rilasciato il certificato di registrazione
N.V. Organon, Paesi Bassi
Produttore
Prodotto:
N.V. Organon, Paesi Bassi
Rilascia il controllo di qualità:
N.V. Organon, Paesi Bassi
N.V. Organon, Kloosterstraat 6, 5349 AB, Oss, Paesi Bassi
O
Organon (Irlanda) Ltd., Irlanda
Organon (Irlanda) Ltd., P.O. Box 2857, Drynam Road, Swords, Co. Dublino, Irlanda
I reclami dei consumatori devono essere inviati a:
MSD Pharmaceuticals LLC
st. Pavlovskaja, 7, edificio 1
Mosca, Russia, 115093
I fibromi sono il tumore uterino benigno più comune nelle donne in premenopausa. Per il suo trattamento, in particolare, vengono utilizzati farmaci ormonali con diverse modalità di somministrazione nell'organismo. Ad esempio, un ginecologo può raccomandare l'installazione del sistema intrauterino Mirena (IUD), che rilascia levonorgestrel, un componente ormonale progestinico.
Lo IUD ormonale consente di ridurre il sanguinamento mestruale abbondante, la sensazione di pesantezza e il dolore al basso ventre. L'effetto terapeutico è associato allo sviluppo dell'atrofia endometriale - il rivestimento uterino interno - e alla diminuzione delle dimensioni del nodo miomato durante l'utilizzo di questo sistema intrauterino.
Lo IUD Mirena è efficace nel trattamento dei fibromi uterini?
Scienziati e medici non possono ancora rispondere in modo affidabile a questa domanda. Si ritiene che questo IUD porti ad una diminuzione della gravità dei sintomi della malattia. Tuttavia, dal punto di vista della medicina basata sull’evidenza, a causa del numero limitato di studi clinici affidabili, un tale rimedio non può ancora essere raccomandato a tutte le donne con fibromi uterini.
Cos'è Mirena?
Si tratta di un sistema terapeutico intrauterino, che è un corpo a forma di T rivestito con un farmaco ormonale e dotato di una guaina protettiva che fornisce il rilascio graduale di levonorgestrel. Alla sua estremità ci sono dei fili per la successiva rimozione dall'utero, e viene inserito nella cavità dell'organo utilizzando una guida speciale fissata alla “spirale”.
Lo IUD ha un effetto simile al gestageno intrauterino. Nel corpo, sotto l'influenza dei gestageni, si verifica una diminuzione dello spessore dell'endometrio, un deterioramento del suo afflusso di sangue e una diminuzione dell'attività di divisione delle cellule uterine. La spirale rilascia il farmaco progestinico levonorgestrel direttamente nella cavità uterina, il che consente di utilizzare un dosaggio minimo del principio attivo. Pertanto, sotto l'influenza di tale IUD, non si sviluppano cambiamenti ed effetti collaterali caratteristici dell'assunzione di gestageni per via orale o per iniezione.
Maggiori informazioni sul dispositivo intrauterino Mirena su.
Effetto terapeutico
Per i fibromi uterini, Mirena è prescritta in caso di sanguinamento mestruale abbondante. Possono essere accompagnati da sintomi e segni di laboratorio di anemia da carenza di ferro cronica: debolezza, mancanza di respiro, pelle pallida, battito cardiaco accelerato, pelle e capelli secchi e così via. Senza arrestare la perdita di sangue, il trattamento dell’anemia sarà inutile. Pertanto, soprattutto se una donna vuole mantenere la capacità di dare alla luce un bambino, si consiglia di utilizzare questo rimedio.
Il rilascio graduale e prolungato di levonorgestrel inibisce la proliferazione (divisione) delle cellule endometriali e ne previene l'ispessimento. Lo sviluppo di processi atrofici nelle prime settimane dopo l'inserimento dello IUD può essere accompagnato da un aumento delle perdite vaginali, anche al di fuori delle mestruazioni. Tuttavia, si indeboliscono gradualmente e dopo sei mesi la perdita di sangue mestruale si riduce di quasi 2 volte. 2 anni dopo l'installazione dello IUD, l'atrofia endometriale diventa così pronunciata da poter essere paragonata all'effetto dopo l'ablazione chirurgica (rimozione) della mucosa uterina.
È importante che la funzione ovarica e i livelli ormonali della donna non ne risentano. Dopo la rimozione dello IUD, la maggior parte dei pazienti può rimanere incinta entro l’anno successivo.
Mirena aiuta ad eliminare i tumori?
No, sotto la sua influenza il fibroma non si risolverà, ma potrebbe diventare notevolmente più piccolo. Inoltre, la perdita di sangue durante le mestruazioni sarà significativamente ridotta, evitando così l'intervento chirurgico.
Indicazioni per l'uso
Il trattamento dei fibromi uterini con la spirale Mirena è prescritto se:
- il paziente avverte un abbondante sanguinamento mestruale;
- potrebbe avere un'anemia da carenza di ferro;
- il fibroma è localizzato in modo tale da non essere soggetto a miomectomia conservativa (asportazione del nodo preservando l'organo), ed ha una dimensione inferiore a 3 cm;
- la donna desidera preservare la funzione riproduttiva, ma la gravidanza non è pianificata nel prossimo futuro.
In tutte le altre situazioni, al paziente viene proposta la terapia farmacologica o il trattamento chirurgico. Per i fibromi uterini di grandi dimensioni, l'opzione migliore diventa.
L'uso più efficace di Mirena è per i piccoli fibromi sottomucosi, quando il nodo tumorale si trova sotto la mucosa, ma non deforma il lume dell'utero.

L'efficacia ormonale e contraccettiva di questo prodotto dopo l'installazione dura 5 anni.
Fibromi uterini: sulla malattia, classificazione e tipologie a seconda della localizzazione, delle cause, dei metodi di trattamento. A proposito di questo in.
Controindicazioni ed effetti collaterali
Dopo l'introduzione della spirale Mirena, il 22% dei pazienti sperimenta periodi più lunghi, ma entro la fine del primo anno di utilizzo questa cifra scende al 3%. Le mestruazioni irregolari si verificano rispettivamente nel 67% e nel 19%. Durante l'anno si osserva la completa cessazione delle mestruazioni nel 16% e periodi rari nel 57%.
Dopo aver installato la spirale per fibromi, sono possibili i seguenti effetti collaterali:
- in più del 10% dei casi - mal di testa, dolore addominale, spotting e spotting vaginale;
- nell'1-10% dei casi: umore depresso, emicrania, nausea, acne, mal di schiena, annessiti, cisti ovariche, dolore alle ghiandole mammarie, prolasso dello IUD;
- in meno dell'1% dei casi: reazioni allergiche, prurito, perdita di capelli, aumento della pressione sanguigna, perforazione uterina.
Le controindicazioni per l'installazione di Mirena in caso di fibromi sono piuttosto varie. Questo dispositivo non deve essere utilizzato se sei incinta o sospetti di esserlo. Pertanto, prima di inserire uno IUD, si esclude attentamente la gravidanza. Gli IUD non vengono somministrati ai bambini sotto i 18 anni e alle donne sopra i 65 anni.
Uno IUD non può essere inserito per nessun processo infettivo nell'area genito-urinaria: annessite cronica, uretrite, cistite, endometrite postpartum o cervicite. Il farmaco è controindicato anche per qualsiasi malattia accompagnata da immunodeficienza e maggiore suscettibilità alle infezioni. Quindi, non dovrebbe essere usato nelle donne con diabete.
Inoltre, le seguenti malattie ginecologiche concomitanti costituiscono controindicazioni:
- displasia cervicale;
- cancro cervicale o endometriale;
- cancro mammario.
Un'altra controindicazione è l'epatite acuta o il tumore al fegato.
È altamente indesiderabile utilizzare tale terapia se una donna soffre di emicrania, mal di testa insolitamente grave, ittero di qualsiasi origine, pressione alta, precedente ictus o infarto o difetti valvolari cardiaci (congeniti e acquisiti).
Il sanguinamento durante le mestruazioni nei pazienti è solitamente insignificante, quindi non ha senso installare Mirena IUD.
Come viene introdotto il sistema
La preparazione comprende un esame generale e ginecologico, prelevando uno striscio dalla cervice. Sono escluse la gravidanza e le infezioni sessualmente trasmissibili. Qualsiasi malattia infiammatoria pelvica deve essere curata. Prima dell'installazione, viene eseguita un'ecografia dell'utero.
Immediatamente prima di inserire lo IUD, viene inserito uno speculum nella vagina e può essere utilizzata l'anestesia locale. Il collo viene trattato con una sostanza antisettica e afferrato con una pinza. Una sonda sottile viene fatta passare attraverso il canale cervicale, quindi viene installata la spirale stessa. L'inserimento di uno IUD non dovrebbe essere accompagnato da dolore.
Dopo la procedura, al paziente viene chiesto di riposare per 30 minuti. In questo momento, potrebbe avvertire pallore, vertigini, sudorazione e svenimento. Se questi sintomi non scompaiono dopo il riposo è necessaria una nuova visita ginecologica; È possibile che la spirale sia installata in modo errato.
Se Mirena viene introdotta con successo, viene programmato un esame di controllo con un ginecologo dopo 1-3 mesi e poi ogni anno fino alla rimozione dello IUD. Un nuovo IUD può essere inserito immediatamente dopo la rimozione.
Differenze rispetto ad altri farmaci per il trattamento dei fibromi
Mirena è l'unico sistema intrauterino che contiene un componente progestinico e ha un effetto terapeutico sui fibromi. Altri farmaci vengono prescritti sotto forma di compresse, iniezioni, cerotti e anelli vaginali. Appartengono a diversi gruppi farmacologici. La spirale Mirena ha un effetto stabilizzante; in alternativa possono essere utilizzati contraccettivi orali a basso dosaggio. Prima di utilizzare tutti questi farmaci, è spesso necessaria una prima fase di terapia farmacologica con un agonista dell’ormone di rilascio delle gonadotropine o mifepristone.
Cosa funziona meglio per i fibromi: Nuvaring o Mirena?
Nuvaring è un anello vaginale che rilascia sia componenti estrogeni che progestinici. È prescritto per la contraccezione e per i piccoli nodi miomatosi per stabilizzare le loro dimensioni, ripristinare il normale ciclo mestruale e prevenire il sanguinamento.
Rispetto a Mirena, Nuvaring presenta i seguenti vantaggi:
- non necessita di assistenza medica durante l'inserimento (inserito in vagina per 21 giorni con una pausa di 7 giorni durante ogni ciclo);
- ripristina lo stato normale dell'endometrio e non ne provoca l'atrofia;
- dopo aver rimosso l'anello, nel ciclo successivo potrebbe verificarsi una gravidanza;
- non è necessario curare a fondo tutte le malattie infiammatorie del tratto genitale, poiché l'anello non penetra nella cavità uterina.

Anello vaginale nuvare
Tuttavia, il Nuvaring presenta anche degli svantaggi rispetto allo IUD:
- l'anello è molto meno efficace nel trattamento del sanguinamento mestruale abbondante;
- deve essere inserito mensilmente, rispettando scrupolosamente i termini di installazione e rimozione;
- Oltre agli effetti collaterali dei gestageni possibili con Mirena, si aggiungono gli effetti collaterali derivanti dall'assunzione di estrogeni.
La decisione sui farmaci necessari viene presa dal ginecologo, tenendo conto dell'opinione della paziente. Di solito, per i fibromi, si consiglia l'installazione di uno IUD se la donna non prevede una gravidanza nel prossimo futuro. Questo metodo è più efficace per il trattamento dei fibromi uterini. Tuttavia, nei pazienti giovani con linfonodi piccoli e senza sanguinamento grave, Nuvaring può essere una buona alternativa.
Pro e contro dell'utilizzo della spirale Mirena per i fibromi
Quando si sceglie tra vari metodi di trattamento conservativo dei fibromi, una donna dovrebbe comprendere i vantaggi e gli svantaggi del dispositivo ormonale Mirena.
I vantaggi includono quanto segue:
- utilizzo a lungo termine (fino a 5 anni);
- riduzione efficace della perdita di sangue e del dolore mestruale;
- un piccolo numero di effetti collaterali;
- assenza di effetti indesiderati degli estrogeni - aumento di peso, gonfiore, possibilità di utilizzo nei fumatori;
- prevenzione simultanea dei tumori maligni dell'utero.
Non dimenticare gli svantaggi di questo metodo di trattamento:
- costo elevato della spirale;
- la necessità di installazione in una struttura medica e monitoraggio regolare da parte di un ginecologo;
- il pericolo di complicanze infettive nelle malattie infiammatorie non trattate del sistema genito-urinario;
- la probabilità di aumento del sanguinamento e del dolore nell'addome inferiore;
- disagio durante i rapporti sessuali sia nelle donne che negli uomini.
Il sistema terapeutico intrauterino Mirena è un trattamento efficace per fibromi di dimensioni fino a 3-5 cm, accompagnati da sanguinamento mestruale abbondante, localizzati sotto la mucosa (sottomucosa), ma che non deformano la cavità uterina. Il farmaco non ha solo un effetto terapeutico, ma anche un effetto contraccettivo; in molte donne provoca una temporanea cessazione delle mestruazioni senza influire sul funzionamento delle ovaie. In assenza di indicazioni, Mirena è spesso la prima scelta per il trattamento non chirurgico dei fibromi uterini.
L'endometriosi è una patologia in cui lo strato funzionale intrauterino cresce costantemente, estendendosi oltre la cavità dell'organo. La complicanza più grave della malattia è l’infertilità. Nelle fasi iniziali la malattia è asintomatica, ma in uno stadio più grave si manifesta con dolore acuto e irregolarità mestruali. La patologia richiede un trattamento competente. La spirale Mirena si è rivelata estremamente efficace contro l'endometriosi. Il farmaco è prodotto dal famoso marchio tedesco Bayer.
Mirena è un dispositivo intrauterino a forma di T (IUD). All'interno della capsula di plastica si trova un farmaco ormonale che viene rilasciato gradualmente nella cavità uterina. Questo ormone sintetico impedisce la crescita dell'endometrio. Il prodotto è contenuto in un dosaggio studiato per essere efficace per cinque anni.
La particolarità della spirale Mirena è il suo effetto locale. La composizione entra nel corpo in modo localizzato, il che consente l'uso di dosi più piccole del farmaco rispetto al trattamento con compresse. La procedura di inserimento dello IUD non richiede più di 10-15 minuti, è completamente indolore e sicura. La rimozione dell'elemento viene eseguita come prescritto da un medico. A tale scopo, su un lato del dispositivo sono fissati fili speciali.
La spirale dell'endometriosi porta a cambiamenti significativi nel corpo femminile. Il levonorgestrel contenuto nella capsula blocca efficacemente la proliferazione delle cellule del tessuto endometrioide.

L'utilizzo del dispositivo consente inoltre di:
- regolare il ciclo mestruale;
- ridurre la quantità di sanguinamento durante le mestruazioni;
- eliminare le secrezioni tra i periodi;
- eliminare la sindrome del dolore.
Se l'endometriosi è allo stadio iniziale ed è lieve, l'azione della spirale aiuta ad eliminare completamente le lesioni. Entro 3-5 giorni dalla procedura di installazione dello IUD, le donne avvertono forti emorragie, che però scompaiono presto. Un segno di trattamento efficace è la completa scomparsa del sanguinamento.
Effetti collaterali e controindicazioni
Prima di utilizzare lo IUD come trattamento per l'endometriosi, è necessario stabilire quali effetti collaterali provoca questo metodo di terapia ormonale. La presenza di un corpo estraneo nella cavità uterina può causare un processo infiammatorio. Nell'organo si crea un ambiente acido che rallenta il movimento dello sperma verso l'ovulo.

Se la situazione peggiora e l'infiammazione rappresenta una minaccia per la salute, dovresti cercare urgentemente l'aiuto di uno specialista.
Mirena, come qualsiasi farmaco contenente ormoni, può causare una reazione nel corpo. Non sempre l'organismo risponde bene allo IUD; spesso l'installazione di un elemento provoca effetti collaterali come:
- nausea e vomito;
- emicrania;
- depressione;
- gonfiore delle ghiandole mammarie;
- aumento dell'irritabilità;
- perdita di capelli e acne;
- dolore acuto nella regione lombare.
Tali sintomi non sono un motivo per rimuovere lo IUD.
Entro 1-2 cicli, il corpo si adatterà e smetterà di reagire negativamente alla spirale, i sintomi spiacevoli scompariranno da soli. Una complicazione più grave derivante dall'uso di uno IUD è la perforazione delle pareti uterine e lo sviluppo di una gravidanza ectopica. Lo IUD può anche fuoriuscire spontaneamente attraverso la vagina.
Un altro rischio è lo sviluppo di trombosi e tromboflebiti. Questa condizione è causata dall'azione dei gestageni. La comparsa di sintomi di vene varicose o altre patologie associate alla formazione di coaguli di sangue è un motivo per contattare un istituto medico.
Mirena non è sempre usata per trattare l'endometriosi. Esistono diverse circostanze in cui il farmaco non può essere utilizzato.
Le controindicazioni includono:
- intolleranza individuale ai componenti;
- gravidanza e allattamento;
- la presenza di infiammazioni e infezioni nell'utero;
- formazioni oncologiche;
- sanguinamento;
- diminuzione dell'immunità;
- malattie del fegato.
Il medico decide se è possibile inserire lo IUD. Per prendere una decisione, prescrive prima alla donna una serie di esami, un'ecografia, esegue una visita ginecologica approfondita e raccoglie un'anamnesi.
Vantaggi e svantaggi del metodo
L'uso della spirale tedesca Mirena nel complesso trattamento dell'endometriosi ha sostenitori e oppositori. Le opinioni sono contrastanti, perché la tecnica ha i suoi pro e i suoi contro.
I vantaggi dello IUD includono:
- efficacia contraccettiva;
- effetti terapeutici di alta qualità;
- riduzione della perdita di sangue durante le mestruazioni.
Questi fatti sono fondamentali quando si prescrive Mirena a donne con endometriosi. Gli svantaggi della tecnica sono l'alto costo del dispositivo, la presenza di effetti collaterali e possibili cambiamenti nel ciclo mestruale.

Va notato che gli svantaggi sono indiretti, perché l'acquisto di pillole ormonali ogni mese sarà complessivamente più costoso di una Mirena per cinque anni. Gli effetti collaterali scompaiono dopo 1-2 mesi senza intervento di terzi. I cambiamenti nel ciclo mestruale riducono il sanguinamento, il che avrà un effetto positivo sui pazienti con anemia e bassi livelli di emoglobina.
Per prevenire lo sviluppo di complicazioni dopo l'installazione di uno IUD, è necessario adottare misure preventive. Consistono in una visita sistematica e nella consultazione con un medico. Dovresti richiedere un esame di routine una settimana dopo le manipolazioni, poi un mese dopo, poi altri sei mesi dopo.

Mirena è installato nelle donne in età riproduttiva, così come durante la premenopausa e la menopausa. In questi casi, il dispositivo aiuta a far fronte ai sintomi spiacevoli dell’invecchiamento e alla soppressione della funzione sessuale. Per le donne di età superiore ai 50 anni la spirale non viene utilizzata se presentano patologie del sistema cardiovascolare, diabete mellito grave e tumori cancerosi.
Gli IUD ormonali e non ormonali appartengono allo stesso gruppo di contraccettivi, ma presentano differenze significative. Cos'è meglio: Mirena o un normale dispositivo intrauterino? Quale prodotto dovresti scegliere e qual è la differenza fondamentale tra loro? Leggi qui sotto e troverai le risposte a tutte le tue domande.
Perché hai bisogno di un dispositivo intrauterino?
I dispositivi intrauterini non ormonali vengono utilizzati per ottenere un effetto contraccettivo e proteggere da gravidanze indesiderate. A differenza dei farmaci non ormonali, Mirena migliora l'effetto contraccettivo e allo stesso tempo ha proprietà medicinali, prevenendo lo sviluppo di alcune malattie.
Lo IUD ormonale ha trovato il suo uso nel trattamento di tali disturbi:
- Fibromi uterini: inibisce la crescita dei nodi e riduce i sintomi spiacevoli della malattia.
- Processi iperplastici dell'endometrio.
- Irregolarità mestruali. Grazie a Mirena le mestruazioni diventano scarse e meno dolorose, mentre le ovaie continuano a funzionare normalmente.
Il diagramma seguente mostra i principali vantaggi del sistema ormonale Mirena rispetto alle spirali convenzionali e alle pillole anticoncezionali. Si può vedere che Mirena combina i vantaggi dello IUD e dei contraccettivi orali ed elimina alcuni degli svantaggi di entrambi i farmaci.

L'efficacia dei dispositivi intrauterini
Per determinare l'affidabilità di un metodo contraccettivo viene utilizzato un indicatore speciale: l'indice Pearl. Più basso è, migliori sono le proprietà contraccettive del prodotto. Lo IUD non ormonale ha valori di 0,9-3 e Mirena – 0,1-0,5. Ciò suggerisce che lo IUD ormonale è più efficace e il rischio di una gravidanza non pianificata è inferiore.
Tempo di installazione

L'uso del sistema intrauterino Mirena nelle donne nullipare è possibile solo sotto rigorose indicazioni ed esclusivamente. Uno IUD non viene utilizzato come contraccettivo fino al primo parto.
Possibili effetti collaterali
Tutti i dispositivi intrauterini sono caratterizzati dalle seguenti conseguenze avverse:
- Dal sistema riproduttivo: sviluppo di vulvovaginite, infezioni degli organi pelvici, perdita del dispositivo dalla cavità uterina, secrezione sanguinolenta e disagio durante i rapporti sessuali, perforazione dell'utero.
- Cambiamenti nella natura delle mestruazioni.
A differenza dello IUD non ormonale, Mirena ha una maggiore probabilità di effetti collaterali a causa del contenuto di levonorgestrel. Questi effetti includono:
- Violazione della natura e della ciclicità delle mestruazioni fino all'amenorrea.
- Reazioni allergiche sotto forma di orticaria, angioedema.
- La comparsa di cisti ovariche, mastopatia.
- Funzione compromessa del sistema cardiovascolare - ipertensione.
Esiste una differenza tra dispositivi intrauterini non ormonali e ormonali. Il medico curante decide quale contraccettivo è adatto a una donna in base a malattie concomitanti, anamnesi e controindicazioni.
In contatto con
13.02.2012, 22:02
Ciao a tutti!
Svantaggi di Novoring:
Svantaggi dello IUD:
14.02.2012, 00:07
Nuvare:
- sì, è più caro, ma ogni mese devi pensare ad acquistarlo. Non devi pensare all'installazione: è semplice.
- non ci dovrebbe essere alcun aumento di peso con Nuvaring (solo in donne molto, molto originali ed eccezionali), ovviamente soggette a dieta e attività fisica - come, del resto, senza Nuvaring
- non dovrebbero esserci problemi alle vene, proprio come con il mughetto (anche se improvvisamente coincide nel tempo - nulla ti impedisce di farti curare e di andare avanti con la tua vita in pace)
- L'herpes non è correlato al nuvaring, ma all'immunità locale e all'infezione in quanto tale
- libido - sì, succede nelle ragazze particolarmente impressionabili. Ma c'è un massimo del 5%.A scopo preventivo, puoi pensare alla stimolazione del punto G e alla lubrificazione aggiuntiva dall'anello
Marina Militare:
- sì, in termini di più economico
- sì, non pensare alla contraccezione per 5 anni.
- corpo estraneo nell'utero
14.02.2012, 10:15
I metodi sono completamente diversi, scegli in base a te stesso. Probabilmente sono d'accordo con i pro e i contro, ma aggiungerò)))
Nuvare:
- Gli ormoni possono essere utili. Disattivare l'ovulazione con gli ormoni previene molte malattie (fibromi, endometriosi, cancro all'utero e alle ovaie, ecc. ecc.)
Wow, sul serio? questo è fantastico, ovviamente. Ho solo paura degli ormoni proprio perché non capisco affatto il loro effetto sul corpo. Mi sembra che dal momento che disattivano alcuni meccanismi, non sto parlando dell'ovulazione, ma del fatto che con gli ormoni puoi regolare facilmente il ciclo (non volevo che iniziasse adesso - ho preso le pillole per un'altra settimana , in qualche modo questo mi sembra dubbio....) in qualche modo stiamo interferendo completamente con la natura del corpo...
Marina Militare:
Questo, secondo me, è dove finiscono i pro e iniziano i contro:
- processo di installazione e rimozione
- corpo estraneo nell'utero
- il rischio di malattie infiammatorie aumenta di 3 volte, inoltre le infezioni sono più facili da risalire lungo i fili
- tutti i tipi di storie dell'orrore (rare, ovviamente, ma accadono ancora), come la perforazione uterina
- aumento della durata/pesantezza delle mestruazioni - aumento della perdita di sangue
14.02.2012, 14:46
Il rischio di malattie infiammatorie aumenta di 3 volte, le infezioni sono anche più facili da risalire lungo i fili
E, a proposito, aspetta un attimo, perché la presenza del parto influisce in qualche modo sull'installazione di uno IUD?
14.02.2012, 17:01
Sono per la Marina
14.02.2012, 17:29
La spirale non viene data a chi non ha partorito, ma solo a chi ha partorito!!!
Indosso le spirali ormai da 16 anni e non riesco nemmeno a sognare niente di meglio.
L'unico inconveniente è che l'installazione e la rimozione non sono le più piacevoli, ma ora possono essere risolte con l'anestesia locale a un costo aggiuntivo. tassa. Il resto è tutto positivo.
Sono per la Marina
Irinushka, l'anestesia viene eseguita nella cervice?...uhh, come posso immaginare.
14.02.2012, 18:28
Irinushka, l'anestesia viene eseguita nella cervice?...uhh, come posso immaginare.
L'ho fatto senza anestesia, ma mi hanno offerto qualcosa come uno spray, non ho specificato...
14.02.2012, 18:57
Ciao a tutti!
Ci sono molti argomenti su questo argomento e, soprattutto, ho riletto tutto.
Ma non riesco proprio a decidermi tra uno IUD non ormonale o un Novo-ring...
Svantaggi di Novoring:
- costoso (rispetto a una spirale funzionerà)
- pensare a cambiare/acquistare/installare ogni mese
- ORMONI (che secondo me è un aspetto negativo molto importante) e tutte le conseguenze che ne derivano, ad esempio l'aumento di peso (l'ho avuto solo per le prime 3 settimane e ho guadagnato un po', ma sicuramente è stato per questo)
- Possibili svantaggi: comparsa di vene sulle gambe, calo della libido, mughetto (a proposito, mi è comparso l'herpes in un colpo solo!...)
Svantaggi dello IUD:
- Il processo di installazione in sé, non capisco come QUESTO non possa far male....brrr
- Un corpo estraneo nell'utero, secondo me, è ovviamente un dubbio piacere per il corpo...
- Possibili svantaggi: Processi infiammatori, Endometriosi, qualcos'altro? (Penso che sia già abbastanza ;))
Ragazze, non c'è modo di scegliere... aiuto!
È impossibile ottenerlo in 3 settimane))) si sta gonfiando... c'è una tale dose di ormoni, mamme... non ditemi)))) che è costoso SI, è un po' caro...
Ho rifiutato la spirale... e anche mio marito era fortemente contrario... non so quali siano le sue fonti... ma non ne abbiamo nemmeno parlato. Prendo le pillole e periodicamente penso a Nova Ring, secondo me è il più sicuro possibile nelle attuali condizioni di vita... sta a te decidere. Forse vale la pena rivolgersi a un medico per un consulto... potrà chiarire la situazione. Le pillole mi stanno meglio...cicli irregolari + terribile sindrome premestruale...
14.02.2012, 20:03
Wow, sul serio? questo è fantastico, ovviamente. Ho solo paura degli ormoni proprio perché non capisco affatto il loro effetto sul corpo. Mi sembra che dal momento che disattivano alcuni meccanismi, non sto parlando dell'ovulazione, ma del fatto che con gli ormoni puoi regolare facilmente il ciclo (non volevo che iniziasse adesso - ho preso le pillole per un'altra settimana , in qualche modo questo mi sembra dubbio....) in qualche modo stiamo interferendo completamente con la natura del corpo...
Questo è ovviamente spaventoso. Sì, mi spaventa davvero.
In questo caso, non riesco proprio a capire PERCHÉ così tanti ginecologi siano “PER” la spirale con entrambe le mani. Il mio, ad esempio, rideva delle mie paure riguardo alla perforazione e mi ricordava che le donne con la spirale indossano la spirale da molto tempo, come le nostre madri, ad esempio, per tutta la vita con la spirale...
Solo la forte opinione dei ginecologi e l'opinione di molti membri del forum (molti scrivono che la spirale è una bellezza e basta) mi hanno quasi portato verso questa spirale... Ma dopo la tua risposta, sono qui seduto a sopravvalutare tutto. ..
A-nadezhda, e probabilmente vieni dalla medicina, dato che hai Varechka nel tuo avatar? (La adoro!!!) Quale metodo preferisci per te stesso?
Dalla medicina, più precisamente da un'azienda farmaceutica:008:, e Varechka è uno stato d'animo.
Io stesso ero su Nuvaring, ora su Spi-1:065:. Se ci saranno cambiamenti nella mia vita personale, tornerò sul ring.
Gli IUD hanno il loro posto, ma ora ce ne sono meno installati rispetto alle nostre madri: molte hanno optato per la contraccezione ormonale. In precedenza, la spirale era una delle opzioni contraccettive più convenienti (i preservativi erano di qualità peggiore di quelli moderni e non c'erano pillole, soprattutto quelle a basso dosaggio). In Russia, a proposito, le spirali vengono installate molto più spesso che in Europa.
Posso parlare a lungo di ormoni. Informazioni sul trasferimento delle mestruazioni: le mestruazioni sottoposte agli ormoni non sono realmente mestruazioni, ma emorragie da sospensione. Pertanto, quando si verifica questa emorragia da sospensione, che avvenga ogni mese o dopo diversi impacchi consecutivi, non è fondamentale per il corpo.
Sì, questo è un intervento nella natura, ma per una donna moderna non è poi così male. Ricorda la vita delle nostre bis e bis-bisnonne: molte gravidanze, lungo allattamento al seno, menopausa a 40 anni. Sono rimaste incinte e hanno partorito, sono rimaste incinte e hanno partorito - non c'erano così tante ovulazioni nella loro vita, 2 volte (se non di più) meno di una donna moderna che ha 1-2 figli, inizia a partorire più vicino ai 30 e allattare per almeno un anno. E l'ovulazione costante è un rischio per gli stessi fibromi, endometriosi, ecc. eccetera. E tra le donne con fibromi, la stragrande maggioranza non ha mai usato contraccettivi ormonali in vita sua (usavano preservativi, supposte, spirale, rapporti interrotti) e ha ovulato e ovulato... Quindi interferire con la natura nelle realtà moderne può avere i suoi vantaggi.
Il pene deve essere lavato meglio, quindi non ci saranno infezioni :)):)) e visitare il ginecologo più di una volta ogni 5 anni
Non tutto può essere lavato. Anche se l'igiene è davvero la regola.
E, a proposito, aspetta un attimo, perché la presenza del parto influisce in qualche modo sull'installazione di uno IUD?
per le donne nullipare lo IUD è controindicato
14.02.2012, 21:18
L'unico inconveniente è che l'installazione e la rimozione non sono le più piacevoli, ma ora possono essere risolte con l'anestesia locale a un costo aggiuntivo. tassa.
Vergine, di cosa stai parlando? :010: Spirale con anestesia:010::010:. Chi ti sta truffando con i soldi in questo modo?
15.02.2012, 11:55
15.02.2012, 14:45
Metti un anello, anche io ho fatto la stessa scelta, l'ho fatto a favore dell'anello. Ho preso le pillole per molto tempo, dopo aver smesso sono rimasta immediatamente incinta, nessuna supposta ha aiutato. Il medico ha detto che dopo la cancellazione, al contrario, tutto si attiva con una forza furiosa)))) Per installare la spirale, era necessario cauterizzare l'erosione e il ginecologo ha consigliato la cauterizzazione dopo che tutti i bambini previsti avevano partorito. E stiamo ancora pensando a questo argomento. Mi piace anche l'anello perché non richiede un medico per inserirlo o rimuoverlo.
15.02.2012, 16:12
Questo ovviamente va bene, ma ho davvero paura di aumentare di peso!!!
15.02.2012, 18:28
Non mi riprendo assolutamente dal ring, così come dalle pillole. Anche se nella vita non sono magra, tendo ad essere in sovrappeso. Ho saputo dell'anello da un'amica, è molto grassoccia e dopo la nascita del suo secondo figlio, il medico le ha consigliato un anello appositamente per il suo peso, quindi per non ingrassare. Ma siamo tutti diversi, forse le tue fluttuazioni di peso torneranno alla normalità con un ulteriore utilizzo dell'anello.
15.02.2012, 20:14
Ragazze, ho passato l'intera serata a studiare gli svantaggi di Novoring.... devo solo installarlo domani e ora sto decidendo di farlo o semplicemente rinunciare a tutto e ricordarmi che esiste un prodotto meraviglioso: i preservativi)) )
1). La domanda è questa: ho visto molte recensioni secondo cui dopo aver sospeso i farmaci ormonali, le ragazze soffrono di ripristino del ciclo, perché... le ovaie sembrano “addormentarsi”, dimenticano il loro lavoro ed è difficile ripristinarne il funzionamento in seguito.
2). E ancora una cosa: fa male al corpo se l'ho “avvelenato per 3 settimane” e ora smetto. Non sarebbe molto brutto per lui? Il mio ginecologo, quando stavo per sottopormi a Novoring, mi disse che dovevo aspettare almeno 3 mesi e che non potevo smettere così. Ma non sono sicuro che la sua opinione sia incondizionatamente corretta...
1) Le ovaie sane non si addormentano. Possono “addormentarsi” solo se ci sono stati problemi in primo luogo.
2) ricostruire avanti e indietro, ovviamente, non va bene, ma non accadrà nulla di critico in 1 esecuzione per 1 ciclo. 3 mesi sono un periodo di adattamento, cioè La maggior parte degli effetti collaterali si manifestano (se si manifestano) durante questo periodo e, entro un periodo di 3 mesi, molti di essi possono scomparire. Quelli. se vuoi usare l'anello (così come le pillole), ma ci sono “piccoli difetti non critici”, allora dovresti aspettare 3 mesi con la possibilità che scompaiano. Ma non vi è alcun obbligo di utilizzarlo per almeno 3 mesi.
Questo ovviamente va bene, ma ho davvero paura di aumentare di peso!!!
Il fatto è che il mio peso è rimasto stabile per molto tempo: 53 kg. Dopo 3 settimane di utilizzo dell'anello, è diventato 54,5 - 55 (ripeto ancora una volta, il mio peso è sempre stato lo stesso).
Sì, capisco che 1,5-2 kg sono una cazzata. Ho solo paura che tutto peggiori... Lavoro in ufficio, ho una vita sedentaria, avere un figlio mi permette solo 2 pasti a settimana. andare in palestra....per questo ho paura che il corpo, con una vita sedentaria, inizi a guadagnare molto con l'arrivo degli ormoni...
Ti sei ripreso dal ring?
Il punto principale in questo non sono gli ormoni, ma uno stile di vita sedentario.
E più o meno 1,5-2 kg sono davvero una cazzata (cenare abbondantemente un paio di volte o fare fitness per un paio di giorni e una tale deviazione di peso in qualsiasi direzione è garantita).