Idropericardio: una malattia o una complicazione? Idropericardio (idropisia del cuore): perché appare e come identificare i sintomi? Idropericardio locale
La pericardite è un'infiammazione della membrana pericardica (sacco), il più delle volte derivante da infezioni, infarto o processi reumatici. La patologia è abbastanza comune e non sempre viene diagnosticata durante la vita del paziente. Nella pratica dell'anatomia patologica, l'autopsia rivela fino al 6% di tutti i casi di malattia sofferti in età diverse.
Il pericardio stesso è una membrana sottile, ma elastica e relativamente densa in cui si trova il cuore. Protegge l'organo dal resto del contenuto del torace, ne previene lo spostamento e l'eccessivo allungamento sotto carico e favorisce il normale riempimento delle cavità con il sangue.
La struttura del pericardio è composta da due strati e una cavità tra di loro, riempita con un liquido speciale. Questo lubrificante, simile nella composizione al sangue umano, viene prodotto dall'interno della calotta per facilitarne l'attrito con l'esterno durante il movimento. Normalmente il volume di questo fluido lubrificante è di 25-30 ml, ma con alcuni tipi di infiammazioni la sua quantità può aumentare fino a diversi litri.
Con la pericardite, la sierosa del cuore cambia come segue:
- aumenta la permeabilità e il lume dei vasi di alimentazione;
- si verifica un'infiltrazione leucocitaria;
- gli strati pericardici si calcificano;
- Dopo la deposizione della fibrina inizia la formazione delle aderenze.
L’eccesso di liquidi e il tessuto cicatrizzato esercitano pressione sul cuore, rendendone difficile il funzionamento.
L'infiammazione della membrana sierosa può essere una manifestazione di un'altra malattia o una conseguenza di lesioni e patologie degli organi viscerali. A causa degli elevati rischi di complicanze e morte, il trattamento della pericardite è spesso di fondamentale importanza.

Le principali cause di infiammazione
La pericardite cardiaca può essere di natura infettiva o non infettiva. Le cause comuni di patologia sono malattie virali, tubercolosi e processi reumatici. In quest'ultimo caso, la lesione non colpisce solo il pericardio, ma anche il rivestimento interno del cuore e del miocardio.

- Lesioni al torace (ferite aperte, costole rotte). L'infezione può penetrare direttamente nel sacco pericardico - attraverso danni alla pelle durante un impatto - o successivamente.
- Patologie cardiache e vascolari. La pericardite può essere una complicazione dell'infiammazione del muscolo e del rivestimento interno del cuore (gli agenti patogeni si spostano nell'area adiacente), così come l'infarto e la dissezione aortica. L'infiammazione si sviluppa in risposta alla formazione di un'estesa area necrotica.
- Chirurgia cardiaca.
- Oncologia. È più tipico per il decorso del cancro del polmone, della neoplasia mammaria, della leucemia e del melanoma.
- Disturbi metabolici (gotta, uremia, insufficienza renale cronica). La pericardite uremica si sviluppa a causa dell'irritazione degli strati della membrana da parte dei cristalli di urea.
- Disturbi endocrini (eccesso di colesterolo nel sangue, ipotiroidismo), gravidanza.
- Rigonfiamento. Le interruzioni sistemiche nell'emodinamica del corpo portano all'accumulo di lubrificante liquido nella cavità pericardica e alla compressione del cuore.
- Varie patologie del sacco pericardico (cisti, protrusioni parietali).
- Danni da radiazioni.
Ulteriori fattori di rischio sono gli stati di immunodeficienza (AIDS), la terapia con farmaci antinfiammatori ormonali, la tossicodipendenza, l'alcolismo, nonché le malattie del sistema circolatorio e i cambiamenti della pressione sanguigna, che portano all'accumulo del mezzo nutritivo all'interno del pericardio.
Classificazione della malattia
La pericardite viene classificata in primaria e secondaria. La malattia è anche divisa in tipi e tipologie in base alla localizzazione (alla base del cuore e generale), alla durata e all'eziologia.
Tipi di pericardite per eziologia
La classificazione della malattia del sacco cardiaco per origine determina la causa principale o l'agente eziologico della malattia. Secondo Gogin, la pericardite è divisa in:

- Infettive (virali, batteriche aspecifiche e specifiche, reumatiche, tubercolari, rickettsie, fungine, causate da protozoi). Nei bambini di età inferiore a 3 anni, la causa dell'infiammazione è spesso un'infezione streptococcica generalizzata, nei bambini di età superiore a questa età e negli adulti - malattie virali e altre malattie batteriche.
- Non infettivi (traumatici, radioattivi, allergici, neoplastici, uremici, epistenocardiaci, nonché quelli derivanti da malattie del sangue e del tessuto connettivo, scorbuto, terapia ormonale).
- Idiopatico (in assenza di una causa sottostante identificata, molto spesso di natura virale).
La pericardite ha i seguenti codici ICD-10: I30-I32 per tutti i tipi di patologia, eccetto quella reumatica (quest'ultima è determinata dal numero I01.0).
Processo acuto
La pericardite che dura fino a 6 mesi è chiamata acuta o è divisa in due gruppi: acuta (fino a 6 settimane) e subacuta. I processi infiammatori che si verificano rapidamente sono classificati in:
- Secco (fibrinoso). Un eccesso di afflusso di sangue al pericardio porta alla fuoriuscita di fibrina nello spazio interfogliare. Il volume dell'essudato è insignificante.
- Essudato (essudativo). Si verifica con l'accumulo di liquido nella cavità della conchiglia. Il versamento può essere sieroso-fibrinoso, purulento o emorragico (sanguinoso).
Le cellule del sangue (leucociti di vario tipo, eritrociti) si trovano sempre nel fluido patologico.
La pericardite acuta provoca spesso il tamponamento cardiaco. Un volume significativo di essudato provoca un aumento della pressione tra gli strati della membrana, che può portare a malfunzionamenti dell'intero organo.
Sottotipi di pericardite cronica
 Anche i processi infiammatori che durano più di sei mesi sono suddivisi in diversi tipi:
Anche i processi infiammatori che durano più di sei mesi sono suddivisi in diversi tipi:
- essudativo.
- Adesivo (adesivo). Sono una conseguenza della pericardite da versamento, quando lo stadio di formazione del fluido progredisce fino alla formazione di tessuto di granulazione e aderenze. I processi adesivi si dividono in:
- Asintomatico;
- Con funzionalità d'organo compromessa (CHF);
- Con calcificazione (“cuore di conchiglia”);
- Con aderenze all'interno della membrana o con organi circostanti;
- Costrittivo. A causa della compattazione della membrana con tessuto fibroso e composti di calcio, il riempimento delle cavità cardiache durante la diastole è limitato.
- Con la formazione di granulomi infiammatori.
- Adesivo essudativo.
Esistono poi alcune patologie che convenzionalmente vengono chiamate “pericarditi non infiammatorie”. Questi includono:

- Idropericardio. Accumulo di essudato nelle malattie complicate da CHF.
- Emopericardio. La presenza di sangue nel pericardio a causa di un danno o di un aneurisma del cuore.
- Chilopericardio. Accumulo di linfa tra le foglie.
- Pneumopericardio. Aria che entra nella cavità pericardica dalla ferita.
- Accumulo di essudato con uremia, mixedema.
Un gruppo separato comprende malformazioni del pericardio e processi di tumorigenesi.
Sintomi di pericardite
Nella pericardite fibrinosa acuta, i sintomi sono i seguenti:
- Dolore pressante che si irradia al cingolo scapolare, al braccio, al collo. Può essere sordo o acuto, come l'angina o un infarto, ma dura molto più a lungo, aumenta gradualmente e non diminuisce con i nitrati. Il disagio aumenta quando ci si sdraia, si deglutisce, si tossisce o si fa un respiro profondo.
- Respirazione frequente.
- Sensazione di battito cardiaco.
- Debolezza generale
- Tosse senza secrezioni.
- Rumore di attrito dei fogli di membrana durante l'auscultazione.
La pericardite da versamento, di regola, si manifesta con segni più evidenti:

- Grave compressione, dolore nella zona del torace.
- Fiato corto.
- Problemi di deglutizione dovuti al restringimento dell'esofago.
- Singhiozzo dovuto alla compressione del nervo frenico.
- Temperatura in aumento.
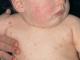
- Gonfiore del viso, del collo e del torace, protrusione delle vene del collo, aumento del volume del fegato, in casi avanzati – ascite e aumento delle dimensioni della milza.
- Cianosi e pallore.
- Levigare gli spazi tra le costole.
- Grave affaticamento, perdita di peso e, meno comunemente, mal di testa.
Diagnosi della malattia
Se sospetti una pericardite, è importante sapere non solo di cosa si tratta e quali complicazioni può causare, ma anche conoscere l'elenco degli studi. È particolarmente necessario effettuare tempestivamente una diagnosi corretta in caso di versamento e malattia di origine tumorale. L'esame differenziale viene effettuato con infarto miocardico e infiammazione dei suoi tessuti. La diagnosi consiste nelle seguenti fasi:
- prendere l'anamnesi;
- esame (percussioni, ascolto dei soffi cardiaci e palpazione degli organi);
- analisi di biomateriali;
- ricerca sull'hardware.
Diagnostica di laboratorio
L'elenco dei metodi diagnostici informativi per i biomateriali comprende:
- Emocromo e biochimica del sangue. Caratteristico è l'aumento di tutti gli indicatori che indicano l'infiammazione (concentrazione di leucociti, proteina C-reattiva, velocità di sedimentazione delle cellule del sangue). I singoli segni possono indicare la causa principale o le complicazioni del processo.
- Analisi generale delle urine e sua biochimica.
- Esami del sangue specifici (per ormoni tiroidei, concentrazione di anticorpi, test reumatici).
- Analisi microbiologica dell'essudato, antibiogramma.
- Citologia di un campione bioptico o di fluido raccolto durante la puntura.
Metodi di ricerca hardware
Il metodo diagnostico più semplice è un ECG. L'infiammazione fibrinosa è caratterizzata dall'elevazione del segmento ST; con il progredire della malattia, l'onda T può spostarsi al di sotto dell'isolina. La malattia può essere distinta da un infarto per l'assenza di patologie del complesso QRS e dell'onda T separatamente sul cardiogramma. Nell'elettrocardiogramma di un paziente con versamento, si osserva una notevole diminuzione dell'attività elettrica del cuore dovuta a distorsione da parte del fluido. I disturbi del ritmo sono generalmente assenti.
 Su FCG, la pericardite è indicata da fluttuazioni ad alta frequenza, soffi diastolici e sistolici, che non sono una conseguenza del lavoro del miocardio.
Su FCG, la pericardite è indicata da fluttuazioni ad alta frequenza, soffi diastolici e sistolici, che non sono una conseguenza del lavoro del miocardio.
Una radiografia dell'area cardiaca consente di vedere i cambiamenti nella configurazione delle ombre dell'organo. Con l'infiammazione del versamento, il contorno diventa più arrotondato (nelle malattie croniche, triangolare o “a forma di bottiglia”) e la pulsazione si indebolisce. In presenza di aderenze e calcificazioni il quadro può risultare poco chiaro, immobile durante il movimento e la respirazione, con evidenti depositi calcarei.
L'ecografia del cuore è più informativa dell'esame radiografico.
Un segno diagnostico di infiammazione della membrana è la separazione degli strati pericardici vicino alla parete posteriore del ventricolo sinistro. L'accumulo pronunciato di essudato si esprime in un'espansione di 20 mm o più. Normalmente, la separazione è inferiore a 5 mm.
Un aumento del volume del pericardio e la presenza di depositi calcarei possono essere indicati anche nell'interpretazione di TC e RM del cuore. Questi studi sono prescritti se si sospetta un'eziologia tumorale della malattia.
Il più informativo dalle fasi iniziali della malattia per qualsiasi tipo di pericardite è l'EchoCG. Su di esso si notano accumuli di liquido anche di volume minimo (a partire da 15 ml), nonché ipertrofia delle foglie, presenza di aderenze e neoplasie, alterazioni dei movimenti cardiaci.
Metodi di trattamento
Il regime di trattamento per l'infiammazione dipende dal tipo e dall'eziologia. Se il volume del versamento è piccolo, viene prescritto un ciclo di farmaci; se esiste il rischio di tamponamento cardiaco, si consiglia un intervento chirurgico, seguito dal supporto farmacologico.
Terapia farmacologica
 Il decorso della pericardite è facilitato dal trattamento con i seguenti farmaci:
Il decorso della pericardite è facilitato dal trattamento con i seguenti farmaci:
- FANS (Aspirina, Indometacina, Lornoxicam).
- Analgesici (Pentazocina, Tramadolo). I farmaci narcotici vengono utilizzati in forme gravi per alleviare rapidamente il dolore intenso.
- Diuretici (“Furosemide”).
L'infiammazione sottostante viene trattata con farmaci antinfiammatori ormonali, ad esempio il Prednisolone. Per prevenire le ricadute, viene prescritta la colchicina.
A seconda della malattia primaria, al paziente può anche essere prescritto:
- Antibiotici (vancomicina, benzilpenicillina, amoxiclav).
- Farmaci antifungini (flucitosina, amfotericina B).
- Farmaci antitubercolari (isoniazide, rifampicina).
- Citostatici (per neoplasie).
- Emodialisi.
- Statine, terapia sostitutiva.
- Immunoterapia (interferoni intrapericardici per il virus Coxsackie, immunoglobuline endovenose per adenovirus, parvovirus, citomegalovirus).
Operazioni chirurgiche
Vengono eseguiti i seguenti tipi di interventi chirurgici:
- Pericardiectomia (rimozione della membrana, preservando solo la parete posteriore o solo alcune aree).
- Puntura del sacco pericardico (eseguita per raccogliere biomateriale, rimuovere il versamento dalla cavità e somministrare farmaci).
- Interventi per eliminare la causa principale o le manifestazioni della malattia (resezione della neoplasia, chiusura di difetti traumatici o fistole purulente).
- Intervento palliativo (formare una finestra tra pericardio e pleura per rimuovere l'essudato in caso di neoplasia aggressiva).
In alcuni casi (per i reumatismi e per stimolare il sistema immunitario) viene prescritta l'autoemoterapia.
Ricette tradizionali per il trattamento a casa
Le infusioni medicinali possono essere utili per la pericardite fibrinosa. Alcuni di essi hanno un debole effetto antimicrobico, antinfiammatorio, immunostimolante, tonico e diuretico, che accelera il recupero.
Nel trattamento dell'infiammazione secca vengono utilizzati:

È impossibile curare la pericardite, così come l'esacerbazione della causa principale del processo, con l'aiuto di ricette popolari, e i tentativi, soprattutto se la malattia si è sviluppata in un bambino, sono mortali.
Misure di prevenzione
Non esistono raccomandazioni universali per prevenire lo sviluppo della malattia. Esiste solo la possibilità di una prevenzione secondaria e anti-recidiva dell'infiammazione. Consiste in visite regolari a un cardiologo (se necessario, reumatologo, fisiatra, specialista in malattie infettive, allergologo), monitoraggio dell'ecocardiografia, ECG, pressione diastolica e sistolica, nonché igiene dei focolai di infezione nella pericardite cronica.
Per evitare un aumento del volume dell'essudato durante e dopo il trattamento, il medico può anche raccomandare una dieta a basso contenuto di sale.
Previsione
L'aspettativa di vita dei pazienti dipende dalla tempestività della terapia e dal tipo di pericardite. Se non trattata, la probabilità di morte può arrivare fino al 95%. Il più alto rischio letale è caratteristico della pericardite purulenta, emorragica e costrittiva con sviluppo di insufficienza cardiaca.
L'idropericardio è anche chiamato idropisia del sacco pericardico o semplicemente idropisia del cuore. Il nome ha due radici: idro e pericardio. È chiaro che la prima parte si riferisce ad un certo liquido. E la seconda parte (pericardio) è una membrana esterna a due strati, chiamata appunto sacco cardiaco (o pericardio).
Tra gli strati del sacco cardiaco (pericardio ed epicardio) si trova normalmente un piccolo volume di liquido non infiammatorio. Il volume consentito di liquido nel pericardio non interferisce con il normale funzionamento del cuore. Non si osservano sintomi patologici.
Ma diverse patologie possono portare a un accumulo significativo di questo fluido, che influirà immediatamente sul benessere di una persona. Un volume eccessivo di liquido complicherà il lavoro del cuore, che si manifesterà esternamente sotto forma di mancanza di respiro, aumento della pressione venosa con possibile ristagno di sangue negli organi.
L'idropericardio è una patologia del sacco pericardico, caratterizzata dall'accumulo di trasudato (liquido non infiammatorio) al suo interno. Idropericardio – chiamato anche con sinonimi come idrocele del cuore, idrocele del sacco pericardico.
Un tale processo patologico non è una malattia indipendente, ma una conseguenza di altre malattie. Ciò è confermato dal fatto che l'idropericardio non ha un codice secondo l'ICD 10, ma è registrato sotto altri tipi di pericardite con il codice I31.
Per riferimento. Il sacco pericardico è costituito da due strati, uno dei quali è il pericardio: lo strato parietale esterno del cuore che, insieme allo strato interno viscerale (epicardio), forma il pericardio stesso.
Il pericardio è costituito da due strati: il fibroso esterno e il sieroso interno. Nel tessuto sieroso viene prodotto un fluido di una certa composizione che riempie lo spazio tra l'epicardio e il pericardio. In sostanza, un tale liquido è un lubrificante naturale che facilita l'attrito.
Le principali funzioni del pericardio sono:
- Funzione di supporto, grazie alla quale il cuore non si allunga eccessivamente e lo mantiene in determinate posizioni.
- Mantenimento della pressione tissutale.
- Idratante: riduce l'attrito durante la contrazione del cuore.
In una persona sana, la cavità pericardica contiene normalmente fino a 80 ml di un liquido trasparente, non infiammatorio, chiamato trasudato, che contiene cellule del sangue, fibrina, proteine e cellule endoteliali.
In caso di sviluppo di processi patologici e esposizione a fattori sfavorevoli, il volume di tale fluido aumenta fino a 1000 ml, causando edema pericardico.
Attenzione. Nelle malattie gravi, nella cavità pericardica è presente anche l'essudato, un fluido infiammatorio, che porta allo sviluppo dell'infiammazione del sacco pericardico, chiamata idropericardite.
Classificazione
A seconda della quantità di volume di trasudato che si accumula nel sacco pericardico, l'idropericardio è:
- Piccolo - con un volume di liquido non superiore a 100 ml.
- Moderato: la quantità di liquido accumulato non supera i 500 ml.
- Grande – volume del trasudato pari o superiore a 500 ml.
Il trasudato può differire in natura:
- L'emopericardio è un accumulo di sangue nella cavità pericardica, tipico dell'infarto miocardico, della rottura dei vasi che nutrono il tessuto pericardico, delle lesioni e di grandi accumuli di tessuto adiposo attorno al cuore.
- Chilopericardio: se si verifica la compressione dei dotti linfatici, ciò provoca un deflusso linfatico compromesso. Questo processo porta all'accumulo di liquido linfatico nella cavità pericardica.
- Piopericardio: sudorazione e accumulo di pus nel sacco pericardico.
Leggi anche sull'argomento
Cos'è la miocardite, sintomi e trattamento
Cause dell'idropisia del cuore
 La base per lo sviluppo dell'idropericardio sono i disturbi emodinamici persistenti, in particolare con manifestazioni congestizie, cancro e sindrome emorragica.
La base per lo sviluppo dell'idropericardio sono i disturbi emodinamici persistenti, in particolare con manifestazioni congestizie, cancro e sindrome emorragica.
Il fattore più sfavorevole, che è un indicatore dello sviluppo dell'ultimo stadio dell'idropericardio con la presenza di grandi volumi di liquido, è considerato l'insufficienza cardiaca cronica e altre malattie del sistema cardiovascolare nella fase di scompenso.
Le seguenti ragioni per lo sviluppo dell'idropericardio sono:
- Malattie autoimmuni – reumatoidi. Artrite, lupus eritematoso sistemico, sindrome di Reiter, spondilite anchilosante.
- Complicazioni dopo interventi chirurgici: lo sviluppo di sanguinamento e l'aggiunta di infezioni portano allo sviluppo dell'idropericardio. Questo processo si trasforma rapidamente in emopericardio e piopericardio.
- Lesioni al torace nella zona del cuore portano all'accumulo di trasudato nel sacco pericardico.
- Malattie del sangue, anemia, miocardite, nefrite di varie eziologie, infiammazione del tratto genito-urinario, tubercolosi, cachessia, tumori maligni, radiazioni possono anche causare lo sviluppo dell'idropericardio.
- La rottura della ghiandola tiroidea e altri disturbi endocrini spesso causano idropisia cardiaca.
- Uso a lungo termine di farmaci antinfiammatori non steroidei e vasodilatatori.
- Gravidanza: sebbene rari, ci sono casi in cui l'idropericardio si sviluppa durante la gravidanza.
Importante! Sono stati registrati casi, soprattutto negli anziani, di sviluppo di idropericardio senza motivo apparente.
Come avviene l'accumulo del trasudato?
Lo sviluppo di malattie nel corpo che portano allo sviluppo di edema, uno squilibrio dei composti proteici e disturbi elettrolitici portano all'accumulo di liquido nella cavità pericardica, così come in altre cavità del corpo.Di norma, i processi patologici portano all'accumulo di trasudato di circa 300 ml, ma i suoi volumi sono spesso determinati in 1000 ml o più. Se la quantità di liquido inizia ad aumentare, questo, di regola, indica lo sviluppo dell'infiammazione, che porta alla formazione di essudato. Ciò può accadere in qualsiasi fase della malattia. Pertanto, la combinazione di trasudazione ed essudazione porta alla presenza di grandi volumi di liquido nella cavità pericardica.
Importante! Segni come l'assenza di sviluppo parallelo di idrotorace e ascite ti aiuteranno a non perdere lo sviluppo del processo infiammatorio.
Sintomi di idropisia del sacco pericardico
In caso di accumulo di trasudato in piccoli volumi, i sintomi della malattia possono essere assenti per lungo tempo fino a quando il volume del fluido non inizia ad aumentare.
Quando il suo volume aumenta da 80 ml o più, iniziano a comparire i segni clinici.
I sintomi iniziali dell'idropericardio nei pazienti sono:
- Debolezza generale, affaticamento.
- Mancanza di respiro costante, che non dipende dall'attività fisica.
- La comparsa di un dolore pressante dietro lo sterno, che si intensifica quando ci si piega in avanti. Tale dolore è prolungato, poiché si verifica la compressione delle arterie coronarie e si sviluppa l'ischemia miocardica.
- Soffocamento di natura parossistica.
- Gonfiore del viso, degli arti superiori, dei piedi e delle gambe.
- Protrusione delle vene del collo.
- Tachicardia, che viene costantemente registrata.
- Diminuzione della pressione sanguigna.
Con un aumento del contenuto del trasudato, le condizioni dei pazienti peggiorano e si sviluppano i seguenti sintomi:
- Appare il singhiozzo, la compressione dell'esofago porta all'interruzione del processo di deglutizione.
- La debolezza sta crescendo.
- La pesantezza e il dolore al petto si intensificano.
- Il cuore aumenta di dimensioni.
- La mancanza di respiro non diminuisce a riposo, la frequenza respiratoria raggiunge i 30 al minuto.
- C'è ristagno di sangue negli organi interni.
- Cianosi delle mucose e della pelle.
- La pelle si ricopre di sudore freddo e appiccicoso.
- I pazienti si agitano a causa della paura della morte.
- Una diminuzione della pressione sanguigna può portare alla perdita di coscienza.
Importante! Per evitare lo sviluppo del tamponamento cardiaco, anche al minimo segno della malattia, è necessaria l'assistenza medica. La mancanza di trattamento, anche con il minimo peggioramento delle condizioni del paziente, porta alla morte.
Idropericardio nei bambini
 La ragione per lo sviluppo di una condizione come l'idropericardio nel feto è un disturbo dello sviluppo nel periodo prenatale dovuto alla formazione di un diverticolo ventricolare sinistro, che porta all'accumulo di liquido nella cavità pericardica, nonché alla prematurità. Anche nella fase di formazione delle cavità cardiache, la debolezza della parete all'apice del muscolo cardiaco porta allo sviluppo dell'idropericardio.
La ragione per lo sviluppo di una condizione come l'idropericardio nel feto è un disturbo dello sviluppo nel periodo prenatale dovuto alla formazione di un diverticolo ventricolare sinistro, che porta all'accumulo di liquido nella cavità pericardica, nonché alla prematurità. Anche nella fase di formazione delle cavità cardiache, la debolezza della parete all'apice del muscolo cardiaco porta allo sviluppo dell'idropericardio.
L'accumulo e la ritenzione di liquidi nel rivestimento atriale sono chiamati idropericardite o idropisia cardiaca. Questa è una condizione pericolosa che non può essere ignorata. Parleremo ulteriormente delle cause della malattia, dei sintomi e dei metodi di trattamento.
Cos'è l'idropericardite?
I medici chiamano patologia cardiaca, in cui il liquido in eccesso si accumula nello spazio tra i lobi del pericardio idropericardite. Si tratta di una malattia cardiaca non infiammatoria che viene regolarmente diagnosticata in persone di diverse età: sia adulti che bambini.
In assenza di deviazioni, normalmente, una persona sana contiene uno speciale fluido lubrificante in una quantità non superiore a 30-50 ml tra le placche pericardiche. Se il volume di questo liquido aumenta, stiamo parlando di gravi violazioni alle quali dovrebbe essere prestata la dovuta attenzione.
Quanto è pericoloso?
Un leggero aumento della quantità di liquido tra gli strati pericardici non interferisce con il normale funzionamento del cuore. In questo caso, i pazienti praticamente non avvertono alcun disagio e non si lamentano del deterioramento della salute.
Nel caso di idropericardite moderata e grave, si verifica la compressione del muscolo cardiaco. Il grado estremo di tale compressione è chiamato tamponamento cardiaco. Quest'ultimo porta all'interruzione del normale funzionamento dell'organo e provoca una condizione chiamata "insufficienza cardiaca". Questa patologia è pericolosa a causa della sua rapida progressione. Se il trattamento chirurgico prematuro, il tamponamento può essere fatale.
Ragioni per lo sviluppo
I seguenti motivi principali possono provocare lo sviluppo della malattia:
- Chirurgia cardiaca. Spesso terminano con un'infezione, che si verifica nel periodo postoperatorio e porta a problemi nella zona pericardica (accumulo di essudato). Oppure favorisce l'accumulo di sangue nel pericardio.
- Lesione al cuore. Con un grave livido nell'area del cuore, può verificarsi un processo infiammatorio che può provocare l'accumulo di liquido in eccesso nell'area pericardica.
- Insufficienza cardiaca cronica. Una delle principali cause di idropisia del cuore, che indica una forma avanzata della malattia di base.
Altre cause di idropericardite:
- reazioni allergiche;
- anemia;
- esaurimento generale, anoressia;
- alcune patologie congenite del sistema cardiovascolare;
- tumori;
- processi stagnanti;
- patologie renali.
A volte l'idropericardite si verifica per ragioni sconosciute, in cui non è possibile determinare esattamente cosa ha causato l'accumulo di liquido nel cuore.

Forme e fasi
Come già accennato, nello spazio tra le foglie del sacco atriale possono accumularsi quantità variabili di liquido:
- una piccola quantità di liquido - meno di 100 ml;
- moderata quantità di liquido – da 100 a 500 ml;
- grande presenza di liquido - più di 500 ml.
La medicina conosce casi in cui nel cuore si accumula fino a 1 litro di liquido non infiammatorio.
La quantità di liquido accumulato nel pericardio determina la divergenza degli strati pericardici. La norma è considerata una discrepanza entro 5 mm. A seconda del grado di questa discrepanza, la medicina distingue 3 stadi dell'idropericardite:
- iniziale – leggera discrepanza da 6 a 10 mm.
- moderato – da 10 a 20 mm;
- pronunciato - più di 20 mm.
Abbiamo già detto che nel cuore possono accumularsi diversi tipi di liquidi. A questo proposito, esistono 2 tipi di idropericardite:
- chilopericardite: linfa, essudato, ecc. si accumulano nel rivestimento atriale;
- emopericardio – diagnosticato rilevando il sangue nel pericardio.
Sintomi di idropericardite
Non appena il liquido inizia ad accumularsi nel cuore, il paziente avverte i primi sintomi della malattia. La principale è la disfunzione cardiaca, che si manifesta:
- costante mancanza di respiro;
- dolore dietro lo sterno (aumenta con l'attività fisica e il piegamento in avanti);
- gonfiore delle mani, del collo e del viso;
- sensazione regolare di mancanza d'aria;
- gonfiore delle gambe;
- battito cardiaco accelerato;
- aumento della pressione sanguigna.
I suoni cardiaci del paziente diventano deboli e ovattati.
Se l'idropisia del cuore raggiunge dimensioni impressionanti, si sviluppano tamponamento e insufficienza cardiaca acuta, quindi questa complicazione si manifesta con sintomi gravi:
- sensazione di pesantezza al petto;
- sudorazione fredda abbondante;
- battito cardiaco accelerato;
- l'emergere della paura della morte;
- debolezza generale e malessere;
- un forte calo della pressione sanguigna (fino allo svenimento);
- respirazione rapida;
- sovraeccitazione psico-emotiva.
I disturbi nello sviluppo del miocardio ventricolare sinistro portano a una condizione così pericolosa come l'idropericardite nel feto. Di conseguenza, il liquido inizia ad accumularsi nel cuore del nascituro. Come negli adulti, anche nei feti, nei neonati e nei bambini la patologia può causare tamponamento cardiaco con tutte le conseguenze che ne conseguono.
Per prevenire lo sviluppo di questa deviazione, si raccomanda alla donna incinta di sottoporsi a un monitoraggio costante da parte di uno specialista con cardiografia fetale periodica. Se l'idropericardite viene comunque diagnosticata nel feto, potrebbe essere necessaria una procedura complessa: la puntura pericardica. Quest'ultimo è irto di gravi complicazioni per il feto e per la donna incinta stessa a causa dell'aumento del rischio di lesioni.

L'idropericardite in un feto, neonato o bambino è sempre una condizione pericolosa che richiede una diagnosi urgente e un trattamento di emergenza, poiché rappresenta una vera minaccia per la vita di un piccolo paziente.
Idropisia nelle donne in gravidanza
Oggi la medicina ufficiale non conferma la relazione tra la gravidanza e l'insorgenza di una malattia come l'idropericardite. Il concepimento e la gestazione di per sé non contribuiscono in alcun modo all'insorgenza e allo sviluppo di patologie pericardiche. Nonostante ciò, molto spesso nel 2o e 3o trimestre, alle donne incinte viene diagnosticata un'idropericardite lieve o moderata.
Forme gravi di idropisia durante la gravidanza sono rare.
Molto spesso, una patologia precedentemente non rilevata si manifesta proprio in un momento in cui una donna si trova in una posizione speciale e appare sullo sfondo di un aumento del volume del sangue circolante nel corpo.
Il medico seleziona il regime terapeutico ottimale per la donna incinta, tenendo conto del suo status speciale. Poiché non tutti i farmaci e le procedure indicati per l'idropericardite possono essere approvati per l'uso durante la gravidanza.
Molto spesso, l'idropericardite rilevata nelle donne incinte viene trattata con successo con rischi minimi sia per la donna che per il feto.
Diagnostica
Per fare una diagnosi, il medico raccoglie l'anamnesi, analizza i reclami del paziente, i sintomi della malattia e prescrive anche un ulteriore esame:
- Ecocardiografia.È un modo importante per diagnosticare l'idropericardite e consente di determinare:
- volumi di fluido tra le pareti del pericardio;
- stadio della patologia.
- Test di laboratorio. Un esame del sangue per la biochimica, così come esami generali del sangue e delle urine, consentono di valutare le condizioni del corpo del paziente, determinare la presenza di un processo infiammatorio concomitante e formulare ipotesi sulle cause profonde dello sviluppo della patologia.
- Radiografia. Fornisce dati riguardanti le condizioni generali degli organi del torace.
Se durante l'ecocardiografia è stato determinato che l'idropericardite è nell'ultimo stadio o in forma grave, al paziente può essere prescritta una puntura diagnostica del pericardio.
Trattamento dell'idropericardite
Eventuali metodi di trattamento per l'idropericardite vengono selezionati individualmente per ciascun paziente, tenendo conto:
- fasi della malattia;
- salute generale;
- presenza di malattie concomitanti.
La quantità di liquido accumulato nel cuore è insignificante (non significativamente superiore alle norme stabilite)? Al paziente viene consigliata una terapia conservativa. In alcuni casi, il medico non prescrive alcun trattamento al paziente, ma sceglie un approccio attendista: monitorare le condizioni del paziente e la quantità di liquido nel pericardio.
Se il medico stabilisce che il trattamento dell'idropericardite è ancora necessario, si raccomanda di eseguirlo in ambiente ospedaliero.
Terapia farmacologica. Lo scopo principale della procedura è eliminare la causa principale che ha causato l'idropisia del cuore. Molto spesso, la patologia viene trattata con diuretici.

Chirurgia. Nell'ultimo stadio più grave dell'idropericardite, viene eseguito l'intervento chirurgico: puntura pericardica. Questa procedura è associata a determinati rischi per il paziente, quindi viene sempre eseguita sotto la supervisione di un'ecografia o di un'ecocardiografia.
Lo scopo della puntura è ridurre il volume del liquido accumulato nell'area pericardica e ottenere materiale per la successiva ricerca.
Usando i rimedi popolari, è improbabile che tu possa liberarti completamente dell'idropisia del cuore. Tuttavia, è ancora possibile ridurre leggermente la quantità di liquido accumulato nella zona pericardica utilizzando:
- Decotto di radice di sambuco nero. Versare due cucchiai di radici di sambuco tritate in 1 litro d'acqua e portare a ebollizione. Far bollire finché il liquido non si sarà ridotto di volume della metà. Prendi il decotto risultante per via orale tre volte al giorno prima dei pasti, mezzo bicchiere. Il corso del trattamento è di 2 mesi.
- Tintura di vino bianco con radici di assenzio. Si prepara così: versare due bicchieri di foglie secche di assenzio in 1 litro di vino bianco e lasciare fermentare al buio per 7 giorni. Filtrare il composto e assumere 50 g di tintura prima di ogni pasto per un mese.
- Decotto di corteccia di sambuco rosso. Versare un bicchiere di corteccia tritata in 1 litro d'acqua e metterlo a bagnomaria per 30 minuti. Successivamente filtrare e assumere per via orale 100 ml al giorno, suddivisi in 2-3 dosi.
Previsione
Poiché l'idropericardite è una conseguenza di una serie di altre malattie, la prognosi dipenderà per il 95% dalle cause alla base della patologia.
Con quanta rapidità e successo puoi sbarazzarti del disturbo principale, la prognosi per sbarazzarti dell'idropisia del cuore sarà così positiva.
Di non piccola importanza per la prognosi della malattia è lo stile di vita del paziente, nonché la volontà di seguire rigorosamente tutte le istruzioni e raccomandazioni del medico curante.
Prevenzione
La prevenzione dell'idropericardite si riduce alla prevenzione di malattie che possono causare edema cardiaco. Per ridurre il rischio di idropisia, i medici raccomandano:
- trattare tempestivamente patologie come lo scompenso cardiaco ed evitare che la malattia diventi grave;
- evitare un'attività fisica eccessiva;
- trascorrere regolarmente del tempo all'aria aperta;
- praticare sport (ideale per i malati di cuore - passeggiate nel parco, ciclismo tranquillo).
Come puoi vedere, l'idropericardite è una condizione pericolosa che minaccia la vita del paziente, che può svilupparsi sullo sfondo di un gran numero di cause sottostanti. La malattia ha sintomi pronunciati solo nelle fasi successive. Ecco perché è estremamente importante individuare il problema il prima possibile e sottoporsi a un trattamento completo per evitare gravi complicazioni.
Un tipo di malattia cardiaca infiammatoria, il versamento pericardico, può portare a complicazioni potenzialmente letali. Il rapido accumulo di liquido nel sacco pericardico porta alla compressione (tamponamento) e. La comparsa di versamento pericardico è possibile in qualsiasi fase della vita di una persona, durante lo sviluppo intrauterino e nell'età adulta. L'idropericardio nel feto appare durante la malattia emolitica, sullo sfondo di una grave infezione intrauterina e durante la formazione di malformazioni congenite. Negli adulti le cause principali sono infezioni, malattie cardiache acute e tumori.
Pericardio: valori normali
Il sacco pericardico è una membrana pericardica di tessuto elastico, costituita da 2 strati: l'epicardio interno e il pericardio esterno. Tra di loro c'è sempre del liquido (non più di 50 ml), che fornisce le seguenti funzioni:
- fissaggio;
- idrostatico (livellamento e ridistribuzione delle forze idrostatiche);
- protettivo (prevenendo l'espansione acuta delle camere cardiache).
Un leggero aumento del liquido pericardico (fino a 80 ml) non pregiudica in alcun modo la salute umana, soprattutto se il versamento si accumula lentamente. Un rapido aumento dell'essudato fino a 200 ml porta a condizioni potenzialmente letali.
Varianti di pericardite
L'idropericardio nell'uomo è una delle forme di malattia infiammatoria del sacco pericardico. Esistono 3 tipi di pericardite:
- speziato;
- essudativo (essudativo);
- costrittivo (spremitura).
La pericardite acuta è caratterizzata da infiammazione secca, quando non c'è liquido in eccesso nel sacco pericardico e nella forma costrittiva si forma ispessimento e fusione degli strati cardiaci con mancanza di liquido. Pertanto, l'idrocele del cuore può essere chiamato pericardite essudativa, una variante della malattia quando il liquido si accumula lentamente o rapidamente nella cavità pericardica.
Fattori causali della patologia intrauterina
Le principali cause di idropericardio che si verifica durante lo sviluppo intrauterino del feto includono:
- Gravidanza con conflitto Rh con sviluppo di una forma edematosa di malattia emolitica;
- fetopatia congenita (malattia cardiaca - aumento delle dimensioni del ventricolo sinistro con formazione di diverticolite nell'area dell'apice del cuore);
- infezione virale intrauterina del feto.
Grave idropisia nella zona del cuore, rilevata sul feto Ultrasuoni, è un'indicazione per l'interruzione della gravidanza, perché con questo tipo di patologia congenita una donna non ha alcuna possibilità di dare alla luce un bambino sano.
Pericardite effusiva negli adulti: fattori causali
Le cause dell'accumulo di liquidi nel sacco pericardico in un adulto possono essere spiegate dalle seguenti malattie e condizioni:
- infezione virale;
- tubercolosi;
- infezione batterica o fungina;
- reumatismi;
- lupus eritematoso sistemico;
- insufficienza cardiaca congestizia;
- infarto miocardico;
- malattie della tiroide (ipotiroidismo);
- grave carenza di proteine nel sangue (ipoalbuminemia);
- insufficienza renale;
- esposizione alle radiazioni;
- tumori benigni e maligni;
- lesioni traumatiche;
- complicazioni dopo un intervento chirurgico al cuore.
Il principale fattore causale sono le complicazioni derivanti da una grave infezione virale. I microbi penetrano nel sacco pericardico, innescando il processo infiammatorio. Un risultato favorevole del trattamento dipende in gran parte dal rilevamento tempestivo della patologia.
Diagnosi di pericardite essudativa
La gravità dei sintomi della pericardite è determinata dal tasso di accumulo di liquidi: con un'infiammazione di basso grado, nel sacco pericardico possono essere presenti più di 1000 ml di essudato e le manifestazioni della malattia saranno minime. Inoltre, sullo sfondo della fase acuta della pericardite, un rapido aumento della quantità di liquido a 200-300 ml fornirà un quadro clinico classico, che comprende i seguenti segni:
- forte dolore al petto;
- dispnea;
- calo della pressione sanguigna;
- perdita temporanea di coscienza.
Nella prima fase della diagnosi, tali sintomi possono essere confusi, ma dopo un ECG e un'ecografia del cuore, il medico farà la diagnosi corretta. 
Con pericardite essudativa lenta, sono possibili i seguenti sintomi:
- pesantezza al petto o dolore pressante retrosternale;
- moderata mancanza di respiro;
- tosse in assenza di sintomi catarrali;
- difficoltà a deglutire a causa della compressione dell'esofago e dei tronchi nervosi;
- manifestazioni di insufficienza vascolare (diminuzione della pressione sanguigna con aumento della frequenza cardiaca).
Dopo l'esame, il medico sospetterà una patologia cardiaca e ti indirizzerà per un esame. Saranno richiesti i seguenti studi:
- esami del sangue clinici generali;
- elettrocardiografia;
- ecografia del cuore;
- Radiografia del torace in diverse proiezioni.
Il più efficace e affidabile è il metodo diagnostico ecografico., con il quale è possibile determinare con precisione il grado di idropisia, la gravità della compressione e i segni di tamponamento cardiaco. Normalmente, con l'ecocardiografia, la distanza tra le foglie del sacco cardiaco è di 5 mm. La diagnostica ecografica determina i seguenti gradi di idropericardio:
- insignificante (fino a 10 mm);
- moderatamente espresso (fino a 20 mm);
- pronunciato (più di 20 mm).

Se indicato o in caso di dubbio, la risonanza magnetica deve essere eseguita durante lo svolgimento di qualsiasi studio diagnostico.
Complicanze della pericardite da versamento
Un vasto idropericardio formato nell'utero sullo sfondo di una malattia emolitica o di un difetto congenito è una condanna a morte per il nascituro: il feto non è vitale, quindi è necessaria l'interruzione della gravidanza. Con un accumulo piccolo o moderato di liquido nel cuore del feto, molto dipende dalla durata della gravidanza: un parto precoce con malattia emolitica può salvare la vita del bambino. Sullo sfondo dell'infezione intrauterina, è necessario condurre un ciclo di terapia antivirale o antibatterica per creare le condizioni per la scomparsa dell'essudato dal sacco pericardico del feto e la continuazione della gravidanza.
In un adulto, sullo sfondo della pericardite essudativa, ci si possono aspettare le seguenti complicazioni:
- tamponamento cardiaco acuto;
- disturbi circolatori con epatomegalia e ascite;
- pericardite costrittiva che richiede trattamento chirurgico.
La diagnosi e il trattamento ritardati possono portare a condizioni potenzialmente letali, quindi se ci sono segni di patologia cardiaca, dovresti cercare aiuto medico.
Tattiche di trattamento
Un prerequisito per il successo del trattamento della pericardite essudativa è la terapia antimicrobica: a seconda del fattore causale, il medico prescriverà farmaci antibatterici o antivirali. I farmaci antinfiammatori – non steroidei e ormonali – saranno un aiuto significativo nella terapia. I farmaci sintomatici forniranno un buon effetto.
Se i sintomi aumentano, è necessario eseguire un intervento di drenaggio del sacco pericardico (pericardiocentesi), eseguito sotto controllo ecografico. In casi complessi e per indicazioni rigorose è necessario un intervento chirurgico al cuore: pericardiectomia.
Quando si identifica l'idrocele del sacco pericardico, il fattore più importante per il successo del trattamento è l'individuazione del principale fattore causale. Ciò è particolarmente vero per la pericardite virale e tubercolare, in cui si sviluppano più spesso complicazioni: tamponamento cardiaco e forma compressiva di pericardite. L’inizio tempestivo della terapia in ambito ospedaliero fornirà una prognosi favorevole per la vita.
Aumento
Una pericolosa malattia cardiaca che appare sullo sfondo dell'infiammazione in corso della membrana cardiaca è l'idropisia del cuore. Si manifesta come un accumulo di liquido nell'organo. Ciò porta già all'emergere di patologie croniche più gravi. Quando una persona sviluppa una tale malattia, l'organo principale che garantisce il funzionamento del corpo perde la sua funzione protettiva, che ne mantiene le prestazioni. Per questo motivo possono svilupparsi vari tipi di complicazioni che portano non solo a forti dolori, ma anche alla morte.
Il pericardio stesso è costituito da diversi strati di membrana costituiti da tessuto connettivo. Il loro ruolo principale è una funzione protettiva, che consente al muscolo cardiaco di lavorare in modo tale da garantire un attrito minimo. Vengono studiate anche altre funzioni di questo elemento. Pertanto, gli esperti presumono che la membrana possa anche produrre alcune sostanze biologicamente attive che prendono parte al processo di regolazione del funzionamento del cuore.
All'interno del pericardio è saldamente fuso direttamente con il muscolo cardiaco. Nello stato normale, tra le due foglie è presente un liquido sieroso entro 30 ml. Serve per garantire che i teli scorrano senza attriti. Nel caso in cui il liquido superiore a 30 ml inizi ad accumularsi all'interno del sacco pericardico, tale situazione è un sicuro sintomo di infiammazione.
Aumento
La comparsa di liquido nella sacca cardiaca è spesso una complicazione derivante da altre patologie, come:
In base alla natura del fluido le patologie possono avere le seguenti tipologie:
- Pericardite secca. Il liquido nel cuore rimane lo stesso o diminuisce.
- Pericardite fibrinosa. C'è un leggero aumento del livello dei liquidi presenti nel pericardio. Allo stesso tempo contengono più proteine.
- Pericardite essudativa. La cavità dell'organo è completamente piena di liquido.
In base alla durata della malattia si verifica:
- Acuto, quando la durata non supera i 2 mesi.
- Cronico, se dura più di sei mesi.
Le ragioni di cui sopra possono portare allo sviluppo dell'infiammazione del pericardio. Questo, a sua volta, stimola la formazione di ulteriore fluido. Se non viene effettuato un trattamento adeguato, iniziano la deposizione di proteine e le calcificazioni nell'area tra gli strati della membrana. Per questo motivo si uniscono e il pericardio semplicemente cessa di svolgere la sua funzione.
Ciò porta ad una graduale diminuzione dell'ampiezza delle contrazioni cardiache, motivo per cui l'insufficienza cardiaca appare e aumenta nel tempo. Questa situazione porta alla necessità di un trattamento cardiochirurgico.
Sintomi
 A causa del fatto che il processo infiammatorio nel cuore è estremamente raramente una patologia isolata, non può essere invisibile. La gravità dei sintomi in presenza di un tale tumore al cuore dipende direttamente dalla quantità di liquido eccessivamente accumulato, nonché dalla gravità del disturbo principale. Innanzitutto, le prime ad apparire sono le manifestazioni caratteristiche di qualsiasi processo infiammatorio.
A causa del fatto che il processo infiammatorio nel cuore è estremamente raramente una patologia isolata, non può essere invisibile. La gravità dei sintomi in presenza di un tale tumore al cuore dipende direttamente dalla quantità di liquido eccessivamente accumulato, nonché dalla gravità del disturbo principale. Innanzitutto, le prime ad apparire sono le manifestazioni caratteristiche di qualsiasi processo infiammatorio.
Questi sono:
- Febbre;
- Debolezza generale;
- La comparsa di dolore muscolare;
- Forte mal di testa.
In alcuni casi, tali sintomi possono essere completamente assenti o avere una forma lieve quando la causa della malattia non ha cause infettive. Spesso tali manifestazioni sono raramente associate a malattie cardiache, per cui i pazienti si rivolgono al cardiologo solo quando la patologia è in forma avanzata.
Molto spesso, a causa di una quantità eccessiva di liquido, si verifica la compressione del muscolo cardiaco stesso, che porta a dolore toracico, mancanza di respiro e talvolta tosse improduttiva. Il dolore localizzato nella parte sinistra del torace può irradiarsi al collo o al braccio sinistro e si intensifica solo con l'attività fisica.
Il rapido accumulo di liquido nella cavità situata tra le foglie porta allo sviluppo del tamponamento cardiaco. Per questo motivo, il pericardio eserciterà così tanta pressione sul cuore che il suo lavoro diventerà sempre più difficile. Ciò si manifesterà con un forte dolore nella zona del cuore, una sensazione di ansia, mancanza d'aria e mancanza di respiro a riposo.
Tali manifestazioni indicheranno la necessità di cure mediche di emergenza, dovute alla possibilità di arresto cardiaco completo e, di conseguenza, di morte.
Diagnostica
 Per identificare la malattia viene eseguita l'auscultazione, durante la quale si può sentire uno sfregamento pericardico. Sebbene se tale studio venga effettuato in una fase iniziale, tali manifestazioni potrebbero essere completamente assenti. In questo caso, sull'ECG saranno visibili cambiamenti caratteristici, manifestati sotto forma di una diminuzione del livello dei denti in tutte le derivazioni e potrebbero essere presenti anche sintomi miocardici. Quando viene eseguita una radiografia, questa consente di vedere le dimensioni ingrandite del cuore stesso.
Per identificare la malattia viene eseguita l'auscultazione, durante la quale si può sentire uno sfregamento pericardico. Sebbene se tale studio venga effettuato in una fase iniziale, tali manifestazioni potrebbero essere completamente assenti. In questo caso, sull'ECG saranno visibili cambiamenti caratteristici, manifestati sotto forma di una diminuzione del livello dei denti in tutte le derivazioni e potrebbero essere presenti anche sintomi miocardici. Quando viene eseguita una radiografia, questa consente di vedere le dimensioni ingrandite del cuore stesso.
Quando si esegue un'ecografia, oltre a rilevare una maggiore quantità di liquido, viene rilevata anche l'infiammazione degli strati pericardici. Tale diagnostica consente di studiare la natura della disfunzione, nonché la struttura del cuore. A volte può essere necessario eseguire una TAC, che consente di identificare l'esatta quantità di liquido accumulato, se sono presenti cisti e molte altre sottigliezze.
Trattamento
Quando si sviluppa una tale patologia, è necessario trattare la malattia di base, che ha portato all'accumulo di liquido nel pericardio o alla formazione di una cisti pericardica. Per fare ciò, viene prima identificata la causa di questa situazione. Allo stesso tempo, per un trattamento corretto ed efficace, il paziente deve essere ricoverato in ospedale. La necessità di un trattamento tempestivo di tale patologia sta nel fatto che senza di essa diventerà cronica, il che ridurrà significativamente l'aspettativa di vita del paziente.
 Puntura pericardica
Puntura pericardica I principali metodi di trattamento della malattia oggi sono i farmaci antivirali non steroidei e i corticosteroidi. L'introduzione di quest'ultimo tipo di agente nell'area pericardica funziona meglio. A volte può essere necessario forare il liquido situato nel pericardio per trattamenti o ricerche.
Una condizione importante per un recupero rapido e completo è l'uso dei farmaci necessari per eliminare la patologia sottostante. Inoltre, se si verificano complicazioni come pericardite purulenta o tamponamento cardiaco, sarà necessario un intervento chirurgico urgente.