Neurolettici (farmaci antipsicotici). Farmaci ansiolitici per bambini
Inoltre, in piccole quantità, i farmaci di questa classe vengono prescritti per le nevrosi.
I farmaci di questo gruppo sono un metodo di trattamento piuttosto controverso, poiché comportano molti effetti collaterali, sebbene ai nostri giorni esistano già i cosiddetti neurolettici atipici di nuova generazione, che sono praticamente sicuri. Scopriamo cosa sta succedendo qui.
Gli antipsicotici moderni hanno le seguenti proprietà:
- sedativo;
- alleviare la tensione e gli spasmi muscolari;
- ipnotico;
- riduzione della nevralgia;
- chiarimento del processo di pensiero.
Questo effetto terapeutico è dovuto al fatto che contengono ingredienti di fenotaisina, tioxantene e butirrofenone. Sono queste sostanze medicinali che hanno un effetto simile sul corpo umano.
Due generazioni – due risultati
Gli antipsicotici sono farmaci potenti per il trattamento di disturbi nevralgici, psicologici e psicosi (schizofrenia, deliri, allucinazioni, ecc.).
Esistono 2 generazioni di antipsicotici: la prima è stata scoperta negli anni '50 (Aminazina e altri) e veniva utilizzata per trattare la schizofrenia, i disturbi del pensiero e la deviazione bipolare. Ma questo gruppo di farmaci ha avuto molti effetti collaterali.
Il secondo gruppo, più avanzato, fu introdotto negli anni '60 (iniziò ad essere utilizzato in psichiatria solo 10 anni dopo) e fu utilizzato per gli stessi scopi, ma allo stesso tempo l'attività cerebrale non ne risentiva e ogni anno i farmaci appartenenti a questo gruppo è stato migliorato e migliorato.
Informazioni sull'apertura di un gruppo e sull'inizio dell'utilizzo
Come accennato in precedenza, il primo antipsicotico è stato sviluppato negli anni '50, ma è stato scoperto per caso, poiché l'aminazina è stata originariamente inventata per l'anestesia chirurgica, ma dopo aver visto l'effetto che ha sul corpo umano, si è deciso di cambiare il campo di applicazione di la sua applicazione e nel 1952 l'aminazina fu utilizzata per la prima volta in psichiatria come potente sedativo.
Alcuni anni dopo, l'aminazina fu sostituita da un farmaco più migliorato, l'Alkaloid, ma non rimase a lungo sul mercato farmaceutico e già all'inizio degli anni '60 iniziarono ad apparire gli antipsicotici di seconda generazione, che avevano meno effetti collaterali. Questo gruppo comprende Triftazin e Aloperidolo, che vengono utilizzati ancora oggi.
Proprietà farmaceutiche e meccanismo d'azione degli antipsicotici
La maggior parte dei farmaci antipsicotici ha un effetto antipsicologico, ma questo si ottiene in modi diversi, poiché ciascun farmaco colpisce una parte specifica del cervello:
- Il metodo mesolimbico riduce la trasmissione degli impulsi nervosi durante l'assunzione di farmaci e allevia sintomi pronunciati come allucinazioni e deliri.
- Un metodo mesocorticale volto a ridurre la trasmissione degli impulsi cerebrali che portano alla schizofrenia. Sebbene questo metodo sia efficace, viene utilizzato in casi eccezionali, poiché un tale intervento sul cervello porta all'interruzione del suo funzionamento. Inoltre, va tenuto presente che questo processo è irreversibile e l'abolizione degli antipsicotici non influirà in alcun modo sulla situazione.
- Il metodo nigrostriato blocca alcuni recettori per prevenire o arrestare la distonia e l'acatisia.
- Il metodo tuberoinfundibolare porta all'attivazione di impulsi attraverso la via limbica che, a loro volta, possono sbloccare alcuni recettori per il trattamento delle disfunzioni sessuali, delle nevralgie e dell'infertilità patologica causata dal nervosismo.
Per quanto riguarda l'azione farmacologica, la maggior parte degli antipsicotici ha un effetto irritante sul tessuto cerebrale. Inoltre, l'assunzione di antipsicotici di vari gruppi ha un effetto negativo sulla pelle e si manifesta esternamente, causando dermatite cutanea nel paziente.
Quando si assumono antipsicotici, il medico e il paziente si aspettano un sollievo significativo, si osserva una diminuzione delle manifestazioni di malattie mentali o nevralgiche, ma allo stesso tempo il paziente è esposto a molti effetti collaterali che dovrebbero essere presi in considerazione.
I principali ingredienti attivi dei farmaci del gruppo
I principali principi attivi su cui si basano quasi tutti i farmaci antipsicotici sono:
TOP 20 antipsicotici famosi
I neurolettici sono rappresentati da un gruppo molto ampio di farmaci; abbiamo selezionato un elenco dei venti farmaci citati più spesso (da non confondere con i migliori e più popolari, ne parliamo di seguito!):
- L'aminazina è il principale antipsicotico che ha un effetto calmante sul sistema nervoso centrale.
- Tizercin è un antipsicotico che può rallentare l'attività cerebrale durante il comportamento violento del paziente.
- Leponex è un farmaco antipsicotico leggermente diverso dagli antidepressivi standard e viene utilizzato nel trattamento della schizofrenia.
- Melleril è uno dei pochi sedativi che agisce delicatamente e non causa molti danni al sistema nervoso.
- Truxal: a causa del blocco di alcuni recettori, la sostanza ha un effetto analgesico.
- Neuleptil - inibendo la formazione reticolare, questo antipsicotico ha un effetto sedativo.
- Il Clopixol è una sostanza che blocca la maggior parte delle terminazioni nervose e può combattere la schizofrenia.
- Seroquel – grazie al quetiapene contenuto in questo antipsicotico, il farmaco è in grado di alleviare i sintomi del disturbo bipolare.
- L’etaperazina è un farmaco neurolettico che ha un effetto inibitorio sul sistema nervoso del paziente.
- La triftazina è una sostanza che ha un effetto attivo e può avere un forte effetto sedativo.
- L'aloperidolo è uno dei primi antipsicotici, che è un derivato del butirrofenone.
- Il fluanxolo è un farmaco che ha un effetto antipsicotico sul corpo del paziente (prescritto per la schizofrenia e le allucinazioni).
- Olanzapina è un farmaco simile nell'azione al Fluanxol.
- Ziprasidone: questo farmaco ha un effetto calmante su pazienti particolarmente violenti.
- Rispolept è un antipsicotico atipico, un derivato del benzisossazolo, che ha un effetto sedativo.
- Moditene è un farmaco caratterizzato da effetti antipsicotici.
- La pipotiazina è una sostanza neurolettica nella sua struttura ed effetto sul corpo umano simile alla triftazina.
- Majeptil è un farmaco con un debole effetto sedativo.
- L'eglonil è un farmaco con un effetto antipsicotico moderato che può agire come antidepressivo. Eglonil ha anche un moderato effetto sedativo.
- L'amisulpride è un antipsicotico simile nell'azione all'aminazina.
Altri fondi non inclusi nella TOP 20
Esistono anche altri antipsicotici che non sono inclusi nella classificazione principale perché sono un'aggiunta a un particolare farmaco. Quindi, ad esempio, la Propazina è un farmaco destinato ad eliminare l'effetto deprimente mentale dell'Aminazina (un effetto simile si ottiene eliminando l'atomo di cloro).
Ebbene, l'assunzione di Tizercin aumenta l'effetto antinfiammatorio dell'Aminazina. Questo tandem medicinale è adatto per il trattamento dei disturbi deliranti ottenuti in uno stato di passione e in piccole dosi e ha un effetto sedativo e ipnotico.
Inoltre, sul mercato farmaceutico sono presenti farmaci antipsicotici di fabbricazione russa. Tizercin (noto anche come levomepromazina) ha un lieve effetto sedativo e vegetativo. Progettato per bloccare la paura senza causa, l'ansia e i disturbi nevralgici.
Il farmaco non è in grado di ridurre la manifestazione di delirio e psicosi.
Indicazioni e controindicazioni per l'uso
- intolleranza individuale ai farmaci di questo gruppo;
- presenza di glaucoma;
- funzionalità epatica e/o renale difettosa;
- periodo di gravidanza e allattamento attivo;
- malattie cardiache croniche;
- coma;
- febbre.
Effetti collaterali e sovradosaggio
Gli effetti collaterali degli antipsicotici sono i seguenti:
- la sindrome neurolettica è un aumento del tono muscolare, ma il paziente avverte un rallentamento nei movimenti e in altre risposte;
- interruzione del sistema endocrino;
- sonnolenza eccessiva;
- cambiamenti nell'appetito standard e nel peso corporeo (aumento o diminuzione di questi indicatori).
In caso di sovradosaggio di antipsicotici, si sviluppano disturbi extrapiramidali, cadute di pressione sanguigna, sonnolenza, letargia ed è possibile un coma con soppressione della funzione respiratoria. In questo caso il trattamento sintomatico viene effettuato con l'eventuale collegamento del paziente alla ventilazione meccanica.
Antipsicotici atipici
Gli antipsicotici tipici includono farmaci con uno spettro d'azione abbastanza ampio che possono influenzare la struttura del cervello responsabile della produzione di adrenalina e dopamina. Gli antipsicotici tipici furono usati per la prima volta negli anni '50 e avevano i seguenti effetti:
Gli antipsicotici atipici sono apparsi all'inizio degli anni '70 e si caratterizzavano per avere molti meno effetti collaterali rispetto agli antipsicotici tipici.
Gli atipici hanno i seguenti effetti:
- effetto antipsicotico;
- effetto positivo sulle nevrosi;
- miglioramento delle funzioni cognitive;
- ipnotico;
- riduzione delle ricadute;
- aumento della produzione di prolattina;
- combattere l’obesità e i disturbi digestivi.
I neurolettici atipici più popolari della nuova generazione, che non hanno praticamente effetti collaterali:
Cosa è popolare oggi?
TOP 10 antipsicotici più popolari in questo momento:
Inoltre, molti cercano antipsicotici disponibili senza prescrizione medica; sono pochi, ma esistono ancora:
Recensione del dottore
Oggi è impossibile immaginare il trattamento dei disturbi mentali senza antipsicotici, poiché hanno l'effetto medicinale necessario (sedativo, rilassante, ecc.).
Vorrei anche sottolineare che non bisogna temere che tali farmaci influenzino negativamente l'attività cerebrale, poiché questi tempi sono passati, dopo tutto, gli antipsicotici tipici sono stati sostituiti da quelli atipici di una nuova generazione, che sono facili da usare e hanno nessun effetto collaterale.
Alina Ulakhly, neurologa, 30 anni
Opinioni dei pazienti
Recensioni di persone che una volta hanno seguito un corso di antipsicotici.
I neurolettici sono una cosa rara e brutta, inventata dagli psichiatri; non aiutano a guarire, il tuo pensiero viene rallentato in modo irrealistico, quando smetti di prenderli, si verificano gravi riacutizzazioni, hanno molti effetti collaterali, che successivamente, dopo un lungo periodo uso, portare a malattie piuttosto gravi.
L'ho bevuto io stesso per 8 anni (Truxal) e non lo toccherò più.
Ho preso il blando neurolettico Flupentixol per la nevralgia e mi è stata anche diagnosticata debolezza del sistema nervoso e paura senza causa. Dopo sei mesi di assunzione non era rimasta traccia della mia malattia.
Neurolettici: elenco
Questi farmaci psicotropi sono utilizzati principalmente per il trattamento della psicosi; a piccole dosi sono prescritti per i non psicotici (condizioni nevrotiche, psicopatiche). Tutti gli antipsicotici hanno un effetto collaterale dovuto al loro effetto sul livello di dopamina nel cervello (una diminuzione che porta a fenomeni di parkinsonismo indotto dai farmaci (sintomi extrapiramidali). I pazienti avvertono rigidità muscolare, tremore di varia gravità, ipersalivazione, comparsa di ipercinesi orale, spasmo torsionale, ecc. A questo proposito, durante il trattamento con neurolettici vengono inoltre prescritti correttori come ciclodolo, artan, PC-merz, ecc.
L'aminazina (clorpromazina, largactil) è il primo farmaco antipsicotico, dà un effetto antipsicotico generale, è in grado di fermare i disturbi deliranti e allucinatori (sindrome allucinatorio-paranoica), nonché l'agitazione maniacale e, in misura minore, catatonica. Con l'uso prolungato può causare depressione e disturbi simili al Parkinson. La forza dell'effetto antipsicotico dell'aminazina nella scala condizionale per la valutazione dei neurolettici è considerata pari a un punto (1,0). Ciò consente di confrontarlo con altri antipsicotici (Tabella 4).
Tabella 4. Elenco dei neurolettici
La propazina è un farmaco ottenuto per eliminare l'effetto depressivo dell'aminazina eliminando l'atomo di cloro dalla molecola di fenotiazina. Dà un effetto sedativo e anti-ansia nei disturbi nevrotici e d'ansia, in presenza di sindrome fobica. Non provoca sintomi pronunciati di parkinsonismo, non ha un effetto efficace su deliri e allucinazioni.
La tizercina (levomepromazina) ha un effetto anti-ansia più pronunciato rispetto all'aminazina, è usata per trattare i disturbi affettivi-deliranti e in piccole dosi ha un effetto ipnotico nel trattamento delle nevrosi.
I farmaci descritti sono derivati alifatici della fenotiazina e sono disponibili in compresse da 25, 50, 100 mg, nonché in fiale per somministrazione intramuscolare. La dose orale massima è 300 mg/die.
Teralen (alimemazina) è stato sintetizzato più tardi rispetto ad altri antipsicotici fenotiazinici della serie alifatica. Attualmente prodotto in Russia con il nome “teraligen”. Ha un effetto sedativo molto lieve, combinato con un leggero effetto attivante. Allevia le manifestazioni di psicosindrome vegetativa, paure, ansia, disturbi ipocondriaci e senestopatici del registro nevrotico, ed è indicato per i disturbi del sonno e le manifestazioni allergiche. A differenza della clorpromazina, non ha alcun effetto sui deliri e sulle allucinazioni.
Neurolettici atipici (atipici)
Il sulpiride (egloil) è il primo farmaco a struttura atipica, sintetizzato nel 1968. Non ha effetti collaterali pronunciati, è ampiamente utilizzato per il trattamento di disturbi mentali somatizzati, sindromi ipocondriache, senestopatiche e ha un effetto attivante.
Solian (amisulpiride) ha un'azione simile all'eglonyl ed è indicato sia per il trattamento di condizioni con ipobulia, manifestazioni apatiche, sia per il sollievo dei disturbi allucinatori-deliranti.
La clozapina (leponex, azaleptina) non ha effetti collaterali extrapiramidali, mostra un pronunciato effetto sedativo, ma a differenza dell'aminazina non provoca depressione, è indicata per il trattamento delle sindromi allucinatorio-deliranti e catatoniche. Sono note complicazioni sotto forma di agranulocitosi.
Olanzapina (Zyprexa) è usata per trattare sia i disturbi psicotici (allucinatori-deliri) che la sindrome catatonica. Una proprietà negativa è lo sviluppo dell'obesità con l'uso a lungo termine.
Il risperidone (rispolept, speridan) è l'antipsicotico più utilizzato del gruppo dei farmaci atipici. Ha un effetto generale di interruzione sulla psicosi, nonché un effetto selettivo sui sintomi allucinatorio-deliranti, sui sintomi catatonici e sugli stati ossessivi.
Rispolept-consta è un farmaco ad azione prolungata che fornisce una stabilizzazione a lungo termine delle condizioni dei pazienti e allevia con successo le sindromi allucinatorie-paranoidi acute di origine endogena (schizofrenia). Disponibile in bottiglie da 25; 37,5 e 50 mg, somministrati per via parenterale, una volta ogni tre o quattro settimane.
Il risperidone, come l'olanzapina, causa una serie di complicazioni avverse a carico del sistema endocrino e cardiovascolare, che in alcuni casi richiedono l'interruzione del trattamento. Il risperidone, come tutti i neurolettici, la cui lista aumenta ogni anno, può causare complicazioni neurolettiche fino alla NMS. Piccole dosi di risperidone sono usate per trattare i disturbi ossessivo-compulsivi, i disturbi fobici persistenti e la sindrome ipocondriaca.
La quetiapina (Seroquel), come altri antipsicotici atipici, ha tropismo sia per i recettori della dopamina che per quelli della serotonina. Usato per trattare sindromi allucinatorie, paranoidi, agitazione maniacale. Registrato come farmaco con attività antidepressiva e moderatamente stimolante.
Ziprasidone è un farmaco che agisce sui recettori 5-HT-2, sui recettori della dopamina D-2 e ha anche la capacità di bloccare la ricaptazione della serotonina e della norepinefrina. A questo proposito, viene utilizzato per il trattamento dei disturbi acuti allucinatorio-deliranti e affettivi. Controindicato in presenza di patologie del sistema cardiovascolare, con aritmie.
L'aripiprazolo è usato per trattare tutti i tipi di disturbi psicotici; ha un effetto positivo sul ripristino delle funzioni cognitive nel trattamento della schizofrenia.
In termini di attività antipsicotica, il sertindolo è paragonabile all'aloperidolo; è indicato anche nel trattamento degli stati letargici, migliorando le funzioni cognitive, e possiede attività antidepressiva. Il sertindolo deve essere usato con cautela quando indica patologie cardiovascolari; può causare aritmie.
Invega (paliperidone compresse a rilascio prolungato) è utilizzato per prevenire le esacerbazioni di sintomi psicotici (sintomi allucinatori-deliranti, catatonici) in pazienti con schizofrenia. L'incidenza degli effetti collaterali è paragonabile al placebo.
Recentemente si sono accumulati materiali clinici che indicano che gli antipsicotici atipici non hanno una superiorità significativa rispetto a quelli tipici e sono prescritti nei casi in cui gli antipsicotici tipici non portano ad un miglioramento significativo delle condizioni dei pazienti (B. D. Tsygankov, E. G. Agasaryan, 2006 , 2007) .
Derivati piperidinici della serie fenotiazinica
La tioridazina (Melleril, Sonapax) è stata sintetizzata con l'obiettivo di ottenere un farmaco che, avendo le proprietà dell'aminazina, non destasse seri dubbi e non desse complicazioni extrapiramidali. L'azione antipsicotica selettiva è indirizzata agli stati di ansia, paura e ossessioni. Il farmaco ha qualche effetto attivante.
Neuleptil (propericiazina) presenta uno spettro ristretto di attività psicotropa, volto ad alleviare le manifestazioni psicopatiche con eccitabilità e irritabilità.
Derivati fenotiazinici della piperazina
La triftazina (stelazina) è molte volte superiore all'aminazina in termini di azione antipsicotica e ha la capacità di fermare deliri, allucinazioni e pseudoallucinazioni. Indicato per il trattamento di mantenimento a lungo termine degli stati deliranti, inclusa la struttura paranoide. A piccole dosi ha un effetto attivante più pronunciato rispetto alla tioridazina. Efficace nel trattamento dei disturbi ossessivi.
L'etaperazina ha un'azione simile alla triftazina, ha un effetto stimolante più lieve ed è indicata nel trattamento dell'allucinosi verbale e dei disturbi affettivo-deliranti.
La fluorofenazina (moditene, liogeno) allevia i disturbi allucinatori-deliranti e ha un lieve effetto disinibinte. Il primo farmaco che iniziò ad essere utilizzato come farmaco a lunga durata d'azione (Moditen Depot).
La tioproperazina (mazeptyl) ha un effetto antipsicotico molto potente che pone fine alla psicosi. Majeptil viene solitamente prescritto quando il trattamento con altri antipsicotici non ha effetto. A piccole dosi, il mazeptil aiuta bene nel trattamento degli stati ossessivi con rituali complessi.
Derivati del butirrofenone
L'aloperidolo è l'antipsicotico più potente che ha un ampio spettro d'azione. Arresta tutti i tipi di eccitazione (catatonica, maniacale, delirante) più velocemente della triftazina ed elimina in modo più efficace le manifestazioni allucinatorie e pseudoallucinatorie. Indicato per il trattamento di pazienti con presenza di automatismi mentali. Utilizzato nel trattamento dei disturbi onirico-catatonici. A piccole dosi è ampiamente utilizzato per il trattamento di disturbi simili alla nevrosi (stati ossessivi, sindromi ipocondriache, senestopatia). Il farmaco viene utilizzato sotto forma di compresse, soluzione per somministrazione intramuscolare o gocce.
L'aloperidolo decanoato è un farmaco ad azione prolungata per il trattamento degli stati deliranti e allucinatorio-deliranti; indicato nei casi di sviluppo di deliri paranoidi. L'aloperidolo, come il mazeptil, provoca gravi effetti collaterali come rigidità, tremore e un alto rischio di sviluppare la sindrome neurolettica maligna (NMS).
Trisedil (trifluperidolo) ha un'azione simile all'aloperidolo, ma il suo effetto è più potente. È più efficace per la sindrome dell'allucinosi verbale persistente (schizofrenia allucinatoria-paranoica). Controindicato in caso di lesioni organiche del sistema nervoso centrale.
Derivati del tioxantene
Il Truxal (clorprotixene) è un antipsicotico con effetto sedativo, ha un effetto anti-ansia ed è efficace nel trattamento dei disturbi ipocondriaci e senestopatici.
Fluanxol ha un pronunciato effetto stimolante a piccole dosi nel trattamento dell'ipobulia e dell'apatia. A grandi dosi allevia i disturbi deliranti.
Il Clopixol ha un effetto sedativo ed è indicato nel trattamento dell'ansia e del delirio.
Clopixol-acufase allevia le esacerbazioni della psicosi e viene utilizzato come farmaco a lunga durata d'azione.
Effetti collaterali
Antipsicotici tipici (triftazina, etaprazina, mazeptil, aloperidolo, moditene)
I principali effetti collaterali formano la sindrome neurolettica. I sintomi principali sono disturbi extrapiramidali con predominanza di disturbi ipo- o ipercinetici. I disturbi ipocinetici comprendono il parkinsonismo indotto da farmaci con aumento del tono muscolare, rigidità, rigidità e lentezza dei movimenti e della parola. I disturbi ipercinetici comprendono tremore, ipercinesia (coreiforme, atetoide, ecc.). Molto spesso si osservano combinazioni di disturbi ipo e ipercinetici, espressi in vari rapporti. Anche le discinesia si osservano abbastanza spesso e possono essere di natura ipo e ipercinetica. Sono localizzati nella zona della bocca e si manifestano con spasmi dei muscoli della faringe, della lingua e della laringe. In alcuni casi, i segni di acatisia si esprimono con manifestazioni di irrequietezza e irrequietezza motoria. Un gruppo speciale di effetti collaterali comprende la discinesia tardiva, che si esprime in movimenti involontari delle labbra, della lingua, del viso e talvolta nei movimenti coreiformi degli arti. I disturbi autonomici si esprimono sotto forma di ipotensione, sudorazione, disturbi visivi e disturbi disurici. Si notano anche fenomeni di agranulocitosi, leucopenia, disturbi dell'accomodazione e ritenzione urinaria.
La sindrome neurosettica maligna (MNS) è una complicanza rara ma pericolosa per la vita della terapia neurolettica, accompagnata da febbrilità, rigidità muscolare e disturbi autonomici. Questa condizione può portare a insufficienza renale e morte. I fattori di rischio per la SNM comprendono la tenera età, l’esaurimento fisico e le malattie intercorrenti. L'incidenza della NMS è dello 0,5-1%.
Antipsicotici atipici
Gli effetti di clozapina, alanzapina, risperidone, aripeprazolo sono accompagnati sia da fenomeni di neurolessia che da cambiamenti significativi nello stato del sistema endocrino, che provoca aumento di peso, bulimia, aumento dei livelli di alcuni ormoni (prolattina, ecc.), Molto raramente , ma si possono osservare fenomeni ZNS. Quando trattati con clozapina, esiste il rischio di attacchi epilettici e agranulocitosi. L'uso di Seroquel porta a sonnolenza, mal di testa, aumento dei livelli di transaminasi epatiche e aumento di peso.
Come sbarazzarsi degli attacchi di panico
Questa condizione è una crisi psico-vegetativa causata da paura e ansia senza causa. Allo stesso tempo, sorgono alcuni problemi a livello del sistema nervoso.
Principali direzioni nella psicocorrezione del comportamento suicidario
Le principali linee guida per un approccio differenziato alla psicocorrezione del comportamento suicidario e di altre condizioni di crisi sono l'attività mentale cognitiva, comportamentale, emotiva e motivazionale di una persona.
Trattamento delle sindromi psicopatologiche
Trattamento delle sindromi psicopatologiche Neurolettici Antidepressivi Tranquillanti Psicostimolanti, stabilizzatori dell'umore, nootropi Terapia d'urto Il metodo principale per trattare varie sindromi psicopatologiche è la terapia.
Antidepressivi: elenco, nomi
Trattamento delle sindromi psicopatologiche Neurolettici Antidepressivi Tranquillanti Psicostimolanti, stabilizzatori dell'umore, nootropi Terapia d'urto Questi farmaci hanno un effetto selettivo sulla depressione.
Tranquillanti: elenco
Trattamento delle sindromi psicopatologiche Neurolettici Antidepressivi Tranquillanti Psicostimolanti, stabilizzatori dell'umore, nootropi Terapia d'urto I tranquillanti sono agenti psicofarmacologici che alleviano l'ansia, la paura e le emozioni.
Psicostimolanti, stabilizzatori dell'umore, nootropi
Trattamento delle sindromi psicopatologiche Neurolettici Antidepressivi Tranquillanti Psicostimolanti, stabilizzatori dell'umore, nootropi Terapia d'urto Psicostimolanti Gli psicostimolanti sono farmaci che provocano l'attivazione e aumentano le prestazioni.
Terapia d'urto
Trattamento delle sindromi psicopatologiche Neurolettici Antidepressivi Tranquillanti Psicostimolanti, stabilizzatori dell'umore, nootropi Terapia d'urto La terapia insulinica è stata introdotta in psichiatria da M. Zakel.
Neurolettici: un elenco di farmaci di tutti i gruppi e i farmaci più sicuri
I neurolettici sono ampiamente utilizzati in psichiatria: l'elenco dei farmaci è enorme. I medicinali di questo gruppo vengono utilizzati per la stimolazione eccessiva del sistema nervoso centrale. Molti di loro hanno un vasto elenco di controindicazioni, quindi un medico deve prescriverle e prescrivere il dosaggio.
Neurolettici: meccanismo d'azione
Questa classe di farmaci è apparsa di recente. In precedenza, per trattare i pazienti affetti da psicosi venivano utilizzati oppiacei, belladonna o giusquiamo. Inoltre, i bromuri venivano somministrati per via endovenosa. Negli anni '50, ai pazienti affetti da psicosi venivano prescritti antistaminici. Tuttavia, un paio di anni dopo, apparvero gli antipsicotici di prima generazione. Hanno preso il nome dall'effetto che hanno sul corpo. Dal greco “νεῦρον” è letteralmente tradotto “neurone” o “nervo”, e “λῆψις” è “cattura”.
In termini semplici, l'effetto neurolettico è l'effetto che i farmaci di questo gruppo di farmaci hanno sul corpo. Questi farmaci hanno i seguenti effetti farmacologici:
- avere un effetto ipotermico (i farmaci aiutano a ridurre la temperatura corporea);
- avere un effetto sedativo (i medicinali calmano il paziente);
- fornire un effetto antiemetico;
- avere un effetto tranquillante;
- fornire un effetto ipotensivo;
- hanno effetti anti-singhiozzo e antitosse;
- normalizzare il comportamento;
- aiutare a ridurre le reazioni vegetative;
- potenziare l'effetto delle bevande alcoliche, degli analgesici narcotici, dei tranquillanti e dei sonniferi.
Classificazione degli antipsicotici
L'elenco dei farmaci in questo gruppo è considerevole. Esistono diversi antipsicotici: la classificazione prevede la differenziazione dei farmaci secondo vari criteri. Tutti gli antipsicotici sono convenzionalmente suddivisi nei seguenti gruppi:
Inoltre, i farmaci antipsicotici si differenziano in base agli effetti clinici del farmaco:
A seconda della durata dell'esposizione, gli antipsicotici possono essere i seguenti:
- farmaci con un effetto a breve termine;
- farmaci ad azione prolungata.
Antipsicotici tipici
I farmaci di questo gruppo hanno un elevato potenziale terapeutico. Questi sono antipsicotici. Quando li prendi, c'è un'alta probabilità che inizino a comparire effetti collaterali. Tali antipsicotici (esiste un elenco considerevole di farmaci) possono essere derivati dei seguenti composti:
In questo caso le fenotiazine, in base alla loro struttura chimica, si differenziano nei seguenti composti:
- avente un nucleo di piperazina;
- avere un legame alifatico;
- con nucleo in pipiridina.
Inoltre gli antipsicotici (l'elenco dei farmaci è riportato di seguito) in base alla loro efficacia possono essere differenziati nei seguenti gruppi:
- sedativi;
- attivare farmaci con effetti antidepressivi;
- antipsicotici forti.
Antipsicotici atipici
Questi sono farmaci moderni che possono avere i seguenti effetti sul corpo:
- migliorare la concentrazione e la memoria;
- avere un effetto sedativo;
- avere un effetto antipsicotico;
- differiscono negli effetti neurologici.
Gli antipsicotici atipici presentano i seguenti vantaggi:
- le patologie motorie compaiono molto raramente;
- bassa probabilità di complicanze;
- il livello di prolattina rimane pressoché invariato;
- tali farmaci vengono facilmente eliminati dagli organi del sistema escretore;
- non hanno quasi alcun effetto sul metabolismo della dopamina;
- più facile da tollerare da parte dei pazienti;
- può essere utilizzato nel trattamento dei bambini.
Neurolettici - indicazioni per l'uso
I farmaci di questo gruppo sono prescritti per nevrosi di varie eziologie. Sono utilizzati nel trattamento di pazienti di qualsiasi età, compresi bambini e anziani. I neurolettici hanno le seguenti indicazioni:
- psicosi croniche e acute;
- agitazione psicomotoria;
- insonnia cronica;
- vomito incessante;
- Sindrome di Tourette;
- disturbi somatoformi e psicosomatici;
- sbalzi d'umore;
- fobie;
- disturbi del movimento;
- preparazione preoperatoria dei pazienti;
- allucinazioni e così via.
Effetti collaterali degli antipsicotici
La probabilità di una reazione avversa dipende dai seguenti fattori:
- il dosaggio utilizzato;
- durata della terapia;
- età del paziente;
- il suo stato di salute;
- interazioni del farmaco assunto con altri farmaci assunti dal paziente.
Gli effetti collaterali più comuni dei neurolettici sono:
- disturbi del sistema endocrino, molto spesso questa è la reazione del corpo all'uso a lungo termine di farmaci;
- aumento o diminuzione dell'appetito, nonché variazioni di peso;
- sonnolenza eccessiva, che si verifica nei primi giorni di assunzione del farmaco;
- aumento del tono muscolare, linguaggio confuso e altre manifestazioni della sindrome neurolettica, l'aggiustamento del dosaggio aiuta a correggere la situazione.
I seguenti effetti dei neurolettici si verificano molto meno frequentemente:
- perdita temporanea della vista;
- disturbi nel tratto gastrointestinale (stitichezza o diarrea);
- problemi con la minzione;
- secchezza delle fauci o salivazione eccessiva;
- trisma;
- problemi con l'eiaculazione.
Uso di antipsicotici
Esistono diversi regimi per la prescrizione di farmaci in questo gruppo. I farmaci antipsicotici possono essere utilizzati come segue:
- Un metodo rapido: la dose viene adattata alla dose ottimale entro 1-2 giorni, quindi l'intero ciclo di trattamento viene mantenuto a questo livello.
- Aumento lento: comporta l’aumento graduale della quantità di farmaco assunto. Successivamente viene mantenuto ad un livello ottimale per tutto il periodo terapeutico.
- Metodo a zigzag: il paziente assume il farmaco a dosi elevate, quindi lo riduce drasticamente e quindi lo aumenta nuovamente. L’intero percorso terapeutico procede di questo passo.
- Trattamento con il farmaco con pause di 5-6 giorni.
- Terapia d'urto: il paziente assume il farmaco in dosi molto elevate due volte a settimana. Di conseguenza, il suo corpo subisce uno shock da chemio e la psicosi si ferma.
- Un metodo alternato è uno schema in cui vengono utilizzati in sequenza vari farmaci psicotropi.
Prima di prescrivere antipsicotici (l'elenco dei farmaci è ampio), il medico effettuerà un esame per determinare se il paziente presenta controindicazioni. La terapia con i farmaci di questo gruppo dovrà essere abbandonata in ciascuno dei seguenti casi:
- gravidanza;
- presenza di glaucoma;
- patologie nel funzionamento del sistema cardiovascolare;
- allergia ai neurolettici;
- condizione febbrile;
- allattamento al seno e così via.
Inoltre, l'effetto neurolettico dei farmaci in questo gruppo dipende da quali farmaci vengono assunti contemporaneamente a loro. Ad esempio, se prendi un farmaco del genere con antidepressivi, ciò porterà ad un aumento dell'effetto sia del primo che del secondo. Con questo duetto si osservano spesso stitichezza e aumento della pressione sanguigna. Tuttavia, esistono anche combinazioni indesiderate (a volte pericolose):
- L'uso concomitante di antipsicotici e benzodiazepine può causare depressione respiratoria.
- Gli antistaminici in combinazione con antipsicotici portano a un malfunzionamento del sistema nervoso centrale.
- L’insulina, gli anticonvulsivanti, i farmaci antidiabetici e l’alcol riducono l’efficacia degli antipsicotici.
- L'uso concomitante di antipsicotici e tetracicline aumenta la probabilità di danno epatico causato dalle tossine.
Per quanto tempo puoi prendere gli antipsicotici?
Il medico prescrive il regime e la durata del trattamento. In alcuni casi, il medico, dopo aver analizzato le dinamiche della terapia, può ritenere che sia sufficiente un corso di 6 settimane. Ad esempio, ecco come vengono assunti i neurolettici sedativi. Tuttavia, nella maggior parte dei casi, questo corso non è sufficiente per ottenere un risultato duraturo, quindi il medico prescrive una terapia a lungo termine. In alcuni pazienti può durare tutta la vita (di tanto in tanto vengono fatte brevi pause).
Cancellazione degli antipsicotici
Dopo l'interruzione del trattamento (questo si osserva più spesso quando si assumono rappresentanti del gruppo tipico), le condizioni del paziente possono peggiorare. La sindrome da astinenza neurolettica inizia a manifestarsi letteralmente immediatamente. Si livella entro 2 settimane. Per alleviare le condizioni del paziente, il medico può gradualmente passarlo dagli antipsicotici ai tranquillanti. Inoltre, in questi casi il medico prescrive anche le vitamine del gruppo B.
Farmaci antipsicotici - elenco
Gli antipsicotici sono disponibili in un'enorme varietà. Lo specialista ha l'opportunità di selezionare gli antipsicotici ottimali per un particolare paziente: ha sempre un elenco di farmaci a portata di mano. Prima di effettuare una prescrizione, il medico valuta le condizioni della persona che lo contatta e solo dopo decide quale medicinale prescrivere. Se il risultato desiderato non viene raggiunto, lo specialista può prescrivere nuovamente gli antipsicotici: l'elenco dei farmaci ti aiuterà a scegliere un "sostitutivo". Allo stesso tempo, il medico prescriverà il dosaggio ottimale del nuovo medicinale.
Generazioni di antipsicotici
Gli antipsicotici tipici sono rappresentati dai seguenti farmaci:
Gli antipsicotici di nuova generazione più popolari senza effetti collaterali:
Neurolettici: elenco dei farmaci senza prescrizione medica
Esistono pochi medicinali di questo tipo. Tuttavia, non dovresti pensare che l'automedicazione con loro sia sicura: anche gli antipsicotici venduti senza prescrizione medica dovrebbero essere assunti sotto la supervisione di un medico. Conosce il meccanismo d'azione di questi farmaci e consiglierà il dosaggio ottimale. Farmaci antipsicotici senza prescrizione medica - elenco dei farmaci disponibili:
I migliori antipsicotici
I farmaci atipici sono considerati i più sicuri ed efficaci. I neurolettici di nuova generazione vengono prescritti più spesso:
Antipsicotici atipici di nuova generazione
Farmaci neurolettici
Oggi la psicoterapia viene utilizzata attivamente nel trattamento di vari disturbi psicologici. Ma in alcuni casi è impossibile fare a meno dell'uso dei farmaci. I neurolettici sono stati a lungo utilizzati per trattare varie psicosi, nonché condizioni psicopatiche e nevrotiche. Tutti i farmaci appartenenti a questo gruppo hanno una gamma più ampia di effetti collaterali. Pertanto, quando vengono prescritti, si consiglia anche un ciclo di farmaci di mantenimento; di conseguenza, il paziente deve assumere un gran numero di farmaci diversi. Gli antipsicotici atipici di nuova generazione hanno meno effetti collaterali, ma non sono meno efficaci nel trattamento dei disturbi psicologici.
Classificazione degli antipsicotici
Questo gruppo di farmaci comprende un gran numero di farmaci che hanno diversi effetti neurochimici, quindi sono classificati in base a diversi criteri:
La sistematizzazione per struttura chimica consente ai professionisti di prevedere l'effetto del farmaco, nonché le possibili reazioni avverse;
La classificazione in base agli specifici meccanismi d’azione sui recettori della dopamina a livello neurochimico consente di prevedere la tolleranza del paziente al farmaco;
La gravità dell'effetto clinico;
Durata dell'azione del farmaco.
Le classificazioni di cui sopra sono piuttosto arbitrarie, ma il loro utilizzo nella pratica consente ai medici di selezionare il regime terapeutico più ottimale per ciascun paziente.
Effetto dei farmaci antipsicotici
Nonostante alcune differenze nella struttura e nel meccanismo d'azione, tutti i farmaci correlati agli antipsicotici influenzano i recettori dei sistemi responsabili della comparsa dei sintomi psicopatici.
I farmaci neurolettici hanno diversi effetti:
1. L'effetto generale è antipsicotico. La sua azione si applica a tutti i sintomi della malattia. Inoltre, viene prevenuto anche lo sviluppo di un disturbo mentale.
2. Gli antipsicotici hanno spesso un effetto sedativo, che consente loro di essere utilizzati per trattare i disturbi del sonno e gli stati di agitazione.
3. L'effetto cognitivo riguarda il pensiero e la percezione, nonché la memoria e la capacità di concentrazione.
4. L'effetto neurologico è spesso accompagnato da tremori agli arti o rigidità muscolare. Il paziente può anche provare irrequietezza. La maggior parte degli antipsicotici ha un ampio spettro d’azione, che porta a effetti collaterali.
Farmaci neurolettici di nuova generazione
I neurolettici sono molto efficaci nel trattamento di vari disturbi mentali. Ma l’impatto negativo che hanno avuto sul corpo del paziente ha costretto i ricercatori di tutto il mondo a cercare nuovi farmaci. Nella seconda metà del secolo scorso furono ottenuti mezzi fondamentalmente nuovi. La loro principale differenza è la capacità di legarsi solo ai recettori della dopamina, che riduce più volte il numero di reazioni indesiderate.
I neurolettici di nuova generazione senza effetti collaterali hanno le seguenti proprietà:
Assenza quasi totale o minima comparsa di disturbi motori;
Non influenzano i livelli di prolattina. In rari casi si osserva un aumento di questo indicatore e l'aumento è inferiore rispetto all'assunzione di antipsicotici tipici;
Efficace nell'eliminare i sintomi negativi della malattia e del deterioramento cognitivo; durante l'assunzione del farmaco si verifica un effetto sul metabolismo della serotonina e di altri neurotrasmettitori, mentre il metabolismo della dopamina rimane praticamente invariato;
Il rischio di sviluppare malattie concomitanti è minimo.
Gli antipsicotici atipici, chiamati farmaci di nuova generazione, hanno un ampio spettro d'azione, sono molto efficaci e facilmente tollerabili dai pazienti con vari disturbi mentali.
L'utilizzo di farmaci antipsicotici di nuova generazione consente di effettuare una terapia di successo con un solo farmaco. Come risultato di questo approccio, è possibile migliorare significativamente lo stato mentale del paziente senza nuocere alla sua salute fisica.
Neurolettici di nuova generazione
Il trattamento delle psicosi di varie eziologie, condizioni nevrotiche e psicopatiche viene effettuato con successo con l'aiuto di antipsicotici, ma la gamma di effetti collaterali dei farmaci in questo gruppo è piuttosto ampia. Tuttavia, esistono antipsicotici atipici di nuova generazione senza effetti collaterali, la loro efficacia è maggiore.
Tipi di antipsicotici atipici
I farmaci antipsicotici atipici hanno una propria classificazione in base alle seguenti caratteristiche:
- in base alla durata dell'effetto espresso;
- in base alla gravità dell'effetto clinico;
- secondo il meccanismo d'azione sui recettori della dopamina;
- secondo la struttura chimica.
Grazie alla classificazione in base al meccanismo d'azione sui recettori della dopamina, è possibile selezionare un farmaco che il corpo del paziente percepirà in modo più favorevole. Il raggruppamento per struttura chimica è necessario per prevedere le reazioni avverse e l'azione del farmaco. Nonostante l'estrema convenzionalità di queste classificazioni, i medici hanno l'opportunità di selezionare un regime terapeutico individuale per ciascun paziente.
L’efficacia dei neurolettici di nuova generazione
Il meccanismo d'azione e la struttura degli antipsicotici tipici e dei farmaci della nuova generazione sono diversi, ma nonostante ciò, assolutamente tutti gli antipsicotici influenzano i recettori dei sistemi responsabili della formazione dei sintomi psicopatici.
Anche la medicina moderna classifica i potenti tranquillanti medicinali come antipsicotici a causa di un effetto simile.
Che effetto possono avere gli antipsicotici atipici?
- L'effetto antipsicotico è comune a tutti i gruppi e la sua azione è mirata ad alleviare i sintomi della patologia. Esiste anche una prevenzione dell'ulteriore sviluppo di disturbi mentali.
- La percezione, il pensiero, la capacità di concentrazione e la memoria sono soggetti all'effetto cognitotropico.
Più ampio è lo spettro d'azione di un medicinale, maggiore è il danno che può causare, motivo per cui, nello sviluppo di una nuova generazione di nootropi, è stata prestata particolare attenzione al focus ristretto di un particolare medicinale.
Benefici degli antipsicotici atipici
Nonostante l’efficacia degli antipsicotici convenzionali nel trattamento dei disturbi mentali, è il loro effetto negativo sull’organismo che ha portato alla ricerca di nuovi farmaci. È difficile smettere di prendere tali farmaci, possono influenzare negativamente la potenza, la produzione di prolattina e anche il ripristino dell'attività cerebrale ottimale dopo di essi viene messo in discussione.
I nootropi di terza generazione sono fondamentalmente diversi dai farmaci tradizionali e presentano i seguenti vantaggi.
- le menomazioni motorie non si manifestano o si manifestano al minimo;
- minima probabilità di sviluppare patologie concomitanti;
- alta efficienza nell'eliminazione del deterioramento cognitivo e dei principali sintomi della malattia;
- i livelli di prolattina non cambiano o cambiano in quantità minime;
- quasi nessun effetto sul metabolismo della dopamina;
- esistono farmaci sviluppati specificatamente per il trattamento dei bambini;
- facilmente escreto dai sistemi escretori del corpo;
- influenza attiva sul metabolismo dei neurotrasmettitori, ad esempio la serotonina;
Poiché il gruppo di farmaci in questione si lega solo ai recettori della dopamina, il numero di conseguenze indesiderabili si riduce più volte.
Antipsicotici senza effetti collaterali
Tra tutti gli antipsicotici di nuova generazione esistenti, solo pochi vengono utilizzati più attivamente nella pratica medica grazie alla combinazione di alta efficacia e minimi effetti collaterali.
Abilitare
Il principale ingrediente attivo è l'aripiprazolo. La rilevanza dell'assunzione di compresse si osserva nei seguenti casi:
- durante attacchi acuti di schizofrenia;
- per il trattamento di mantenimento della schizofrenia di qualsiasi tipo;
- durante episodi maniacali acuti dovuti al disturbo bipolare di tipo 1;
- per la terapia di mantenimento dopo un episodio maniacale o misto dovuto al disturbo bipolare.
La somministrazione viene effettuata per via orale e il cibo non influisce sull'efficacia del medicinale. La determinazione del dosaggio è influenzata da fattori quali la natura della terapia, la presenza di patologie concomitanti e la natura della malattia di base. L'aggiustamento della dose non viene effettuato se la funzionalità renale ed epatica è compromessa, nonché dopo i 65 anni.
Flufenazina
La flufenazina è uno dei migliori antipsicotici, allevia l'irritabilità e ha un significativo effetto psicoattivante. La rilevanza dell'uso è osservata nei disturbi allucinatori e nelle nevrosi. Il meccanismo d'azione neurochimico è dovuto ad un effetto moderato sui recettori noradrenergici e ad un potente effetto bloccante sui recettori centrali della dopamina.
Il medicinale viene iniettato in profondità nel muscolo gluteo nei seguenti dosaggi:
- pazienti anziani - 6,25 mg o 0,25 ml;
- pazienti adulti: 12,5 mg o 0,5 ml.
A seconda della risposta dell’organismo all’azione del farmaco, il regime posologico viene ulteriormente sviluppato (intervalli tra le somministrazioni e dosaggio).
L'uso simultaneo con analgesici narcotici porta a depressione respiratoria e funzionalità del sistema nervoso centrale, ipotensione.
La compatibilità con altri sedativi e alcol è indesiderabile, poiché il principio attivo di questo farmaco migliora l'assorbimento di miorilassanti, digossina, corticosteroidi e aumenta l'effetto della chinidina e degli anticoagulanti.
Quetiapina
Questo nootropo appartiene alla categoria dei più sicuri tra gli antipsicotici atipici.
- l'aumento di peso si osserva meno frequentemente rispetto a olanzapina e clozapina (dopo di che è più facile perdere peso);
- non si verifica iperprolattinemia;
- i disturbi extrapiramidali si verificano solo ai dosaggi massimi;
- nessun effetto collaterale anticolinergico.
Gli effetti collaterali si verificano solo in caso di sovradosaggio o alle dosi massime e sono facilmente eliminabili riducendo il dosaggio. Questo può essere depressione, vertigini, ipotensione ortostatica, sonnolenza.
La quetiapina è efficace nella schizofrenia, anche se esiste resistenza ad altri farmaci. Il medicinale è prescritto anche per il trattamento delle fasi depressive e maniacali come stabilizzatore del buon umore.
L'attività del principale principio attivo si manifesta come segue:
- effetto ansiolitico pronunciato;
- potente blocco dei recettori adrenergici dell'istamina H1;
- blocco meno pronunciato dei recettori della serotonina 5-HT2A e dei recettori β1-adrenergici;
Si osserva una diminuzione selettiva dell'eccitabilità dei neuroni dopaminergici mesolimbici, mentre l'attività della substantia nigra non è compromessa.
Fluanxolo
Il farmaco in questione ha un pronunciato effetto ansiolitico, attivante e antipsicotico. C'è una riduzione dei sintomi chiave della psicosi, tra cui disturbi del pensiero, deliri paranoici e allucinazioni. Efficace per la sindrome autistica.
Le proprietà del farmaco sono le seguenti:
Un effetto sedativo forte, ma non specifico, si verifica solo ai dosaggi massimi. L'assunzione di 3 mg al giorno o più può già fornire un effetto antipsicotico; l'aumento della dose porta ad un aumento dell'intensità dell'effetto. Un effetto ansiolitico pronunciato si verifica a qualsiasi dosaggio.
Vale la pena notare che Fluanxol sotto forma di soluzione per iniezione intramuscolare dura molto più a lungo, il che è di grande importanza nel trattamento di pazienti che tendono a non rispettare le prescrizioni mediche. Anche se il paziente smette di assumere farmaci, le ricadute saranno prevenute. Le iniezioni vengono somministrate ogni 2-4 settimane.
Triftazina
La triftazina appartiene alla categoria dei neurolettici fenotiazinici; il farmaco è considerato il più attivo dopo la tioproperazina, il trifluperidolo e l'aloperidolo.
Un moderato effetto disinibitorio e stimolante completa l'effetto antipsicotico.
Il medicinale ha un effetto antiemetico 20 volte più forte rispetto all'aminazina.
L'effetto sedativo si manifesta negli stati allucinatorio-delirativi e allucinatori. L'efficacia in termini di effetti stimolanti è simile al farmaco Sonapax. Le proprietà antiemetiche sono equivalenti a Teraligen.
Levomepromazina
L'effetto anti-ansia in questo caso è chiaramente pronunciato ed è più potente rispetto all'aminazina. Si osserva l'importanza dell'assunzione di piccole dosi nelle nevrosi per fornire un effetto ipnotico.
Il dosaggio standard è prescritto per i disturbi affettivo-deliranti. Per uso orale, la dose massima è di 300 mg al giorno. Forma di rilascio - fiale per iniezioni intramuscolari o compresse da 100, 50 e 25 mg.
Antipsicotici senza effetti collaterali e senza prescrizione medica
I farmaci considerati senza effetti collaterali e inoltre quelli disponibili senza prescrizione del medico curante non sono presentati in un lungo elenco, per cui vale la pena ricordare i nomi dei seguenti farmaci.
Hanno un effetto collaterale dovuto alla loro influenza sul livello di dopamina nel cervello (diminuzione, che porta a fenomeni di parkinsonismo indotto dai farmaci (sintomi extrapiramidali). I pazienti avvertono rigidità muscolare, tremore di varia gravità, ipersalivazione, comparsa di problemi orali ipercinesi, spasmo torsionale ecc. A questo proposito, durante il trattamento con neurolettici vengono prescritti inoltre correttori come ciclodolo, artane, PC-merz, ecc.
L'aminazina (clorpromazina, largactil) è il primo farmaco ad azione neurolettica, dà un effetto antipsicotico generale, è in grado di fermare (allucinatorio), oltre che maniacale e in misura minore. Con l’uso a lungo termine, può causare disturbi simili al Parkinson. La forza dell'effetto antipsicotico dell'aminazina nella scala condizionale per la valutazione dei neurolettici è considerata pari a un punto (1,0). Ciò consente di confrontarlo con altri antipsicotici (Tabella 4).
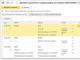
Tabella 4. Elenco dei neurolettici
| Neurolettico | Coefficiente di aminazina | Dose giornaliera in ospedale, mg |
| Aminazina | 1,0 | 200-1000 |
| Tizercin | 1,5 | 100-500 |
| Leponex | 2,0 | 100-900 |
| Melleril | 1,5 | 50-600 |
| Truxal | 2,0 | 30-500 |
| Neuleptil | 1,5 | 100-300 |
| Clopixolo | 4,5 | 25-150 |
| Seroquel | 1,0 | 75-750 |
| Etaperazina | 6,0 | 20-100 |
| Triftazina | 10,0 | 10-100 |
| Aloperidolo | 30,0 | 6-100 |
| Fluanxolo | 20,0 | 3-18 |
| Olanzapina | 30,0 | 5-20 |
| Ziprasidone (Zeldox) | 2,0 | 80-160 |
| Risperpet | 75,0 | 2-8 |
| Modificare | 35,0 | 2-20 |
| Pipotiazina | 7,0 | 30 — 120 |
| Majeptyl | 15,0 | 5-60 |
| Eglonil | 0,5 | 400-2000 |
| Amisulpiride (soliano) | 1,0 | 150-800 |
La propazina è un farmaco ottenuto per eliminare l'effetto depressivo dell'aminazina eliminando l'atomo di cloro dalla molecola di fenotiazina. Dona un effetto sedativo e ansiolitico in caso di sintomi nevrotici. Non provoca sintomi pronunciati di parkinsonismo, non ha un effetto efficace su e.
La tizercina (levomepromazina) ha un effetto anti-ansia più pronunciato rispetto all'aminazina, è usata per trattare i disturbi affettivi e in piccole dosi ha un effetto ipnotico nel trattamento delle nevrosi.
I farmaci descritti sono derivati alifatici della fenotiazina e sono disponibili in compresse da 25, 50, 100 mg, nonché in fiale per somministrazione intramuscolare. La dose orale massima è 300 mg/die.
Teralen (alimemazina) è stato sintetizzato più tardi rispetto ad altri antipsicotici fenotiazinici della serie alifatica. Attualmente prodotto in Russia con il nome “teraligen”. Ha un effetto sedativo molto lieve, combinato con un leggero effetto attivante. Allevia le manifestazioni di psicosindrome vegetativa, paure, ansia, disturbi ipocondriaci e senestopatici del registro nevrotico, ed è indicato per i disturbi del sonno e le manifestazioni allergiche. A differenza della clorpromazina, non ha alcun effetto.
Neurolettici atipici (atipici)
Il sulpiride (egloil) è il primo farmaco a struttura atipica, sintetizzato nel 1968. Non ha effetti collaterali pronunciati, è ampiamente usato per il trattamento delle sindromi ipocondriache e senestopatiche e ha un effetto attivante.
Solian (amisulpiride) ha un'azione simile all'eglonyl ed è indicato sia per il trattamento di condizioni con ipobulia, manifestazioni apatiche, sia per il sollievo dei disturbi allucinatori-deliranti.
Clozapina (Leponex, Azaleptin) non ha effetti collaterali extrapiramidali, mostra un pronunciato effetto sedativo, ma a differenza dell'aminazina, non è indicata per il trattamento delle sindromi allucinatorie-delirarie e catatoniche. Sono note complicazioni sotto forma di agranulocitosi.
Olanzapina (Zyprexa) è usata per trattare sia i disturbi psicotici (allucinatori-deliri) che la sindrome catatonica. Una proprietà negativa è lo sviluppo dell'obesità con l'uso a lungo termine.
Il risperidone (rispolept, speridan) è l'antipsicotico più utilizzato del gruppo dei farmaci atipici. Ha un effetto generale di interruzione e un effetto elettivo sui sintomi allucinatorio-deliranti e catatonici.
Rispolept-consta è un farmaco ad azione prolungata che fornisce una stabilizzazione a lungo termine delle condizioni dei pazienti e allevia con successo le sindromi allucinatorie-paranoidi acute di genesi endogena (). Disponibile in bottiglie da 25; 37,5 e 50 mg, somministrati per via parenterale, una volta ogni tre o quattro settimane.
Il risperidone, come l'olanzapina, causa una serie di complicazioni avverse a carico del sistema endocrino e cardiovascolare, che in alcuni casi richiedono l'interruzione del trattamento. Il risperidone, come tutti i neurolettici, la cui lista aumenta ogni anno, può causare complicazioni neurolettiche fino alla NMS. Piccole dosi di risperidone sono usate per trattare la sindrome ipocondriaca persistente.
Quetiapina (Seroquel), come altri antipsicotici atipici, ha tropismo sia per i recettori della dopamina che per quelli della serotonina. Usato per trattare sindromi allucinatorie, paranoidi, agitazione maniacale. Registrato come farmaco con attività antidepressiva e moderatamente stimolante.
Ziprasidone è un farmaco che agisce sui recettori 5-HT-2, sui recettori della dopamina D-2 e ha anche la capacità di bloccare la ricaptazione della serotonina e della norepinefrina. A questo proposito viene utilizzato per il trattamento dei deliri allucinatori acuti ed è controindicato in presenza di patologie del sistema cardiovascolare, con aritmie.
L'aripiprazolo è usato per trattare tutti i tipi di disturbi psicotici; ha un effetto positivo sul ripristino delle funzioni cognitive durante il trattamento.
In termini di attività antipsicotica, il sertindolo è paragonabile all'aloperidolo; è indicato anche nel trattamento degli stati letargici, migliorando le funzioni cognitive, e possiede attività antidepressiva. Il sertindolo deve essere usato con cautela quando indica patologie cardiovascolari; può causare aritmie.
Invega (paliperidone in compresse a rilascio prolungato) è utilizzato per prevenire le esacerbazioni di sintomi psicotici (sintomi allucinatori-deliranti, catatonici) nei pazienti. L'incidenza degli effetti collaterali è paragonabile al placebo.
Recentemente si sono accumulati materiali clinici che indicano che gli antipsicotici atipici non hanno una superiorità significativa rispetto a quelli tipici e sono prescritti nei casi in cui gli antipsicotici tipici non portano ad un miglioramento significativo delle condizioni dei pazienti (B. D. Tsygankov, E. G. Agasaryan, 2006 , 2007) .
Derivati piperidinici della serie fenotiazinica
La tioridazina (Melleril, Sonapax) è stata sintetizzata con l'obiettivo di ottenere un farmaco che, avendo le proprietà dell'aminazina, non destasse seri dubbi e non desse complicazioni extrapiramidali. L'azione antipsicotica selettiva è indirizzata agli stati di ansia, paura,... Il farmaco ha qualche effetto attivante.
Neuleptil (propericiazina) presenta uno spettro ristretto di attività psicotropa, volto ad alleviare le manifestazioni psicopatiche con eccitabilità e irritabilità.
Derivati fenotiazinici della piperazina
La triftazina (stelazina) è molte volte superiore all'aminazina in termini di azione antipsicotica e ha la capacità di fermare. Indicato per il trattamento di mantenimento a lungo termine degli stati deliranti, inclusa la struttura del lino. A piccole dosi ha un effetto attivante più pronunciato rispetto alla tioridazina. Efficace nel trattamento
L'etaperazina ha un'azione simile alla triftazina, ha un effetto stimolante più lieve ed è indicata nel trattamento dei disturbi verbali, affettivo-deliranti.
La fluorofenazina (moditene, litio) allevia i sintomi allucinatori e ha un lieve effetto disinibinte. Il primo farmaco che iniziò ad essere utilizzato come farmaco a lunga durata d'azione (Moditen Depot).
La tioproperazina (mazeptil) ha un effetto terminale antipsicotico molto potente. Majeptil viene solitamente prescritto quando il trattamento con altri antipsicotici non ha effetto. A piccole dosi, il mazeptyl aiuta bene nel trattamento di rituali complessi.
Derivati del butirrofenone
L'aloperidolo è l'antipsicotico più potente che ha un ampio spettro d'azione. Arresta tutti i tipi di eccitazione (catatonica, maniacale, delirante) più velocemente della triftazina ed elimina in modo più efficace le manifestazioni allucinatorie e pseudoallucinatorie. Indicato per il trattamento di pazienti con presenza di automatismi mentali. Utilizzato nel trattamento. A piccole dosi è ampiamente utilizzato per il trattamento di disturbi simili alla nevrosi (sindromi ipocondriache, senestopatia). Il farmaco viene utilizzato sotto forma di compresse, soluzione per somministrazione intramuscolare o gocce.
L'aloperidolo decanoato è un farmaco ad azione prolungata per il trattamento degli stati deliranti e allucinatorio-deliranti; indicato nei casi di sviluppo di paranoie. L'aloperidolo, come il mazeptil, provoca gravi effetti collaterali come rigidità, tremore e un alto rischio di sviluppare la sindrome neurolettica maligna (NMS).
Trisedil (trifluperidolo) ha un'azione simile all'aloperidolo, ma il suo effetto è più potente. Più efficace per la sindrome verbale persistente (allucinatorio-paranoico). Controindicato in caso di lesioni organiche del sistema nervoso centrale.
Derivati del tioxantene
Il Truxal (clorprotixene) è un antipsicotico con effetto sedativo, ha un effetto anti-ansia ed è efficace nel trattamento dei disturbi ipocondriaci e senestopatici.
Fluanxol ha un pronunciato effetto stimolante a piccole dosi nel trattamento dell'ipobulia e dell'apatia. A grandi dosi allevia i disturbi deliranti.
Il Clopixol ha un effetto sedativo ed è indicato nel trattamento dell'ansia e del delirio.
Clopixol-acuphas allevia le riacutizzazioni e viene utilizzato come farmaco a lunga durata d'azione.
Effetti collaterali
Antipsicotici tipici (triftazina, etaprazina, mazeptil, aloperidolo, moditene)
I principali effetti collaterali formano la sindrome neurolettica. I sintomi principali sono disturbi extrapiramidali con predominanza di disturbi ipo- o ipercinetici. I disturbi ipocinetici comprendono il parkinsonismo indotto da farmaci con aumento del tono muscolare, rigidità, rigidità e lentezza dei movimenti e della parola. I disturbi ipercinetici comprendono tremore, ipercinesia (coreiforme, atetoide, ecc.). Molto spesso si osservano combinazioni di disturbi ipo e ipercinetici, espressi in vari rapporti. Anche le discinesia si osservano abbastanza spesso e possono essere di natura ipo e ipercinetica. Sono localizzati nella zona della bocca e si manifestano con spasmi dei muscoli della faringe, della lingua e della laringe. In alcuni casi, i segni di acatisia si esprimono con manifestazioni di irrequietezza e irrequietezza motoria. Un gruppo speciale di effetti collaterali comprende la discinesia tardiva, che si esprime in movimenti involontari delle labbra, della lingua, del viso e talvolta nei movimenti coreiformi degli arti. I disturbi autonomici si esprimono sotto forma di ipotensione, sudorazione, disturbi visivi e disturbi disurici. Si notano anche fenomeni di agranulocitosi, leucopenia, disturbi dell'accomodazione e ritenzione urinaria.
Molti di coloro che, per motivi di salute, hanno dovuto varcare la soglia di uno studio psichiatrico, ne escono con tra le mani diverse prescrizioni di farmaci complessi. La necessità di assumere farmaci psicotropi è spesso spaventosa. Paura di effetti collaterali, dipendenza o cambiamenti nella propria personalità: tutto ciò introduce un seme di dubbio e sfiducia nelle raccomandazioni mediche. Per quanto triste possa essere, a volte i principali guaritori diventano numerosi amici, parenti e vicini di casa sul pianerottolo e non uno specialista certificato.
Uno dei gruppi di farmaci ampiamente utilizzati in psichiatria sono gli antipsicotici. Se ti sono stati prescritti antipsicotici, preparati a sentire molte frasi cliché sulle loro "capacità". I più tipici sono:
- i neurolettici trasformano una persona in un “vegetale”;
- gli psicofarmaci “soffocano la psiche”;
- gli psicofarmaci distruggono la personalità;
- causano demenza;
- A causa degli antipsicotici morirai in un ospedale psichiatrico.
La ragione dell'emergere di tali miti è la speculazione dovuta alla mancanza di informazioni affidabili o all'incapacità di comprenderle correttamente. In ogni momento dell'esistenza dell '"homo sapiens", qualsiasi fenomeno incomprensibile veniva spiegato da miti e favole. Ricorda come i nostri lontani antenati spiegavano il cambiamento del giorno e della notte, le eclissi.
In ogni caso, non abbiate fretta di farvi prendere dal panico! Cerca di affrontare il problema degli antipsicotici dal punto di vista della medicina basata sull'evidenza.
Maggiori informazioni sui neurolettici
Cosa sono i neurolettici?
I neurolettici sono un ampio gruppo di farmaci utilizzati nel trattamento dei disturbi mentali. Il valore più grande di questi farmaci è la loro capacità di combattere la psicosi, da cui il secondo nome: antipsicotici. Prima dell'avvento dei neurolettici, le piante velenose e narcotiche, il litio, il bromo e la terapia del coma erano ampiamente utilizzati in psichiatria. La scoperta dell'aminazina nel 1950 segnò l'inizio di una nuova fase nello sviluppo di tutta la psichiatria. I metodi di trattamento per i pazienti psichiatrici sono diventati molto più delicati e i casi di remissione a lungo termine sono diventati più frequenti.
Classificazione degli antipsicotici
Tutti gli antipsicotici sono generalmente classificati in due gruppi:
- Neurolettici tipici. Antipsicotici classici. Nonostante l'elevato potenziale terapeutico, hanno una probabilità abbastanza elevata di sviluppare effetti collaterali. Rappresentanti: Aminazina, Aloperidolo, ecc.
- Neurolettici atipici. Farmaci moderni, la cui capacità distintiva è una probabilità significativamente ridotta di sviluppo e gravità degli effetti collaterali, principalmente neurologici. Questi includono: Clozapina, Rispolept, Quetiapina, Olanzapina.
Quasi ogni anno compaiono sul mercato farmacologico nuovi antipsicotici. I farmaci stanno diventando sempre più efficaci, più sicuri e più costosi.
Come funzionano gli antipsicotici?
Il meccanismo d'azione degli antipsicotici è ridurre la velocità di trasmissione degli impulsi cerebrali. Ciò si ottiene inibendo una sostanza che trasmette gli impulsi nervosi in alcune cellule cerebrali, chiamata dopamina. La maggior parte degli antipsicotici viene rapidamente scomposta ed eliminata dall’organismo. Esistere farmaci ad azione prolungata, in grado di fornire un effetto terapeutico che dura fino a un mese. Ad esempio, l'aloperidolo decanoato o il deposito di Clopixol, la cui soluzione viene somministrata per via intramuscolare. L'uso di farmaci a lunga durata d'azione è molto conveniente, perché i pazienti spesso dimenticano di seguire le raccomandazioni e di assumere le pillole. Sfortunatamente, quasi tutti i farmaci esistenti di questo tipo sono antipsicotici tipici, il che significa che hanno una sicurezza inferiore a molti antipsicotici atipici.Indicazioni per l'uso dei neurolettici
Quando un medico può consigliare l’assunzione di antipsicotici? Non tutti i disturbi mentali richiedono l’uso di antipsicotici. Considerando la loro eccezionale capacità di influenzare deliri, allucinazioni, agitazione e comportamenti anomali, questo gruppo di farmaci è indispensabile nel trattamento delle psicosi di varia origine. La capacità degli antipsicotici di alleviare i sintomi di paura, ansia e agitazione consente loro di essere utilizzati in modo abbastanza efficace nei disturbi d'ansia, fobici e depressivi. In alcuni casi, gli antipsicotici possono sostituire i tranquillanti, il cui uso a lungo termine è inaccettabile.
Gli antipsicotici sono progettati per combattere i seguenti sintomi:
- agitazione psicomotoria;
- comportamento aggressivo e pericoloso;
- deliri e allucinazioni;
- pronunciata sensazione di paura;
- tensione nel corpo;
- sbalzi d'umore;
- apatia e letargia con;
- sonno scarso;
- vomito.
Come puoi vedere, il possibile campo di utilizzo degli antipsicotici è piuttosto ampio e non si limita esclusivamente ai disturbi mentali gravi.

Effetti collaterali degli antipsicotici
Tutti i farmaci, in un modo o nell'altro, oltre ai loro effetti terapeutici, presentano una serie di effetti collaterali indesiderati. C'è un'opinione secondo cui i preparati a base di erbe sono completamente sicuri. Questo non è del tutto vero. Pertanto, l'uso a lungo termine della melissa provoca anche vertigini e l'uso eccessivo di decotti di camomilla provoca. Anche una singola overdose di celidonia in alcuni casi finisce con un'epatite tossica.
La probabilità degli effetti collaterali e la loro gravità dipende da molti fattori:
- sensibilità individuale al farmaco;
- la dose utilizzata e la durata del trattamento;
- metodo di somministrazione del farmaco e sua interazione con altri farmaci;
- l’età del paziente e lo stato di salute generale.
I principali effetti collaterali degli antipsicotici includono:
- Sindrome neurolettica. La causa del suo aspetto sono i disturbi extrapiramidali. Il tono muscolare aumenta, i movimenti diventano lenti e limitati ed è possibile parlare in modo confuso. I pazienti possono essere disturbati dall'irrequietezza in atto. Se un paziente sviluppa la sindrome neurolettica, il medico prescriverà dei correttori, farmaci che rimuovono i sintomi della neurolessia.
- Disturbi endocrini. Si verifica con l'uso a lungo termine di grandi dosi di antipsicotici.
- Sonnolenza. Gli antipsicotici tipici sono più efficaci. Spesso la sonnolenza scompare 3-4 giorni dopo l'inizio del trattamento con antipsicotici.
- Cambiamenti nell'appetito e nel peso corporeo. Molti pazienti, soprattutto le donne, hanno più paura dell'aumento di peso. Dovrebbe essere chiaro che la semplice presenza di un disturbo mentale non predispone ad una figura ideale. La depressione, ad esempio, in molti casi cambia in modo significativo il peso corporeo, sia in diminuzione che in aumento, cosa che viene erroneamente attribuita agli effetti dei farmaci.
Effetti collaterali meno comuni includono: disturbi temporanei degli organi visivi, degli organi digestivi (diarrea, stitichezza), difficoltà a urinare e disturbi autonomici.
Cosa deve sapere un paziente che assume antipsicotici?
All'inizio del ciclo di trattamento con antipsicotici, i pazienti possono trovarsi di fronte non solo alla manifestazione dei loro effetti collaterali, ma anche all'obbligo di rispettare le regole per l'assunzione dei farmaci. Le prime settimane saranno difficili sia per il paziente che per il medico. Dopotutto, devi scegliere il farmaco giusto e una dose sufficiente. Solo la fiducia reciproca, la responsabilità e un impeccabile desiderio di risultato consentiranno un ciclo di successo del trattamento con antipsicotici. Il paziente deve collaborare in ogni modo possibile al trattamento, seguire le raccomandazioni e segnalare eventuali cambiamenti del suo stato.
Alcuni semplici consigli per chi assume antipsicotici:
- Seguire il dosaggio indicato e la frequenza di assunzione dei farmaci. Cercare di aggiustare la dose da solo non farà altro che peggiorare la condizione.
- Evitare le bevande alcoliche, anche la birra. I neurolettici interagiscono molto male con l'alcol; la loro assunzione insieme può causare un'esacerbazione della malattia.
- Poiché gli antipsicotici rallentano la velocità di reazione, dovrai aspettare un po' con la guida e altri meccanismi.
- Mangia bene. Mangia cibi ricchi di vitamine e proteine.
- Bevi abbastanza liquidi. Non è consigliabile bere tè e caffè forti.
- Assicurati di fare esercizi mattutini. Anche un’attività fisica minima sarà benefica.
- Discuti tutte le domande sul trattamento con il tuo medico, non con le nonne all'ingresso.
L'uso corretto degli antipsicotici può far fronte a molte delle spiacevoli conseguenze dei disturbi mentali, migliorare la qualità della vita e dare possibilità di guarigione. I farmaci moderni che emergono regolarmente riducono al minimo lo sviluppo di effetti collaterali, consentendo un trattamento sicuro per lungo tempo. Non aver paura di prendere antipsicotici e rimanere in salute!
Gli antipsicotici (noti anche come antipsicotici o tranquillanti potenti) sono una classe di psicofarmaci utilizzati principalmente per controllare la psicosi (inclusi deliri, allucinazioni e disturbi del pensiero), in particolare in e, e sono sempre più utilizzati per controllare i disturbi non psicotici (codice ATC N05A). La parola "neurolettico" deriva dalle parole greche "νεῦρον" (neurone, nervo) e "λῆψις" ("cattura"). Gli antipsicotici di prima generazione, noti come antipsicotici tipici, furono scoperti negli anni '50. La maggior parte dei farmaci di seconda generazione, noti come antipsicotici atipici, sono stati sviluppati più recentemente, sebbene il primo antipsicotico atipico, la clozapina, sia stato scoperto negli anni '50 e introdotto nella pratica clinica negli anni '70. Entrambe le generazioni di antipsicotici tendono a bloccare i recettori nelle vie cerebrali della dopamina, ma in generale gli antipsicotici atipici agiscono anche sui recettori della serotonina. I farmaci antipsicotici sono più efficaci del placebo nel trattamento dei sintomi della psicosi, ma alcuni pazienti non rispondono completamente o almeno parzialmente al trattamento. L'uso di antipsicotici è associato a significativi effetti collaterali, principalmente disturbi del movimento e aumento di peso.
Uso medico
Gli antipsicotici sono più spesso utilizzati per le seguenti indicazioni:
I farmaci antipsicotici vengono utilizzati per trattare la demenza o l’insonnia solo se altri trattamenti hanno fallito. Vengono utilizzati per curare i bambini solo se altri trattamenti hanno fallito o se il bambino soffre di psicosi.
Schizofrenia
I farmaci antipsicotici sono una componente chiave del trattamento della schizofrenia, raccomandati dal National Institute for Health and Clinical Excellence (NICE), dall’American Psychiatric Association e dalla British Society of Psychopharmacology. L’effetto principale del trattamento con antipsicotici è quello di ridurre i cosiddetti sintomi “positivi” della malattia, compresi deliri e allucinazioni. Esistono prove contrastanti a sostegno di un effetto significativo dei farmaci antipsicotici sui sintomi negativi (p. es., apatia, mancanza di emozioni emotive e mancanza di interesse per le interazioni sociali) o sintomi cognitivi (pensiero disturbato, diminuzione della capacità di pianificare e completare compiti) della schizofrenia. . In generale, l’efficacia degli antipsicotici nel ridurre i sintomi positivi e negativi sembra aumentare con l’aumentare della gravità dei sintomi iniziali. L'uso di farmaci antipsicotici nel trattamento della schizofrenia comprende la prevenzione di pazienti con sintomi che indicano un aumentato rischio di sviluppare psicosi, il trattamento del primo episodio di psicosi, la terapia di mantenimento e il trattamento di episodi ricorrenti di psicosi acuta.
Prevenire la psicosi e migliorare i sintomi
Le linee di test utilizzate per valutare i pazienti con sintomi precoci di psicosi includono PACE (Personal Assessment and Crisis Assessment) e COPS (Criteria for Prodromal Syndromes), che misurano sintomi psicotici di basso livello, e altri test che si concentrano sul deterioramento cognitivo (sintomi principali). Se combinati con le informazioni sull'anamnesi familiare, questi test possono identificare i pazienti "ad alto rischio" che hanno un rischio del 20-40% di progressione verso una psicosi conclamata entro 2 anni. A questi pazienti vengono spesso prescritte basse dosi di farmaci antipsicotici per ridurre i sintomi e prevenire la progressione verso una psicosi conclamata. Nonostante gli effetti generalmente positivi degli antipsicotici sulla riduzione dei sintomi, gli studi clinici fino ad oggi forniscono poche prove che l’uso precoce degli antipsicotici, da soli o in combinazione con la terapia cognitivo comportamentale, fornisca risultati migliori a lungo termine nei pazienti con sintomi prodromici.
Primo episodio di psicosi
Il NICE raccomanda che chiunque si presenti con un primo episodio di psicosi conclamata venga trattato con farmaci antipsicotici e terapia cognitivo comportamentale (CBT). Il NICE raccomanda di avvisare i pazienti che scelgono la sola CBT che il trattamento combinato è più efficace. La diagnosi di schizofrenia di solito non viene fatta al primo episodio di psicosi, poiché fino al 25% dei pazienti che cercano aiuto dopo un primo episodio di psicosi alla fine ricevono una diagnosi di disturbo bipolare. Gli obiettivi del trattamento per questi pazienti includono la riduzione dei sintomi e il potenziale miglioramento dei risultati del trattamento a lungo termine. Studi clinici randomizzati hanno dimostrato l’efficacia dei farmaci antipsicotici nel raggiungimento del primo obiettivo, con gli antipsicotici di prima e seconda generazione che hanno dimostrato la stessa efficacia. La prova che il trattamento precoce abbia un effetto benefico sugli esiti del trattamento a lungo termine è controversa.
Episodi psicotici ricorrenti
Studi controllati con placebo sugli antipsicotici di prima e seconda generazione hanno costantemente dimostrato la superiorità del farmaco attivo rispetto al placebo nel sopprimere i sintomi psicotici. Un’ampia meta-analisi di 38 studi sui farmaci antipsicotici negli episodi psicotici acuti della schizofrenia ha mostrato una dimensione dell’effetto di circa 0,5. Non c’è quasi alcuna differenza in termini di efficacia tra i farmaci antipsicotici approvati, compresi i farmaci di prima e di seconda generazione. L'efficacia di tali farmaci non è ottimale. In molti pazienti si è ottenuta la completa scomparsa dei sintomi. I tassi di risposta calcolati utilizzando varie misure di riduzione dei sintomi sono risultati bassi. L’interpretazione dei dati è complicata dagli alti tassi di risposta al placebo e dalla pubblicazione selettiva dei risultati degli studi clinici.
Terapia di mantenimento
La maggior parte dei pazienti trattati con antipsicotici dimostra una risposta entro 4 settimane. Gli obiettivi del trattamento continuato sono il mantenimento della soppressione dei sintomi, la prevenzione delle ricadute, il miglioramento della qualità della vita e la partecipazione alla terapia psicosociale. La terapia di mantenimento con farmaci antipsicotici è chiaramente superiore al placebo nel prevenire le ricadute, ma è associata ad effetti collaterali come aumento di peso, disturbi del movimento e un alto tasso di abbandono dello studio. Uno studio di 3 anni su individui sottoposti a terapia di mantenimento dopo un episodio psicotico acuto ha rilevato che il 33% ha sperimentato una riduzione a lungo termine dei sintomi, il 13% ha raggiunto la remissione e solo il 27% ha riportato una qualità di vita soddisfacente. L’effetto della prevenzione delle ricadute sugli esiti a lungo termine è incerto e gli studi storici mostrano poche differenze negli esiti a lungo termine prima e dopo l’introduzione dei farmaci antipsicotici. Una sfida importante nell’uso dei farmaci antipsicotici per la prevenzione delle ricadute è rappresentata dai bassi tassi di compliance. Nonostante il tasso relativamente elevato di effetti collaterali associati a questi farmaci, alcune evidenze, tra cui elevati tassi di abbandono nel gruppo placebo rispetto ai gruppi di trattamento in studi clinici randomizzati, suggeriscono che la maggior parte dei pazienti che interrompono il trattamento lo fanno a causa di un’efficienza non ottimale.
Disturbo bipolare
Gli antipsicotici sono spesso usati in combinazione con stabilizzatori dell'umore come il valproato come terapia di prima linea per trattare episodi maniacali e misti associati al disturbo bipolare. La ragione per l'utilizzo di questa combinazione è il ritardo terapeutico dell'azione dei suddetti stabilizzatori dell'umore (gli effetti terapeutici del valproato si osservano solitamente dopo cinque giorni dall'inizio del trattamento e del litio dopo almeno una settimana) e gli effetti antimaniacali relativamente rapidi di farmaci antipsicotici. Gli antipsicotici hanno dimostrato efficacia se usati da soli negli episodi maniacali/misti acuti. Tre antipsicotici atipici (lurasidone, olanzapina e quetiapina) si sono rivelati efficaci nel trattamento della depressione bipolare se usati da soli. Solo olanzapina e quetiapina hanno mostrato un’efficacia preventiva ad ampio spettro (vale a dire, tutti e tre i tipi di episodi: maniacale, misto e depressivo) nei pazienti con disturbo bipolare. Una recente revisione Cochrane ha inoltre rilevato che l’olanzapina ha un rapporto rischio/beneficio meno favorevole rispetto al litio come terapia di mantenimento per il disturbo bipolare. L'American Psychiatric Association e il National Institute for Health and Care Excellence del Regno Unito raccomandano gli antipsicotici per la gestione degli episodi psicotici acuti nella schizofrenia o nel disturbo bipolare e come trattamento di mantenimento a lungo termine per ridurre la probabilità di ulteriori episodi. Essi sostengono che la risposta a qualsiasi antipsicotico può variare, quindi si dovrebbero condurre studi in questa direzione e che, ove possibile, si dovrebbero preferire dosi più basse. Numerosi studi hanno osservato livelli di aderenza ai regimi di farmaci antipsicotici e hanno scoperto che la sospensione dell’assunzione da parte dei pazienti è associata a tassi più elevati di ricaduta, compreso il ricovero in ospedale.
Demenza
È necessario eseguire test per i sintomi della demenza per valutare la causa sottostante prima di prescrivere farmaci antipsicotici. Quando utilizzati per la demenza in età avanzata, gli antipsicotici hanno mostrato un'efficacia modesta rispetto al placebo nel controllo dell'aggressività o della psicosi e un discreto numero di effetti collaterali gravi. In sintesi, gli antipsicotici non sono raccomandati per l’uso di routine nel trattamento della demenza con aggressività o psicosi, ma possono essere considerati come un’opzione in alcuni casi in cui vi è grave stress o rischio di danni fisici agli altri. I trattamenti psicosociali possono ridurre la necessità di farmaci antipsicotici.
Depressione unipolare
Numerosi farmaci antipsicotici atipici presentano alcuni benefici se utilizzati in aggiunta ad altri trattamenti per la depressione clinica. Aripiprazolo e olanzapina (se utilizzati in combinazione con ) hanno ricevuto l'approvazione dalla Food and Drug Administration (FDA) statunitense per questa indicazione. Il loro utilizzo, tuttavia, è associato ad un aumento del rischio di effetti collaterali.
Altre indicazioni
Oltre alle indicazioni di cui sopra, gli antipsicotici possono essere utilizzati per trattare la depressione, i disturbi della personalità e l’ansia nei pazienti affetti da demenza. I dati, tuttavia, non supportano l’uso degli antipsicotici atipici per i disturbi alimentari o i disturbi della personalità. Il risperidone può essere utile nel trattamento del disturbo ossessivo-compulsivo. L'uso di farmaci antipsicotici a basso dosaggio per l'insonnia, sebbene comune, non è raccomandato perché vi sono poche prove di beneficio e di rischio di effetti collaterali. Basse dosi di antipsicotici possono essere utilizzate anche per trattare i sintomi comportamentali e cognitivo-percettivi impulsivi del disturbo borderline di personalità. Nei bambini, gli antipsicotici possono essere utilizzati in caso di disturbi del comportamento sociale, disturbi dell’umore e disturbo pervasivo dello sviluppo o ritardo mentale. I farmaci antipsicotici sono raramente raccomandati per il trattamento della sindrome di Tourette perché, sebbene siano efficaci, hanno molti effetti collaterali. Una situazione simile si applica ai disturbi dello spettro autistico. Gran parte delle evidenze riguardanti l'uso off-label degli antipsicotici (p. es., demenza, disturbo ossessivo compulsivo, disturbo da stress post-traumatico, disturbo di personalità, sindrome di Tourette) non hanno prove scientifiche sufficienti per supportare tale uso, soprattutto quando vi è una buona evidenza di un aumento del rischio di ictus ., convulsioni, notevole aumento di peso, sedazione e problemi gastrointestinali. Una revisione britannica sull’uso non autorizzato di antipsicotici nei bambini e negli adolescenti ha riscontrato risultati e preoccupazioni simili. Un sondaggio condotto su bambini con disturbi dello sviluppo ha rilevato che il 16,5% dei pazienti stava assumendo farmaci antipsicotici, il più delle volte per irritabilità, aggressività e ansia. Il risperidone è stato approvato dalla FDA statunitense per il trattamento dell'irritabilità nei bambini e negli adolescenti autistici. Anche il comportamento aggressivo e provocatorio negli adulti con disabilità intellettiva viene spesso trattato con farmaci antipsicotici, nonostante la mancanza di prove a sostegno di tale utilizzo. Un recente studio randomizzato e controllato, tuttavia, non ha riscontrato alcun beneficio di questo trattamento rispetto al placebo. Lo studio non raccomandava l’uso di farmaci antipsicotici come opzione terapeutica continuativa accettabile.
Antipsicotici tipici e atipici
Non è chiaro se gli antipsicotici atipici (di seconda generazione) offrano vantaggi rispetto agli antipsicotici di prima generazione. Amisulpride, olanzapina, risperidone e clozapina possono essere più efficaci, ma hanno anche effetti collaterali più gravi. Gli antipsicotici tipici e atipici hanno tassi di abbandono e tassi di recidiva simili se usati a dosi da basse a moderate. La clozapina è un trattamento efficace per i pazienti che rispondono scarsamente ad altri farmaci (schizofrenia “resistente al trattamento”), ma la clozapina ha l’effetto collaterale potenzialmente grave dell’agranulocitosi (basso numero di globuli bianchi) in meno del 4% delle persone. A causa dei bias dello studio, l’accuratezza dei confronti tra gli antipsicotici atipici è motivo di preoccupazione. Nel 2005, un’agenzia governativa statunitense, il National Institute of Mental Health, ha pubblicato i risultati di un ampio studio indipendente (Progetto CATIE). Nessuno degli antipsicotici atipici studiati (risperidone, quetiapina e ziprasidone) ha mostrato superiorità rispetto al tipico antipsicotico perfenazina nei metodi di test utilizzati, e questi farmaci non hanno causato meno effetti collaterali rispetto al tipico antipsicotico perfenazina, sebbene più pazienti abbiano smesso di assumere perfenazina a causa di effetti extrapiramidali. effetti rispetto agli antipsicotici atipici (8% vs 2-4%). In termini di compliance del paziente alle istruzioni del farmaco in studio, non sono state riscontrate differenze significative tra i due tipi di antipsicotici. Molti ricercatori mettono in dubbio l’opportunità di prescrivere antipsicotici atipici come farmaci di prima linea, e alcuni addirittura mettono in dubbio la distinzione tra le due classi di antipsicotici. Altri ricercatori hanno segnalato un rischio significativamente più elevato di sviluppare discinesia tardiva e sintomi extrapiramidali con gli antipsicotici tipici e solo per questo motivo raccomandano farmaci atipici come trattamento di prima linea, nonostante il maggior rischio di effetti collaterali metabolici. L'ente governativo britannico NICE ha recentemente rivisto le sue raccomandazioni, che erano a favore degli antipsicotici atipici, affermando che la scelta dovrebbe essere individualizzata, in base al profilo farmacologico specifico e alle preferenze del paziente.
Effetti collaterali
Non dovresti assumere più di un farmaco antipsicotico alla volta, tranne in circostanze insolite a causa dell'aumento del numero e della gravità degli effetti collaterali dei farmaci. Gli effetti collaterali comuni (≥ 1% e fino al 50% dei casi per la maggior parte degli antipsicotici) degli antipsicotici includono:
Ansia
Effetti collaterali extrapiramidali (particolarmente comuni con gli antipsicotici di prima generazione), tra cui:
Letargia (particolarmente comune durante l'assunzione di clozapina, olanzapina, quetiapina, aminazina e zotepina)
Mal di testa
Vertigini
L’acatisia è una sensazione di irrequietezza interiore.
Distonia
Parkinsonismo
Iperprolattinemia (rara con clozapina, quetiapina e aripiprazolo), che può portare a:
La galattorrea è una insolita secrezione del latte materno.
Ginecomastia
Disfunzione sessuale (entrambi i sessi)
Osteoporosi
Ipotensione ortostatica
Aumento di peso (soprattutto con clozapina, olanzapina, quetiapina e zotepina)
Effetti collaterali anticolinergici (con olanzapina, clozapina e, meno probabilmente, risperidone) come:
Visione offuscata
Secchezza delle fauci (anche se può verificarsi anche sbavatura)
Diminuzione della sudorazione
La discinesia tardiva è più comune nei pazienti che assumono antipsicotici di prima generazione altamente attivi, come l'aloperidolo, e si osserva principalmente dopo un trattamento cronico, piuttosto che a breve termine. È caratterizzata da movimenti lenti, ripetitivi, incontrollati e senza scopo, il più delle volte del viso, delle labbra, delle gambe o del busto, che solitamente sono resistenti al trattamento e spesso irreversibili. L'incidenza della malattia di Parkinson è di circa il 5% all'anno con l'uso di farmaci antipsicotici (indipendentemente dal farmaco utilizzato).
Raro/non comune (<1% случаев для большинства антипсихотических препаратов) побочные эффекты антипсихотических препаратов включают:
Aumento di peso dovuto all'antagonismo dei recettori dell'istamina H1 e della serotonina 5-HT2C e possibilmente attraverso le interazioni con altre vie neurochimiche nel sistema nervoso centrale
La sindrome neurolettica maligna è una condizione potenzialmente fatale caratterizzata da:
Instabilità autonomica, che può manifestarsi come tachicardia, nausea, vomito, sudorazione, ecc.
Ipertermia: aumento della temperatura corporea.
Cambiamenti nello stato mentale (confusione, allucinazioni, coma, ecc.)
Rigidità muscolare
Anomalie di laboratorio (p. es., livelli elevati di creatinina chinasi, diminuzione dei livelli di ferro plasmatico, anomalie elettrolitiche, ecc.)
Tachicardia ventricolare tipo "piroetta"
Pancreatite
Prolungamento dell'intervallo QT, più evidente nei pazienti che assumono amisulpride, pimozide, sertindolo, tioridazina e ziprasidone
Convulsioni, che sono particolarmente frequenti nei pazienti che assumono clorpromazina e clozapina.
Tromboembolia
Infarto miocardico
Alcuni studi hanno dimostrato una diminuzione dell’aspettativa di vita associata all’uso di farmaci antipsicotici. Gli antipsicotici possono anche aumentare il rischio di morte prematura nelle persone affette da demenza. I farmaci antipsicotici tendono a peggiorare i sintomi nelle persone con disturbo di depersonalizzazione. La politerapia antipsicotica (assunzione di due o più antipsicotici contemporaneamente) è una pratica comune ma non è basata sull'evidenza né raccomandata, ed esistono iniziative per limitare tale uso. Inoltre, l’uso di dosi eccessivamente elevate (spesso come risultato di una politerapia) continua nonostante le linee guida cliniche e le prove suggeriscano che tale uso generalmente non è più efficace ma è generalmente associato a un danno maggiore per il paziente.
Altro
Nella schizofrenia, nel tempo, si verifica la perdita di materia grigia nel cervello e altri cambiamenti strutturali. Le meta-analisi degli effetti del trattamento antipsicotico sulla perdita di materia grigia e sui cambiamenti strutturali mostrano risultati contrastanti. Una meta-analisi del 2012 ha rilevato che i pazienti trattati con antipsicotici di prima generazione hanno manifestato una maggiore perdita di materia grigia rispetto a quelli trattati con antipsicotici atipici di seconda generazione. Come possibile spiegazione è stato proposto un effetto protettivo degli antipsicotici atipici. Una seconda meta-analisi ha rilevato che il trattamento con farmaci antipsicotici può essere associato ad un aumento della perdita di materia grigia. Forme nascoste e di lunga durata di acatisia vengono spesso trascurate o confuse con la depressione post-psicotica, in particolare in assenza dell'aspetto extrapiramidale che gli psichiatri si aspettano quando cercano segni di acatisia.
Interruzione
I sintomi di astinenza dai farmaci antipsicotici possono verificarsi quando il dosaggio viene ridotto e l’uso viene interrotto. I sintomi da astinenza possono includere nausea, vomito, anoressia, diarrea, rinorrea, sudorazione, mialgia, parestesia, irrequietezza, agitazione e insonnia. I sintomi psicologici della sindrome possono includere psicosi e possono essere confusi con una ricaduta della malattia di base. Migliorare il controllo dell’astinenza può aumentare le possibilità delle persone di interrompere con successo i farmaci antipsicotici. Durante la sospensione dell'antipsicotico, i sintomi della discinesia tardiva possono migliorare o persistere. I sintomi di astinenza possono verificarsi quando un paziente passa da un farmaco antipsicotico a un altro (presumibilmente a causa delle differenze nell’efficacia del farmaco e nell’attività dei recettori). Tali sintomi possono includere effetti colinergici e sindromi motorie, comprese le discinesie. È più probabile che questi effetti collaterali si verifichino quando gli antipsicotici vengono cambiati rapidamente, quindi il passaggio graduale da un antipsicotico all'altro riduce al minimo questi effetti di astinenza. Il British National Formulary raccomanda una sospensione graduale quando si interrompe il trattamento antipsicotico per evitare sintomi acuti di astinenza o una rapida ricaduta. Il processo di titolazione incrociata prevede l’aumento graduale della dose del nuovo farmaco e la diminuzione graduale della dose del vecchio farmaco.
Meccanismo di azione
Tutti i farmaci antipsicotici tendono a bloccare i recettori D2 nel percorso della dopamina nel cervello. Ciò significa che la dopamina rilasciata in questi percorsi avrà un effetto minore. Il rilascio eccessivo di dopamina nel percorso mesolimbico è stato associato a esperienze psicotiche. È stato inoltre dimostrato che un ridotto rilascio di dopamina nella corteccia prefrontale, così come un eccesso di dopamina in tutte le altre vie, è stato associato anche ad esperienze psicotiche causate da un funzionamento anormale del sistema dopaminergico in pazienti affetti da schizofrenia o disturbo bipolare. Vari antipsicotici, come l’aloperidolo e la clorpromazina, inibiscono le vie della dopamina, consentendo ai recettori della dopamina di funzionare normalmente. Oltre ai loro effetti antagonisti sulla dopamina, gli antipsicotici (in particolare gli antipsicotici atipici) antagonizzano anche i recettori 5-HT2A. Vari alleli del recettore 5-HT2A sono stati associati allo sviluppo della schizofrenia e di altre psicosi, inclusa la depressione. Esistono prove di concentrazioni più elevate di recettori 5-HT2A nelle aree corticali e sottocorticali, in particolare nel nucleo caudato destro. Le sostanze psichedeliche sono agonisti di questi stessi recettori, il che spiega la relazione tra droghe psichedeliche e schizofrenia. Gli antipsicotici tipici non sono particolarmente selettivi; bloccano anche i recettori della dopamina nella via mesocorticale, nella via tuberoinfundibolare e nella via nigrostriatale. Si ritiene che il blocco dei recettori D2 su questi altri percorsi produca alcuni degli effetti collaterali indesiderati dei tipici antipsicotici. Di solito sono classificati in uno spettro che va dalla potenza bassa a quella alta, dove la potenza è la capacità di un farmaco di legarsi ai recettori della dopamina piuttosto che la potenza del farmaco. Le dosi attive di antipsicotici ad alta potenza come l'aloperidolo variano da pochi milligrammi e causano meno sonnolenza e sedazione rispetto agli antipsicotici a bassa potenza come la clorpromazina e la tioridazina, che hanno dosi attive di centinaia di milligrammi. Quest'ultimo ha una maggiore attività anticolinergica e antistaminica, che può contrastare gli effetti collaterali legati alla dopamina. Gli antipsicotici atipici hanno un effetto bloccante simile sui recettori D2, tuttavia, la maggior parte agisce anche sui recettori della serotonina, in particolare sui recettori 5-HT2A e 5-HT2C. Sia la clozapina che la quetiapina hanno un legame sufficientemente lungo da produrre effetti antipsicotici, ma non abbastanza lungo da causare effetti collaterali extrapiramidali e ipersecrezione di prolattina. L'antagonismo 5-HT 2A aumenta l'attività dopaminergica nella via nigrostriatale, che porta ad una diminuzione degli effetti collaterali extrapiramidali tra gli antipsicotici atipici.
Storia
I farmaci antipsicotici originali furono in gran parte scoperti per caso e poi testati per determinarne l’efficacia. Il primo antipsicotico, l'aminazina, è stato sviluppato come anestetico chirurgico. Fu usato per la prima volta in psichiatria per i suoi potenti effetti sedativi; all'epoca il farmaco era considerato una "lobotomia farmacologica" temporanea. All'epoca la lobotomia veniva utilizzata per trattare molti disturbi comportamentali, inclusa la psicosi, sebbene il suo effetto collaterale fosse una marcata diminuzione del funzionamento comportamentale e mentale di tutti i tipi. Tuttavia, è stato dimostrato che la clorpromazina riduce gli effetti della psicosi in modo più efficace della lobotomia, nonostante i suoi forti effetti sedativi. Da allora, la neurochimica alla base della sua azione è stata studiata in dettaglio, portando alla scoperta di successivi farmaci antipsicotici. La scoperta degli effetti psicoattivi della clorpromazina nel 1952 portò a una significativa riduzione dell'uso di contenzione, isolamento e sedazione per controllare i pazienti e portò a ulteriori ricerche che portarono alla scoperta dei tranquillanti e della maggior parte degli altri farmaci attualmente in uso. per controllare la malattia mentale. Nel 1952, Henri Laborit descrisse l'aminazina come un farmaco che provoca solo l'indifferenza del paziente (non psicotico, non maniacale) verso ciò che accade intorno a lui. Jean Delay e Pierre Deniker lo descrissero come un mezzo per controllare la mania o l'agitazione psicotica. Delay affermò di aver scoperto un trattamento per l'ansia applicabile a tutte le persone, e il team di Deniker affermò di aver scoperto un trattamento per la malattia psicotica. Fino agli anni ’70 in psichiatria vi era controversia riguardo al termine più appropriato per descrivere i nuovi farmaci. Alla fine degli anni '50, il termine più utilizzato era "neurolettici", seguito da "tranquillanti maggiori" e poi da "tranquillanti". Il primo utilizzo scritto del termine “tranquillante” risale agli inizi del XIX secolo. Nel 1953, Frederic F. Jonkman, un chimico dell'azienda svizzera Cibapharmaceutical, usò per primo il termine "tranquillante" per differenziare la reserpina dai sedativi della vecchia generazione. La parola "neurolettico" deriva dal greco "νεῦρον" (neurone, che originariamente significava "vene", ma oggi significa nervi) e "λαμβάνω" (lambanō, che significa "prendere possesso"). Quindi la parola significa “prendere il controllo dei nervi”. Ciò può includere effetti collaterali comuni dei farmaci antipsicotici, come diminuzione dell’attività in generale, nonché letargia e perdita di controllo motorio. Sebbene questi effetti siano spiacevoli e in alcuni casi dannosi, un tempo, insieme all'acatisia, erano considerati un segno affidabile dell'efficacia del farmaco. Il termine atarassia è stato coniato dal neurologo Howard Fabing e dal classicista Alistair Cameron per descrivere l'effetto osservato di indifferenza mentale e distacco nei pazienti trattati con clorpromazina. Il termine deriva dall'aggettivo greco "ἀτάρακτος" (ataraktos), che significa "non disturbato, non agitato, senza confusione, fermo, calmo". Usando i termini "tranquillante" e "atarattico", i medici distinguevano tra "tranquillanti maggiori" o "atarattici maggiori", farmaci usati per trattare le psicosi, e "tranquillanti minori" o "atarattici minori", usati per trattare le nevrosi. Sebbene popolari negli anni '50, questi termini sono usati raramente oggi. Questi sono stati ora abbandonati a favore del termine “neurolettici” (farmaci antipsicotici), che si riferisce agli effetti desiderati del farmaco. Oggi, il termine "tranquillante minore" può riferirsi ad ansiolitici e/o ipnotici, come e, che hanno alcune proprietà antipsicotiche e sono raccomandati per l'uso concomitante con farmaci antipsicotici e sono utili per l'insonnia o la psicosi indotta da farmaci. Sono potenti sedativi (e hanno un potenziale di dipendenza). Gli antipsicotici possono essere suddivisi in due gruppi: antipsicotici tipici (farmaci di prima generazione) e antipsicotici atipici (antipsicotici di seconda generazione). Gli antipsicotici tipici sono classificati in base alla loro struttura chimica, mentre gli antipsicotici atipici sono classificati in base alle loro proprietà farmacologiche. Questi includono gli antagonisti della serotonina-dopamina, gli antipsicotici mirati a più recettori (MARTA) e gli agonisti parziali della dopamina, che sono spesso classificati come antipsicotici atipici.
Società e cultura
Saldi
Un tempo gli antipsicotici erano tra i farmaci più venduti e più redditizi. Ad esempio, le vendite mondiali di antipsicotici ammontavano a 22 miliardi di dollari nel 2008. Nel 2003, si stima che 3,21 milioni di pazienti ricevessero antipsicotici negli Stati Uniti, per un valore totale di 28,2 miliardi di dollari. Più di 2/3 delle prescrizioni riguardavano nuovi farmaci più costosi. , gli antipsicotici atipici, hanno generato ciascuno una media di 164 dollari di vendite annuali, rispetto ai 40 dollari degli antipsicotici più vecchi. Nel 2008, le vendite negli Stati Uniti hanno raggiunto i 14,6 miliardi di dollari, rendendo gli antipsicotici la classe di farmaci più venduta negli Stati Uniti.
Composizioni
I neurolettici vengono talvolta utilizzati durante il trattamento psichiatrico obbligatorio in regime di ricovero (ospedale) o ambulatoriale. Possono essere somministrati per via orale o, in alcuni casi, come iniezione a lunga durata d'azione (deposito) nel muscolo gluteo o deltoide.
Controversia
Gruppi speciali di pazienti
Le persone affette da demenza che presentano sintomi comportamentali e psicologici non dovrebbero assumere antipsicotici finché non abbiano provato altri trattamenti. L'uso di antipsicotici aumenta il rischio di effetti cerebrovascolari, parkinsonismo o sintomi extrapiramidali, sedazione, confusione e altri effetti avversi cognitivi, aumento di peso e aumento della mortalità in questo gruppo di pazienti. I medici e gli operatori sanitari delle persone affette da demenza dovrebbero cercare di trattare i sintomi, tra cui agitazione, aggressività, apatia, ansia, depressione, irritabilità e psicosi, utilizzando trattamenti alternativi.
Elenco degli antipsicotici
Elenco della letteratura utilizzata:
Finkel R, Clark MA, Cubeddu LX (2009). Farmacologia (4a ed.). Filadelfia: Lippincott Williams & Wilkins. P. 151. ISBN 9780781771559.
Goikolea JM, Colom F, Torres I, Capapey J, Valentí M, Undurraga J, Grande I, Sanchez-Moreno J, Vieta E (2013). "Tasso inferiore di passaggio depressivo in seguito al trattamento antimaniacale con antipsicotici di seconda generazione rispetto a aloperidolo". J Disturbo affettivo 144(3):191–8. doi:10.1016/j.jad.2012.07.038. PMID23089129.
"American Psychiatric Association: cinque cose che medici e pazienti dovrebbero mettere in discussione". Scegliere saggiamente. Estratto il 23 settembre 2013.
Toshi A. Furukawa, Stephen Z. Levine, Shiro Tanaka, Yair Goldberg, Myrto Samara, John M. Davis, Andrea Cipriani e Stefan Leucht (novembre 2014). "Gravità iniziale della schizofrenia ed efficacia degli antipsicotici: meta-analisi a livello di partecipante di 6 studi controllati con placebo". JAMA psichiatria 72: 14. doi:10.1001/jamapsychiatry.2014.2127. PMID25372935.
Leucht S, Arbter D, Engel RR, Kissling W, Davis JM (aprile 2009). “Quanto sono efficaci i farmaci antipsicotici di seconda generazione? Una meta-analisi di studi controllati con placebo". Mol. Psichiatria 14(4):429–47. doi:10.1038/sj.mp.4002136. PMID18180760.
Opinioni riguardanti l'assunzione di farmaci a scopo di modifica comportamento del bambino contraddittorio. L'effetto degli psicofarmaci sul comportamento è influenzato dal livello di maturità del sistema nervoso centrale, da fattori endogeni (mentali interni) e psicosociali, dai tratti della personalità o dal carisma del medico che prescrive il trattamento e dipende anche dalla natura dei disturbi comportamentali e da molti altri fattori. altri fattori (da parte del paziente, dei genitori, del tempo di assunzione del farmaco, ecc.).
Nonostante la potenziale efficacia dei farmaci psicotropi, tutti possono causare effetti collaterali molto gravi.
Neurolettici utilizzato nel trattamento di allucinazioni, deliri, disturbi del pensiero e grave agitazione. Sono indicati principalmente per bambini e adolescenti affetti da schizofrenia e disturbi simili alla schizofrenia, reazioni psicotiche nella struttura dei disturbi affettivi, comportamento autistico in combinazione con stereotipie e autoaggressione e sindrome di Gilles de la Tourette. I farmaci di questa classe non devono essere prescritti per il trattamento dell’ansia, del disturbo della condotta senza aggressività significativa e del disturbo da deficit di attenzione.
Si dividono in farmaci tipici ad attività antipsicotica debole, moderata e forte e nuovi antipsicotici atipici (clozapina, risperidone, olanzapina, quetiapina e ziprasidone). La tioridazina (Melleril), un tipico antipsicotico con debole attività antipsicotica (che richiede dosi elevate), non è attualmente utilizzata a causa della potenziale epatotossicità. Gli antipsicotici di questo gruppo richiedono una dose più elevata per alleviare i sintomi della malattia rispetto ad altri antipsicotici.
Questi farmaci hanno maggiori probabilità di causare sedativo, molteplici effetti colinergici. Tuttavia, i sintomi extrapiramidali con il loro uso sono relativamente meno pronunciati. Mesoridazina -. un esempio di farmaco con attività antipsicotica moderata. I farmaci di questo sottotipo hanno una maggiore tendenza a causare sintomi extrapiramidali rispetto agli antipsicotici con bassa attività antipsicotica. La tiotixina e l'aloperidolo sono farmaci ad elevata attività antipsicotica, che hanno una probabilità relativamente maggiore di causare disturbi extrapiramidali. La clozapina, un antipsicotico atipico, è efficace nel trattamento dei sintomi negativi della schizofrenia.
Tuttavia, potrebbe causare effetti collaterali pericolosi, tra cui agranulocitosi e convulsioni. Sebbene questo farmaco ottenga spesso una risposta terapeutica in situazioni in cui altri farmaci sono inefficaci, le sue indicazioni sono spesso limitate ai casi refrattari a causa dell'elevata tossicità. Altri antipsicotici atipici presentano vantaggi significativi rispetto agli antipsicotici tipici, non solo perché sono più efficaci, ma anche perché gli antipsicotici atipici hanno meno probabilità di causare discinesia tardiva e sintomi extrapiramidali.
Tuttavia, allungamento Intervallo QT e l'aumento di peso durante l'assunzione di questi farmaci può rappresentare un serio problema per i pazienti.
Effetto collaterale più grave antipsicotici funge da discinesia tardiva. Questa complicanza è caratterizzata da movimenti coreoatetoidi degli arti, del tronco e dei muscoli facciali e si sviluppa in circa il 20-30% dei bambini sottoposti a terapia a lungo termine con antipsicotici. La discinesia può svilupparsi durante il trattamento con il farmaco o dopo la sua sospensione, in questi casi si parla di discinesia da astinenza. Quest'ultimo tipo di discinesia, i cui sintomi possono comprendere nausea, vomito, diarrea, atassia, discinesia orale e vari movimenti distonici, è nella maggior parte dei casi reversibile; la discinesia che si sviluppa durante l'assunzione del farmaco può essere irreversibile.
Lo strumento migliore per valutazione dei movimenti patologici nei bambini e negli adolescenti viene utilizzata la scala dei movimenti involontari anormali (AIMS). Il trattamento della discinesia tardiva prevede la riduzione della dose o la sospensione del farmaco (se possibile), nonostante le osservazioni esistenti secondo cui l'aumento della dose del farmaco antipsicotico provoca una riduzione temporanea dei sintomi della discinesia. Si raccomandano inoltre misure preventive (inclusa la sospensione temporanea del farmaco e l'introduzione di giorni senza farmaco nel regime terapeutico) volte a ridurre la probabilità di discinesia tardiva.
Sintomi extrapiramidali, inclusa la sindrome Parkinson-simile (acatisia, bradicinesia, torcicollo, sbavatura e movimenti involontari delle mani si notano insieme ad altri sintomi), si sviluppano in almeno il 25% dei bambini trattati con antipsicotici. Il blocco dell'azione dopaminergica causato dai farmaci antipsicotici sconvolge l'equilibrio tra l'attività dei sistemi dopaminergici e colinergici nei gangli della base. Gli antipsicotici altamente attivi con deboli proprietà anticolinergiche hanno maggiori probabilità di causare sintomi extrapiramidali. Nel trattare questa complicanza, è possibile ridurre la dose del farmaco antipsicotico o somministrare inoltre un farmaco anticolinergico (che comprende trihexyphenidyl (atran) e benztropine mesilate (Cogentin)).
Sindrome maligna da neuroletticiè un raro effetto collaterale dei farmaci antipsicotici che può essere fatale. I primi sintomi di questa formidabile complicanza sono febbre alta e “rigidità plumbea” agli arti. L'attività della creatina fosfochinasi (CPK) nel sangue è significativamente aumentata. Quando compaiono i primi segni della sindrome è necessaria l'immediata sospensione del farmaco e la terapia di mantenimento.