Cosa significa infezione acuta delle vie respiratorie superiori? Infezione acuta del tratto respiratorio superiore
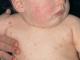
L'infezione alla gola nei bambini è una condizione molto pericolosa, che può essere complicata da laringotracheite e spasmo tracheale. È necessario effettuare diagnosi e trattamenti tempestivi. In questa pagina puoi vedere come appare un'infezione alla gola nei bambini nella foto, che illustra la manifestazione di sintomi esterni, come iperemia della faringe, eruzioni cutanee, gonfiore, ecc. L'infezione acuta del tratto respiratorio superiore nei bambini può essere causata dalla microflora patogena virale o batterica; a seconda del tipo di agente patogeno, viene prescritto un trattamento etiotropico.
Le malattie respiratorie acute sono la patologia statisticamente più frequente nell’infanzia. Gli agenti causali delle malattie infettive acute del tratto respiratorio superiore sono spesso virus (fino al 95%). Qualsiasi virus respiratorio colpisce selettivamente una parte specifica delle vie respiratorie e non tutte le vie respiratorie.
Tra i bambini che frequentano gli istituti prescolari, così come tra le infezioni ospedaliere, una percentuale significativa è rappresentata da infezioni virali-batteriche miste.
Un aumento della gravità della malattia e delle sue complicanze, di norma, indicano l'aggiunta o l'attivazione di un'infezione batterica, poiché vi è una violazione della funzione barriera delle vie respiratorie e una diminuzione della resistenza.


Allo stesso tempo, le lesioni batteriche del tratto respiratorio superiore possono essere primarie. Pertanto, in più del 15% dei casi, sono causati dall'esposizione isolata allo streptococco beta-emolitico di gruppo A; l'otite media purulenta acuta e la sinusite sono spesso causate da pneumococco, Haemophilus influenzae, Moraxella catarrhalis e streptococco piogenico.
Il ruolo delle infezioni atipiche nell’insorgenza delle malattie del tratto respiratorio è in aumento. Pertanto, il 35% dei bambini e degli adolescenti sono portatori di micoplasma, che può portare a malattie ricorrenti del naso, dei seni paranasali e della laringe.


Le infezioni fungine dell'anello faringeo sono possibili quando il fungo candida albicans, in determinate condizioni, acquisisce proprietà patogene (patologiche) pronunciate.
Infezione virale della gola e delle vie respiratorie superiori nei bambini (sintomi)
Le infezioni virali respiratorie acute del tratto respiratorio superiore in un bambino sono un ampio gruppo di infezioni virali che rappresentano fino al 90% di tutti i casi di malattie infettive. Durante l'infanzia, ogni bambino sperimenta fino a 8 infezioni virali respiratorie acute all'anno. Tutti si ammalano: alcuni più spesso, altri meno spesso. Si ammalano più spesso in inverno, poiché i virus sono più attivi durante questo periodo, e meno spesso in estate.
La causa delle infezioni virali alla gola nei bambini è un ampio gruppo di virus respiratori (più di 200 virus), furono scoperti per la prima volta nel 1892 dallo scienziato russo D.I. Ivanovsky. Se confrontiamo le dimensioni dei batteri - gli agenti causali di un gran numero di malattie infettive - con i virus, un batterio (streptococco) contiene 1750 particelle del virus dell'influenza. I primi sintomi di infezione delle vie respiratorie superiori nei bambini compaiono dopo 2-3 giorni o dopo il periodo prodromico.
Ogni cellula del corpo svolge una serie di funzioni uniche. Quando si viene infettati da un virus, sorgono numerosi problemi. Pertanto, quando la mucosa dei bronchi è danneggiata, compaiono tosse, respiro sibilante nei polmoni e respiro rapido.
 I virus respiratori hanno diverse dozzine di tipi e sottotipi. Allo stesso tempo, l’immunità, ad es. l'immunità del corpo dopo una malattia si sviluppa solo verso un tipo o sottotipo di virus strettamente definito. Pertanto, una persona ha una reale opportunità di contrarre l'ARVI molto spesso.
I virus respiratori hanno diverse dozzine di tipi e sottotipi. Allo stesso tempo, l’immunità, ad es. l'immunità del corpo dopo una malattia si sviluppa solo verso un tipo o sottotipo di virus strettamente definito. Pertanto, una persona ha una reale opportunità di contrarre l'ARVI molto spesso.
La diffusione capillare delle malattie respiratorie è facilitata dalla trasmissione aerea dell’infezione. Dal momento dell'infezione alla comparsa dei primi segni della malattia passa pochissimo tempo, da alcune ore a quattro giorni.
La fonte dell'infezione può essere un bambino o un adulto malato che, mentre parla, tossisce, starnutisce, espelle un gran numero di particelle virali. Tuttavia, nell'ambiente esterno, i virus muoiono abbastanza rapidamente. Una persona malata è più contagiosa nei primi 3-8 giorni di malattia (per l'infezione da adenovirus - fino a 25 giorni).
Nella maggior parte dei casi, non è possibile determinare l'agente patogeno specifico e ciò non è necessario, poiché la malattia viene trattata allo stesso modo per qualsiasi eziologia. Basandosi solo sul quadro clinico, il medico può presumere la presenza di un'infezione specifica in diversi casi: influenza, parainfluenza, adenovirus e infezioni respiratorie sinciziali, che sono più comuni durante l'infanzia.
Diverse forme hanno i propri sintomi clinici di infezione virale alla gola nei bambini, ma hanno molto in comune:
- sintomi catarrali (naso che cola, tosse, arrossamento della faringe, raucedine, soffocamento);
- sintomi di intossicazione (febbre, malessere, mal di testa, vomito, scarso appetito, debolezza, sudorazione, umore instabile).
I sintomi specifici dell'ARVI dipenderanno da quale parte delle vie respiratorie il virus ha causato il processo infiammatorio più grave: rinite - danno alla mucosa nasale, faringite - danno alla faringe, nasofaringite - danno al naso e alla faringe allo stesso tempo , laringite - laringe, tracheite - trachea, bronchite - bronchi, bronchiolite - danno ai bronchi più piccoli - bronchioli.
Tuttavia, la gravità dell’intossicazione e la profondità del danno alle vie respiratorie nelle diverse infezioni respiratorie sono diverse.
. Gli scienziati identificano tre tipi principali di virus influenzali: A, B e C. Le differenze fondamentali risiedono nella capacità di cambiare. Pertanto, il virus dell’influenza C è praticamente stabile. E, essendo stata malata una volta, una persona acquisisce l'immunità per quasi tutta la sua vita. Ciò dimostra chiaramente che l'incidenza estremamente rara dell'influenza C tra gli adulti è la sorte dei bambini.
Virus dell’influenza B cambia moderatamente e se l’influenza C colpisce solo i bambini, allora l’influenza B colpisce principalmente i bambini.
Influenza A- il più insidioso, è lui che, cambiando continuamente, provoca epidemie.
Una caratteristica distintiva dell'influenza è l'insorgenza acuta e improvvisa della malattia con gravi sintomi di intossicazione: febbre alta, mal di testa, talvolta vomito, dolori in tutto il corpo, arrossamento del viso. I sintomi catarrali dell'influenza compaiono più tardi. I sintomi più comuni della tracheite sono tosse secca e dolorosa e naso che cola.
I sintomi dell'influenza sono per lo più simili ai sintomi di altre infezioni virali respiratorie acute. Tuttavia, la tendenza del virus a colpire prevalentemente le mucose della trachea e dei bronchi porta ad un decorso della malattia più grave nell'influenza che in altre infezioni virali respiratorie acute.
Parainfluenza. Con la parainfluenza (al contrario dell'influenza), i sintomi catarrali compaiono fin dalle prime ore di malattia sotto forma di naso che cola, tosse ruvida che "abbaia" e raucedine, particolarmente evidente quando un bambino piange. Può svilupparsi soffocamento: falsa groppa. I sintomi di intossicazione da parainfluenza sono lievi, la temperatura non supera i 37,5 °C.
Con l'infezione da adenovirus, fin dai primi giorni di malattia, si osservano naso che cola abbondantemente mucoso o mucopurulento, tosse grassa, nonché congiuntivite, tonsillite acuta (infiammazione delle tonsille). I linfonodi sottomandibolari e cervicali sono ingranditi. Le manifestazioni di intossicazione, minori all'inizio della malattia, aumentano gradualmente con lo sviluppo della malattia. La malattia è caratterizzata da un decorso lungo (fino a 20-30 giorni), spesso ondulatorio, quando dopo la scomparsa dei sintomi principali ricompaiono dopo 2-5 giorni.
I virus respiratori sinciziali colpiscono principalmente le parti inferiori del tratto respiratorio: i bronchi e i bronchioli più piccoli. Il bambino sviluppa una forte tosse grassa, mancanza di respiro espiratorio e segni di insufficienza respiratoria, ad es. si sviluppa la sindrome ostruttiva.
Infezione batterica e virale-batterica della gola nei bambini e suoi sintomi
 Un'infezione batterica alla gola nei bambini raramente si sviluppa in modo indipendente nella sua forma primaria. Di norma, è una complicazione di una forma virale della malattia trattata in modo improprio. Importante da ricordare: qualsiasi infezione virale respiratoria indebolisce significativamente le difese dell’organismo del bambino. Ciò contribuisce all'aggiunta di un'infezione batterica (stafilococchi, streptococchi, pneumococchi, ecc.) E allo sviluppo di complicanze, spesso di natura purulenta. Nei bambini si sviluppa un'infezione virale-batterica, motivo per cui le infezioni virali respiratorie acute nei bambini in età precoce e prescolare sono spesso accompagnate da polmonite (polmonite), infiammazione dell'orecchio medio (otite) e infiammazione dei seni paranasali (sinusite o sinusite). Inoltre, sotto l'influenza delle infezioni respiratorie, vengono rianimati focolai cronici di infezione dormienti nel corpo del bambino. Sono esacerbate la tonsillite cronica, la bronchite cronica, le malattie croniche del tratto gastrointestinale, dei reni, ecc .. Infezione virale-batterica in un bambino nella prima età
Un'infezione batterica alla gola nei bambini raramente si sviluppa in modo indipendente nella sua forma primaria. Di norma, è una complicazione di una forma virale della malattia trattata in modo improprio. Importante da ricordare: qualsiasi infezione virale respiratoria indebolisce significativamente le difese dell’organismo del bambino. Ciò contribuisce all'aggiunta di un'infezione batterica (stafilococchi, streptococchi, pneumococchi, ecc.) E allo sviluppo di complicanze, spesso di natura purulenta. Nei bambini si sviluppa un'infezione virale-batterica, motivo per cui le infezioni virali respiratorie acute nei bambini in età precoce e prescolare sono spesso accompagnate da polmonite (polmonite), infiammazione dell'orecchio medio (otite) e infiammazione dei seni paranasali (sinusite o sinusite). Inoltre, sotto l'influenza delle infezioni respiratorie, vengono rianimati focolai cronici di infezione dormienti nel corpo del bambino. Sono esacerbate la tonsillite cronica, la bronchite cronica, le malattie croniche del tratto gastrointestinale, dei reni, ecc .. Infezione virale-batterica in un bambino nella prima età
l’età può causare ritardi nello sviluppo fisico e mentale.
Come reagisce il corpo umano alla penetrazione del virus? Naturalmente, inizia a combattere l '"invasore" prima con l'aiuto dell'immunità non specifica - fagocitosi, lisozima, interferone, sistema del complemento, ecc., E poi con la produzione di anticorpi specifici.
Una volta che un virus entra in una cellula, si moltiplica attivamente e porta rapidamente alla morte e alla distruzione della cellula che ha catturato. Dalla cellula disintegrata, i virus entrano nel sangue e lì gli anticorpi antivirali li stanno già aspettando. Di conseguenza, l’ARVI durerà esattamente il tempo necessario al corpo per sintetizzare gli anticorpi. Il lasso di tempo per la produzione degli anticorpi è breve e dura 5-10 giorni. Gli anticorpi neutralizzano il virus e la malattia finisce.
L'ARVI è una malattia contagiosa. Tuttavia, di regola, se un bambino non si sente bene, ha il naso che cola, tosse o un aumento della temperatura corporea, la madre non dirà che il suo bambino ha l'ARVI, dirà inequivocabilmente e con convinzione che ha il raffreddore . Prestare attenzione ai sintomi caratteristici delle infezioni virali e batteriche nei bambini; di norma sono più gravi e hanno una manifestazione clinica a lungo termine.
La parola "freddo" ha diversi significati: il raffreddamento a cui è stato sottoposto il corpo e la malattia causata da tale raffreddamento (colloquiale).
Di conseguenza, il raffreddore molto spesso non ha nulla a che fare con l'ARVI. Sulla mucosa del naso, della faringe e dei bronchi si trova un gran numero di microbi (non virus, ma batteri) che, quando la resistenza del corpo diminuisce, causano malattie. Ipotermia, sudorazione eccessiva, camminare a piedi nudi, attività fisica eccessiva, correnti d’aria e acqua fredda possono contribuire ad abbassare le difese del bambino. Quando parliamo di ARVI, significa contrarre il contagio da una persona già malata.
Questo articolo è stato letto 5.536 volte.
Batteri, malattie respiratorie, URTI... Tutti questi concetti significano una cosa: malattie del tratto respiratorio superiore. L'elenco delle loro cause e manifestazioni è piuttosto voluminoso, quindi diamo un'occhiata a cos'è un'infezione delle vie respiratorie, al trattamento e ai farmaci utilizzati nei metodi terapeutici, quale medicinale è il più efficace e come differiscono le infezioni virali e batteriche delle vie respiratorie.
Le malattie delle vie respiratorie sono il motivo più frequente per cui si rivolgono ai medici di medicina generale e ai pediatri. Questa malattia è principalmente di natura stagionale, con il picco di incidenza per malattie come le infezioni virali e batteriche del tratto respiratorio che si verificano nei mesi autunno-invernali. Malattie del tratto respiratorio superiore: le infezioni comprendono sia malattie banali che condizioni potenzialmente letali.
Nella stragrande maggioranza dei casi le malattie delle vie respiratorie (malattie infettive acute) si manifestano nei bambini, ma si riscontrano anche infezioni negli adulti, che sono prevalentemente di origine virale. Anche in assenza di complicanze, i farmaci di prima scelta sono spesso gli antibiotici. Uno dei motivi del loro utilizzo nei bambini e negli adulti è quello di soddisfare le esigenze del paziente o dei genitori del bambino, finalizzate a un trattamento migliore e più efficace. È chiaro che la terapia antibatterica dovrebbe essere utilizzata per le infezioni batteriche. Si stima che in circa l’80% dei casi gli antibiotici vengano utilizzati per trattare malattie come infezioni acute delle vie respiratorie e malattie respiratorie. La situazione è allarmante per i bambini. In circa il 75% dei casi vengono prescritti farmaci del gruppo degli antibiotici per l'infiammazione delle prime vie respiratorie. Tuttavia, il cosiddetto La terapia antibiotica profilattica somministrata per le infezioni del tratto respiratorio superiore non accelera né accorcia il periodo di trattamento, né previene possibili complicanze che insorgono successivamente. Pertanto, nella maggior parte dei casi, la terapia sintomatica è raccomandata per le persone senza disturbi immunologici o altri fattori di rischio e senza la presenza di malattie croniche sottostanti.
 Nelle infezioni non complicate delle vie respiratorie superiori e nei soggetti immunocompetenti la base del trattamento è la sintomatologia. Rinite acuta, sinusite, otite media, faringite e laringite sono causate da virus nell'80-90% dei casi. La terapia antibiotica non ha praticamente alcun effetto sul loro decorso clinico. Nei casi in cui il decorso della malattia è confermato dall'evidenza di agenti batterici provenienti dal materiale biologico selezionato e quando i parametri infiammatori aumentano, vengono prescritti antibiotici. Inoltre, se il livello rimane elevato per un lungo periodo (più di una settimana), può essere riconosciuto un coinvolgimento batterico. Per gli agenti patogeni comuni - Streptococcus pneumoniae, Haemophilus influenzae, Streptococcus pyogenes, Mycoplasma pneumonie e Chlamydia pneumonie - vengono prescritte aminopenicilline o cotrimossazolo, macrolidi o preparati di tetraciclina.
Nelle infezioni non complicate delle vie respiratorie superiori e nei soggetti immunocompetenti la base del trattamento è la sintomatologia. Rinite acuta, sinusite, otite media, faringite e laringite sono causate da virus nell'80-90% dei casi. La terapia antibiotica non ha praticamente alcun effetto sul loro decorso clinico. Nei casi in cui il decorso della malattia è confermato dall'evidenza di agenti batterici provenienti dal materiale biologico selezionato e quando i parametri infiammatori aumentano, vengono prescritti antibiotici. Inoltre, se il livello rimane elevato per un lungo periodo (più di una settimana), può essere riconosciuto un coinvolgimento batterico. Per gli agenti patogeni comuni - Streptococcus pneumoniae, Haemophilus influenzae, Streptococcus pyogenes, Mycoplasma pneumonie e Chlamydia pneumonie - vengono prescritte aminopenicilline o cotrimossazolo, macrolidi o preparati di tetraciclina.
Trattamento delle complicanze delle infezioni del tratto respiratorio superiore
L'epiglottite acuta ad eziologia batterica e la tonsillite streptococcica sono malattie che richiedono antibiotici penicillinici. In particolare, in caso di epiglottite, è consigliabile il ricovero con somministrazione parenterale di penicillina ad ampio spettro o di cefalosporine di seconda o terza generazione; la terapia è integrata con corticosteroidi.
 Raccomandazioni simili si applicano al trattamento delle infezioni del tratto respiratorio inferiore come la tracheobronchite e la bronchite acuta. L'eziologia virale è la più comune e rappresenta fino all'85% dei casi. Ma anche in questi casi il trattamento con antibiotici, sia nei bambini che negli adulti, non è necessario, viene preso in considerazione solo in caso di malattia grave o in soggetti affetti da immunodeficienza. Se nel corso di una malattia lunga e grave viene accertata la presenza di agenti patogeni intracellulari (Mycoplasma pneumoniae, Chlamydia pneumoniae), i farmaci di prima scelta sono i macrolidi, il cotrimossazolo o la doxiciclina.
Raccomandazioni simili si applicano al trattamento delle infezioni del tratto respiratorio inferiore come la tracheobronchite e la bronchite acuta. L'eziologia virale è la più comune e rappresenta fino all'85% dei casi. Ma anche in questi casi il trattamento con antibiotici, sia nei bambini che negli adulti, non è necessario, viene preso in considerazione solo in caso di malattia grave o in soggetti affetti da immunodeficienza. Se nel corso di una malattia lunga e grave viene accertata la presenza di agenti patogeni intracellulari (Mycoplasma pneumoniae, Chlamydia pneumoniae), i farmaci di prima scelta sono i macrolidi, il cotrimossazolo o la doxiciclina.
Gli attacchi respiratori infettivi più comuni comprendono le riacutizzazioni della malattia polmonare ostruttiva cronica (BPCO). Sebbene sia noto che la riacutizzazione può essere causata da diverse cause non infettive, in pratica anche in questi casi vengono somministrati antibiotici. L'agente eziologico, secondo molti studi, nella BPCO può essere identificato nel 25-52% dei casi. È tuttavia discutibile se la causa della malattia sia il batterio pneumococco o Haemophilus influenzae, che colonizza cronicamente le vie respiratorie (difficoltà di respirazione) e porta ad esacerbazioni patogene della malattia.
Se si verificano infezioni del tratto respiratorio superiore, i sintomi includono un aumento della produzione di espettorato colorato e purulento, una diminuzione della respirazione e mancanza di respiro insieme a sintomi di bronchite e talvolta febbre alta. La somministrazione di antibiotici è indicata quando vengono rilevati marcatori infiammatori, tra cui proteina C-reattiva, leucociti e sedimentazione.
La procalcitonina è un reagente sensibile di fase acuta per distinguere tra cause batteriche e non infettive di infiammazione. Il suo valore aumenta entro 3-6 ore, i valori di picco si raggiungono dopo 12-48 ore al momento dell'infezione.
Gli antibiotici più comunemente somministrati includono l'aminopenicillina, la tetraciclina e, dalla generazione dei macrolidi, la claritromicina e l'azitromicina. I farmaci chinolonici sono suggeriti per il trattamento delle infezioni in cui sono stati dimostrati agenti batterici. Il vantaggio dei macrolidi è un ampio spettro antibatterico, un'elevata concentrazione di antibiotici nelle secrezioni bronchiali, una buona tollerabilità e una resistenza relativamente bassa. Nonostante questi benefici, i macrolidi non dovrebbero essere somministrati come antibiotici di prima scelta. Non meno importanti sono fattori come il costo relativamente basso del trattamento. La terapia dura solitamente 5-7 giorni. La sua efficacia e sicurezza sono paragonabili.
 L'influenza è una malattia virale infettiva e altamente contagiosa che colpisce tutte le fasce d'età: possono ammalarsi sia un bambino di qualsiasi età che un adulto. Dopo il periodo di incubazione, cioè dalle 12 alle 48 ore, si verifica una rapida insorgenza di febbre, brividi, mal di testa, dolori muscolari e articolari e una sensazione di debolezza. La malattia è accompagnata da tosse, disturbi di stomaco e può causare altre gravi complicazioni infettive secondarie. Negli adulti che già soffrono di alcune malattie croniche, l’influenza può peggiorare. I bambini piccoli e gli anziani rappresentano il gruppo più vulnerabile. Si stima che in media si contano circa 850.000 casi di malattia durante la stagione influenzale. È necessario un trattamento sintomatico con riposo a letto. In caso di complicazioni secondarie o in pazienti a grave rischio, vengono somministrati antibiotici.
L'influenza è una malattia virale infettiva e altamente contagiosa che colpisce tutte le fasce d'età: possono ammalarsi sia un bambino di qualsiasi età che un adulto. Dopo il periodo di incubazione, cioè dalle 12 alle 48 ore, si verifica una rapida insorgenza di febbre, brividi, mal di testa, dolori muscolari e articolari e una sensazione di debolezza. La malattia è accompagnata da tosse, disturbi di stomaco e può causare altre gravi complicazioni infettive secondarie. Negli adulti che già soffrono di alcune malattie croniche, l’influenza può peggiorare. I bambini piccoli e gli anziani rappresentano il gruppo più vulnerabile. Si stima che in media si contano circa 850.000 casi di malattia durante la stagione influenzale. È necessario un trattamento sintomatico con riposo a letto. In caso di complicazioni secondarie o in pazienti a grave rischio, vengono somministrati antibiotici.
Polmonite
I criteri principali per diagnosticare la polmonite e la sua differenza dalle infezioni del tratto respiratorio inferiore sono i seguenti fattori: tosse acuta o peggioramento significativo della tosse cronica, mancanza di respiro, respiro accelerato, febbre alta che dura più di quattro giorni, nuovi infiltrati al torace x- raggio. Molti studi hanno dimostrato che la causa più comune di polmonite acquisita in comunità nei paesi europei è lo pneumococco, seguito da Haemophilus influenzae, Moraxella catarrhalis, stafilococco e, meno comunemente, batteri Gram-negativi.
Nel trattamento della polmonite acquisita in comunità vengono utilizzati due approcci basati sui risultati di studi retrospettivi. Parliamo di terapia combinata con un antibiotico beta-lattamico insieme a macrolidi o doxiciclina, oppure di monoterapia con un chinolone. La prima opzione sfrutta positivamente l'effetto immunomodulatore dei macrolidi, che sono efficaci anche in caso di infezione simultanea da Mycoplasma pneumoniae, Chlamydia pneumoniae e Legionella.
L'infezione mista con presenza di più microrganismi patogeni si verifica nel 6-13% dei casi. Se dopo 3 giorni non si riscontra alcun miglioramento delle condizioni cliniche o progressione dei reperti radiologici, è necessario riconsiderare l'opzione iniziale e modificare il trattamento antibiotico. Questa condizione può essere prevenuta mediante nuovi prelievi di materiale biologico dalle vie respiratorie, compresi gli aspirati broncoscopici, in modo che il trattamento sia completamente mirato. In questi casi è necessario coprire non solo il consueto spettro batterico, ma anche ceppi spesso resistenti: pneumococco, Pseudomonas aeruginosa, Staphylococcus aureus e batteri anaerobici.
Nella polmonite acquisita in ospedale, in cui l'agente infettivo proviene dall'ambiente ospedaliero, parliamo spesso di enterobatteri: Pseudomonas aeruginosa, pneumococco, stafilococco e batteri anaerobici. In questo caso è molto importante il trattamento precoce entro 4 ore, che inizialmente non è mirato. Tipicamente, la terapia prevede una combinazione di aminoglicosidi per colpire le popolazioni batteriche gram-negative e farmaci efficaci contro agenti patogeni e funghi anaerobici.
 Tra le complicazioni più gravi e pericolose per la vita, va segnalata l'epiglottite. Nei casi più gravi può arrivare addirittura al soffocamento. La polmonite è un'altra malattia grave la cui progressione è accompagnata da sintomi che colpiscono l'intero organismo. In alcuni casi, una condizione grave si sviluppa molto rapidamente e richiede il ricovero in ospedale. La pleurite è una complicanza comune della polmonite. A volte può svilupparsi versamento. Nel caso di queste complicazioni, il dolore diminuisce e la respirazione peggiora, poiché i polmoni vengono oppressi dal liquido formatosi tra gli strati della pleura. In alcuni casi, la polmonite è accompagnata da un ascesso polmonare, raramente da cancrena nei pazienti con immunodeficienza o da un'estesa infezione batterica.
Tra le complicazioni più gravi e pericolose per la vita, va segnalata l'epiglottite. Nei casi più gravi può arrivare addirittura al soffocamento. La polmonite è un'altra malattia grave la cui progressione è accompagnata da sintomi che colpiscono l'intero organismo. In alcuni casi, una condizione grave si sviluppa molto rapidamente e richiede il ricovero in ospedale. La pleurite è una complicanza comune della polmonite. A volte può svilupparsi versamento. Nel caso di queste complicazioni, il dolore diminuisce e la respirazione peggiora, poiché i polmoni vengono oppressi dal liquido formatosi tra gli strati della pleura. In alcuni casi, la polmonite è accompagnata da un ascesso polmonare, raramente da cancrena nei pazienti con immunodeficienza o da un'estesa infezione batterica.
Una polmonite grave può portare a sepsi, ecc. shock settico. Questa complicanza, fortunatamente rara, comporta una grave infiammazione dell'intero organismo con il rischio di insufficienza multiorgano. In questo caso è necessaria la ventilazione artificiale dei polmoni, l'introduzione di una combinazione di antibiotici molto potenti e il supporto delle funzioni vitali. È prevedibile che il decorso delle infezioni respiratorie relativamente lievi possa essere complicato dagli effetti avversi di diversi fattori di rischio umani. I più comuni includono il fumo cronico, compreso il fumo passivo, l’età superiore ai 65 anni, l’abuso di alcol, il contatto con bambini, animali domestici, cattive condizioni sociali e scarsa igiene orale. Per alcune persone, le malattie croniche - diabete mellito, malattia coronarica, malattie del fegato, malattie renali, terapia immunosoppressiva per varie altre malattie - rappresentano un serio fattore di rischio che può complicare seriamente la situazione nelle malattie respiratorie e portare a una condizione pericolosa per la vita.
 La vaccinazione volontaria e quella dei gruppi a rischio rimangono l’unica misura preventiva efficace. Attualmente esistono tre tipi principali di vaccini antinfluenzali. Variano nella composizione e contengono virus inattivato, particelle virali inattivate o solo antigeni emoagglutinina e neuraminidasi. Un'altra differenza è la reattogenicità e l'immunogenicità. Il vaccino più comunemente utilizzato è un vaccino inattivato costituito da particelle virali inattivate trivalenti. L'Organizzazione Mondiale della Sanità (OMS) raccomanda l'uso di un vaccino trivalente solo contro due sottotipi del virus dell'influenza A e un virus dell'influenza B. La selezione del sottotipo viene effettuata annualmente dall'OMS, in particolare per gli emisferi settentrionale e meridionale.
La vaccinazione volontaria e quella dei gruppi a rischio rimangono l’unica misura preventiva efficace. Attualmente esistono tre tipi principali di vaccini antinfluenzali. Variano nella composizione e contengono virus inattivato, particelle virali inattivate o solo antigeni emoagglutinina e neuraminidasi. Un'altra differenza è la reattogenicità e l'immunogenicità. Il vaccino più comunemente utilizzato è un vaccino inattivato costituito da particelle virali inattivate trivalenti. L'Organizzazione Mondiale della Sanità (OMS) raccomanda l'uso di un vaccino trivalente solo contro due sottotipi del virus dell'influenza A e un virus dell'influenza B. La selezione del sottotipo viene effettuata annualmente dall'OMS, in particolare per gli emisferi settentrionale e meridionale.
Vaccinazione contro l'infezione da pneumococco
La fonte primaria di infezione da pneumococco sono i batteri pneumococcici, di cui esistono più di 90 sierotipi. L'infezione pneumococcica invasiva è considerata pericolosa e causa polmonite pneumococcica, meningite, otite media, sepsi e artrite. I gruppi a rischio comprendono le persone di età superiore ai 60 anni, nonché i bambini sotto i 5 anni. La fonte dell'infezione è una persona malata o un portatore dell'agente patogeno; la malattia viene trasmessa tramite goccioline. Il tempo di incubazione è breve, entro 1-3 giorni. La vaccinazione contro l'infezione pneumococcica con un vaccino polisaccaridico viene effettuata per le persone nelle istituzioni mediche e nelle case di cura, nonché per i pazienti a lungo termine. Inoltre, l'immunizzazione contro l'infezione da pneumococco è indicata per i pazienti affetti da malattie respiratorie croniche, malattie del cuore, dei vasi sanguigni, dei reni e per il trattamento con insulina del diabete. I pazienti dopo un trapianto d'organo, le persone affette da cancro, che ricevono una terapia immunosoppressiva da molto tempo dovrebbero essere vaccinati.
Il vaccino più comunemente utilizzato per la vaccinazione è un vaccino coniugato 13-valente contenente il polisaccaride del sierotipo 13 o un vaccino 23-valente.
 Le infezioni respiratorie sono molto comuni e colpiscono quasi tutte le categorie della popolazione. La maggior parte delle vittime viene curata in ambito ambulatoriale, una tendenza destinata ad espandersi in futuro. Uno dei punti più importanti nel prendere decisioni riguardanti le opzioni terapeutiche è determinare se il trattamento sintomatico da solo è ragionevole o il trattamento antibiotico è obbligatorio. Soprattutto in caso di infezioni delle prime vie respiratorie e di bronchite acuta senza agente batterico visibile è efficace una combinazione di farmaci antipiretici, molti liquidi e vitamine. L’impatto di questa terapia è spesso sottovalutato.
Le infezioni respiratorie sono molto comuni e colpiscono quasi tutte le categorie della popolazione. La maggior parte delle vittime viene curata in ambito ambulatoriale, una tendenza destinata ad espandersi in futuro. Uno dei punti più importanti nel prendere decisioni riguardanti le opzioni terapeutiche è determinare se il trattamento sintomatico da solo è ragionevole o il trattamento antibiotico è obbligatorio. Soprattutto in caso di infezioni delle prime vie respiratorie e di bronchite acuta senza agente batterico visibile è efficace una combinazione di farmaci antipiretici, molti liquidi e vitamine. L’impatto di questa terapia è spesso sottovalutato.
Dovrebbero essere presi in considerazione i fattori di rischio della persona e le possibili complicanze. Attualmente, per trattare le infezioni batteriche viene utilizzata un’ampia varietà di farmaci antibatterici. Oltre agli indubbi benefici di tale trattamento, dovrebbero essere previsti anche effetti avversi. Sono individuali e possono avere manifestazioni diverse per ogni persona.
Inoltre occorre tenere conto del rischio continuo di diffusione della resistenza agli antibiotici e dell’aumento del numero di agenti patogeni inizialmente sensibili.
L’uso sapiente degli antibiotici può ridurre il problema e prevenire la svalutazione di questi farmaci. Attraverso le vaccinazioni, uno stile di vita sano e la riduzione dei fattori di rischio sopra menzionati, una persona può ridurre l’incidenza e il rischio di complicanze delle infezioni respiratorie.
La causa principale della maggior parte delle malattie respiratorie acute e croniche sono i processi infiammatori di natura infettiva, il più delle volte causati da virus e batteri.
Infezioni virali e batteriche
Infezione virale. I virus sono un tipo speciale di minuscole particelle non cellulari (molto più piccole dei microbi) costituite solo da acido nucleico (materiale genetico DNA o RNA) e un guscio proteico.
Nuove particelle virali vengono assemblate da acidi nucleici e proteine e rilasciate distruggendo la cellula ospite. I virus appena nati infettano sempre più nuove cellule, causando la progressione della malattia, e vengono rilasciati nell’ambiente, infettando nuovi ospiti.
Vie di trasmissione dell'infezione virale
- in volo
- orale
- ematogeno (attraverso il sangue)
- nutrizionale (con il cibo)
- contatto
- sessuale
Infezione batterica. I batteri sono organismi unicellulari. A differenza dei virus, sono in grado di riprodursi da soli (il più delle volte mediante fissione) e hanno un proprio metabolismo. I batteri utilizzano l'“ospite” solo come prodotto alimentare e ambiente fertile per la vita e la riproduzione.
Molti batteri che normalmente sono sicuri per l'uomo e vivono sulla pelle, sull'intestino e sulle mucose possono diventare patogeni in caso di indebolimento generale del corpo o di immunità compromessa. Allo stesso tempo, danneggiano ("digeriscono") cellule e tessuti con i loro enzimi e avvelenano il corpo con prodotti di scarto: le tossine. Tutto ciò porta allo sviluppo della malattia.
Un'infezione batterica è caratterizzata da una cosiddetta porta, il percorso attraverso il quale entra nel corpo. Come per i virus, esistono molti modi per trasmettere l’infezione. Ad esempio, i batteri possono entrare nell'organismo attraverso le mucose, attraverso le punture di insetti (trasmissibili) o di animali.
Dopo essere penetrati nel corpo umano, i batteri iniziano a moltiplicarsi attivamente, il che sarà considerato l'inizio di un'infezione batterica. Le manifestazioni cliniche di questa malattia si sviluppano a seconda della posizione del microrganismo.
Confronto tra infezioni virali e batteriche. Un'infezione virale è caratterizzata da un danno generale al corpo, mentre un'infezione batterica agisce più spesso localmente. Il periodo di incubazione per un'infezione virale va da 1 a 5 giorni, per un'infezione batterica va da 2 a 12 giorni. Un'infezione virale inizia in modo acuto con un aumento della temperatura fino a 39 °C o più. In questo momento c'è debolezza generale e intossicazione di tutto il corpo. L'infezione batterica inizia gradualmente con sintomi più gravi e una temperatura fino a 38°C. A volte la sua comparsa è preceduta da un'infezione virale, nel qual caso è consuetudine parlare della “seconda ondata” della malattia.
Conoscere le differenze tra infezioni virali e batteriche è necessario principalmente perché queste infezioni vengono trattate in modo diverso.
Se gli antibiotici vengono utilizzati in assenza di indicazioni adeguate, è possibile la formazione di batteri resistenti. Gli antibiotici spesso causano anche effetti collaterali, compreso lo sviluppo di disturbi nella composizione quantitativa e qualitativa della microflora intestinale. Inoltre, esistono dati attendibili su un aumento del rischio di asma bronchiale e dermatite atopica nei bambini che hanno ricevuto antibiotici in età prescolare.
Quindi ricorda: Le infezioni batteriche sono trattate con antibiotici: le infezioni virali non vengono trattate con antibiotici perché questi farmaci non funzionano su di loro.
ARVI e influenza
Nonostante il fatto che l'influenza e le sue varietà appartengano alla categoria delle infezioni virali respiratorie acute, in medicina queste malattie vengono solitamente distinte da tutte le infezioni virali.
ARVI- infezione virale respiratoria acuta, che comprende tutte le malattie del tratto respiratorio ad eziologia virale. La via di trasmissione dell'infezione sono le goccioline trasportate dall'aria, si diffonde abbastanza rapidamente e colpisce oltre l'80% delle persone che sono state in contatto con la persona malata. Il motivo è l'incapacità del corpo umano di sviluppare l'immunità a un'infezione virale, poiché i virus mutano e cambiano ogni anno.
Quasi ogni persona sperimenta l'ARVI più volte (da 4 a 15 volte o più) all'anno, principalmente sotto forma di forme lievi e subcliniche (latenti).
Segni e sintomi di ARVI
- Molto spesso, la malattia si sviluppa gradualmente e inizia con debolezza generale e naso che cola
- aumento della temperatura corporea
- mal di testa
- il giorno successivo alla comparsa della malattia può comparire una tosse secca, che col tempo si trasforma in tosse grassa (espettorante)
Trattamento dell'ARVI
- farmaci antipiretici (Coldrex, Theraflu, aspirina)
- preparati per la tosse e il catarro
- farmaci antinfiammatori, decongestionanti, vasocostrittori e soluzioni saline per il naso
- multivitaminici, acido ascorbico
- farmaci che supportano e migliorano l'immunità (interferone, aflubina, immunologico)
- bere molti liquidi
Febbre. Questo è un aumento della temperatura corporea, senza il quale quasi nessun ARVI può sopravvivere. Di norma, la febbre è una ragione per l'uso di antipiretici, ma in molti casi ciò è infondato, perché la febbre è una reazione protettiva: molti batteri e virus muoiono a temperature elevate. In questo contesto, il corpo fornisce una risposta immunitaria a tutti gli effetti. È stato dimostrato che quando la temperatura scende a livelli subfebbrili (circa 37,5 °C) o normali, la produzione di fattori protettivi nell'organismo diminuisce.
Influenza- è causato dal virus dell'influenza ed è considerata una delle malattie infettive più insidiose che si diffondono in tutto il pianeta sotto forma di epidemie e pandemie, che mietono ogni anno da 250 a 500mila vite umane.
Attualmente gli scienziati hanno identificato più di 2.000 varietà del virus, le più famose delle quali sono l'H1N1 - influenza suina, l'A/H1N1 - influenza spagnola e la famosa influenza aviaria.
Rimedi locali per il trattamento delle malattie nasofaringee. Possono essere suddivisi in diversi gruppi: antisettici (esorale, stopangin, cameton, inhalipt); antibiotici (bioparox); anestetici locali (Tantum Verde) e agenti combinati con effetti antisettici e analgesici (TeraFlu Lar, Strepsils, Anti-Angin, preparati NovaSept da piante medicinali).
I farmaci combinati sono più preferibili per i pazienti, poiché alleviano immediatamente la condizione, fornendo un effetto analgesico e aiutano anche a evitare l'assunzione di farmaci antibatterici.
In inverno, con l'inizio del freddo, molte persone soffrono di raffreddore “ai piedi”, ignorando una terapia tempestiva. Problemi respiratori sono il risultato di malattie respiratorie acute non trattate e di trascuratezza del riposo a letto.
Questo atteggiamento porta spesso a gravi problemi respiratori. Spesso, in assenza del trattamento necessario, un'infezione virale “fa amicizia” con la flora batterica, e questo tandem rappresenta già una minaccia significativa e può minare completamente la salute del paziente.
 Se ti manca l'inizio del naso che cola, questa negligenza contribuirà all'ingresso di batteri nel naso, nella faringe e poi sempre più in basso (laringe, trachea, bronchi).
Se ti manca l'inizio del naso che cola, questa negligenza contribuirà all'ingresso di batteri nel naso, nella faringe e poi sempre più in basso (laringe, trachea, bronchi).
Di conseguenza, tutta una serie di malattie respiratorie diventa “accessibile” a una persona: tracheite, bronchite, e molti altri.
Quando una persona soffre spesso di influenza o raffreddore, il suo sistema immunitario spende molte energie nella lotta contro queste malattie.
Questa circostanza aumenta significativamente le possibilità che la flora microbica si unisca rapidamente alla malattia di base. Ciò è particolarmente vero per i fumatori e i lavoratori delle industrie pericolose.
Sintomi di malattie del tratto respiratorio
Ora discutiamo più in dettaglio la più "popolare" di queste malattie.
Cominciamo con la tracheite, una lesione della mucosa della trachea, organo a forma di tubo che collega la laringe con i bronchi. Il trattamento tempestivo è particolarmente importante qui, poiché il tempo perduto consentirà alla malattia di scendere rapidamente, a volte entro un giorno, dalla trachea ai bronchi, e quindi il percorso verso i polmoni sarà aperto. Un sintomo caratteristico è una tosse estremamente forte che non scompare nemmeno sotto l'influenza di farmaci o di liquidi riscaldanti tracheite. La forza della tosse aumenta soprattutto al mattino e alla sera, provocando attacchi ad ogni respiro. Tutto ciò è accompagnato da dolore alla gola.
Quando tuttavia l'infezione passa dalla trachea ai bronchi, si verifica a causa dell'infiammazione. Per questa malattia, simile alla tracheite, la sintomatologia chiave è la presenza di tosse. Tuttavia, la sua struttura è leggermente diversa. All'inizio della malattia è secco e poi, quando appare l'espettorato, diventa umido. La conseguenza del trattamento prematuro è la transizione della fase acuta della malattia alla fase cronica, caratterizzata da un elevato affaticamento corporeo e da una tosse grassa.
Infine, quando l’infezione raggiunge i polmoni e li colpisce, provocando un’infiammazione, si presenta “in tutto il suo splendore”. I suoi sintomi sono già più estesi: mancanza di respiro, febbre alta (fino a 40,5), dolore al petto durante l'inspirazione, questi sono solo i segni principali. Inoltre, sono possibili dolori muscolari, brividi, sudorazione profusa, vari tipi di mal di testa e debolezza del corpo. Naturalmente, i segni elencati sono un chiaro segnale per cercare aiuto.
Prevenzione delle malattie respiratorie
Il processo terapeutico sarà molto più efficace con un approccio integrato. È necessario attivare le forze protettive e rafforzare il sistema immunitario. Il trattamento delle vie respiratorie prevede l'utilizzo di una vasta gamma di procedure fisiche: inalazioni di vapore, ultrasuoni, terapia magnetica, massaggio a coppettazione. Il riposo a letto è obbligatorio, e categoricamente. In combinazione con la terapia farmacologica sintomatica, per il trattamento possono essere utilizzati medicinali a base di erbe, ovviamente dopo aver consultato il medico. A seconda della gravità della malattia, la durata del ciclo di trattamento varia, ma si consiglia di non superare le due settimane.
Per evitare il ripetersi di tali problemi al sistema respiratorio, è necessario ricordare sempre la prevenzione delle malattie respiratorie. È necessario sostenere tutta la versatilità del concetto di uno stile di vita sano: è necessario usare tutto con saggezza, nuotare, eseguire esercizi di respirazione, fare amicizia con l'aria fresca e ventilare la stanza più spesso. Monitora attentamente il tuo apporto nutrizionale, mantenendolo in equilibrio.
Esistono numerosi requisiti preventivi e non sono meno importanti: mantenere l'equilibrio tra lavoro e riposo, un sonno adeguato, mantenere la salute del rinofaringe e dell'intero corpo nel suo insieme.
Metodi tradizionali di trattamento
1. Aggiungi 4 ml di tintura alcolica di propoli e un cucchiaio di miele naturale in una casseruola dove l'acqua ha bollito. Quindi, attendere che il liquido si raffreddi fino a raggiungere una temperatura accettabile. Inspiriamo per cinque minuti, con attenzione, senza bruciarci. La primissima procedura può facilitare significativamente il processo di respirazione e la tosse si indebolirà. Il numero consigliato di procedure è quattro. Al termine, non dovresti parlare molto o uscire. Questa ricetta ha alcune controindicazioni: inappropriata in caso di polmonite, febbre alta (più di 37,5), se troppo alta, malattie cardiache.
2. La cipolla finemente grattugiata viene mescolata con il miele in un rapporto di 3 a 1, lasciando cuocere a fuoco lento il composto per diverse ore. Il dosaggio raccomandato è di un cucchiaino ogni poche ore, lontano dai pasti. È possibile un'opzione alternativa: preparare la cipolla grattugiata con un bicchiere di latte bollente, lasciare fermentare per un paio d'ore, aggiungere un cucchiaio di miele. Assumere 3 cucchiai di infuso dopo i pasti.
3. Macinare le banane con un frullatore, diluirle con acqua bollente di 1/3, aggiungere un cucchiaio di miele. Bere a stomaco vuoto, tre volte mezzo bicchiere.
4. Sono necessari i seguenti componenti: germogli di pino (1 parte), radice di viola (2 parti), muschio islandese (4 parti). Mescolare il tutto, preparare 200 ml della miscela risultante, lasciare riposare per una notte, quindi filtrare. Bere caldo, 1/2 tazza, due volte al giorno, con l'aggiunta di un cucchiaino di miele.
5. Mescola 2 gocce di olio di menta, melaleuca e cedro. Diluire questa composizione in due cucchiaini di olio vegetale. Strofinare nelle aree problematiche: petto, gola.
6. Due cucchiai di liquirizia vengono mescolati con 3 cucchiaini di una delle seguenti erbe (timo, tiglio, piantaggine, origano, calendula). Viene preparato un cucchiaino della raccolta, aggiungendo un po 'di miele. Se ne possono bere fino a 4 tazze al giorno, ognuna ribollita e calda.
7. Mescolare i fiori di camomilla con la radice di calamo in parti uguali. Un cucchiaio della miscela viene preparato in 200 ml. Far bollire per dieci minuti sotto il coperchio, quindi lasciare per un'ora. Puoi sciacquarti, fare inalazioni per 5 minuti e alla fine non mangiare né parlare.
8. Ora descriverò gli esercizi di massaggio. Metti un cuscino sotto il petto e sdraiati a faccia in giù sul letto. La persona che ti massaggia dovrebbe massaggiarti vigorosamente la schiena con la punta delle dita finché la pelle non diventa leggermente rossa. La fase successiva del massaggio consiste nel massaggiare la schiena con i pugni, effettuando movimenti rotatori dalla colonna vertebrale in direzione delle costole. Quindi procedere ai colpi con le costole dei palmi: dalla parte bassa della schiena fino alle scapole. La durata dell'intera procedura è di un quarto d'ora, dopo averla completata per un'ora è necessario sdraiarsi, avvolti in una coperta calda. Il numero possibile di procedure necessarie è 4-5. C'è una limitazione sotto forma di alta temperatura.
9. Lavare le patate, lessarle con la buccia, schiacciarle, aggiungere un cucchiaio di olio vegetale. Mescolare bene, stendere il composto di patate su un panno, applicarlo sul petto e avvolgerlo con polietilene e sopra una sciarpa di lana. Andiamo a letto con questo impacco. Al mattino, rimuovere e lavare la pelle con acqua tiepida. Dopo 3-4 procedure dovresti sentirti molto meglio.
In conclusione, vorrei notare problemi respiratori rappresentano una minaccia colossale per la salute umana e, senza un trattamento tempestivo, possono compromettere radicalmente il funzionamento del sistema respiratorio.
Per fissare un appuntamento con un medico
Seleziona la città, il profilo del medico, l'ubicazione della clinica (metropolitana), la data e l'ora dell'appuntamento140 procedure mediche prescritto per il trattamento delle infezioni acute del tratto respiratorio superiore
Attualmente esiste solo un trattamento sintomatico. Molte persone usano farmaci da banco che contengono antistaminici, decongestionanti, analgesici o una combinazione di questi come trattamenti contro il raffreddore autonomi. Una revisione di 27 studi con più di 5.000 partecipanti mostra alcuni benefici nel recupero generale e nella risoluzione dei sintomi. Una combinazione di antistaminici e decongestionanti è più efficace, ma molte persone sperimentano effetti collaterali come e. Non ci sono prove di un effetto benefico nei bambini piccoli. Gli studi inclusi hanno esaminato popolazioni, procedure e risultati molto diversi, ma la qualità metodologica complessiva era accettabile.
Farmaci antivirali
Nella stragrande maggioranza dei casi (ad eccezione delle forme gravi della malattia, in particolare dell'influenza), l'uso di farmaci antivirali è inappropriato. Ciò è dovuto sia alla discutibile efficacia di molti di essi, sia al fatto che l'uso di questo gruppo di farmaci 36 ore dopo la comparsa dei primi segni di raffreddore non allevia il decorso della malattia né accelera la guarigione.
La mancanza di una buona base di prove che dimostri un effetto contro lo sviluppo di complicanze è correlata alle conclusioni prudenti della FDA (US Food and Drug Administration) riguardo a entrambi i farmaci. La FDA ha approvato solo le affermazioni secondo cui entrambi i farmaci sono efficaci nella prevenzione e nel trattamento dei sintomi dell’influenza, ma non per altri effetti (incluso il blocco della trasmissione da persona a persona del virus o la prevenzione della polmonite). La FDA ha descritto l'efficacia complessiva di entrambi i farmaci come "modesta".
L'efficacia di altri farmaci dal punto di vista della medicina basata sull'evidenza non è stata stabilita. Pertanto, il farmaco spesso prescritto Arbidol, secondo alcuni piccoli studi, ha attività antivirale contro il virus dell'influenza, ma non sono stati condotti studi su larga scala sulla sua efficacia.
I farmaci Rimantadina (Remantadine, Orvirem, Algirem) e Amantadine (PK-Merz, Midantan), secondo i dati del 2011, sono usati per trattare l'influenza, poiché la resistenza dei virus a loro è elevata. Allo stesso tempo, il farmaco è efficace nei pazienti con infezione da adenovirus (congiuntivite adenovirale).
L'Oscillococcinum è un medicinale omeopatico che ha recentemente iniziato a guadagnare popolarità tra i pazienti con raffreddore e, inoltre, è persino raccomandato in Russia per l'uso nella prevenzione dell'influenza, ma è inefficace dal punto di vista della medicina basata sull'evidenza.
Farmaci antipiretici e antinfiammatori
Una regola generale per tutte le malattie infettive: usare antipiretici quando la temperatura supera i 38,5 C. abusare di antipiretici quando la temperatura aumenta leggermente, poiché così sopprimiamo il meccanismo di difesa naturale.
Vitamine
Per le infezioni respiratorie acute è indicato l'uso di complessi vitaminici (spesso prescritti in un ciclo di 1 mese), nonché di acido ascorbico (vitamina C) alla dose di 1 g/die. È stato dimostrato che l'uso dell'acido ascorbico può alleviare il raffreddore.
Espettoranti
Sono utilizzati solo per la tosse non produttiva quando lo scarico dell'espettorato è difficile.
Farmaci per migliorare la respirazione nasale
Appartengono al gruppo degli agonisti adrenergici. Hanno un effetto vasocostrittore sulla mucosa nasale, riducendo così la sudorazione dei liquidi dai capillari e quindi la secrezione dal naso.
Farmaci combinati per il raffreddore
Hanno un effetto sintomatico: riducono le manifestazioni della malattia senza incidere in alcun modo sulla durata della malattia né sul rischio di complicanze dell'infezione.
- Theraflu - contiene paracetmaolo, fenilefrina (un vasocostrittore utilizzato per facilitare la respirazione attraverso il naso) e clorfenamina (un antistaminico, un sedativo).
- Rinza - contiene gli stessi componenti di Theraflu e caffeina, che ha un effetto stimolante sul sistema nervoso e cardiovascolare.
- Antigrippina: contiene paracetamolo, acido ascorbico e un antistaminico (soppressore).
- Coldact - creato sulla base di clorfenamina (antistaminico) e fenilpropanolamina (vasocostrittore), che riducono il gonfiore delle mucose del naso e dei seni e dal naso.
- Fervex - contiene paracetamolo, acido ascorbico e feniramina (antistaminico). Ha effetti antipiretici e antinfiammatori.
Dieta e regime
Durante la malattia, dovresti mangiare cibo facilmente digeribile. Pertanto, è spesso possibile trovare consigli per l'uso di una dieta a base di latticini vegetali.
Durante l'apice della malattia, è necessario osservare il riposo a letto e riposare almeno 8 ore al giorno. Per combattere l'intossicazione è consigliabile bere molti liquidi (2-3 litri di liquidi al giorno)