Quanto tempo ci vuole perché la polmonite si sviluppi in un bambino? Caratteristiche del decorso di varie forme di polmonite. Quali sono i segni di polmonite
Una delle malattie più comuni delle vie respiratorie è la polmonite. Si verifica spesso nei bambini piccoli. La polmonite può essere molto pericolosa per i bambini, poiché colpisce non solo i polmoni, ma può colpire anche l'intero corpo nel processo di complicanze. Naturalmente, tutti i genitori iniziano a farsi prendere dal panico quando al loro bambino viene diagnosticata la polmonite e corrono immediatamente in ospedale. Ma non essere così spaventato. Naturalmente, la polmonite è una malattia grave, ma se viene rilevata in tempo e trattata correttamente e completamente, allora andrà tutto bene e non ci saranno conseguenze. La difficoltà è che a volte non è facile riconoscere la malattia e i sintomi sono diversi per ognuno. Inoltre, i bambini dall'infanzia all'adolescenza hanno una polmonite virale e latente.
Tipi di polmonite nei bambini
La polmonite ha diverse varietà, a seconda dell'area danneggiata al polmone e del principio della malattia. In termini generali, la struttura dei polmoni è costituita da lobi divisi in segmenti. A seconda delle parti danneggiate si distinguono le seguenti tipologie:
- La polmonite focale è una lesione di una piccola area della mucosa del polmone. La lesione ha un diametro di circa un centimetro.
- Polmonite segmentale e polisegmentale. Segmentale è il risultato del danno a un segmento dei polmoni dovuto a un processo infiammatorio. Se più segmenti sono infiammati, allora è polisegmentale.
- La polmonite lobare si verifica quando un intero lobo del polmone è infiammato. Quanto più grande è l’infiammazione del polmone, tanto più difficile progredisce la malattia e peggiora il benessere del bambino.
Esistono anche polmoniti del lato destro e del lato sinistro, a seconda del lato in cui si è sviluppato il processo infiammatorio, destro o sinistro.
Cause della malattia
Gli agenti causali della malattia sono diversi ad ogni età. Differiscono anche nei bambini sottoposti a cure ospedaliere, i cui corpi sono indeboliti, e nei bambini che soffrono di scarsa immunità.
La maggior parte dei casi di polmonite sono dovuti all'attivazione della flora batterica propria del rinofaringe; esiste anche la possibilità di un'infezione esogena. La flora batterica viene attivata in caso di malattie respiratorie acute o altri fattori di stress e, di conseguenza, si sviluppa la polmonite.
I bambini dai 6 mesi ai 5 anni sviluppano spesso la polmonite dovuta al pneumococco e all'Haemophilus influenzae. Gli scolari e i bambini in età prescolare possono ammalarsi durante i periodi epidemici dalla fine dell'estate a metà autunno. È durante questo periodo che aumenta l'importanza del micoplasma, che è l'agente eziologico della polmonite. Tra gli adolescenti, la polmonite può essere un fattore.
Si stima che la polmonite uccida ogni anno 1,4 milioni di bambini sotto i cinque anni, molto più di malaria, morbillo e AIDS messi insieme.
La polmonite virale colpisce soprattutto i bambini nel primo anno di vita.. Se il bambino è debole, rigurgita e aspira contenuto gastrico, la causa più probabile è l'Escherichia coli o lo Staphylococcus aureus, raramente la Moraxella (Branchamella) catharalis. La polmonite, causata dal microrganismo Legionella, è estremamente rara.
Non dobbiamo dimenticare le forme di polmonite causate da microbatteri e funghi tubercolari. I bambini sotto un anno di età hanno maggiori probabilità di soffrire di polmonite virale.
Stranamente, puoi prendere la polmonite mentre sei in cura in ospedale. Esiste un intero gruppo di questi tipi di malattie. Sono causati da agenti patogeni ospedalieri altamente resistenti agli antibiotici: ad esempio Pseudomonas aeruginosa, Proteus, stafilococchi, Klebsiella o l'autoflora del paziente stesso. Se a un bambino viene somministrata una terapia antibatterica, questa può sopprimere la microflora dei polmoni, rendendo così vulnerabili ai batteri gli organi del tratto respiratorio inferiore.
Come si manifesta la polmonite? (Video)
I sintomi della malattia possono essere diversi, tutto dipende principalmente dall'agente patogeno, dall'età del bambino e dalle sue condizioni. La polmonite si sviluppa spesso sullo sfondo di una malattia respiratoria acuta, ma si verifica anche in modo indipendente.
La polmonite acuta è caratterizzata da una temperatura elevata - 38 - 39 °C, a causa della quale tutto il corpo soffre, l'appetito scompare, si osserva debolezza generale, il bambino diventa inattivo, non è interessato ai giochi, non ha umore e ha mal di testa. Se il trattamento non viene iniziato, la febbre alta può durare circa una settimana o anche di più.
Il bambino sviluppa presto una tosse secca molto sgradevole, che si trasforma rapidamente in una tosse grassa produttiva con respiro sibilante. Se la malattia è in stadio avanzato, l'espettorato mucoso purulento può fuoriuscire con un colpo di tosse, a volte anche con sangue. Spesso c'è dolore al fianco, che diventa più forte quando si inspira e si tossisce. C'è una mancanza di ossigeno e quindi il bambino può respirare rapidamente e superficialmente.
La polmonite batterica, se non è molto avanzata, può essere facilmente trattata con antibiotici opportunamente selezionati. Ma sfortunatamente solo il 30% di tutti i bambini malati nel mondo ricevono i farmaci necessari.
Esiste anche la polmonite cronica, che si è sviluppata a seguito di sinusite cronica o bronchite. Anche le malattie allergiche possono esserne il risultato. La malattia subisce remissioni ed esacerbazioni. I sintomi sono simili a quelli della polmonite acuta, che gradualmente scompaiono e potrebbe non verificarsi mai una guarigione completa.
Caratteristiche del decorso della malattia nei neonati
Anche i bambini più piccoli possono ammalarsi di polmonite. Le possibili cause includono malattie precoci o complicazioni dovute all'influenza o al morbillo. L'importante è conoscere ed essere in grado di riconoscere i sintomi della polmonite e monitorare sempre attentamente il bambino.
Nei neonati, i sintomi della malattia possono manifestarsi come segue::
- tosse lunga e persistente;
- il bambino “geme” mentre respira;
- alta temperatura, superiore a 38;
- rifiuto di mangiare e bere;
- feci instabili;
- il bambino non sta ingrassando.
Dovresti anche prestare attenzione al fatto che con la polmonite i bambini spesso ruttano e possono avere gonfiore. Molto raramente, ovviamente, ma si verificano spasmi intestinali e insufficienza cardiovascolare. Ancora una volta, tutto è individuale e dipende dal corpo. Se i genitori sospettano semplicemente che il bambino possa avere la polmonite, dovrebbero consultare un medico e sottoporsi a un esame.
La polmonite può essere prevenuta se la vaccinazione viene effettuata in tempo, il bambino viene nutrito correttamente e in casa vengono mantenuti i parametri ottimali di temperatura e umidità.
Se, tuttavia, il bambino si ammala e i medici scoprono la polmonite, è necessario iniziare immediatamente il trattamento, perché la polmonite è una malattia grave e il corpo di un bambino piccolo potrebbe non essere in grado di farcela. Sfortunatamente, sono noti casi di morte causati da questa malattia. La polmonite non scompare da sola, anzi, peggiora solo e può causare complicazioni.
La polmonite nei bambini e negli adulti si riferisce a un ampio gruppo di malattie polmonari che differiscono per quadro clinico, patogenesi ed eziologia. Ognuno di essi ha i propri segni radiologici e anche la terapia ha caratteristiche distintive. Nei neonati, la malattia può manifestarsi a causa di patologie perinatali e richiede l'osservazione a lungo termine da parte di un neonatologo.
Perché un bambino ha maggiori probabilità di avere la polmonite: cause della malattia nei bambini
La polmonite è un processo infiammatorio nel tessuto polmonare. Queste malattie nei bambini possono essere intrauterine o acquisite. La malattia può manifestarsi principalmente o essere una complicazione di altre malattie. Se i cambiamenti morfologici vengono presi come principio principale della classificazione, la polmonite si distingue in focale fine (focale), segmentale, polisegmentale, lobare, interstiziale. Secondo le forme cliniche, è consuetudine distinguere tra polmonite semplice, tossica e tossico-settica.
Perché un bambino prende la polmonite e quali fattori predispongono allo sviluppo di questa malattia? A seconda della causa della polmonite nei bambini, le malattie sono suddivise in microbiche, virali, fungine, polmonite causata da protozoi e anche causate dall'esposizione a qualsiasi agente meccanico o chimico. Tra i microrganismi la cui attività può causare polmonite nei bambini ci sono gli stafilococchi, gli streptococchi, i pneumococchi, l'Escherichia coli (i suoi ceppi patogeni), il bacillo di Friedlander, gli enterococchi, i virus, i funghi patogeni (come aspergillus, candida), il micoplasma pneumoniae, la clamidia, ecc.
Fattori predisponenti allo sviluppo di questa malattia possono essere le cattive condizioni sociali e di vita in cui si trova il bambino, errori nutrizionali cronici, anemia, rachitismo, patologie dell'apparato respiratorio, difetti cardiaci, infezioni respiratorie acute frequentemente ricorrenti e così via. Le malattie ereditarie possono causare polmonite anche nei bambini. Le vie di penetrazione dell'agente patogeno nei polmoni sono aerogeniche, broncogeniche; Spesso l'agente eziologico della malattia viene trasportato nei polmoni attraverso il flusso della linfa o del sangue. L'agente patogeno è localizzato in uno o più segmenti dei polmoni.
Sintomi di polmonite acuta focale e lobare nei bambini
La polmonite focale acuta nei bambini si sviluppa in età prescolare e scolare. Di norma, questa malattia è una complicazione di un'infezione respiratoria acuta.
La malattia è caratterizzata da un esordio acuto. La temperatura corporea all'inizio è subfebbrile, ma poi può diventare febbrile. Le condizioni generali del bambino si stanno deteriorando abbastanza rapidamente. Uno dei sintomi della polmonite acuta nei bambini è il disturbo del sonno e dell'appetito. Un bambino piccolo è irrequieto e talvolta eccitato. C'è naso che cola, congestione nasale; il bambino starnutisce. Poi arriva la tosse. A causa dell'aumento della carenza di ossigeno, appare la cianosi (cianosi) del triangolo nasolabiale. La natura della tosse cambia gradualmente: all'inizio della malattia è più probabile che il bambino sia disturbato dalla tosse, poi la tosse diventa sempre più frequente e debilitante; Allo stesso tempo, è difficile rimuovere l'espettorato. La frequenza cardiaca aumenta nella polmonite focale acuta nei bambini. Durante l'ascolto dei polmoni, la respirazione è indebolita o rantoli aspri, secchi e umidi. In un esame del sangue generale: anemia, leucocitosi; La VES è moderatamente aumentata.
La polmonite lobare nei bambini si sviluppa quando la resistenza del corpo è indebolita sullo sfondo della sensibilizzazione ai pneumococchi (è questo microrganismo che molto spesso causa lo sviluppo della malattia). La polmonite lobare nella maggior parte dei casi si osserva nei bambini in età prescolare e in età scolare, molto meno spesso nei bambini piccoli.
Quali segni di polmonite in un bambino indicano che la malattia ha una forma lobare? Questa malattia è caratterizzata da un'insorgenza improvvisa. La temperatura corporea può salire fino a 40 ᵒC. Le condizioni generali del bambino stanno rapidamente peggiorando. Potrebbero anche esserci segni di polmonite lobare in un bambino, come brividi e mal di testa. Un bambino in età prescolare può manifestare pelle pallida e un rossore malsano, solitamente sul lato interessato. Con ulteriore peggioramento della condizione - delirio, torcicollo (il bambino non riesce a inclinare la testa in avanti), persino... Eruzioni cutanee di tipo erpetico si trovano sulle labbra e sulle ali del naso. C'è mancanza di respiro. Quando esamina un bambino, il medico vede la partecipazione dei muscoli ausiliari all'atto della respirazione.
Come si può vedere nella foto, nella polmonite lobare nei bambini si osserva una retrazione della fossa sopraclavicolare sul lato interessato:


La tosse del bambino è frequente e dolorosa e l'espettorato è scarsamente separato. L'espettorato che un bambino malato sputa è viscoso, leggero, ma può anche essere di colore “arrugginito”. Se chiedi a un bambino di fare un respiro profondo, il bambino si lamenterà di dolore al fianco. Quando si ascoltano i polmoni, la respirazione è indebolita, potrebbe esserci un respiro sibilante intermittente di natura crepitante. Dall'analisi del sangue periferico, i sintomi clinici della polmonite lobare nei bambini sono leucocitosi, neutrofilia, VES accelerata.
Come trattare la polmonite nei bambini: regime, alimentazione, farmaci e fisioterapia
 Avendo identificato i sintomi della polmonite nei bambini, è necessario il ricovero in ospedale per il trattamento. Il bambino deve essere curato da un medico che utilizza farmaci. Nel trattamento della polmonite acuta, vengono presi in considerazione il fattore eziologico, la forma clinica della malattia, nonché il decorso della malattia e le caratteristiche individuali del bambino malato. Nel trattamento della polmonite nei bambini, è importante mantenere una corretta routine quotidiana, una dieta sana, farmaci efficaci e una terapia fisica efficace.
Avendo identificato i sintomi della polmonite nei bambini, è necessario il ricovero in ospedale per il trattamento. Il bambino deve essere curato da un medico che utilizza farmaci. Nel trattamento della polmonite acuta, vengono presi in considerazione il fattore eziologico, la forma clinica della malattia, nonché il decorso della malattia e le caratteristiche individuali del bambino malato. Nel trattamento della polmonite nei bambini, è importante mantenere una corretta routine quotidiana, una dieta sana, farmaci efficaci e una terapia fisica efficace.
La stanza in cui si trova il bambino malato viene regolarmente ventilata. Se possibile, durante la stagione calda il bambino viene portato all'aria aperta; La durata di tali passeggiate può arrivare fino a 2 ore (e fino a 30 minuti nella stagione fresca). La temperatura dell'aria nella stanza viene mantenuta a 18-20ᵒ C. Quando si cura la polmonite nei bambini, è necessario il riposo a letto; Inoltre, la posizione del bambino malato a letto è alquanto elevata. Si consiglia di cambiare più spesso la posizione del bambino a letto. Se il bambino è piccolo, portatelo sistematicamente tra le vostre braccia. Garantire la pace: in modo che né il rumore, né la luce intensa, né la vanità irritino il paziente.
Viene fornita un'alimentazione adeguata al bambino. La dieta include nelle proporzioni richieste alimenti che sono fonti di proteine, grassi, carboidrati, vitamine e minerali per il corpo. Il numero di poppate per un bambino rimane lo stesso, oppure se ne aggiungono una o anche due al numero abituale di poppate (se necessario). La dieta per la polmonite nei bambini più grandi varia con carne, pesce, latticini, uova, formaggi, verdure, frutta, succhi, ecc. Se un bambino si rifiuta di mangiare, non è necessario forzarlo a mangiare. Nei primi giorni di malattia (quando la temperatura corporea è spesso elevata), la quantità di cibo offerta al bambino può essere ridotta, ma al bambino dovrebbero essere offerte bevande più spesso: succhi di frutta e verdura, bevande alla frutta, gelatine, birra debole tè nero lungo. Bere molti liquidi non solo aiuta a purificare rapidamente il corpo di un bambino malato, ma favorisce anche l'espettorazione (la tosse diventa produttiva).
Il trattamento farmacologico è prescritto da un medico. Metodiche e mezzi di fitoterapia sono indicati per i bambini dopo l'anno di vita. Le collezioni contengono piante che hanno un effetto disinfettante ed espettorante, nonché piante che possono alleviare la tosse. Viene effettuato il trattamento sintomatico. Con temperature corporee elevate, i farmaci per la polmonite vengono somministrati ai bambini come antipiretici, per le convulsioni - anticonvulsivanti, per l'insufficienza cardiaca - farmaci cardiaci. Poiché l'equilibrio vitaminico nella polmonite è disturbato (si sviluppa la cosiddetta carenza vitaminica endogena), è necessario prescrivere più volte le vitamine più importanti in dosi che superano più volte il fabbisogno fisiologico. Pertanto, le vitamine A, C, E e B sono prescritte per la somministrazione orale.
L'uso della fisioterapia per la polmonite nei bambini accelera il recupero, in particolare sono indicate procedure fisioterapeutiche come UHF, microonde, elettroforesi con farmaci. Durante il periodo di recupero viene prescritto l'UFO (irradiazione ultravioletta); Questa procedura è particolarmente indicata per i bambini che presentano segni di rachitismo. Il massaggio generale del torace, la terapia fisica, gli esercizi di respirazione e i bagni igienici generali, che il bambino prende per 3-5 minuti, migliorano bene la resistenza del corpo. (temperatura dell'acqua 36-38 °C).
Dopo che il processo infiammatorio nei polmoni si è completamente ripreso, il bambino dovrebbe essere osservato da un medico per un periodo piuttosto lungo. È possibile effettuare un trattamento rinforzante generale (con l'uso attivo di metodi e mezzi di fitoterapia). Le procedure di indurimento sono importanti. L'immunità di un bambino aumenta rapidamente con l'uso regolare di succhi naturali di verdure, bacche e frutta.
Come trattare la polmonite in un bambino a casa usando i rimedi popolari
 Prima di curare la polmonite in un bambino a casa, dovresti consultare il tuo medico. I genitori non dovrebbero trattare questa terribile malattia a proprio rischio e pericolo. I rimedi consigliati dai guaritori e dagli erboristi tradizionali hanno solo valore ausiliario. Quali rimedi popolari e rimedi erboristici i genitori usano per curare il loro bambino dovrebbero essere portati all'attenzione del pediatra, che è responsabile del trattamento.
Prima di curare la polmonite in un bambino a casa, dovresti consultare il tuo medico. I genitori non dovrebbero trattare questa terribile malattia a proprio rischio e pericolo. I rimedi consigliati dai guaritori e dagli erboristi tradizionali hanno solo valore ausiliario. Quali rimedi popolari e rimedi erboristici i genitori usano per curare il loro bambino dovrebbero essere portati all'attenzione del pediatra, che è responsabile del trattamento.
Per curare la polmonite nei bambini con rimedi popolari, al fine di alleviare le condizioni del bambino, con il permesso del medico, è possibile utilizzare i seguenti rimedi casalinghi:
- succo di cipolla con miele; preparazione: spremere il succo della cipolla (potete usare uno spremi-aglio), unirlo al miele in rapporto 1:1; Dai a un bambino di età superiore a 3 anni 1 cucchiaino 2-3 volte al giorno per 15 minuti. prima dei pasti; A un bambino più grande può essere somministrato questo rimedio efficace 1 cucchiaino 3-4 volte al giorno per 15 minuti. prima dei pasti;
- decotto di latte di frutti di fico; preparazione del decotto: tritare 2 fichi secchi, versare un bicchiere di latte e cuocere per 10-12 minuti, filtrare; un bambino piccolo dovrebbe assumere il decotto tiepido, un terzo di bicchiere, 3 volte al giorno; per un bambino sopra i 6 anni bere il decotto caldo, 1 bicchiere 2 volte al giorno dopo i pasti;
- unguento a base di grasso d'oca e cera; preparazione dell'unguento: macina 4 parti di grasso d'oca e 1 parte di cera e mescola bene: otterrai un unguento denso; uso dell'unguento: strofinare questo unguento sul petto o sulla schiena del bambino 1-2 volte al giorno; Il grasso d'oca può essere sostituito con grasso di pollo e in sostituzione si può usare anche il lardo di pecora.
Quando si tratta la polmonite nei bambini con rimedi popolari, è possibile utilizzare decotti che hanno un efficace effetto espettorante per ammorbidire la tosse. Sono preparati sulla base delle seguenti collezioni di piante medicinali:
- radici di altea - 3 parti, erba di origano - 3 parti, foglie di farfara - 2 parti, erba di menta piperita - 1 parte; preparazione del decotto: versare 1 cucchiaio del composto secco e ben frantumato con un bicchiere d'acqua e cuocere a fuoco lento per circa 5 minuti, quindi lasciare riposare per mezz'ora, filtrare; per un bambino sotto i 3 anni assumere 1 cucchiaino di prodotto ogni 2-3 ore; per un bambino dai 3 ai 7 anni - 1 cucchiaio da dessert ogni 2-3 ore; per un bambino di età superiore a 7 anni - 1 cucchiaio ogni 2-3 ore;
- germogli di pino silvestre - 25 g, erba di timo strisciante - 25 g, erba di altea - 20 g, erba di viola tricolore - 20 g, foglie grandi di piantaggine - 15 g; Preparazione del decotto: versare 1 cucchiaio del composto secco e ben frantumato in 200 ml di acqua e cuocere a bollore basso per 5-7 minuti, quindi lasciare riposare fino a mezz'ora e filtrare. Questo rimedio popolare per la polmonite: i bambini sotto i 3 anni dovrebbero assumere 1 cucchiaino ogni 2-3 ore; per un bambino dai 3 ai 7 anni - 1 cucchiaio da dessert ogni 2-3 ore; bambini sopra i 7 anni - 1 cucchiaio ogni 2-3 ore.
Trattamento della polmonite nei bambini con rimedi popolari a casa
 Come trattare la polmonite in un bambino con rimedi popolari se la malattia ha un decorso prolungato? In questo caso la fitomedicina consiglia di utilizzare a lungo decotti preparati dalle seguenti raccolte:
Come trattare la polmonite in un bambino con rimedi popolari se la malattia ha un decorso prolungato? In questo caso la fitomedicina consiglia di utilizzare a lungo decotti preparati dalle seguenti raccolte:
- erba di polmonaria - 1 parte, fiori di calendula officinalis - 1 parte, fiori di verbasco - 1 parte, erba di primula primaverile - 1 parte, foglie di farfara - 1 parte; preparazione del decotto: versare 1 cucchiaio del composto in un bicchiere d'acqua e cuocere a fuoco lento per 5-7 minuti, quindi lasciare agire per mezz'ora, filtrare; un bambino sotto i 3 anni dovrebbe bere 1 cucchiaino di prodotto ogni 2-3 ore; per un bambino dai 3 ai 7 anni assumere 1 cucchiaio da dessert ogni 2-3 ore; un bambino sopra i 7 anni può assumerne 1 cucchiaio ogni 2-3 ore;
- foglie di farfara comune - 2 parti, fiori di sambuco nero - 2 parti, erba di polmonaria - 2 parti, erba di issopo - 1,5 parti, fiori di cordifolia - 1 parte; preparazione del decotto: versare 1 cucchiaio del composto secco e tritato in 200 ml di acqua e cuocere a fuoco basso per circa 5 minuti, quindi lasciare agire per 30-40 minuti, filtrare; prendi - come rimedio precedente.
È possibile che il medico prescriva qualche tipo di trattamento riparativo. Per curare la polmonite nei bambini con rimedi popolari al fine di aumentare la resistenza del corpo, i tè vitaminici preparati dalle seguenti raccolte di piante medicinali aiuteranno:
- rosa canina alla cannella - 5 parti, frutti di sorbo - 3 parti, erba di ortica - 2 parti, erba tripartita - 2 parti, foglie di lampone da giardino - 1 parte; preparazione del prodotto: tutti i componenti sopra indicati devono essere frantumati il più accuratamente possibile, miscelati, versare 1 cucchiaio di materia prima in 200 ml di acqua bollente e lasciare in un contenitore sigillato, ben avvolto in un asciugamano, per 45 minuti. fino a 1 ora, filtrare; un bambino sotto i 3 anni dovrebbe bere 25 ml di tè 4 volte al giorno; per un bambino di età superiore a 3 anni assumere 50 ml di prodotto 4-6 volte al giorno; Devi bere questo tè caldo; puoi aggiungere miele a piacere;
- frutti di ribes nero - 30 g, rosa canina alla cannella - 30 g; preparazione del prodotto: tritare accuratamente tutta la frutta secca, mettere le materie prime in un thermos preriscaldato, versare 400 ml di acqua bollente e lasciare agire per diverse ore, filtrare; un bambino sotto i 3 anni dovrebbe bere un quarto di bicchiere di tè 3 volte al giorno; per un bambino più grande la dose può essere aumentata a mezzo bicchiere 3 volte al giorno; Il tè va bevuto caldo, lontano dai pasti.
In quale altro modo trattare la polmonite nei bambini con rimedi popolari
 Quando si cura la polmonite nei bambini a casa, ottime fonti di vitamine per un bambino con un sistema immunitario indebolito possono essere decotti preparati sulla base dei seguenti semplici preparativi:
Quando si cura la polmonite nei bambini a casa, ottime fonti di vitamine per un bambino con un sistema immunitario indebolito possono essere decotti preparati sulla base dei seguenti semplici preparativi:
- frutti di mirtillo rosso - 1 parte, rosa canina alla cannella - 1 parte; preparazione del decotto: versare 1 cucchiaio del composto secco con 2 bicchieri d'acqua e cuocere a fuoco lento per 8-10 minuti, poi lasciare agire per 4 ore, filtrare; per un bambino sotto i 3 anni assumere un quarto di bicchiere del prodotto 3 volte al giorno; un bambino di età superiore a 3 anni dovrebbe bere mezzo bicchiere di decotto 3 volte al giorno; bere il decotto tiepido;
- cinorrodi alla cannella - 5 parti, frutti di mirtillo - 3 parti, frutti di lampone da giardino - 3 parti, frutti di olivello spinoso - 2 parti; preparazione del decotto: macinare bene le materie prime secche, mescolare, versare 1 cucchiaio del composto con 2 bicchieri d'acqua e cuocere a fuoco basso per non più di 5 minuti, quindi lasciare ben avvolto in un canovaccio (o in un thermos) , per 2 ore, filtrare; un bambino di 2-3 anni prende un quarto di bicchiere di brodo caldo 3 volte al giorno; per un bambino di età superiore a 3 anni - mezzo bicchiere di decotto 3 volte al giorno; Il decotto va bevuto lontano dai pasti.
La resistenza del corpo del bambino aumenterà rapidamente a causa del consumo regolare di vari succhi di verdura, frutta e bacche. Il sistema immunitario sarà rafforzato grazie all'assunzione di una grande quantità di vitamine e minerali nel corpo. Durante il trattamento della polmonite nei bambini a casa, l'uso sistematico dei succhi aiuta anche a purificare rapidamente il corpo dalle tossine rimaste dopo la malattia; Quanto più velocemente riesci a eliminare queste tossine, tanto meno opprimeranno il corpo e gli toglieranno energia. Succhi come pomodoro, carota, arancia, limone, mela, ribes nero, ecc. dovrebbero essere introdotti più spesso nella dieta del bambino.
Prevenzione primaria della polmonite nei bambini piccoli
 La prevenzione della polmonite nei bambini piccoli inizia molto prima della nascita del bambino: viene organizzata una corretta alimentazione per la futura mamma, vengono adottate misure per prevenire le malattie respiratorie e infettive e l'assunzione da parte della donna di alcuni farmaci (in particolare agenti antibatterici) è strettamente limitata. Una misura preventiva efficace può essere considerata la lotta per l'alimentazione naturale del bambino. Un bambino che riceve anticorpi dal latte materno fin dai primi giorni di vita è meno suscettibile alle malattie rispetto a un bambino nutrito con latte artificiale fin dalla nascita. Un punto importante nella prevenzione della polmonite è il rilevamento tempestivo del rachitismo e il trattamento di questa malattia. Anche la diagnosi tempestiva e il trattamento dell’anemia e dei disturbi nutrizionali cronici possono essere considerati misure per prevenire la polmonite nei bambini.
La prevenzione della polmonite nei bambini piccoli inizia molto prima della nascita del bambino: viene organizzata una corretta alimentazione per la futura mamma, vengono adottate misure per prevenire le malattie respiratorie e infettive e l'assunzione da parte della donna di alcuni farmaci (in particolare agenti antibatterici) è strettamente limitata. Una misura preventiva efficace può essere considerata la lotta per l'alimentazione naturale del bambino. Un bambino che riceve anticorpi dal latte materno fin dai primi giorni di vita è meno suscettibile alle malattie rispetto a un bambino nutrito con latte artificiale fin dalla nascita. Un punto importante nella prevenzione della polmonite è il rilevamento tempestivo del rachitismo e il trattamento di questa malattia. Anche la diagnosi tempestiva e il trattamento dell’anemia e dei disturbi nutrizionali cronici possono essere considerati misure per prevenire la polmonite nei bambini.
La resistenza del corpo del bambino è ben aumentata. Se l'indurimento viene eseguito regolarmente, la probabilità che il bambino contragga la polmonite diventa minima. Tra le procedure di indurimento utilizzate ci sono i bagni d'aria, l'esposizione al sole, lo sfregamento a umido, l'irrigazione (prima le gambe, poi tutto il corpo).
Per la prevenzione primaria della polmonite nei bambini, il bambino dovrebbe abituarsi gradualmente e con molta attenzione a bere latte freddo, gelato e bevande fredde. Ciò rende il bambino più resistente al raffreddore e alla polmonite. I focolai cronici di infezione - denti cariati, adenoidi ingrossate, tonsille ipertrofiche - richiedono servizi igienico-sanitari.
Questo articolo è stato letto 4.066 volte.
Il trattamento della polmonite nei bambini, grazie agli sforzi degli scienziati di tutto il mondo, ha permesso negli ultimi 5 anni di ridurre significativamente la mortalità dovuta alla malattia. In un breve periodo di tempo sono stati introdotti standard per la diagnosi e la classificazione della malattia (secondo l'ICD 10), che hanno permesso di selezionare in modo più competente i farmaci antibatterici nei bambini.
La polmonite è un'infiammazione del tessuto polmonare sotto l'influenza di agenti infettivi, che si basa su tossicosi, insufficienza respiratoria, disturbi idrici ed elettrolitici con alterazioni patologiche negli organi e sistemi.
Nei bambini la patologia è acuta a causa delle ridotte capacità di riserva del sistema immunitario. Il trattamento della patologia dovrebbe essere effettuato nelle fasi iniziali per evitare conseguenze gravi e la morte.
La terapia etiotropica richiede di tenere conto dell'agente eziologico della malattia. Un vasto elenco di microbi può provocare l'essudazione alveolare nell'uomo, tra i quali dovremmo evidenziare:
- batterico;
- Virale;
- fungino;
- Protozoi.
Se i genitori sono interessati a come curare la polmonite in un bambino, ti suggeriamo di leggere l'articolo.
Il trattamento della polmonite a casa viene effettuato nelle seguenti categorie di bambini:
- Con una forma lieve della malattia;
- Oltre 3 anni di età;
- In assenza di insufficienza respiratoria e intossicazione;
- Adeguata qualità dei servizi igienico-sanitari in casa;
- Con la certezza che i genitori seguiranno le raccomandazioni dei medici.
Il protocollo medico per la gestione di tali pazienti prevede la visita quotidiana del paziente con un medico, il monitoraggio del suo stato di salute e l'adeguamento del dosaggio degli antibiotici. D'accordo, i genitori possono somministrare o iniettare al proprio bambino suprax, sumamed, cefazolina o ceftriaxone da soli.
Il pediatra controlla la qualità della terapia e se vede che le condizioni del bambino non migliorano lo indirizza alla clinica.
Dopo gli esami di laboratorio e le radiografie, il pediatra decide le ulteriori tattiche per la gestione ambulatoriale del paziente o il ricovero in ospedale. Questo approccio per le forme lievi di polmonite nei bambini è raccomandato dal Ministero della Salute del Paese.
Oltre all'uso di agenti antibatterici, la visita del bambino in clinica può essere importante per eseguire altre procedure mediche: fisioterapia, massaggio, elettroforesi, riscaldamento.
L'elettroforesi dei farmaci antinfiammatori (desametasone, dimexide) può alleviare l'infiammazione delle vie respiratorie e ridurre la durata della malattia. La procedura prevede la penetrazione della forma ionica del farmaco attraverso la pelle sotto l'influenza di una corrente a basso impulso. L'elettroforesi viene utilizzata nella fase di risoluzione incompleta del processo infiammatorio.
Con lo sviluppo attivo della malattia nei bambini, i pediatri raccomandano le seguenti tattiche per gestire il paziente a casa:
- Riposo a letto;
- Ventilazione della stanza;
- Consumo di grandi quantità di liquidi sotto forma di succhi naturali e bevande alla frutta;
- Alimento facilmente digeribile arricchito con vitamine.
Non dimenticare di visitare la clinica dove vengono eseguite l'elettroforesi e la fisioterapia. Questi metodi aiutano ad accelerare il recupero. 
Motivi per ricoverare un bambino
Il ricovero per polmonite viene effettuato per le seguenti indicazioni:
- Bambini sotto i 3 anni;
- Decorso complicato della malattia;
- Insufficienza respiratoria;
- Afflusso di sangue compromesso;
- Sottosviluppo intrauterino del bambino e basso peso;
- Malformazioni congenite;
- Stato sociale sfavorevole della famiglia;
- Presenza di malattie croniche.
Ai pazienti ricoverati nelle fasi iniziali vengono prescritti agenti antibatterici ad ampio spettro (ceftriaxone, augmentin, sumamed, cefazolin, suprax) e agenti sintomatici (berodual, ambroxol). Allo stesso tempo viene effettuato un rafforzamento generale del corpo.
In un reparto specializzato è più facile eseguire l'elettroforesi con dimexide, l'inalazione di sostanze antinfiammatorie e iniezioni di vitamine.
Per prevenire l'infezione dei bambini circostanti, il bambino viene posto in una scatola separata per prevenire infezioni crociate. In caso di malattia moderata o grave, la madre dovrebbe stare con il bambino.
In alcuni paesi, la visita medica dei genitori non viene effettuata se il bambino ha più di 3 anni. Questo approccio non può essere considerato razionale, ma in condizioni di scarse attrezzature economiche degli ospedali è giustificato.
È importante disinfettare il luogo di degenza del paziente con una lampada al quarzo al mercurio, ventilare regolarmente i locali ed eseguire procedure igienico-sanitarie.
Lo standard per la gestione della polmonite in ambito ospedaliero richiede il collocamento dei bambini nel reparto chirurgico in presenza di complicanze (in presenza di focolai di distruzione dei tessuti). Tali pazienti possono richiedere un intervento chirurgico urgente.
Possono assumere sumamed, augmentin o iniettare ceftriaxone (cefazolina), suprax nei reparti chirurgici, ma il protocollo di trattamento clinico prevede che il paziente sia sempre pronto per l'intervento chirurgico se presenta ascessi o pleurite purulenta.
La durata della degenza in chirurgia è determinata dalla dinamica delle condizioni del paziente. Se la lesione distruttiva dei polmoni si cicatrizza rapidamente, viene trasferita al reparto pediatrico per ulteriore osservazione e trattamento.
La polmonite batterica richiede antibiotici. Nelle fasi iniziali della polmonite, prima di ottenere il test per l'agente eziologico della malattia, la terapia viene effettuata con forti antibiotici ad ampio spettro (Augmentin, Sumamed, Ceftriaxone, Cefazolin). Il protocollo clinico prevede anche una terapia sintomatica: broncodilatatori (Berodual), immunomodulatori (Immunal), correzione di malattie concomitanti.
Prima di prescrivere il medicinale, il medico si assicura che il paziente non sia allergico ai farmaci utilizzati.
L'efficacia della terapia antibatterica dipende in modo significativo dalla corretta selezione dei farmaci antibatterici e dal monitoraggio dinamico delle condizioni del paziente durante la terapia.

La gestione medica standard della polmonite nei bambini comprende:
- Nei casi più gravi terapia antibiotica per almeno 10 giorni;
- Quando i sintomi clinici scompaiono, la gestione del bambino si basa sull'auscultazione dei polmoni e sulla radiografia;
- Anche dopo la scomparsa del respiro sibilante e la stabilizzazione della temperatura, l'uso degli antibiotici continua per altri 2-3 giorni;
- La durata del trattamento è determinata dalle condizioni del paziente, anche se i risultati dei metodi di laboratorio e strumentali sono normalizzati;
- I casi gravi richiedono la somministrazione di un antibiotico parenterale (ceftriaxone, cefazolina, suprax). I farmaci orali (Augmentin, Sumamed) possono essere utilizzati solo quando progrediscono i cambiamenti infiammatori nel parenchima polmonare.
L'elettroforesi e la fisioterapia sono metodi aggiuntivi prescritti per eliminare ulteriori sintomi della malattia.
Tra le procedure fisioterapeutiche va notato il riscaldamento UHF delle vie respiratorie superiori. Aiuta a rafforzare le funzioni protettive dell'orofaringe e migliora il rilascio del farmaco nei siti danneggiati dal tessuto polmonare.
L'elettroforesi costituisce un punto focale per l'accumulo del farmaco nel tessuto polmonare, garantendo un effetto a lungo termine del farmaco.
Principi di selezione dei farmaci
La polmonite infantile richiede una terapia conservativa potenziata. Un compito importante per il medico in questo caso diventa la selezione ottimale del farmaco.
Standard di trattamento clinico per la terapia antibatterica della polmonite:
- Penicilline semisintetiche – per la flora pneumococcica e gram-negativa del tratto respiratorio superiore. È meglio usare farmaci protetti (con acido clavulanico);
- Cefalosporine di 3-4 generazioni - nelle fasi iniziali della malattia (ceftriaxone, cefixime, cefazolina);
- Macrolidi – come parte del trattamento combinato (sumamed, azitromicina);
- Aminoglicosidi 1-3 generazioni - in assenza di sensibilità del pneumococco all'ampicillina (gentamicina solfato);
- Derivati del metronidazolo – per le forme gravi della malattia (metrogyl);
- Fluorochinoloni – se si sviluppano complicazioni (solo per bambini di età superiore a 12 anni).
Schema per il trattamento empirico iniziale dell'infiammazione in assenza di informazioni sull'agente causale:
- Beta-lattamici con acido clavulanico e macrolidi (sumamed). Augmentin ha un buon effetto nel trattamento delle forme lievi e moderate della malattia;
- Quando si prescrivono antibiotici di diversi gruppi, è necessario tenere conto degli effetti che si verificano quando interagiscono tra loro.
La polmonite infantile moderata viene spesso trattata con Augmentin nei reparti pediatrici degli ospedali.
Il farmaco è recentemente apparso sul mercato farmaceutico e si è rivelato efficace contro l'infiammazione del tessuto polmonare in un bambino.
Ora Augmentin viene utilizzato meno, poiché alcuni tipi di cocchi sono insensibili ad esso. In una situazione del genere, è meglio usare ceftriaxone parenterale o suprax (cefixime).
Consiglio ai genitori: se la farmacia non dispone di antibiotici orali efficaci, si consiglia di utilizzare farmaci parenterali.
Ceftriaxone ha un ampio spettro d'azione ed è in grado di far fronte all'essudazione alveolare nei bambini. Augmentin è inferiore ad esso nello spettro.
La polmonite è una condizione pericolosa e non dovresti sperimentare quando scegli i farmaci. A casa è possibile effettuare terapia sintomatica, elettroforesi e fisioterapia, ma un medico dovrebbe prescrivere un antibiotico.
Quando si tratta una malattia, è importante utilizzare tutti i metodi esistenti, ma la terapia antibiotica è insostituibile. L'elettroforesi con farmaci antinfiammatori (dimexide) e l'inalazione di estratti vegetali non sono in grado di impedire la proliferazione dei batteri. Schema razionale: antibiotici + elettroforesi + farmaci sintomatici.
La ginnastica per l'infiammazione degli alveoli polmonari non porterà sollievo. Nelle fasi iniziali della polmonite nei bambini, è controindicato a causa della necessità di un rigoroso riposo a letto. L'esercizio terapeutico viene utilizzato solo nella fase di riabilitazione.

L'essudazione alveolare in un bambino dovrebbe essere trattata con mezzi sintomatici:
- Farmaci secretori per stimolare la tosse: radice di altea, foglie di farfara, erba di rosmarino selvatico;
- Farmaci riassorbitivi – oli essenziali, bicarbonato di sodio, ioduro di potassio;
- Enzimi proteolitici per fluidificare l'espettorato (chimotripsina, trypsin);
- Broncodilatatori - per dilatare i bronchi durante gli spasmi (berodual);
- Antitosse – tussina, paxeladina.
Gli antistaminici seccano la mucosa delle vie respiratorie e aumentano la tosse improduttiva. Sono prescritti solo quando necessario.
Berodual merita un'attenzione speciale. Il farmaco viene utilizzato non solo per il trattamento dell'ostruzione bronchiale (restringimento), ma anche per la prevenzione. Se aggiunto ad un inalatore, si può ottenere un miglioramento significativo della funzione respiratoria. Berodual viene utilizzato anche in combinazione con antibiotici (Augmentin, Suprax, Cefazolin, Ceftriaxone, Sumamed). L'elettroforesi dei farmaci antinfiammatori non è controindicata nel suo utilizzo.
Durata della terapia
L'infiammazione del parenchima polmonare in un bambino viene trattata in media per circa 7-10 giorni. Il periodo di tempo si allunga in presenza di complicanze e reazioni avverse (allergie, tosse grave).
Le forme gravi della malattia dovrebbero essere trattate finché persistono cambiamenti patologici nel tessuto alveolare.
Nella pratica dei pediatri, ci sono casi in cui cefazolina, suprax o ceftriaxone mostrano un buon effetto per 7 giorni di utilizzo, ma l'ottavo giorno aumenta il volume di infiltrazione del bambino sulla radiografia. In questa situazione, il regime terapeutico è integrato con antibiotici di altri gruppi (Augmentin, Suprax, Sumamed).
L'uso dei farmaci continua fino a 14 giorni. Se successivamente non si verifica la risoluzione del processo patologico, è necessario un cambio completo dei gruppi di agenti antibatterici (come richiesto dallo standard per la gestione dei bambini con polmonite).
L'antibiotico viene sostituito quando compaiono nuovi focolai di infiltrazione all'esame radiografico in qualsiasi momento nel corso della malattia.

Per la polmonite, come hanno capito i lettori dall'articolo, vengono utilizzati i seguenti gruppi di antibiotici:
- Suprax (cefixima);
- Ceftriaxone;
- Cefazolina;
- Augmentin;
- Riassunto.
Questa scelta non è casuale. I farmaci sono “forti” e coprono una vasta gamma di agenti patogeni.
Suprax, cefazolina, ceftriaxone sono farmaci cefalosporinici. I batteri non sviluppano dipendenza da essi con un trattamento adeguato. Vengono utilizzati per via parenterale sotto forma di iniezioni, che consentono una rapida somministrazione del farmaco nel sito del danno al parenchima polmonare.
Suprax è un nuovo farmaco. In pratica, mostra un'elevata efficienza. Ceftriaxone e cefazolina si sono dimostrati efficaci nella pratica pediatrica.
Augment è utilizzato nei bambini per il suo ampio effetto antibatterico. Si assume per via orale (come sciroppi o compresse). Appartiene al gruppo delle penicilline protette, quindi molti agenti patogeni della polmonite infantile non sviluppano dipendenza da esso.
In Russia, la polmonite viene diagnosticata in 10 bambini piccoli su 1000. I segni di polmonite in un bambino dipendono dall'età e dal tipo di malattia. I neonati e i bambini sotto i 4 anni sono i più suscettibili a questa patologia. La polmonite nei bambini piccoli può essere diagnosticata mediante fluoroscopia. Dopo aver confermato il referto medico, il medico decide di ricoverare il paziente e seleziona la terapia antibatterica. La malattia dura in media 7-10 giorni.
[Nascondere]
Tipi di polmonite infantile
A seconda della sede dell'infiammazione, la polmonite può essere:
- condividere;
- segmentale;
- lato destro;
- Mancino;
- bilaterale.
In base alla loro forma, si distingue tra polmonite acquisita in comunità (acquisita in casa), acquisita in ospedale e congenita. La meno comune è la polmonite infantile atipica causata dal micoplasma. La polmonite, caratteristica dei pazienti con condizioni di immunodeficienza, è classificata separatamente.
I tipi più comuni di polmonite sono:
- broncopolmonite focale;
- polmonite lobare (pneumococco);
- broncopolmonite segmentale (polisegmentale);
- interstiziale acuto.
Inoltre, ogni tipo di polmonite può essere suddiviso in semplice e complicato. Questa forma a volte comporta malattie più gravi, come la pleurite da versamento, la distruzione dei polmoni, ecc.
A seconda della durata della malattia, la polmonite può essere:
- corrente acuta (che dura fino a 4 settimane);
- protratto (indicato quando il processo infiammatorio nei polmoni continua per più di 4 settimane).
Qualsiasi polmonite non trattata, soprattutto nei bambini sotto i 3 anni di età, diventa cronica. Questa forma è caratterizzata da cambiamenti irreversibili nell'albero bronchiale e da continue ricadute.
Tipi di polmonite infantile
Cause di polmonite
La polmonite è una complicazione di malattie come bronchite e asma bronchiale, laringite, faringite, tonsillite e ARVI.
Nei neonati, la polmonite è spesso causata da streptococchi e stafilococchi. A volte la causa può essere pneumococchi e Haemophilus influenzae.
La polmonite congenita si manifesta durante le prime 72 ore di vita del bambino. L'infezione da batteri e clamidia può verificarsi durante il parto, quindi la polmonite neonatale si manifesta dal 6° al 14° giorno di vita del bambino.
Un altro motivo per l'insorgenza della malattia è la presenza di un'infezione intrauterina sullo sfondo di un'immunità fragile. Anche i virus dell'herpes e del citomegalovirus possono essere agenti causali della malattia. A volte le malformazioni congenite contribuiscono alla malattia.
Nei bambini di età superiore a un anno, le cause della polmonite sono:
- infezioni croniche;
- sinusite complicata, adenoidite, problemi del sistema cardiovascolare e nervoso centrale;
- trattamento improprio delle infezioni respiratorie acute e delle infezioni virali respiratorie acute (nel caso dell'uso di sedativi della tosse).
L'uso frequente di farmaci vasocostrittori, o il loro utilizzo in caso di forte secrezione nasale, può contribuire alla discesa del virus nei bronchi.
Nonostante l'idea sbagliata generale, è estremamente raro che la causa della polmonite sia una grave ipotermia in un bambino.
Sintomi di polmonite
Il quadro clinico dipende dai seguenti fattori:
- forme;
- agente patogeno;
- grado di gravità;
- l'età del bambino.
Il sintomo principale della polmonite è la mancanza di respiro. Può verificarsi una tosse parossistica profonda. Possibile cavità toracica. Se la malattia è grave, il bambino può avere attacchi di soffocamento durante o immediatamente dopo la tosse. La respirazione dei bambini accelera, diventa superficiale e diventa impossibile fare un respiro profondo. La polmonite può essere riconosciuta anche dal respiro sibilante nei polmoni.
Ulteriori sintomi:
- Aumento della temperatura corporea, gonfiore delle gambe.
- Il viso, soprattutto le labbra, diventa pallido o assume una tinta grigio/bluastra. Di norma, questo è caratteristico della polmonite batterica ed è causato da spasmi dei vasi sanguigni.
- L'appetito diminuisce o scompare completamente. Il bambino potrebbe perdere peso in modo significativo.
- Compaiono letargia, irritabilità e aumento dell'affaticamento.
Nel video, il famoso medico parla dei sintomi della polmonite. Video tratto dal canale del dottor Komarovsky.
Segni nei bambini del primo anno di vita
La polmonite nei neonati e nei bambini nel primo anno di vita si manifesta con letargia generale e sonnolenza eccessiva. Il bambino si rifiuta di mangiare, piange molto e si comporta in modo irrequieto. I sintomi aumentano gradualmente. Non appena la madre del bambino nota tali sintomi, è necessario contattare il pediatra, anche a temperatura corporea normale. Le possibilità di sopravvivenza nei pazienti giovani, soprattutto nei neonati, dipendono dalla tempestività delle cure mediche. La polmonite nei neonati, in particolare la polmonite intrauterina, spesso termina con la morte.
A seconda dell'età del bambino, i segni di polmonite sono:
- Un bambino di un mese ha un'insufficienza respiratoria, che si verifica a causa del sottosviluppo del sistema immunitario del bambino.
- In un bambino di due mesi, la malattia è caratterizzata da molteplici piccole lesioni focali dei polmoni.
- Quando i bambini di tre mesi si ammalano, vengono colpiti due polmoni contemporaneamente.
- Un bambino di un anno sviluppa più spesso una polmonite segmentale, che può causare la maggior parte delle complicazioni.
Un medico deve identificare la presenza di polmonite; la diagnosi è confermata da radiografie e analisi del sangue. Il numero dei leucociti, il cui aumento è segno dello sviluppo della polmonite nei bambini, aiuta a comprendere la presenza della malattia.
Primi segnali
I primi segni della malattia nei bambini:
- disturbi comportamentali nella direzione di un aumento dell'umore;
- feci frequenti o molli;
- La tosse è parossistica, peggiora con il pianto, è accompagnata da vomito, si possono espellere coaguli gialli o verdi con la tosse.
- il bambino inizia a vomitare frequentemente tra una poppata e l'altra;
- il sonno è disturbato: diventa intermittente, irrequieto.
Temperatura corporea
La temperatura corporea nei bambini può rimanere invariata o salire a subfibrile - 37,1-37,5 gradi. Ciò è dovuto a un'immunità debole e non aiuta a determinare la gravità della malattia.
Il respiro del bambino
La respirazione durante la polmonite diventa rapida (più di 30 respiri al minuto), pesante, con congestione nel sito della lesione polmonare. Quando un bambino si ammala, inizia a gonfiare le guance o le narici, a ritrarre le labbra e ad annuire a tempo con l'inspirazione. I bambini di età inferiore a 3 mesi possono presentare schiuma nella bocca e nel naso, il che può indicare un imminente arresto respiratorio.
Cianosi del triangolo nasolabiale
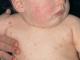
Per i bambini nel primo anno di vita è tipica la colorazione blu del naso e delle labbra. Questo segnale può essere notato durante la poppata, quando il bambino è teso. La cianosi può essere rilevata anche in uno stato rilassato, che indica la diffusione di batteri e vasospasmo.
Ecco come appare la cianosi del triangolo nasolabiale in un bambino
Segni nei bambini in età prescolare
Il primo segno di polmonite nei bambini di età compresa tra 3 e 5 anni è un aumento della temperatura corporea dal 3o al 5o giorno di infezione virale respiratoria acuta.
Ulteriori sintomi:
- L'intossicazione del corpo aumenta in modo significativo, il bambino diventa irritabile.
- Ci sono problemi con il sonno: il bambino si gira e si rigira, si sveglia, si comporta in modo irrequieto, con letargia e diminuzione dell'appetito.
- Un altro segno dello sviluppo della polmonite è una temperatura corporea difficile da abbassare. I farmaci che aiutavano prima smettono di funzionare.
- C'è dolore al petto e aumento della sudorazione.
- La tosse compare dal 5° giorno di malattia oppure è assente.
- A volte compaiono eruzioni cutanee e dolori muscolari.
- Può svilupparsi tachicardia. La respirazione diventa più frequente: più di 50 respiri al minuto.
Segni negli scolari
Nei bambini di età compresa tra 7 e 12 anni, i sintomi sono espressi come segue:
- la respirazione è pesante e dura, aumenta fino a 60 volte al minuto;
- sullo sfondo dello sviluppo della polmonite, nei polmoni appare un sottile respiro sibilante, si possono sentire toni ovattati nel sito dell'infiammazione;
- la temperatura corporea sale a 39-40 gradi e dura 3 giorni, di regola, senza ulteriore aumento;
- l'espettorato non esce bene, il bambino soffre di tosse secca;
- si nota pallore o azzurro delle labbra.
Polmonite segmentale
La polmonite segmentale colpisce interi segmenti dei polmoni, provocandone la deformazione. Può svilupparsi a qualsiasi età; i bambini di età compresa tra 3 e 7 anni sono i più suscettibili alla malattia. È caratterizzato da grave intossicazione del corpo con un aumento della temperatura corporea superiore a 38,5 gradi. Nel corso della malattia si sviluppa insufficienza respiratoria. La polmonite segmentale viene trattata per lungo tempo, di solito in regime ospedaliero. La tosse è rara. Il recupero delle cellule polmonari dura 2-3 mesi. Possono formarsi bronchiectasie: allargamento delle singole aree.
Ecco come appaiono i polmoni di un bambino affetto da polmonite segmentale su una radiografia
Indicazioni per il ricovero ospedaliero
I neonati e i bambini sotto i 3 anni devono essere ricoverati in ospedale. I bambini di età superiore a 3 anni vengono ricoverati in ospedale se la malattia è grave o complicata da altre malattie croniche. La decisione di tenere il bambino in ospedale oa casa viene presa dal medico curante dopo aver valutato le condizioni del bambino malato e i risultati dell'analisi.
Le indicazioni per il ricovero in ospedale nei bambini in età scolare primaria e superiore sono lesioni di diversi lobi del polmone, ascesso o sepsi. Se la pressione scende, il bambino sviene o si sente eccessivamente debole, è consigliabile ricoverarlo in ospedale per un monitoraggio costante. Qualsiasi disturbo della coscienza è motivo di ricovero d'urgenza. A qualsiasi età, i bambini con sindrome ostruttiva o pleurite vengono ricoverati in ospedale.
Trattamento della malattia
I principi del trattamento della polmonite dipendono dall'agente eziologico della malattia. La polmonite virale scompare da sola entro 7 giorni e non richiede ulteriori trattamenti. Le infezioni batteriche possono essere curate solo con antibiotici. È molto importante fornire abbastanza liquidi, anche se il bambino rifiuta di bere da solo.
Gli standard di trattamento per la polmonite infantile includono l'uso dei seguenti farmaci:
- Tosse. I farmaci vengono utilizzati per fluidificare l'espettorato e facilitarne la rimozione. Può essere utilizzato sotto forma di compresse o sciroppi; la composizione può essere chimica o naturale. Quelli ben collaudati sono Ambroxol (dalla nascita), Bromexina (da 3 anni).
- Temperatura. I farmaci antipiretici vengono utilizzati se la temperatura corporea è superiore a 38,5 gradi. I più popolari sono il paracetamolo (dalla nascita) e il Nurofen (dalla nascita).
- Antibiotici. Innanzitutto viene prescritta la penicillina, ma la scelta dipende dalla forma della polmonite. Quelli popolari sono l'amoxicillina (dalla nascita), l'eritromicina (dai 4 mesi).
- Probiotici - Linex (dalla nascita), Bificol (dai 6 mesi).
Se la polmonite si verifica sullo sfondo di un'infezione virale respiratoria acuta, è importante trattare il naso che cola. Per il gonfiore della mucosa, assicurati di usare farmaci vasocostrittori: Otrivin (da 6 anni), Nazivin (da 1 anno). Risciacquare con soluzioni saline - Aqua Maris, Quick, Spritz, tutte utilizzabili fin dalla nascita.
Per l'ostruzione bronchiale viene prescritto il trattamento con Berodual o Eufillin. I farmaci possono essere utilizzati fin dalla nascita sotto il controllo di un medico.
I tipi di farmaci per la polmonite, il dosaggio e il metodo di somministrazione sono mostrati nella tabella:
| Tipo di farmaco | Nome del farmaco | Età | Dosaggio | Metodo di somministrazione |
| Diluenti del muco | Ambroxolo Bromexina | dalla nascita | fino a 6 anni - 1/2 cucchiaino, fino a 12 anni - 1 cucchiaino, oltre 12 anni - 2 cucchiaini. 3-6 anni - 2,5 ml, 6-10 anni - 5-10 ml, oltre 10 anni - 10-20 ml | 2-3 volte al giorno, durante i pasti 3 volte al giorno |
| Antipiretici | Paracetamolo | dalla nascita dalla nascita | 15 mg per 1 kg | 3-4 volte al giorno 3 volte al giorno |
| Antibiotici | Amoxicillina Eritromicina | dalla nascita da 4 mesi | 20 mg per 1 kg 50 mg per 1 kg | diviso in 3 dosi diviso in 4 dosi |
| Probiotici | Linux | dalla nascita da 6 mesi | fino a 7 anni - 1 bustina, oltre 7 anni - 2 bustine fino a 12 mesi - 1 dose, oltre un anno - 5-10 dosi | 1 volta al giorno 3 ore dopo l'antibiotico Sciogliere 1 dose in 1 cucchiaino. acqua, applicare 20-30 minuti prima dei pasti |
| Vasocostrittori | Otrivin | da 6 anni | 1 iniezione fino a 6 anni - 0,025% - 1-2 gocce, oltre 6 anni - 0,5% - 1-2 gocce | 3-4 volte al giorno 2-3 volte al giorno |
| Lavare le soluzioni | Acqua Maris | dalla nascita dalla nascita | 1-2 irrigazioni 1-2 irrigazioni | 3 volte al giorno 3 volte al giorno |
| Per broncospasmo | Berodual Atrovent | dalla nascita dalla nascita | 2 gocce (0,1 mg) per 1 kg per 1 dose, non più di 1,5 mg al giorno individualmente Linex - 536 rubli Otrivin - 164 rubli Paracetamolo - 55 rubli Regole di base per il trattamento della polmonite a casa
La durata del trattamento della polmonite a casa dipenderà dal rispetto del bambino dal regime di consumo e dalla dieta. I pasti dovrebbero essere leggeri, senza cibi grassi e fritti. Ideali le zuppe di verdure e la carne al vapore. Se il bambino non vuole mangiare, puoi limitarti a decotti di frutta secca, composta o tè. La malattia viene curata più velocemente se si rispetta il riposo a letto. Dal 6° al 7° giorno di malattia potrete passeggiare all'aria aperta se vi sentite bene e le condizioni meteorologiche sono favorevoli. Prevenzione delle malattieLa prevenzione è importante nel trattamento della polmonite. Inizia durante la gravidanza, quando le future mamme dovrebbero evitare di fumare e di inalare il fumo di tabacco. È necessario monitorare la tua salute e la tua alimentazione. Si distinguono le seguenti misure per prevenire la polmonite:
|
Sei una persona abbastanza attiva che si prende cura e pensa al tuo sistema respiratorio e alla salute in generale, continua a praticare sport, conduci uno stile di vita sano e il tuo corpo ti delizierà per tutta la vita e nessuna bronchite ti disturberà. Ma non dimenticare di sottoporsi agli esami in tempo, mantenere la tua immunità, questo è molto importante, non raffreddarsi eccessivamente, evitare un forte sovraccarico fisico ed emotivo.
È tempo di pensare a cosa stai facendo di sbagliato...
Sei a rischio, dovresti pensare al tuo stile di vita e iniziare a prenderti cura di te stesso. È necessaria l'educazione fisica o, meglio ancora, iniziare a fare sport, scegliere lo sport che più ti piace e trasformarlo in un hobby (ballare, andare in bicicletta, fare palestra o semplicemente provare a camminare di più). Non dimenticare di trattare tempestivamente raffreddore e influenza, possono portare a complicazioni ai polmoni. Assicurati di lavorare sulla tua immunità, rafforzarti e stare nella natura e all'aria aperta il più spesso possibile. Non dimenticare di sottoporsi agli esami annuali programmati: è molto più facile curare le malattie polmonari nelle fasi iniziali che in quelle avanzate. Evitare il sovraccarico emotivo e fisico; se possibile, eliminare o ridurre al minimo il fumo o il contatto con i fumatori.
È ora di suonare l'allarme! Nel tuo caso, la probabilità di contrarre la polmonite è enorme!
Sei completamente irresponsabile riguardo alla tua salute, distruggendo così il funzionamento dei tuoi polmoni e dei tuoi bronchi, abbi pietà di loro! Se vuoi vivere a lungo, devi cambiare radicalmente il tuo intero atteggiamento nei confronti del tuo corpo. Prima di tutto fatti visitare da specialisti come un terapista e uno pneumologo; devi prendere misure radicali, altrimenti tutto potrebbe finire male per te. Segui tutti i consigli dei medici, cambia radicalmente la tua vita, forse dovresti cambiare lavoro o anche luogo di residenza, eliminare completamente il fumo e l'alcol dalla tua vita e ridurre al minimo i contatti con persone che hanno tali cattive abitudini, indurire , rafforza il più possibile la tua immunità e trascorri più tempo all'aria aperta. Evitare il sovraccarico emotivo e fisico. Elimina completamente tutti i prodotti aggressivi dall'uso quotidiano e sostituiscili con rimedi naturali e naturali. Non dimenticare di fare la pulizia a umido e la ventilazione della stanza a casa.