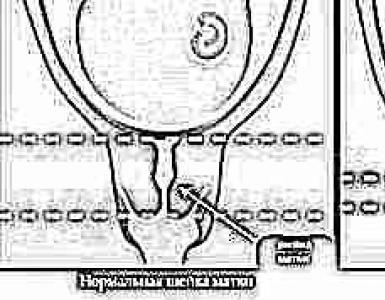
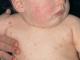
Disbatteriosi del cavo orale. Metodo per il trattamento della faringite cronica sullo sfondo della disbiosi intestinale
Quando si considera la cavità orale, la maggior parte della popolazione orale è commensale. Tali microrganismi non causano danni, ma non apportano nemmeno alcun beneficio. La disbatteriosi del cavo orale si osserva quando l'invasione riesce a sconvolgere l'equilibrio interno.
L'ambiente popolato non consente la penetrazione di batteri patogeni che causano numerose malattie. I commensali, ricevendo il cibo dal corpo umano, svolgono indirettamente un ruolo utile: impediscono agli invasori di entrare nel territorio occupato. L'immunità compromessa, l'assunzione di antibiotici o alcol modificano significativamente l'equilibrio. Ci sono molte cause di disbiosi in bocca.
Chi vive nella cavità orale
La mucosa è popolata principalmente da batteri. Vengono rilevati molti meno funghi, virus e protozoi. Ricordiamo la designazione dei termini biologici:
Gli organismi elencati vivono pacificamente all'interno della cavità orale finché non si verifica un evento chiave.
Cosa sconvolge l’equilibrio della flora orale?
Alcol, sigarette, antibiotici causano la soppressione dell'attività vitale di microrganismi e cellule. Su questa azione si basano i principi dell'utilizzo delle sostanze elencate in medicina e in altri ambiti della vita. Ad esempio, l'alcol ha un pronunciato effetto disinfettante e gli antichi finlandesi consideravano la sauna fumosa un luogo favorevole per i pazienti che allattano.
Una persona costantemente esposta ai disinfettanti deve essere preparata alle conseguenze specifiche. L'effetto della sauna è per lo più favorevole, non si può tracciare alcuna analogia con l'alcol o l'eccesso di farmaci. Una volta soppresso un ceppo commensale, ne prende il posto una popolazione casuale. Nel caso dello sviluppo di una cultura patogena, si verificano numerose malattie, un presagio o una conseguenza della malattia è la disbiosi orale. Quando l'intestino viene trascurato, i ceppi cominciano ad apparire nei posti sbagliati.
Cos'è la disbiosi
La disbiosi orale è uno stato di squilibrio. I tipi di batteri sono unici per ogni persona. È impossibile generalizzare una nazionalità o popolazione di una determinata area in base ai criteri indicati. Il set è strettamente individuale. Per questo motivo trattare lo stato alterato della mucosa è estremamente difficile.
La metà delle persone sul pianeta ha funghi del genere Candida nella cavità orale in condizioni normali. I funghi penetrano qui:
- In fase di parto.
- Quando si mangiano determinati alimenti (ad esempio latticini).
- Quando si allatta un bambino.
In molti casi, la Candida viene distrutta dal sistema immunitario o sostituita dagli abitanti del rinofaringe. La disbatteriosi del cavo orale porta ad un'eccessiva proliferazione della popolazione, causando sintomi naturali di placca bianca sulla lingua e sulle superfici interne delle guance. Con una manifestazione così estrema, la condizione in questione si trasforma in una malattia.
Sintomi e fasi
La disbiosi orale attraversa successivamente tre fasi in assenza di cure adeguate:
- Compensato. I sintomi vengono facilmente soppressi con mezzi semplici o sono assenti.
- Stadio intermedio subcompensato sulla strada verso un decorso incontrollato della malattia.
- La forma scompensata richiede un trattamento obbligatorio.
Compensato
In questa fase, le manifestazioni specifiche sono spesso assenti. Gli esami di laboratorio (striscio) per rilevare la presenza di ceppi batterici aiuteranno a identificare la malattia.
Sottocompensato
Forieri di gravi conseguenze sono manifestazioni: irritazione, arrossamento, gonfiore, secchezza, bruciore, alito cattivo, sapore metallico. Il problema di fare una diagnosi corretta è la non specificità dei sintomi. Problemi simili accompagnano le malattie del fegato e dei reni, l'odore sgradevole è spesso causato dall'ozena. Lo studio della microflora aiuta a stabilirne la causa.
Scompensato
Accompagnato da grave infiammazione, gonfiore, gengive sanguinanti, herpes e formazioni specifiche nella cavità orale. Con la candidosi, la lingua si ricopre di una patina bianca, si sviluppano stomatite e gengivite. Un terapista o un dentista esperto determinerà la causa in base ai segni esistenti. Si ritiene che la carie sia una conseguenza della negligenza della patologia. Non dovresti ritardare a lungo il trattamento della disbiosi orale.
Misure di controllo e prevenzione
I problemi orali sono difficili da risolvere e spesso sono causati da uno stile di vita poco sano a cui è difficile rinunciare.
Vitamine e microelementi
La vitamina C e altri sono responsabili della salute delle gengive. Gli scienziati hanno dimostrato che gli esseri umani hanno bisogno di flavonoidi. Scoperte negli anni '30 del XX secolo, le vitamine hanno nuovamente suscitato interesse. Molti flavonoidi si trovano nel ribes nero e nella buccia degli agrumi (ad esempio i limoni). L’assunzione congiunta delle due vitamine menzionate allevia i sintomi di sanguinamento e gonfiore.
È stato stabilito che ai costruttori delle piramidi venivano date cipolle come cibo. Il moderato contenuto di iodio nelle scaglie di cipolla ha aumentato il tono del sistema immunitario. Lo iodio è assolutamente necessario per risvegliare le difese dell'organismo. Se mangi 30 g di cipolle fresche al giorno, potrai prevenire la proliferazione di un gran numero di ceppi dannosi. Il contenuto di saccaridi complessi nella polpa succosa della verdura favorisce lo sviluppo della normale microflora intestinale, eliminando la causa stessa dei disturbi nella cavità orale. Aglio e pepe nero sono utili in dosi moderate.
L'importanza e le dosi degli altri microelementi non sono così ampiamente conosciute. È più facile scegliere una dieta equilibrata tra i tuoi cibi preferiti che contengono gli elementi necessari per un metabolismo sano.
Metodi ambulatoriali
Alcune raccomandazioni sono fornite da terapisti, gastroenterologi, dentisti e specialisti in malattie infettive. L'esito è deciso dal risultato dell'analisi, che rivela l'abbondanza di ceppi patogeni. Il trattamento consiste in una serie di misure (oltre all'assunzione di vitamine):
- Antisettici locali, farmaci antifungini.
- Ceppi di microrganismi benefici (eubiotici e probiotici).
- Farmaci che aumentano il funzionamento del sistema immunitario.
Non tutte le misure elencate sono efficaci. Gli studi hanno dimostrato la mancanza di benefici di alcuni probiotici per lo stato della microflora intestinale. Tuttavia, gli atleti sostengono che l'assunzione di bifidobatteri facilita il decorso delle malattie respiratorie e delle malattie della gola.
Attenzione! I medicinali vengono utilizzati secondo la prescrizione del medico.
Cosa fare?
Dentifrici, risciacqui e altre misure non proteggono dalla disbatteriosi della mucosa orale. Altrimenti la malattia sarebbe stata debellata già da tempo. Un rimedio efficace è assumere complessi vitaminici e agenti che ripristinano la microflora intestinale (un metodo per eliminare la causa principale dei problemi del cavo orale). È importante seguire una dieta equilibrata.
Negli anni '60 del 20 ° secolo, è stato dimostrato che la cultura fisica generale ha un effetto benefico sui sistemi del corpo umano. Il dottor Kenneth Cooper ha dimostrato la necessità di camminare 10 km al giorno. Seguire ogni giorno questa regola garantisce di restare in forma, dall'inglese ad essere in forma. Oggi il fenomeno si chiama fitness e gli Stati Uniti, sviluppando i club sportivi, hanno guadagnato miliardi di dollari dalla vendita di lezioni di fitness.
In Occidente è considerato dimostrato che l'iscrizione gratuita in palestra per i dipendenti sia garanzia di aumento della produttività. Nei paesi della CSI non esiste tale preoccupazione per i lavoratori, con poche eccezioni. Forse la ragione è stata addotta nel fatto che i medici russi considerano la disbiosi una malattia con la quale i loro colleghi occidentali non sono d'accordo.
Perché si verifica la disbiosi orale, perché è pericolosa e come trattarla?
La disbatteriosi del cavo orale è caratterizzata da un cambiamento nella normale composizione della microflora in quest'area. Durante un fallimento disbiotico, gli organismi nocivi iniziano ad attaccare non solo le mucose, ma anche la componente ossea.
Di conseguenza, la dentatura perde la sua forza e, in assenza di trattamento, inizia la distruzione attiva dei tessuti, che colpisce tutte le strutture della cavità orale.
La disbatteriosi è uno squilibrio tra la microflora convenzionale e quella patogena, quando i batteri nocivi iniziano a predominare nella composizione quantitativa o qualitativa, provocando una serie di complicazioni.
La crescita della microflora patogena può essere influenzata da fattori sia esterni che interni. Nella disbiosi, la riproduzione attiva dei microrganismi della flora opportunistica porta ad una diminuzione della funzionalità e della composizione quantitativa dei bifidobatteri. In questo caso, i rappresentanti della flora patogena possono produrre senza cambiamenti.
Composizione della microflora in bocca
Gli abitanti più comuni della cavità orale sono i batteri. Esistono più di 500 ceppi. Inoltre le mucose sono abitate da protozoi, funghi e virus. Il numero e la composizione degli organismi della microflora sono individuali per ogni persona. Tutti gli abitanti della cavità orale possono essere divisi in 2 gruppi:
- Ambiente obbligatorio o permanente. Questi batteri sono costantemente presenti nella bocca umana. I più comuni sono i lattobacilli, gli streptococchi, gli stafilococchi, la prevotella e i batterioidi.
- Microflora facoltativa o non permanente. La sua penetrazione avviene quando si mangia cibo, la migrazione di organismi dal rinofaringe, dall'intestino e dalla pelle. Rappresentanti tipici di questo gruppo sono pseudomonadi, Escherichia coli e Klebsiella.
Cause di squilibrio
Numerosi fattori, sia esterni che interni, possono portare allo sviluppo della disbiosi orale:
- Malattie gastrointestinali. Quando gli organi digestivi non funzionano correttamente, i processi metabolici nel corpo rallentano e l’assorbimento dei nutrienti viene compromesso. Quando la riserva interna è esaurita, si verifica uno squilibrio dell'ambiente batterico intestinale, che contribuisce alla comparsa della disbiosi in altri dipartimenti.
- Collutori per pulire la bocca. Molto spesso questi prodotti includono antisettici e alcol. Questi componenti contribuiscono all'essiccamento eccessivo delle mucose, che ne sconvolge la struttura.
- Avere cattive abitudini. Fumare e bere bevande alcoliche influenzano il funzionamento delle ghiandole salivari. A causa dell'essiccazione prolungata o dell'eccessiva umidità nella cavità orale, la composizione della microflora cambia.
- Diminuzione dell'immunità. Quando la resistenza del corpo diminuisce, diventa vulnerabile alla microflora patogena.
- Presenza di malattie croniche. Se non tratti i disturbi esistenti, il focus del processo infiammatorio influenzerà gradualmente gli organi vicini. Soprattutto se si trova nella cavità orale, ad esempio carie, stomatite.
- Cattiva alimentazione. Una carenza di vitamine nella dieta porta a una carenza vitaminica.
- Assunzione di alcuni farmaci. Antibiotici e antisettici hanno principalmente un effetto negativo sulla composizione della microflora.
Caratteristiche del quadro clinico
La comparsa di alcuni sintomi dipende dal grado di sviluppo della disbiosi in bocca. Ci sono 4 stadi della malattia:
- Fase latente. Uno spostamento disbiotico è caratterizzato da un leggero cambiamento nella quantità di un ceppo di microrganismi patogeni. Non ci sono sintomi.
- Lo stadio subcompensato è caratterizzato da una diminuzione dei lattobacilli. I segni della malattia sono sfocati.
- Patogenicità delle monocolture. I lattobacilli vengono diagnosticati in quantità minime; la cavità orale è abitata da un ambiente patogeno facoltativo. I segni di disbiosi sono chiaramente visibili.
- Forma scompensata della malattia. In questa fase, oltre ai sintomi gravi, si verifica la crescita di funghi simili a lieviti.
Il primo segno della malattia è la comparsa di alito cattivo. Quindi si verificano un gusto insolito e una sensazione di bruciore. Questi sintomi sono integrati dalla disfunzione delle ghiandole salivari.
In uno stato avanzato con disbatteriosi della mucosa orale, si osservano i seguenti sintomi:
- infiammazione delle mucose e delle gengive;
- la presenza di placca sulla superficie della lingua e dei denti;
- gengive sanguinanti;
- la comparsa di ulcere e vesciche, con contemporaneo aumento della temperatura corporea;
- gonfiore, iperemia e dolore della lingua;
- secchezza della pelle del viso, in particolare della zona intorno alle labbra. Caratteristico è l'aspetto di attaccamenti agli angoli della bocca e desquamazione delle superfici vicine.
Criteri diagnostici
Fare una diagnosi di disbatteriosi è spesso difficile, ciò è spiegato dall'assenza di manifestazioni evidenti nella fase iniziale della malattia e dalle differenze individuali nella composizione della microflora della cavità orale di ciascuna persona. Tuttavia, se si sospetta la presenza di disbiosi, il dentista invia uno striscio dalla superficie delle mucose o un'analisi della saliva del paziente per l'esame microbiologico.
Il materiale viene raccolto a stomaco vuoto. Non dovrebbero esserci particelle di cibo sulla superficie dello smalto, altrimenti il risultato del test sarà inaffidabile.
Inoltre, il paziente deve donare sangue e urina. Ulteriori esami sono prescritti in base alle indicazioni del test. A volte diversi specialisti sono coinvolti nell'ulteriore decorso della malattia. Potrebbe essere un terapista, un gastroenterologo, un immunologo, un nutrizionista, uno specialista in malattie infettive.
Metodi di terapia
A seconda degli indicatori dell'esame e della natura dell'agente patogeno, il trattamento della disbiosi orale può includere:
- Igienizzazione del cavo orale. In questo caso è necessario rimuovere il tartaro, otturare tutti i denti malati e trattare le gengive e le mucose.
- Assunzione di antisettici per eliminare i microrganismi patogeni.
- Uso di immunostimolanti. Tali farmaci aiutano a rafforzare le difese del corpo.
- Prescrizione di probiotici. Ripristinano l'equilibrio dei batteri benefici.
- L'assunzione di complessi vitaminici è indicata per la carenza vitaminica e per il rafforzamento generale del corpo. La corretta selezione dei componenti appropriati favorisce la rigenerazione cellulare e il rafforzamento del tessuto osseo.
- Gli agenti antifungini (per la candidosi) e gli antibiotici (indicati solo per la disbiosi grave) vengono prescritti molto raramente.
Oltre ad assumere farmaci adeguati per migliorare l'efficacia della terapia durante il periodo di trattamento, si raccomanda di seguire le seguenti regole:
- abbandonare le cattive abitudini: fumare e bere alcolici;
- astenersi dal sesso orale;
- rivedere la nutrizione, prestando particolare attenzione ai prodotti di origine vegetale;
- Dopo ogni pasto è necessario pulire la bocca dai residui di cibo.
La durata del trattamento dipende dallo stadio della malattia, dalla presenza di focolai di infiammazione e dalle complicanze esistenti. In media, questo periodo è di 2-4 settimane.
Possibili conseguenze
In assenza di una terapia tempestiva e adeguata, il paziente inizia il processo di distruzione del tessuto osseo, compaiono carie, pulpite e cisti. Ulteriori cambiamenti patologici colpiscono la mucosa orale sotto forma di stomatite e gengivite.
Le gengive, perdendo le loro funzioni protettive, iniziano a sanguinare e ad infiammarsi, a causa dell'influenza della parodontite e della malattia parodontale. Quando penetra un portatore di funghi, si verifica la candidosi.
Tutti questi cambiamenti patologici portano alla perdita precoce della dentizione. Oltre ai processi infiammatori nella cavità orale, l'infezione può diffondersi ad altre parti del corpo: il rinofaringe e il tratto gastrointestinale, causando varie malattie degli organi interni.
Misure preventive
Per evitare la disbiosi orale e le sue complicanze non è sufficiente pulire semplicemente il cavo orale due volte al giorno. La questione deve essere affrontata in modo globale:
- è necessario pianificare adeguatamente la propria dieta, evitando cibi proibiti che distruggono la membrana protettiva delle mucose;
- vale la pena trattare tempestivamente le malattie degli organi interni; qualsiasi processo infiammatorio nel corpo colpisce il sistema immunitario umano, il che porta ad una diminuzione della resistenza alla microflora patogena;
- è necessario assumere periodicamente complessi vitaminici;
- Si consiglia di smettere di bere alcolici e fumare.
La comparsa di disbatteriosi nella cavità orale influisce negativamente sulla condizione delle mucose e del tessuto osseo della dentatura. Senza un trattamento adeguato, puoi perdere rapidamente il tuo sorriso bello e bianco come la neve.
Disbatteriosi della bocca
Una malattia abbastanza comune è la disbiosi orale. Questa malattia colpisce molte persone. Come sapete, nella cavità orale vivono molti batteri diversi, sia benefici che dannosi. L'indicatore principale della loro attività vitale è la condizione delle mucose.
Come risultato dell'interruzione della corretta microflora della cavità orale, si verifica la formazione di alcuni sintomi che formano il concetto di disbiosi in bocca. La normale microflora orale è un concetto individuale per tutti. Normalmente ogni persona ha nella cavità orale diversi microrganismi, tra cui: funghi del genere Candida, streptococchi, lattobacilli e stafilococchi.
La disbatteriosi del cavo orale non si verifica da sola, ma spesso si manifesta come conseguenza della disbiosi sviluppata del tratto intestinale. Si verifica anche in presenza di malattie croniche degli organi digestivi. Una causa comune di disbiosi intestinale è l’uso prolungato e incontrollato di antibiotici.
Con il corretto funzionamento dell'intestino, la sua microflora favorisce l'assorbimento delle vitamine A, E, D e produce anche vitamine del gruppo B. Con la disbiosi sviluppata, c'è una carenza di queste vitamine, che si riflette nella cavità orale. La causa della formazione della disbatteriosi può anche essere l'uso di vari collutori, pastiglie, antisettici locali e dentifrici.
Fattori per lo sviluppo della disbatteriosi:
La presenza di dermatosi allergica;
Dieta disturbata o scorretta;
Malattie croniche del tratto gastrointestinale;
Infiammazione o infezione nell'intestino.
Segni di disbiosi orale:
Sviluppo di candidosi (patina bianca sulla lingua e all'interno delle guance);
Infezione da herpes ricorrente che colpisce le labbra e la bocca;
Recidive di stomatite aftosa;
Crepe agli angoli della bocca;
Infiammazione della faringe e della cavità orale.
Fasi di sviluppo della disbiosi orale
Nella prima fase di sviluppo della disbiosi si verifica un aumento del numero di uno o più tipi di organismi patogeni nella bocca. Questo è chiamato spostamento disbiotico e non ci sono manifestazioni.
Nella fase successiva, il numero di lattobacilli diminuisce e compaiono manifestazioni appena evidenti.
Nella fase 3, invece dei lattobacilli necessari per il corpo, appare un gran numero di microrganismi patogeni.
Durante la fase 4, i funghi simili al lievito si riproducono attivamente.
Nelle ultime due fasi dello sviluppo della malattia possono verificarsi ulcere, infiammazioni ed eccessiva cheratinizzazione dell'epitelio orale.
Sintomi e trattamento della disbiosi orale
Il grado di sviluppo della malattia provoca la comparsa di alcuni sintomi. La disbatteriosi può essere di diversi tipi: sottocompensata, compensata, scompensata.
Con uno spostamento disbiotico (disbatteriosi compensata), non ci sono sintomi e la malattia può essere rilevata solo utilizzando metodi di laboratorio. Durante la diagnosi viene determinato il numero di organismi opportunisti, mentre la normale flora della bocca non viene influenzata.
I sintomi della disbiosi orale sotto forma di sensazione di bruciore in bocca, comparsa di alitosi o sapore metallico indicano una disbiosi subcompensata. Gli studi rivelano un livello ridotto di lattobacilli, un aumento del volume della microflora patogena e la presenza di microrganismi patogeni.
La comparsa di convulsioni, infezioni alla bocca, infiammazione della lingua e delle gengive indica una disbatteriosi scompensata.
Come risultato di tutto quanto sopra, il paziente sviluppa malattia parodontale, stomatite e parodontite. Trascurando queste malattie, puoi perdere diversi denti. È anche possibile sviluppare un'infezione del rinofaringe. In tali situazioni, la flora normale scompare e al suo posto aumenta quella opportunistica.
Il trattamento della disbiosi è necessario solo nelle situazioni più estreme. In altri casi, è necessario condurre una diagnosi generale del corpo, identificare la presenza di malattie intestinali e trattarle.
Se ti è stata diagnosticata una disbatteriosi orale, devi essere esaminato da un terapista, un gastroenterologo, uno specialista in malattie infettive e sottoporsi ad esami delle urine e del sangue.
Spesso la causa della disbiosi è un'igiene orale scorretta, un uso eccessivo e irrazionale di antisettici e antibiotici e una passione per i dolci.
Se i sintomi della disbiosi orale sono confermati dalla diagnosi, il trattamento viene utilizzato principalmente sotto forma di servizi igienico-sanitari e assunzione di farmaci per normalizzare la microflora in bocca. Utilizzato anche come terapia:
Vitamine – che aumentano la rigenerazione dei tessuti;
Eubiotici: utilizzati per aumentare il numero di batteri benefici nella cavità orale, utilizzare Acelact come bagni (dopo utilizzare Bifidumbacterin);
Gli antisettici locali aiuteranno a ridurre il livello della microflora patogena;
Immunomodulatori – prevengono la crescita di organismi patogeni e aumentano l’immunità locale;
Agenti antimicrobici e antifungini, antibiotici: sono usati per infiammazioni gravi.
Con una terapia efficace, è necessario prima ridurre la gravità della malattia (il dolore e la sensazione di bruciore diminuiranno), quindi il livello della microflora benefica deve essere normalizzato.
Per curare completamente la disbiosi, è necessario eliminare la causa della sua insorgenza. La disbatteriosi in bocca richiede un trattamento obbligatorio, altrimenti la condizione diventerà più forte e avrà ulteriori conseguenze.
Disbatteriosi in bocca: come e con cosa trattare la mucosa?
Se vuoi che il tuo cavo orale sia sempre in ottime condizioni, usa Super 5 Probiotic. La sua formula è studiata per mantenere e formare la corretta microflora del cavo orale.
Questo farmaco è progettato per aiutare le persone di tutte le età a mantenere una cavità orale sana. Si presenta sotto forma di losanghe e ha un gradevole sapore fruttato.
Ogni compressa contiene circa 2 miliardi di batteri benefici che contribuiscono al rapido ripristino della corretta microflora della bocca.
Queste compresse non contengono lievito né fruttooligosaccaridi.
Misure preventive per ARVI;
Prevenzione della malattia parodontale, carie, rafforzamento delle gengive;
Con mughetto nella cavità orale;
Per normalizzare la microflora in bocca.
Bambini da 4 a 12 anni: sciogliere 1 compressa dopo i pasti, 1 volta al giorno.
Oltre i 12 anni: 1 compressa dopo i pasti, mattina e sera.
La flora patogena della bocca provoca tartaro, alitosi, carie, placca sui denti e infiammazioni delle gengive. I ceppi probiotici contenuti in Super 5 Probiotic ti aiuteranno a sbarazzarti di tutte queste manifestazioni spiacevoli; il farmaco appartiene alla categoria dei probiotici per la bocca.
Disbatteriosi del cavo orale dopo l'assunzione di antibiotici
L'uso di antibiotici ad ampio spettro influisce negativamente sulla microflora intestinale. Ciò accade perché distrugge tutti i microrganismi, sia cattivi che buoni. Di conseguenza, nell'intestino si sviluppa un ambiente che favorisce la proliferazione di organismi patogeni.
Come sapete, dalle informazioni di cui sopra, i problemi intestinali possono anche causare lo sviluppo della disbiosi in bocca.
Pertanto, dopo aver completato un ciclo di trattamento antibiotico, è necessario ripristinare la corretta microflora intestinale. Sarà efficace utilizzare antibiotici insieme ai probiotici, ad esempio i probiotici di Flora m&d, che impediranno la moltiplicazione della flora patogena.
Per misure preventive efficaci, i probiotici devono essere utilizzati insieme agli antibiotici.
Disbatteriosi del cavo orale
Per ricostituire il numero di batteri benefici nella cavità orale, e quindi come uno dei mezzi per trattare le malattie parodontali (parodontite, malattia parodontale, gengivite, stomatite), sono indicate le compresse masticabili - Bifidophilus Chewable for Kids, che sono particolarmente utili dopo l'assunzione farmaci "innocui" come falimint, faringosept, ingalipt e altri farmaci antibatterici locali. Le compresse masticabili di bifido vengono assunte 1-2 pezzi dopo i pasti.
Per un trattamento efficace della disbatteriosi orale, è necessario influenzare sia la microflora che i fattori dell'immunità locale. Pertanto, il trattamento complesso può includere l'immunomodulatore Imudon, preparato da una miscela di lisati di ceppi dei batteri e funghi più comuni del cavo orale: Lactobacillus acidophilus, Streptococcus aureus, Klebsiella pneumoniae, Corynebacterium pseudodiphtheriticura Candida albicans, ecc.
Esistono altri regimi di trattamento. Innanzitutto vengono prescritti collutori con agenti antisettici: Corsodil 0,1% o Tantum Verde; il trattamento dura da alcuni giorni a due settimane, a seconda delle condizioni della mucosa. Quindi viene prescritto un eubiotico locale, l'acelatto. Si usa come bagnoschiuma due volte al giorno per tre settimane. Il ciclo di trattamento, solitamente prescritto negli stadi 1-2 della disbatteriosi, termina con l'assunzione di bifidumbacterin.
Allo stadio 3-4 della disbiosi vengono prima prescritti agenti antimicrobici o antifungini, a seconda della microflora predominante della mucosa orale. Successivamente vengono prescritti prebiotici ad azione locale (lattulosio, Ayufalak), nonché ad azione generale (hilak-forte, lactobacterin, bactisubtil, bifidumbacterin, ecc.); effettuare un ciclo di immunocorrezione locale con Imudon - 8 compresse al giorno per 20 giorni sullo sfondo della terapia vitaminica obbligatoria.
Nei casi più avanzati, viene prescritto Trichopolum - 250 mg 3 volte al giorno, nonché immunocorrettori: Lycopid (azione generale) - 1 mg una volta al giorno per 14 giorni e Imudon (azione locale) - 8 compresse al giorno. Le compresse di Imudon vengono tenute in bocca fino a completa dissoluzione.
Grazie al trattamento coerente, la disbiosi diventa meno grave e quindi la microflora viene completamente normalizzata. Il paziente avverte l'effetto sullo stato della cavità orale, una diminuzione dei fenomeni infiammatori acuti e del dolore nelle aree danneggiate della mucosa orale e una diminuzione della sensazione di bruciore e disagio.
L'efficacia di Imudon dipende dalla gravità della malattia, dalla presenza di altri disturbi, dalla durata della malattia e dall'età. I migliori risultati si verificano nei pazienti con uno spostamento disbiotico della microflora orale, ma la disbiosi di 3-4 gradi di gravità richiede cicli ripetuti di Imudon (2-3 volte l'anno).
Nei casi complessi di disbiosi orale, quando il trattamento farmacologico non è efficace, la terapia endolinfatica può ottenere un risultato positivo.
Disbiosi orale, trattamento, farmaci - articolo dalla sezione Disbatteriosi.
Sintomi e trattamento della disbiosi orale: come eliminare i batteri sulla mucosa ed eliminare l'odore sgradevole?
La mucosa della cavità orale contiene una grande quantità di microflora, che è individuale in ogni persona: ci sono microbi sia opportunistici che completamente innocui. Quando questo delicato equilibrio viene disturbato, nel corpo si forma la disbiosi orale, che può essere complicata da altre malattie infettive.
Cos'è la disbiosi del cavo orale?
La disbatteriosi è una condizione patologica cronica che si verifica a seguito di uno squilibrio tra il numero di microrganismi benefici e dannosi, in cui predominano quelli dannosi. La disbatteriosi nel cavo orale, il cui trattamento e diagnosi non è particolarmente difficile, si verifica attualmente in una persona su tre.
I più sensibili ai batteri sono i bambini in età prescolare, gli anziani e le persone con un sistema immunitario indebolito: malati di cancro, pazienti con HIV e immunodeficienza primaria. Negli adulti sani, i sintomi della disbiosi sono rari.
Cause
La disbiosi orale è una malattia multifattoriale che si sviluppa a causa dell'influenza di un intero gruppo di fattori completamente diversi. Ciascuno di essi separatamente l'uno dall'altro potrebbe non causare conseguenze negative, ma quando interagiscono insieme, la malattia è garantita.
I principali fattori che causano la malattia:
- uso a lungo termine di antibiotici nel trattamento di malattie croniche;
- immunodeficienza primaria o secondaria;
- infezione intestinale, avvelenamento da metalli pesanti;
- malattie infiammatorie del tratto gastrointestinale;
- dieta povera di proteine animali e vitamine;
- malattie allergiche di varia origine: orticaria, dermatosi e dermatiti, edema di Quincke;
- assumere contraccettivi ormonali o farmaci steroidi;
- assunzione di sostanze antinfiammatorie per più di due settimane;
- assunzione eccessiva di nicotina nel corpo: fumo attivo e passivo;
- abuso di alcool.
Diagnostica
Per diagnosticare con precisione la disbiosi orale in un paziente, è necessario condurre una serie di semplici test batteriologici. È inoltre necessario analizzare i sintomi che indicano la disbiosi.
Metodi di laboratorio per diagnosticare la disbiosi:
- Analisi batteriologica e coltura del biomateriale - saliva o raschiamento delle gengive - su terreni nutritivi. Questo metodo consente di determinare con precisione il livello di infezione del cavo orale da parte di agenti patogeni.
- Il test dell'ureasi si basa sul rapporto tra la quantità di ureasi e lisozima: se questo numero aumenta di più di uno, si può giudicare con precisione la presenza di disbiosi nel corpo.
- Colorazione di Gram e microscopia di uno striscio orale. Durante questo metodo viene effettuato un conteggio quantitativo dei microbi gram-positivi e gram-negativi e, sulla base dei dati ottenuti, si giunge alla conclusione sulla presenza di uno squilibrio batterico.
- Il metodo express si basa sulla determinazione della quantità di un batterio specifico nell'aria emessa e sul confronto di questo valore con uno striscio orale. Se il rapporto è maggiore di uno, la diagnosi è affidabile.
Fasi di sviluppo della malattia e sintomi
Qualsiasi processo patologico che si verifica nel corpo è caratterizzato da un certo stadio. La disbatteriosi del cavo orale ha un decorso abbastanza lento e lungo, che consente di distinguere chiaramente tra tutti gli stadi e il loro quadro clinico caratteristico.
Ci sono tre fasi nel corso della malattia:
- Fase di compensazione. Il processo patologico sta appena iniziando a svilupparsi e si osserva un leggero aumento della concentrazione di agenti patogeni. Il corpo affronta con successo la minaccia da solo. Se hai una buona immunità, la malattia regredisce in questa fase e l'unica manifestazione è l'alitosi.
- Fase di sottocompensazione. I meccanismi di difesa iniziano a fallire e il numero di microrganismi dannosi aumenta. Clinicamente, questo stadio si manifesta con una sensazione di bruciore in bocca, secchezza delle mucose, patina sulla lingua e alito cattivo. Nelle fotografie dei pazienti è possibile vedere il colore grigio pallido della pelle.
- Stadio di scompenso. Accompagnato dal completo esaurimento dei meccanismi compensatori e dal declino del sistema immunitario. I microrganismi patogeni costituiscono la maggior parte della microflora orale. I sintomi sono chiaramente espressi: compaiono ulcerazioni nella cavità orale, le gengive sanguinano, le tonsille e il palato molle si infiammano, il processo di assorbimento e assimilazione dei nutrienti viene interrotto e appare un odore putrido. Man mano che il processo progredisce, può diffondersi alla gola.
Come trattare?
Farmaci per la disbiosi orale
Attualmente sono ampiamente utilizzati due gruppi di farmaci: probiotici e prebiotici. Entrambi i gruppi vengono utilizzati con successo per trattare vari stadi della disbiosi.
- I probiotici contengono un gran numero di batteri benefici e prevengono la colonizzazione delle mucose da parte di microrganismi dannosi. Lactobacterin, Biobakton e Acylact sono alcuni dei rappresentanti più famosi del gruppo. Il trattamento a lungo termine varia da alcune settimane a diversi mesi.
- I prebiotici hanno lo scopo di correggere il pH e aiutare a creare condizioni ottimali per la riproduzione della normale microflora. Hilak Forte, Duphalac e Normaze vengono utilizzati in un ciclo da due a tre settimane.
Rimedi popolari
Molto prima dell'avvento dell'industria farmacologica, le persone ricorrevano ai servizi della medicina tradizionale. Molti metodi che aiutano a curare la disbiosi orale sono ancora attuali oggi.
I metodi popolari più efficaci:
- Latte cagliato fatto in casa. A un litro di latte bollito vengono aggiunti alcuni pezzi di pane nero essiccato. La miscela risultante viene infusa in un luogo asciutto e caldo per 24 ore, dopodiché è completamente pronta per l'uso. La disbatteriosi scompare entro una settimana.
- Fragole. Le bacche fresche stimolano la salivazione, favorendo così la produzione di microrganismi benefici e creando un ambiente favorevole alla loro riproduzione. Un bicchiere di frutti di bosco freschi prima dei pasti ripristinerà lo squilibrio.
- Decotto di potentilla. Questa pianta ha enormi proprietà sedative e antinfiammatorie, che ne determinano l'utilizzo per la disbiosi. Un cucchiaio di cinquefoil viene versato in due bicchieri d'acqua e fatto bollire per trenta minuti. Utilizzare due volte al giorno.
Misure preventive
Le misure preventive contro la disbiosi si dividono in tre aree principali:
- aumentare la resistenza complessiva del corpo;
- consultazione regolare con uno specialista sulle malattie croniche;
- stabilizzazione della flora microbica del cavo orale.
La resistenza del corpo alle infezioni può essere aumentata attraverso un'attività fisica regolare, tecniche di rafforzamento ed esercizi di yoga. Abbandonare le cattive abitudini avrà anche un effetto benefico sulla salute generale di una persona.
Quando si assumono farmaci antibatterici, antinfiammatori e ormonali è necessario attenersi scrupolosamente ai tempi di utilizzo secondo le istruzioni del medicinale e/o la prescrizione del medico. Si consiglia inoltre di seguire contemporaneamente un ciclo di probiotici e lattobacilli, che favoriscono la rigenerazione della microflora.
Una dieta semplice aiuterà a ripristinare e mantenere il normale equilibrio della microflora delle mucose: si consiglia di abbandonare fast food, cibi grassi, salati e fritti, ed escludere succhi confezionati e acque gassate. È necessario includere più frutta e verdura fresca nella dieta e aumentare il consumo di acqua dolce.
Sintomi e trattamento della disbiosi orale
La cavità orale umana contiene normalmente un gran numero di microrganismi con vari gradi di patogenicità. Un fallimento nel loro rapporto, causato da vari fattori, porta alla disbiosi. Di conseguenza, i batteri opportunisti iniziano a moltiplicarsi in modo incontrollabile, causando effetti negativi su denti, gengive e altri tessuti. Per iniziare un trattamento adeguato, è necessario comprendere le cause della malattia.
Caratteristiche della patologia
La disbiosi orale è una patologia comune, il cui trattamento prematuro può portare alla perdita dei denti e ad altre spiacevoli conseguenze. Nell’ambiente professionale, è consuetudine dividere la malattia nelle seguenti fasi:
- Cambiamento disbiotico. È caratterizzato da un aumento debolmente espresso del numero di uno dei tipi di microrganismi opportunistici. Allo stesso tempo, la composizione generale della microflora non subisce modifiche. A causa dell'assenza di un quadro clinico chiaro, lo stadio è chiamato latente (lento).
- Sottocompensato. La disbiosi orale di 1o grado, passando al secondo, è caratterizzata da una leggera diminuzione del numero di microrganismi benefici sullo sfondo della manifestazione dell'attività dei batteri opportunistici. Quando testati, questi ultimi si trovano in quantità da due a tre tipi.
- Monoculturale. La transizione della malattia al terzo stadio di sviluppo è contrassegnata dallo spostamento di microrganismi benefici da parte di una monocoltura patogena. Di conseguenza, i lattobacilli rimangono nella microflora del cavo orale sotto forma di tracce o sono completamente assenti.
- Scompensato. Nella quarta fase della malattia, la microflora è rappresentata da associazioni di batteri patogeni con inclusioni di funghi simili a lieviti.
Nella fase iniziale, compaiono marmellate agli angoli della bocca.
Sintomi di disbatteriosi
Nella fase iniziale di sviluppo, la malattia si manifesta con attaccamento agli angoli della bocca e un odore sgradevole. Nei casi successivi – comparsa di placca e danni allo smalto dei denti. Inoltre si ha la comparsa di:
La placca bianca è uno dei sintomi della disbiosi orale.
Importante! In assenza di terapia, gli agenti patogeni invadono aree sempre più vaste, compromettendo il funzionamento delle tonsille, dei recettori della lingua e delle corde vocali.
Ragioni per lo sviluppo
La comparsa della disbatteriosi orale comporta cambiamenti nella composizione della microflora generale. Allo stesso tempo, aumenta il numero di specie patogene e diminuisce il numero di specie benefiche.
Questo fenomeno di solito appare come risultato dell'interazione di diversi fattori negativi. La microflora del cavo orale può cambiare a causa dell'infiammazione dei denti e delle gengive, del malfunzionamento delle ghiandole salivari e dell'esposizione a sostanze nocive e polvere dell'aria sulla mucosa.
Il rapporto tra l'equilibrio batterico è influenzato dall'accuratezza dell'igiene quotidiana, nonché dalla presenza di anomalie congenite delle strutture orali (palatoschisi e altre), tonsilliti croniche, sinusiti, tonsilliti e altre malattie.
I fumatori sono più suscettibili allo sviluppo di disbiosi.
Informazioni aggiuntive! I forti fumatori e le persone che abusano di alcol sono a rischio di disbatteriosi, poiché l'esposizione regolare alle tossine porta a cambiamenti strutturali nel fluido salivare.
Altre cause di squilibrio batterico includono:
- esposizione ad antibiotici usati per trattare varie malattie generali;
- una forte diminuzione delle proprietà protettive del sistema immunitario;
- passione per un'alimentazione squilibrata o per scioperi della fame e diete irragionevoli;
- cambio di luogo di residenza e inclusione di cibi insoliti nella dieta;
- uso di antisettici topici;
- ipovitaminosi derivante da un trattamento inadeguato;
- sviluppo di dermatosi allergica;
- patologie croniche dello stomaco e del tratto intestinale nel suo insieme;
- fallimento del sistema ormonale derivante dalla terapia ormonale a lungo termine e da altri fattori;
- la presenza di processi infiammatori nell'intestino che si verificano nella fase acuta.
La disbatteriosi si sviluppa spesso durante l'assunzione di antibiotici.
Prevenzione della disbatteriosi
Al fine di prevenire lo sviluppo della disbiosi orale, è necessario adottare misure preventive. La cura igienica di denti e gengive deve essere eseguita completamente due volte al giorno. Dopo la spazzolatura, la bocca deve essere sciacquata con speciali agenti profilattici e i denti devono essere trattati con il filo interdentale immediatamente dopo aver mangiato.
Sono inoltre necessarie visite tempestive dal dentista, in cui è possibile rilevare cambiamenti patologici nelle fasi iniziali. La diagnosi precoce garantisce il successo del trattamento senza l'uso di farmaci costosi.
Dopo aver completato un ciclo di antibiotici e altri farmaci potenzialmente pericolosi dal punto di vista dello sviluppo della disbiosi, è necessario monitorare i cambiamenti nello stato di salute. Di solito, insieme a tali farmaci, vengono prescritti prodotti contenenti batteri benefici, il cui utilizzo ne impedisce la riduzione.
Per prevenire la disbiosi, i probiotici dovrebbero essere assunti insieme agli antibiotici.
Informazioni aggiuntive! Per le malattie croniche dello stomaco e dell'intestino, si consiglia di seguire una dieta speciale. Il suo rispetto aiuterà a bilanciare la composizione batterica dell'intero tratto, compresa la cavità orale.
Trattamento della disbiosi
Una caratteristica della patologia è la diagnosi difficile a causa di grandi discrepanze nelle norme e differenze individuali nella composizione batterica complessiva. Dopo aver contattato il dentista, vengono prescritti strisci della mucosa per analizzare il rapporto tra i microrganismi. La procedura viene eseguita 12 ore dopo l'ultimo pasto.
Dopo la diagnosi, viene trattata la disbiosi, che viene selezionata in base alle patologie concomitanti e ai sintomi generali. La terapia tradizionale comprende:
- risciacquo con soluzioni disinfettanti (Tantum Verde);
- uso di dentifrici medicati;
- l'uso di agenti eubiotici, la cui azione è mirata a reintegrare la carenza nella normale microflora (Bibifor, Acipol, Lactobacterin, Bifidumbacterin);
- uso aggiuntivo di losanghe, losanghe e compresse per eliminare i microrganismi patogeni ripristinando contemporaneamente la microflora benefica;
- inclusione di integratori vitaminici nella dieta per attivare le proprietà protettive del corpo e migliorare la rigenerazione;
- assumere farmaci immunomodulatori per bloccare lo sviluppo di batteri patogeni e aumentare l'immunità (Imudon);
- Gli antibiotici vengono prescritti in rari casi per determinate indicazioni.
Il trattamento prevede l'assunzione di farmaci immunostimolanti.
Se è necessario eliminare le fonti di infiammazione cronica, viene eseguito l'intervento chirurgico. Come parte della terapia complessa, le ulcere nei tessuti vengono aperte, le cisti e altre neoplasie vengono asportate. A volte devi ricorrere alla rimozione delle tonsille.
Microflora del cavo orale
Le mucose di una persona sana sono abitate da un insieme di vari microrganismi che svolgono importanti funzioni. Ad esempio, la microflora del cavo orale partecipa ai processi primari di digestione degli alimenti, assorbimento dei nutrienti e sintesi delle vitamine. È inoltre necessario mantenere il corretto funzionamento del sistema immunitario e proteggere l’organismo dalle infezioni fungine, virali e batteriche.
Microflora normale e costante del cavo orale
La parte del corpo in questione è ampiamente popolata da microbi e può competere in questo senso con l’intestino. Sulle mucose del cavo orale sono presenti più di 370 varietà di microrganismi aerobici e anaerobici:
Vale la pena notare che la microflora è molto eterogenea. In diverse zone ha una composizione individuale, sia quantitativa che qualitativa.
Microflora patogena del cavo orale
Se il rapporto tra tutti i rappresentanti della biocenosi rimane entro limiti normali, non si verificano problemi con le mucose del cavo orale. Ma la microflora contiene anche batteri opportunisti, che iniziano a moltiplicarsi attivamente in presenza di fattori esterni provocatori. Non sono dannosi o benefici di per sé, richiedono solo un equilibrio che implichi il mantenimento della crescita di alcune colonie.
Nei casi descritti si verifica la soppressione dei microrganismi che sono in minoranza e uno spostamento patologico nel rapporto tra il numero di batteri e la disbiosi.
Come ripristinare la microflora del cavo orale?
La disbatteriosi non si verifica mai da sola, quindi per il suo trattamento è importante scoprire e quindi eliminare la causa del disturbo della microflora sottoponendosi ad un esame approfondito.
Nel trattamento della condizione in questione, vengono utilizzati:
Disbiosi orale: trattamento e sintomi | Come trattare la disbiosi orale
Questa malattia può verificarsi dopo l'uso di antibiotici topici come Faringosept, Falimint o Ingalipt. Esistono altre cause della malattia chiamata disbiosi orale. Come trattare questa malattia?
Sintomi dello sviluppo della disbiosi orale
I sintomi della malattia includono:
- patina bianca sulla lingua e all'interno delle guance;
- Infezione ricorrente da herpes orale;
- carie;
- alitosi;
- Recidive di stomatite aftosa;
- Crepe agli angoli della bocca;
- Infiammazione della faringe.
Caratteristiche del trattamento della disbatteriosi orale
Ecco alcune opzioni di trattamento per la malattia in diversi stadi:
Al primo e al secondo stadio della disbatteriosi, può essere trattato risciacquando con antisettici, che dura, a seconda delle condizioni delle mucose orali, fino a due settimane. Successivamente vengono prescritti eubiotici locali (bagni orali due volte al giorno per tre settimane). Il trattamento termina con l'uso del farmaco Bifidumbacterin.
Nel terzo o quarto stadio della malattia, a seconda della microflora dominante nei tessuti del cavo orale, il trattamento viene inizialmente effettuato con farmaci antifungini o antimicrobici. Successivamente vengono prescritti prebiotici generali e locali (come Hilak-forte, Baktisubtil, Lactobacterin, Ayufalak e altri). Conducono anche un corso di correzione dell'immunità locale con Imudon, assumendo otto compresse al giorno con terapia vitaminica obbligatoria.
Come trattare la disbiosi grave della mucosa orale:
Nei casi più avanzati di disbatteriosi orale, vengono trattati con Trichopolum (250 milligrammi 3 volte al giorno per una o due settimane). Così come l'azione locale Imudon (otto compresse al giorno per 25 giorni) e l'azione generale Likopid (1 milligrammo una volta al giorno per due settimane).
Insieme all'uso di compresse masticabili (1 - 2 pezzi dopo i pasti), viene utilizzato anche un immunomodulatore, preparato da una miscela di prodotti di lisi di ceppi di funghi e batteri orali.
Con un trattamento coerente e complesso, si verifica prima una diminuzione della gravità della malattia e quindi la completa normalizzazione della microflora orale. L'efficacia del trattamento per la diagnosi di disbatteriosi è percepita dal paziente come un indebolimento della sensazione di disagio e bruciore, una diminuzione del dolore e dell'infiammazione nelle zone colpite.
Come curare la disbiosi orale con la dieta?
Una corretta alimentazione aiuterà la microflora della mucosa orale a ricevere tutte le sostanze necessarie. Anche il programma dei pasti è importante nel trattamento. La dieta per il trattamento della disbiosi mira a fornire costantemente substrati nutritivi per i batteri benefici. Si trovano nella verdura, nella frutta, nei legumi e nei cereali.
Prevenzione della disbiosi orale
Per il trattamento della parodontite, gengivite, malattia parodontale e altre malattie parodontali che provocano disbatteriosi orale, vengono utilizzate compresse masticabili di bifido. Ma per un trattamento più efficace della disbiosi orale, è necessario influenzare non solo la microflora del cavo orale, ma anche i fattori dell'immunità locale. Per questo, viene utilizzato un metodo di trattamento complesso.
Disbatteriosi dopo terapia antibiotica. Come aiutare te stesso?
Gli antibiotici sono la più grande invenzione dell’umanità. Hanno salvato e continuano a salvare migliaia di vite ogni giorno e ogni ora. Ma questi farmaci distruggono sia i microrganismi patogeni che gli abitanti benefici del nostro corpo. È importante capire che i medici prescrivono solitamente antibiotici ad ampio spettro che agiscono sulla maggior parte degli agenti patogeni.
I farmaci mirati vengono utilizzati solo in casi eccezionali e distruggono anche la flora benefica. Di conseguenza, trattiamo la malattia di base, ma paralizziamo altri organi e sistemi. Molto spesso si verifica un fenomeno chiamato disbatteriosi.
Disbatteriosi: informazioni generali
Gli antibiotici uccidono non solo la flora patogena
La disbatteriosi è una violazione del rapporto tra la quantità e la composizione della microflora nel corpo. Il nostro corpo non è sterile e molti processi avvengono con la partecipazione di vari microrganismi. Non tutti sono benefici; alcuni possono causare varie malattie. Ma finché le quantità di entrambi sono in un certo equilibrio, il corpo si sente bene.
Gli antibiotici uccidono tutti. Non esiste protezione e gli agenti patogeni sopravvissuti - funghi, batteri, altri microrganismi - iniziano a colonizzare le mucose dell'intestino, dello stomaco, della cavità orale, dei genitali, delle unghie e degli occhi. La disbatteriosi non è considerata una malattia indipendente. Questa è una conseguenza della malattia e del trattamento. Le variazioni più comuni dello squilibrio batterico sono:
- Disbiosi intestinale
- Disbatteriosi del cavo orale
- Disbatteriosi dell'area genitale - gardnerellosi, candidosi, E. coli
- Ognuno ha i propri metodi di diagnosi, trattamento e misure preventive.
Diagnosi, trattamento
Non esistono sintomi individuali specifici di squilibrio della microflora intestinale. Questo è un intero complesso di sintomi, ma in ciascun paziente questi processi possono avvenire in modo diverso. Sintomi della disbiosi intestinale:
- Eruttazione e nausea
- Vomito e diarrea
- Sapore sgradevole in bocca
- Alitosi
- Dolore epigastrico
- Reazioni allergiche a prodotti apparentemente sicuri
- Possibile bassa temperatura
I sintomi di questa patologia sono simili ai segni di varie malattie del tratto gastrointestinale e dei disturbi virali. Pertanto, spesso i sintomi dello squilibrio vengono ignorati o completamente diversi, spesso vengono curate malattie inesistenti. La diagnosi di disbiosi è il processo di identificazione dei disturbi nella microflora dello stomaco e dell'intestino. Esistono 2 metodi per determinare il grado di squilibrio:
- Coltura batterica per la flora: molto spesso dovrai donare le feci. In laboratorio vengono determinati da 14 a 25 tipi di microrganismi che popolano l'intestino umano. La durata del trattamento delle analisi varia da 5 a 7 giorni, a seconda delle attrezzature del laboratorio. Dipende dalla quantità di batteri che crescono nel mezzo nutritivo. Quando vengono rilevati organismi patogeni su scala allarmante, il laboratorio conduce test di sensibilità agli agenti antibatterici.
- Studio delle sostanze che i microrganismi rilasciano durante la loro attività. Il vantaggio di questo metodo è la velocità: i risultati sono pronti entro poche ore.
Il trattamento della disbiosi dopo la terapia antibiotica è il seguente:
- Dieta
- Cambiamento dello stile di vita
- Terapia specifica per neutralizzare l'agente patogeno
- Ripristino della microflora con preparati speciali
- Aumentare l'immunità locale
- Il trattamento viene selezionato dal medico curante in base ai dati del test.
Disbatteriosi e ginecologia. Sintomi, trattamento
La disbatteriosi dopo la terapia antibiotica nelle donne è osservata molto spesso
Siamo stati trattati con antibiotici, sono iniziate le secrezioni, prurito e bruciore nel perineo. Siamo andati dal ginecologo. Ciao, tordo o gardella! Sembrerebbe, cosa c'entrano queste cose con la disbatteriosi? Il più diretto!
Normalmente, la vagina ospita il 95% di lattobacilli benefici e il 5% di funghi, rappresentanti della flora opportunistica. Finché l’equilibrio dei microrganismi non viene disturbato, la donna è sana e si sente benissimo.
Durante l'assunzione di antibiotici, il numero di lattobacilli diminuisce e gli agenti patogeni iniziano a colonizzare attivamente la vagina. Di conseguenza, otteniamo candidosi o gardnerellosi! Segni di disbiosi vaginale:
- Prurito, fastidio nella zona genitale
- Scarico
- Iperemia dei genitali esterni e delle pareti vaginali
- Disfunzione urinaria
- Mucose secche
- Odore sgradevole - latte fortemente acido per candidosi, pesce sgradevole - per altre malattie
- Incapacità di avere una vita sessuale normale
Uno striscio ginecologico può essere privo di leucocitosi e lattobacilli, ma può contenere funghi, cocchi e altri rappresentanti moltiplicati della flora opportunistica. Il trattamento dipende dall'agente eziologico della malattia:
- Antifungino
- Antibatterico
- Un ciclo di farmaci per ripristinare la microflora
- Dieta
- Farmaci per migliorare l'immunità
Il trattamento della disbiosi vaginale è un processo lungo. A volte questa condizione può durare anni con riacutizzazioni e remissioni.
Disbatteriosi del cavo orale
Probiotici - per il trattamento della disbiosi
Questa patologia si sviluppa a seguito del trattamento aggressivo del cavo orale con antibiotici e antisettici locali e della violazione dei principi di una corretta alimentazione. Spesso la malattia può manifestarsi senza sintomi visibili. Molto spesso, i segni della disbiosi vengono confusi con altri disturbi, carenza vitaminica o semplicemente non prestati attenzione. Segni di disbiosi orale:
- Alito cattivo o semplicemente alito cattivo
- Crepe o protuberanze agli angoli delle labbra
- Denti mobili e malattia parodontale
- Sui denti si forma una spessa placca che inizia a distruggere lo smalto.
- Danni a tonsille, legamenti, gola
Il trattamento della disbiosi orale è simile al trattamento di altri organi. I farmaci vengono utilizzati per sopprimere la microflora patogena, agenti contenenti lattobacilli e bifidobatteri, immunomodulatori e un complesso di vitamine.
Dieta per la disbiosi
Il trattamento della patologia dovrebbe iniziare con la correzione della dieta. A volte questo è sufficiente per sconfiggere la disbiosi e altre malattie concomitanti e lavorare sulla tua figura. Prodotti vietati:
- Cibi piccanti e grassi. Irrita le mucose intestinali e questo porta alla morte di microrganismi benefici. La flora patogena si sente bene in questo momento. I processi digestivi iniziano a rallentare, si verifica la stitichezza e la disbiosi si intensifica.
- Prodotti da forno, crauti, alimenti fermentabili.
- Carne solo bollita o al forno. Sono vietati arrosti e bistecche.
- Dolci, caffè forte, alcol in qualsiasi forma, latte condensato.
- Cibi in scatola o in salamoia.
- I condimenti piccanti - rafano, senape, pepe - non fanno per te.
Il cibo dovrebbe essere naturale. Se possibile, evita prodotti con conservanti, coloranti artificiali e aromi vari.
La disbatteriosi è irta di gravi complicazioni
Dopo aver mangiato, cammina per 30 minuti e solo dopo bevi tè o composta. Il liquido riduce la concentrazione del succo gastrico e questo ha un effetto negativo sui processi di digestione del cibo. Cosa coccolarsi con la disbiosi:
- Prodotti contenenti bifidobatteri e lattobacilli. Kefir, panna acida, latte cotto fermentato, yogurt naturale dovrebbero essere presenti quotidianamente nella dieta. Se possibile, è meglio acquistare colture iniziali già pronte e preparare kefir e yogurt vivi fatti in casa.
- La fibra vegetale stimola la digestione. Verdura, cereali, frutta - tutti i giorni. Qualsiasi verdura - basilico, coriandolo, prezzemolo - dovrebbe essere sempre sul tavolo. Patate al forno o purè senza olio.
- Porridge – grano saraceno, farina d'avena. La semola e il riso dovrebbero essere limitati, poiché possono causare movimenti intestinali.
- Zuppe con brodo magro: pollo o tacchino, vitello o maiale magro.
- La salsa di mele è consigliata per il trattamento della disbiosi. Preparato con mele cotte o in umido. Questo piatto è una specie di probiotico vegetale.
Una dieta per la disbatteriosi non è una dieta in senso diretto. È più una dieta sana. È facile attenersi a ciò.
Possibili complicazioni
Uno squilibrio della microflora può avere conseguenze spiacevoli. I più pericolosi:
- Malattie causate dalla microflora opportunistica: colpite, vaginite, vaginosi, colite e così via.
- Carenza vitaminica: con disbiosi intestinale, l'assorbimento di vitamine e minerali è compromesso. Ciò colpisce tutti i sistemi del corpo.
- Carenza di ferro, sviluppo di anemia.
- Sviluppo di allergie e immunodeficienza.
Spesso medici e pazienti concentrano la loro attenzione sulla cura dell’effetto, ma la causa – la disbiosi – rimane e provoca nuove patologie.
Farmaci per il trattamento della disbiosi. Probiotici
Il disturbo come sintomo di disbiosi
Gli antibiotici e i farmaci antibatterici devono essere selezionati dal medico curante in base ai risultati della coltura batterica. Anche gli immunomodulatori vengono selezionati individualmente. Puoi scegliere tu stesso i probiotici. Questi farmaci sono venduti in farmacia senza prescrizione medica:
- Biogaia è un probiotico. Disponibile in gocce e losanghe. Il principale ingrediente attivo è il Lactobacillus reuteri Protectis.
- Vaginorm S non è un probiotico. Il farmaco per uso vaginale contiene acido ascorbico in grandi dosi. Ciò consente di creare un ambiente acido che sopprime la flora patogena e favorisce la crescita di batteri benefici.
- Vagilak, Ginofort, Bioselac sono preparati per uso vaginale. Contiene latto e bifitobatteri. Alcuni sono disponibili in 2 forme: supposte e capsule per uso orale. Il secondo viene utilizzato se si verifica un'irritazione o una reazione allergica nel sito di installazione.
- Linex, Laktiale, Hilak Forte, Bifitobacterin sono farmaci per il trattamento della disbiosi intestinale. Ma possono essere utilizzati anche nel trattamento di altri organi e apparati.
Soprattutto, non dimenticare! Tutti i farmaci contenenti colture batteriche devono essere conservati in frigorifero.
Preparati per una lunga battaglia. La condizione della disbatteriosi non è sempre facilmente e rapidamente alleviata. Questo è un lavoro metodico su te stesso. È importante aderire alle raccomandazioni del medico, seguire una dieta e il corpo ricambierà.
Cos'è la disbiosi? Come trattare la disbiosi? A tutte le domande verrà data risposta tramite videoconsulenza:
Dillo ai tuoi amici! Condividi questo articolo con i tuoi amici sul tuo social network preferito utilizzando i pulsanti social. Grazie!
Numerosi microrganismi vivono nella cavità orale e nel rinofaringe (ci sono cento volte più anaerobi - amanti dell'ossigeno che aerobi - che vivono senza ossigeno). Si tratta di batterioidi, porphyromonas, prevotella, eubatteri, fusobatteri, bifidobatteri, lattobacilli, actinomiceti, Haemophilus influenzae, neisseria, spirochete, leptotrichia, streptococchi, stafilococchi, peptococchi, peptostreptococchi, velalonella, funghi Candida, protozoi (Entamaeba ging ivalis e Trichomonas tenax) e altri organismi. I componenti antimicrobici della saliva (anticorpi e lisozima) inibiscono l'azione dei microbi estranei. Fibronectina(correlato nelle proprietà ai batteri gram-positivi) copre la mucosa e inibisce la crescita dei batteri gram-negativi. Tutti i tipi di microflora che vivono in simbiosi con l'uomo si trovano in un certo rapporto quantitativo tra loro.
Quando si abusa di farmaci antisettici e antibiotici per trattare varie malattie del cavo orale e della faringe (gola), l'equilibrio della microflora può essere interrotto, cioè può causare uno squilibrio nel rapporto quantitativo tra microrganismi benefici e condizionatamente patogeni (e verso aumento delle specie patogene). E in questo contesto si sviluppa la disbatteriosi (disbiosi).
La stessa disbatteriosi diventa successivamente la causa di processi infiammatori nella bocca, nella gola e nel rinofaringe. Se c'è una tendenza a malattie così frequenti come tonsilliti, tonsilliti, faringiti o candidosi orale, allora si può sospettare che la microflora sia disturbata e debba essere ripristinata. Oltre alle misure per sostenere il sistema immunitario e per l'assunzione di quantità aggiuntive di batteri benefici (lattobatteri e bifidobatteri), vengono utilizzati con successo i batteriofagi. Per sapere quale tipo di batteriofago utilizzare, viene effettuato un test di coltura batterica (striscio del cavo orale e del rinofaringe). Successivamente, viene determinato se il ceppo di batteri trovato reagisce a questo batteriofago e, se la sensibilità dei batteri ai fagi viene confermata, iniziano ad assumere il batteriofago.
Indicato per il trattamento e la prevenzione delle disbiosi del cavo orale, faringe, rinofaringe: Piobatteriofago polivalente purificato ( Sestafago), Batteriofago stafilococcico, Batteriofago streptococcico, Piobatteriofago combinati. Sono utilizzati sotto forma di risciacquo, irrigazione delle mucose e instillazione nel naso. Durante il risciacquo è necessario tenere presente che il batteriofago fa molta schiuma, quindi è necessario metterne un po' in bocca. Si effettua il risciacquo con una soluzione di batteriofago seguito dalla deglutizione della soluzione.
Il batteriofago nella pratica ORL.
In caso di processi infiammatori o infiammatori purulenti nelle malattie otorinolaringoiatriche del naso, del rinofaringe, della faringe o dell'orecchio (ad esempio: tonsillite, tonsillite, faringite, laringite, sinusite, sinusite, otite), esiste anche la possibilità di utilizzare il batteriofago. Per trattare l'otite media, il batteriofago viene utilizzato sotto forma di turunda inumidito con una soluzione o risciacquando le cavità dell'orecchio medio. Per trattare l'infiammazione dei seni, la cavità nasale e il rinofaringe vengono lavati con un batteriofago, oppure le turunde inumidite con il batteriofago vengono lasciate per un po' nel naso. Le turunde vengono lasciate per un'ora e mezza, poi cambiate più volte durante la giornata. Poiché un determinato batteriofago prende di mira solo un determinato tipo di batterio, è necessario selezionare il batteriofago in base al batterio patogeno che ha causato il processo purulento o infiammatorio. Per fare questo, prendi uno striscio dal sito della lesione ed esegui una coltura batterica. E solo dopo aver identificato l'agente patogeno viene selezionato un fago.
È necessario prestare attenzione al fatto che poiché il batteriofago è conservato in frigorifero (non nel congelatore!), la soluzione deve essere scaldata tra le mani prima dell'uso, oppure tenuta per un breve periodo a temperatura ambiente. Ma solo la parte della soluzione che usi e l'intera bottiglia con il contenuto rimanente vengono rimesse in frigorifero.
Ecologia della salute: siamo consapevoli dell'importanza della microflora intestinale. Ma sappiamo molto meno sull’importanza della microflora orale. Oggi parlerò degli influssi non dentali dei batteri orali, di come la microflora orale influisce sul mal di testa, sul cancro, sull'alitosi e persino sulla salute del cuore e dei vasi sanguigni.
Siamo consapevoli dell'importanza della microflora intestinale.Ma sappiamo molto meno sull’importanza della microflora orale. Oggi parlerò degli influssi non dentali dei batteri orali, di come la microflora orale influisce sul mal di testa, sul cancro, sull'alitosi e persino sulla salute del cuore e dei vasi sanguigni.
Vi dirò anche cos'altro, oltre a lavarsi i denti, può aiutare la nostra microflora orale e come la normalizzazione della nutrizione contribuisce all'autopulizia del cavo orale, vi parlerò anche dei probiotici per la bocca).
Microflora del cavo orale.
La cavità orale umana è un sistema ecologico unico per un'ampia varietà di microrganismi che formano una microflora permanente. La ricchezza di risorse alimentari, l'umidità costante, il pH e la temperatura ottimali creano condizioni favorevoli per l'adesione, la colonizzazione e la riproduzione di varie specie microbiche.
Molti microrganismi opportunisti della normale microflora svolgono un ruolo significativo nell’eziologia e nella patogenesi della carie, delle malattie parodontali e della mucosa orale. La microflora del cavo orale partecipa ai processi primari di digestione degli alimenti, assorbimento dei nutrienti e sintesi delle vitamine.
È inoltre necessario mantenere il corretto funzionamento del sistema immunitario e proteggere l’organismo dalle infezioni fungine, virali e batteriche. Qualche informazione sui suoi tipici abitanti (potete saltarla).
Secondo uno studio condotto da scienziati dell'Università di Buffalo (New York), l'80-90% dei casi di alitosi - alitosi - sono responsabili del batterio Solobacterium moorei, che produce composti maleodoranti e acidi grassi, che vivono in superficie della lingua, nonché Lactobacillus casei. Notiamo anche il batterio Porphyromonas gingivalis: causa la malattia parodontale ed è anche “responsabile” della resistenza del corpo agli antibiotici.
Nei casi avanzati, sposta i batteri benefici e si deposita al loro posto, causando malattie gengivali e, infine, la perdita dei denti. Il batterio Treponema denticola, in caso di insufficiente igiene orale, può danneggiare gravemente le gengive, moltiplicandosi nei luoghi tra la superficie del dente e la gengiva. Questo batterio è imparentato con il Treponema pallidum, che causa la sifilide.
Circa il 30-60% della microflora totale della cavità orale è costituita da streptococchi anaerobici facoltativi e obbligati. Gli streptococchi sono membri della famiglia delle Streptococcaceae. La tassonomia degli streptococchi non è attualmente ben definita.
Secondo l'identificazione dei batteri di Bergey (1997), basata sulle proprietà fisiologiche e biochimiche, il genere Streptococcus è diviso in 38 specie, circa la metà di questo numero appartiene alla normale microflora del cavo orale. I tipi più tipici di streptococchi orali sono: Str. mutans, stral. mitis, stre. sanguis, ecc. Inoltre, vari tipi di streptococchi occupano una certa nicchia, ad esempio Str. Mitior è tropico dell'epitelio delle guance, Str. salivarius - alle papille della lingua, str. sangius e Str. mutans: sulla superficie dei denti.
Già nel 1970 si scoprì che il batterio Streptococcus salivarius è uno dei primi a colonizzare la bocca sterile di un neonato. Ciò accade mentre il bambino attraversa il canale del parto. 34 anni dopo, un ampio studio sulla microflora degli organi ORL negli scolari ha scoperto che nei bambini che NON soffrono di infezioni respiratorie acute, questo stesso ceppo di streptococco è presente sulle mucose, producendo attivamente il fattore battericida (BLIS), che limita la proliferazione di altri batteri.
Ma il batterio Streptococcus mutans, che forma una pellicola sulla superficie dei denti e può corrodere lo smalto e la dentina dei denti, provocando la carie, le cui forme avanzate possono causare dolore, perdita dei denti e talvolta infezioni gengivali.
I veillonella (spesso scritti "veillonella") sono piccoli coccobatteri strettamente anaerobici, non mobili, gram-negativi; non formare controversia; appartengono alla famiglia delle Acidaminococcaceae. Fermentano bene gli acidi acetico, piruvico e lattico in anidride carbonica e acqua e quindi neutralizzano i prodotti metabolici acidi di altri batteri, il che consente loro di essere considerati antagonisti dei batteri cariogeni.
Oltre che nella cavità orale, le Veillonelle abitano anche la mucosa del tratto digestivo. Il ruolo patogeno della Veillonella nello sviluppo delle malattie orali non è stato dimostrato. Tuttavia, possono causare meningite, endocardite e batteriemia. Nel cavo orale le Veillonella sono rappresentate dalle specie Veillonella parvula e V. Alcalescens. Ma il batterio Veillonella alcalescens non vive solo nella bocca, ma anche nel tratto respiratorio e digestivo dell'uomo. Appartiene alla specie aggressiva della famiglia Veillonella e causa malattie infettive.



I batteri dei generi Propionibacterium, Corynebacterium ed Eubacterium sono spesso chiamati “difteroidi”, sebbene questo sia più un termine storico. Questi tre generi di batteri appartengono attualmente a famiglie diverse: Propionibacteriaceae, Corynebacteriacea ed Eubacteriaceae. Tutti riducono attivamente l'ossigeno molecolare durante la loro attività vitale e sintetizzano la vitamina K, che contribuisce allo sviluppo di anaerobi obbligati.
Si ritiene che alcuni tipi di corinebatteri possano causare infiammazioni purulente. Proprietà più fortemente patogene sono espresse nel Propionibacterium e nell'Eubacterium: producono enzimi che attaccano i tessuti del macroorganismo; questi batteri sono spesso isolati in caso di pulpite, parodontite e altre malattie.
I lattobacilli (famiglia Lactobacillaceae) sono anaerobi stretti o facoltativi; Nel cavo orale vivono più di 10 specie (Lactobacilluscasei, L. acidophylius, L. salivarius, ecc.). I lattobacilli formano facilmente biofilm nella cavità orale. La vita attiva di questi microrganismi crea un ambiente favorevole allo sviluppo della normale microflora.
I lattobacilli fermentano i carboidrati con la formazione di acido lattico, abbassano il pH dell'ambiente e da un lato prevengono lo sviluppo di microflora patogena, putrefattiva e formatrice di gas, ma dall'altro contribuiscono allo sviluppo della carie. La maggior parte dei ricercatori ritiene che i lattobacilli non siano patogeni per l'uomo, ma in letteratura a volte sono riportati che nelle persone indebolite alcuni tipi di lattobacilli possono causare batteriemia, endocardite infettiva, peritonite, stomatite e alcune altre patologie.
I lattobacilli a forma di bastoncino crescono costantemente in una certa quantità in una cavità orale sana. Come gli streptococchi, sono produttori di acido lattico. In condizioni aerobiche, i lattobacilli crescono molto peggio che in condizioni anaerobiche, poiché producono perossido di idrogeno e non formano catalasi.
A causa della formazione di una grande quantità di acido lattico durante la vita dei lattobacilli, inibiscono la crescita (sono antagonisti) di altri microrganismi: gli stafilococchi. bacilli intestinali, tifoidi e della dissenteria. Il numero di lattobacilli nella cavità orale durante la carie dentale aumenta significativamente a seconda della dimensione delle lesioni cariose. Per valutare “l'attività” del processo carioso viene proposto un “lactobacillentest” (determinazione del numero di lattobacilli).
I bifidobatteri (genere Bifidobacterium, famiglia Actinomycetacea) sono bastoncini Gram-positivi anaerobici non mobili che talvolta possono ramificarsi. Tassonomicamente sono molto vicini agli attinomiceti. Oltre alla cavità orale, i bifidobatteri abitano anche l'intestino.
I bifidobatteri fermentano vari carboidrati per formare acidi organici e producono anche vitamine del gruppo B e sostanze antimicrobiche che inibiscono la crescita di microrganismi patogeni e condizionatamente patogeni. Inoltre, si legano facilmente ai recettori delle cellule epiteliali e formano un biofilm, impedendo così la colonizzazione dell'epitelio da parte di batteri patogeni.

Disbatteriosi del cavo orale.
Nella prima fase di sviluppo della disbiosi si verifica un aumento del numero di uno o più tipi di organismi patogeni nella bocca. Questo è chiamato spostamento disbiotico e non ci sono manifestazioni. Nella fase successiva, il numero di lattobacilli diminuisce e compaiono manifestazioni appena evidenti.
Nella fase 3, invece dei lattobacilli necessari per il corpo, appare un gran numero di microrganismi patogeni. Durante lo stadio 4 i funghi simili a lieviti si moltiplicano attivamente, negli ultimi due stadi della malattia possono verificarsi ulcere, infiammazioni ed eccessiva cheratinizzazione dell'epitelio orale.
Con uno spostamento disbiotico (disbatteriosi compensata), non ci sono sintomi e la malattia può essere rilevata solo utilizzando metodi di laboratorio. Durante la diagnosi viene determinato il numero di organismi opportunisti, mentre la normale flora della bocca non viene influenzata. I sintomi della disbiosi orale sotto forma di sensazione di bruciore in bocca, comparsa di alitosi o sapore metallico indicano una disbiosi subcompensata.
Gli studi rivelano un livello ridotto di lattobacilli, un aumento del volume della microflora patogena e la presenza di microrganismi patogeni. La comparsa di convulsioni, infezioni alla bocca, infiammazione della lingua e delle gengive indica una disbatteriosi scompensata. Come risultato di tutto quanto sopra, il paziente sviluppa malattia parodontale, stomatite e parodontite.
Trascurando queste malattie, puoi perdere diversi denti. È anche possibile sviluppare un'infezione del rinofaringe. In tali situazioni, la flora normale scompare e al suo posto aumenta quella opportunistica.

Alitosi: alito cattivo.
L'alitosi è un segno di alcune malattie dell'apparato digerente nell'uomo e negli animali, accompagnata da un aumento patologico del numero di microrganismi anaerobici nella cavità orale e dall'alitosi. Alitosi, alitosi, alitosi, ozostomia, stomatodisodia, fetor oris, fetor ex ore.
In generale, il termine alitosi fu coniato per promuovere Listerine come collutorio nel 1920. L’alitosi non è una malattia, è il termine medico per l’alitosi. Come definirlo? Puoi chiedere a chi ti circonda o leccarti il polso e dopo un po' annusare la zona.
Puoi raschiare via la placca dalla lingua con un cucchiaio o con il filo interdentale (filo speciale) negli spazi tra i denti e valutare anche l'odore. Forse l’opzione più affidabile è indossare una maschera usa e getta e respirarla per un minuto. L'odore sotto la maschera corrisponderà esattamente a quello che gli altri sentono quando comunicano con te.
Ci sono sfumature psicologiche con l'alitosi, questa è pseudoalitosi: il paziente si lamenta dell'odore, chi lo circonda nega la sua presenza; la condizione migliora con la consulenza. Alitofobia: la sensazione di un odore sgradevole da parte del paziente persiste dopo il successo del trattamento, ma non viene confermata durante l'esame.
La causa principale e immediata dell'alitosi è uno squilibrio della microflora orale. Normalmente, la cavità orale contiene microflora aerobica, che sopprime lo sviluppo della microflora anaerobica (Escherichia coli, Solobacterium moorei, alcuni streptococchi e numerosi altri microrganismi gram-negativi).
La microflora anaerobica, il cui mezzo nutritivo è un denso rivestimento proteico sulla lingua, sui denti e sulla superficie interna delle guance, produce composti volatili di zolfo: metil mercaptano (odore pungente di feci, cavolo marcio), allil mercaptano (odore di aglio), propil mercaptano (odore pungente e sgradevole), idrogeno solforato (odore di uova marce, feci), dimetil solfuro (odore sgradevolmente dolce di cavolo, zolfo, benzina), dimetil disolfuro (odore pungente), disolfuro di carbonio (odore debole e pungente) e non -composti dello zolfo: cadaverina (odore di morto e di urina), metilammina, indolo, scatolo (odore di feci, naftalina), putrescina (odore di carne in putrefazione), trimetilammina, dimetilammina (odore di pesce, di ammoniaca), ammoniaca (odore pungente e sgradevole odore) e acido isovalerico (odore di sudore, latte rancido, formaggio andato a male).

La vera alitosi può essere fisiologica o patologica. L'alitosi fisiologica non è accompagnata da alterazioni del cavo orale. Include l'alito cattivo che si verifica dopo aver mangiato. Alcuni alimenti possono causare l’alitosi, come cipolle o aglio. Quando il cibo viene digerito, le molecole che lo compongono vengono assorbite dall'organismo e poi eliminate da esso.
Alcune di queste molecole, che hanno odori molto caratteristici e sgradevoli, entrano nei polmoni insieme al flusso sanguigno e vengono espulse durante l'espirazione. Anche l'alito cattivo associato a una ridotta secrezione delle ghiandole salivari durante il sonno (alitosi mattutina) o durante lo stress viene classificato come alitosi fisiologica.
L'alitosi patologica (orale ed extraorale) è causata da condizioni patologiche della cavità orale, del tratto gastrointestinale superiore e degli organi ORL. L'alitosi si manifesta spesso nelle donne durante i cambiamenti ormonali: nella fase premestruale del ciclo, durante la gravidanza, durante la menopausa.
Esistono prove che l’ozostomia può verificarsi durante l’assunzione di contraccettivi ormonali. L'alitosi è spesso polietiologica. Nella tonsillite cronica e nella sinusite, lo scarico purulento dalle tonsille e dalla cavità nasale drena nella parte posteriore della lingua. Insieme alle malattie parodontali e alla scarsa igiene orale (in particolare della lingua), ciò porta all'alitosi.
Microflora orale e malattie cardiache.
La connessione tra le condizioni generali del corpo e la salute dentale è nota da tempo. Le malattie cardiovascolari hanno maggiori probabilità di manifestarsi in coloro che hanno malattie orali. Gli scienziati del Karolinska Institute (Svezia) hanno dimostrato un legame diretto tra il numero di denti e il rischio di morte per malattia coronarica: era sette volte superiore per coloro che avevano solo 10 denti e meno rispetto alle persone della stessa età. stessa età e sesso che avevano 25 denti e più.
Secondo i dati moderni, il microbiota orale costantemente persistente può causare lo sviluppo dell’aterosclerosi in due modi: direttamente – i batteri penetrano nell’endotelio vascolare attraverso il flusso sanguigno, causando disfunzione endoteliale, infiammazione e aterosclerosi, e/o indirettamente – attraverso la stimolazione della produzione di mediatori con effetti sistemici aterogenici e proinfiammatori.
Le moderne ricerche dimostrano in modo convincente la presenza di una stretta relazione tra lo stato della microflora orale e il rischio di sviluppare patologie con componente infiammatoria sistemica, come le malattie cardiovascolari (CVD) (Amano A., Inaba H., 2012), il diabete mellito (DM) (Preshaw P.M. et al., 2012), obesità (Pischon N. et al., 2007) e sindrome metabolica (SM) (Marchetti E. et al., 2012).
In una revisione sistematica, L.L. Humphrey et al (2008) hanno dimostrato che le malattie parodontali sono una fonte di infiammazione cronica e agiscono come un fattore di rischio indipendente per la malattia coronarica (CHD). Per questo motivo, molti paesi nel mondo sono costantemente alla ricerca di fattori eziologici e patogenetici comuni nello sviluppo di questi disturbi, che possano migliorare l’efficacia delle strategie diagnostiche e terapeutiche.
Di incondizionato interesse sono i dati che confermano la presenza della microflora batterica del cavo orale nel sangue e nelle placche ateromatose dei vasi sanguigni. Esaminando il DNA della flora parodontale patogena in campioni di placche dell'arteria carotide di pazienti con ateroma dell'arteria carotide, T. forsynthensis è stato determinato nel 79% dei campioni, F. nucleatum - nel 63% dei campioni, P. intermedia - in 53 % dei campioni, P. gingivalis - nel 37% dei campioni e A. actinomycetemcomitans - nel 5% dei campioni.
Un gran numero di microflora periodontopatogena (Streptococcus mutans, Streptococcus sanguinis, A. actinomycetemcomitans, P. gingivalis e T. denticola) è stata identificata in campioni di aneurisma aortico e valvola cardiaca. Tuttavia, non è chiaro se la presenza di microflora parodontale patogena nelle lesioni aterosclerotiche sia un fattore che avvia direttamente lo sviluppo dell'aterosclerosi o un fattore che ha un effetto indiretto, aggravando la patogenesi della malattia.

Studi recenti indicano un effetto diretto dei batteri sulle cellule endoteliali dei vasi sanguigni. È stato scoperto che i batteri P. gingivalis infetti mostrano la capacità di indurre il loro assorbimento da parte dei macrofagi e di stimolare la formazione di cellule schiumose in presenza di lipoproteine a bassa densità (LDL) in vitro.
Inoltre, alcune specie batteriche possono penetrare e persistere all’interno delle cellule endoteliali aortiche in vitro. Inoltre, come hanno dimostrato gli studi, P. gingivalis mostra la capacità di replicarsi intracellularmente all'interno dell'autofagosoma. La capacità di P. gingivalis, così come di altri batteri parodontopatogeni, di persistere intracellularmente può avviare lo sviluppo di un'infezione cronica secondaria, che, a sua volta, porta ad un ulteriore peggioramento dell'aterosclerosi.
La microflora parodontale patogena è una fonte chiave di infiammazione cronica locale e sistemica e agisce anche come fattore di rischio indipendente per la malattia coronarica (CHD). Uno studio sulla presenza di vari tipi di microflora parodontale patogena nei vasi sanguigni con malattia coronarica ha portato alla conclusione che il livello di rilevamento del loro DNA raggiunge il 100% nei campioni di tessuto delle placche aterosclerotiche delle arterie coronarie.
Emicrania e cavo orale.
Gli scienziati hanno scoperto una connessione tra emicrania e batteri che vivono nella bocca. A quanto pare, le emicranie possono essere causate dall’ossido nitrico che producono. L'emicrania è una malattia il cui sintomo più caratteristico è un mal di testa di origine sconosciuta. Scienziati dell'Università della California a San Diego hanno notato che, secondo le statistiche, l'80% dei pazienti che hanno assunto farmaci contenenti nitrati per il trattamento delle malattie cardiovascolari lamentano emicrania.
Secondo gli scienziati, il dolore non è causato dai nitrati stessi, ma dall'ossido nitrico NO, in cui i nitrati vengono convertiti nel corpo. Ma, come scrivono i ricercatori, i nitrati stessi non si trasformeranno in ossido nitrico: le nostre cellule non possono farlo. Ma i batteri che vivono nella nostra cavità orale possono farlo. Forse questi batteri sono nostri simbionti e sono benefici, avendo un effetto positivo sul sistema cardiovascolare.
L'analisi ha mostrato che i soggetti che soffrivano di emicrania avevano in bocca più batteri che convertono i nitrati in ossido nitrico rispetto a quelli che non lamentavano mal di testa. La differenza non è molto grande, circa il 20%, ma, secondo gli scienziati, non può essere trascurata. I ricercatori ritengono che sia necessario continuare la ricerca in questa direzione e scoprire il ruolo dei batteri che vivono nella bocca nell'insorgenza dell'emicrania.

Cancro orale e batteri.
La microflora orale non è causa di cancro, ma può aggravare la progressione di alcuni tumori del tratto digestivo umano. Questo è il cancro dell'intestino e dell'esofago. I batteri orali possono provocare lo sviluppo di tumori maligni dell'intestino crasso. Lo studio è stato pubblicato sulla rivista Cell Host & Microbe: i medici hanno scoperto che i fusobatteri non si depositano sui tessuti sani, ma sui tumori del colon-retto, e lì si moltiplicano, il che contribuisce ad accelerare lo sviluppo della malattia.
Si ritiene che i microbi raggiungano il tessuto del colon attraverso il flusso sanguigno. Il motivo per cui i fusobatteri preferiscono i tumori cancerosi è che la proteina Fap2, situata sulla superficie dei primi, riconosce il carboidrato Gal-GalNac dei secondi. Ma il batterio P. gingivalis potrebbe diventare un nuovo fattore di rischio per il carcinoma a cellule squamose dell’esofago e potrebbe anche fungere da biomarcatore prognostico per questo tipo di cancro.
Il batterio Porphyromonas gingivalis infetta l'epitelio dei pazienti con carcinoma a cellule squamose dell'esofago, è associato alla progressione di un tumore maligno ed è, come minimo, un biomarcatore della presenza di questa malattia. Pertanto, i ricercatori raccomandano alle persone che hanno un rischio maggiore di sviluppare il cancro esofageo, o che hanno già ricevuto questa diagnosi, di impegnarsi per eliminare o sopprimere fortemente questo batterio nella bocca e in tutto il corpo.
Tuttavia, gli scienziati non hanno ancora stabilito la ragione del grande accumulo di batteri nel tumore canceroso. O, come credono alcuni ricercatori, l'infezione provoca lo sviluppo di un tumore maligno o, come pensano altri scienziati, un tumore maligno è un ambiente favorevole per l'esistenza e lo sviluppo dei batteri. In ogni caso la presenza di batteri nel tumore, come dimostrato dai dati statistici, peggiora la prognosi della malattia.
Consigli per normalizzare la microflora del cavo orale.
Il consiglio è semplice: non nutrire la microflora cattiva e non uccidere quella buona. La microflora cattiva si verifica per due motivi: la nutri o distruggi la microflora buona. La microflora cattiva cresce se c'è cibo per lei: cibo avanzato, in particolare carboidrati. La pulizia della cavità orale e l'autopulizia della cavità orale ci aiuteranno a far fronte a questo problema.
L'autopulizia della cavità orale è una condizione per una microflora sana.
L'autopulizia è intesa come la capacità costante della cavità orale di pulire i suoi organi da detriti, residui di cibo e microflora. Il ruolo principale nell'autopulizia della cavità orale è svolto dalle ghiandole salivari, che forniscono un adeguato volume di secrezione, flusso e qualità della saliva necessari per la formazione di un bolo alimentare conveniente per la masticazione e la deglutizione. Per un'autopulizia efficace sono importanti anche i movimenti della mascella inferiore, della lingua e la corretta struttura del sistema dentale.
L'autopulizia della cavità orale è un processo naturale di eliminazione dei residui di cibo e dei detriti. Si effettua attraverso l'atto della deglutizione, il movimento delle labbra, della lingua, delle guance, delle mascelle e il flusso della saliva. Il processo di autopulizia dovrebbe essere considerato la funzione più importante della cavità orale, svolgendo un ruolo importante nella prevenzione della carie dentale e delle malattie parodontali marginali, poiché rimuove il substrato per lo sviluppo della flora condizionatamente patogena.
Negli esseri umani moderni, l'autopulizia della cavità orale è difficile. Ciò è dovuto alla natura degli alimenti, una parte significativa dei quali è molto morbida e si accumula facilmente nei punti di ritenzione del cavo orale: spazi interdentali, triangolo retromolare, solco gengivale, nella zona cervicale dei denti, cavità cariate .
Di conseguenza, sui tessuti duri e molli si accumulano residui di cibo appiccicoso, che sono un buon terreno fertile per la microflora orale in costante adattamento, che è attivamente coinvolta nella formazione di strutture secondarie acquisite.
Il numero dei pasti (qualsiasi quantità) ha un'influenza importante sull'autopulizia del cavo orale. Normalmente il sistema autopulente è in grado di gestire solo 4, massimo 5 pasti. Quando aumentano (compresi frutta o kefir), il sistema autopulente del cavo orale non funziona adeguatamente. Pertanto, 2-3 pasti a intervalli puliti sono una regola molto importante per una microflora orale sana.
Gli studi hanno dimostrato che la carie è accompagnata da una diminuzione della salivazione del 25%. Una diminuzione del livello di secrezione di saliva è un fattore sfavorevole, poiché una diminuzione del flusso di saliva porta ad un deterioramento della pulizia meccanica e chimica della cavità orale a causa del fatto che non c'è abbastanza saliva per rimuovere residui di cibo, detriti e residui di cibo. massa microbica.
Questi fattori influenzano negativamente anche i processi di mineralizzazione nella cavità orale, poiché il suo livello dipende dal lavaggio dei denti con la saliva. Inoltre, il deterioramento dell'autopulizia del cavo orale porta ad una diminuzione dell'intensità dei processi di mineralizzazione nella cavità orale e alla creazione di condizioni favorevoli per lo sviluppo della microflora al suo interno.
I fattori antibatterici nel cavo orale sono rappresentati dal lisozima, dalla lattoperossidasi e da altre sostanze proteiche. Hanno proprietà batteriologiche e batteriostatiche, grazie alle quali viene svolta la loro funzione protettiva. Le fonti di queste sostanze sono le ghiandole salivari e il liquido gengivale.

Autopulizia del cavo orale.
La formula di pulizia avanzata è la seguente: lavarsi i denti + usare il filo interdentale ogni giorno + spazzolare la lingua la sera + sciacquare la bocca dopo ogni pasto con acqua naturale.
Usa il filo interdentale. Lo studio ha dimostrato che l'uso del filo interdentale (filo interdentale) come mezzo di igiene orale personale quotidiana aiuta ad eliminare completamente la batteriemia (batteri nel sangue) nei pazienti. Tuttavia, in circa l’86% di questi stessi pazienti, dopo aver interrotto l’uso del filo interdentale, la batteriemia è stata rilevata già nei giorni 1-4.
Pulizia della lingua. Esistono vari spazzolini e raschietti per la lingua, ma i pazienti non sono sufficientemente consapevoli degli aspetti dell'igiene della lingua, della scelta di prodotti speciali e della sua corretta pulizia. Menzioni di raschietti per la lingua risalgono all'XI secolo. Le prime raccomandazioni scientifiche per l’uso di mezzi meccanici per pulire la lingua e trattamenti medicinali furono formulate nel XV secolo dal medico armeno Amirdovlat Amasiatsi nel libro “Non necessario per gli ignoranti”.
I primi raschietti per lingua scoperti dagli scienziati appartengono alla dinastia Qin. Sono stati scoperti raschietti, cucchiai e spazzolini per lingua a forma di cappio risalenti al periodo dal XV al XIX secolo e realizzati in vari paesi europei. Sono realizzati in vari materiali: avorio, tartaruga, argento, oro. Nel 20 ° secolo è stato rilasciato un raschietto per la lingua in plastica. Nel XX e XXI secolo iniziò la produzione di spazzolini per lingua con piccole setole piatte.
Uno spazzolino speciale è adatto per pulire la superficie della lingua. La struttura delle sue setole permette ai peli di penetrare nello spazio tra le papille filiformi. Un'ampia superficie di lavoro, una forma confortevole e un profilo basso delle setole forniscono un accesso efficace dello spazzolino alle aree più patogeneticamente significative della superficie dorsale, situate alla radice della lingua, senza provocare disagio e riflesso del vomito.
Un'altra innovazione sono gli spazzolini elettrici. Pulire la lingua è una parte essenziale dell'igiene orale. Secondo l'American Dental Association, l'uso regolare di questa procedura porta ad una riduzione del 33% della formazione della placca. Particolare attenzione dovrebbe essere prestata all'igiene della lingua in caso di lingua piegata e geografica.
Nella profondità delle pieghe si accumula la placca, un fattore favorevole alla proliferazione di batteri anaerobici. Per rimuoverlo in modo efficace, è necessario utilizzare gli spazzolini per la lingua. L'utilizzo di uno speciale gel facilita la pulizia ammorbidendo la placca. Pulendo la lingua si elimina l'alitosi, si riduce il numero totale di batteri nella cavità orale, il che ha un effetto benefico sulla salute dei tessuti parodontali. Il modo più semplice per pulire la lingua è con un pezzo di garza normale.
Microflora alimentare e dentale.
Nell'uomo moderno, a causa della crescente riduzione dell'apparato dentofacciale, dei danni massicci ai denti dovuti a carie, malattie parodontali, anomalie e deformazioni, l'autopulizia della cavità orale è difficile. Ciò è predisposto anche dalla natura degli alimenti, una parte significativa dei quali è appiccicosa, molle, viscosa, facilmente accumulabile in numerosi punti di ritenzione del cavo orale.
Una diminuzione dell'autopulizia è facilitata dalla pigrizia masticatoria dell'uomo moderno, che preferisce cibi macinati, contorti e morbidi, che, a loro volta, a causa di una diminuzione delle capacità adattative del sistema dentale, portano al rapido sviluppo della microflora con tutte le conseguenze che ne conseguono.
La composizione e le proprietà del cibo sono un potente fattore nel regolare l'attività delle ghiandole salivari e la composizione della saliva. Gli alimenti fibrosi ruvidi, in particolare quelli piccanti, acidi, agrodolci, stimolano la salivazione. Questo importante aspetto fisiologico è influenzato da qualità dei prodotti alimentari come viscosità, durezza, secchezza, acidità, salinità, causticità e piccante.
L'alimentazione, oltre a svolgere la sua funzione principale, funge anche da fattore di autopulizia e formazione degli organi orali, che è direttamente correlato all'atto della masticazione effettuato dal sistema dentale. L'autopulizia della cavità orale è un processo naturale di eliminazione dei residui di cibo.
La disbatteriosi del cavo orale si manifesta con una violazione della composizione della microflora locale. I suoi sintomi non sono sempre evidenti, ma il trattamento negli adulti e nei bambini prevede procedure semplici che possono essere eseguite a casa. La cosa principale è prestare attenzione al problema in tempo e iniziare la terapia il prima possibile.
Nella bocca, sulla superficie della mucosa, sono costantemente presenti più di 500 ceppi di batteri e diversi altri microrganismi. Alcuni di loro sono "residenti" permanenti della microflora, altri vi entrano periodicamente con cibo e altri oggetti. Ma a volte l’equilibrio naturale viene interrotto.
Cos’è la disbiosi orale?
Il problema sorge solo quando i batteri patogeni si moltiplicano troppo attivamente e il loro numero prevale su quello dei microrganismi sani. Di conseguenza, la composizione della saliva in bocca cambia, si verificano processi infiammatori e i tessuti duri vengono distrutti. Se si verifica la disbiosi, non soffrono solo gli organi orali. Le complicazioni senza trattamento portano all'interruzione dei sistemi interni.
In medicina è consuetudine dividere tutti i gruppi di microrganismi che si possono trovare sulla superficie della mucosa in due principali:
- Obbligato è un ambiente costante in cui sono presenti batterioidi, lattobacilli, stafilococchi, streptococchi, prevotella, ecc.. Sono classificati come sani o opportunisti, il che significa che se ce n'è una piccola quantità in bocca, raramente porta a diverse malattie.
- Facoltativo - si riferisce a "ospiti" temporanei che entrano nella cavità orale umana solo con cibo, da organi interni, con mani sporche e oggetti vari. I più pericolosi per la salute sono E. coli, pseudomonas e Klebsiella.
Cause
Le principali cause dello squilibrio della microflora sono:
- problemi nel funzionamento del tratto gastrointestinale, in cui si verificano interruzioni nei processi metabolici, si verificano disturbi nell'assorbimento dei nutrienti e cambia l'equilibrio acido-base degli ambienti interni;
- l'uso di collutori che contengono alcoli o altri concentrati antisettici;
- cattive abitudini - a causa del fumo o dell'assunzione eccessiva di alcol, le ghiandole salivari funzionano in modo diverso, la mucosa si secca, causando la proliferazione attiva di batteri patogeni;
- immunità debole – compaiono problemi con la resistenza del corpo;
- malattie croniche - spesso diventano una fonte di infezione, che colpisce gradualmente gli organi vicini, causando processi infiammatori, in questo caso è particolarmente importante prestare attenzione a focolai di infezione come carie, stomatite, ecc.;
- una dieta squilibrata, la scelta di prodotti di bassa qualità porta ad un deterioramento dello stato immunitario e influisce direttamente negativamente sui tessuti della cavità orale;
- uso a lungo termine di antibiotici e altri farmaci, automedicazione, uso incontrollato di farmaci;
- stretto contatto con sostanze tossiche o nocive;
- varie malattie infettive di natura generale (dissenteria, salmonellosi);
- disturbi nel funzionamento delle ghiandole endocrine;
- radioterapia nel trattamento dell'oncologia;
- A volte questa reazione è causata da un'allergia.
Spesso questa condizione viene diagnosticata specificamente nei bambini, negli anziani e negli adulti con uno stato immunitario ridotto.
Come diagnosticare la patologia?
La difficoltà nel definire la malattia sta nel fatto che nelle prime fasi è quasi asintomatica. E quelle manifestazioni che una persona rileva possono essere facilmente confuse con qualcos'altro. I sintomi di ogni persona possono differire e presentare un quadro clinico completamente diverso.
Ma se durante l'esame il dentista ha dei sospetti, per chiarire la diagnosi chiederà sicuramente al paziente di fare quanto segue:
- sottoporre un tampone dalla superficie della mucosa e un po' di saliva per l'esame in un laboratorio microbiologico;
- eseguire esami generali delle urine e del sangue;
- viene effettuato anche un test dell'ureasi, con l'aiuto del quale viene stabilito il rapporto attuale tra la quantità di lisozima e ureasi;
- è necessario eseguire una colorazione di Gram, a seguito della quale la presenza di microrganismi gram-positivi o gram-negativi nello striscio diventerà evidente;
- Esiste anche un metodo espresso che aiuta a determinare la presenza e la quantità di batteri specifici sulla superficie della mucosa, ma viene eseguito solo quando si sa esattamente cosa cercare.
A seconda dei problemi riscontrati e delle cause della disbiosi, il paziente viene indirizzato agli specialisti appropriati: immunologo, gastroenterologo, nutrizionista, specialista in malattie infettive, terapista, ecc.
Fasi e sintomi della malattia
Una persona può notare autonomamente problemi nella cavità orale se c'è una violazione solo quando iniziano a comparire segni gravi:
- processi infiammatori sulle superfici mucose;
- rivestimento bianco o giallo;
- , screpolature sulle labbra, desquamazione della pelle circostante;
- la formazione di ulcere o vesciche con liquido sui tessuti molli;
- aumento della temperatura corporea;
- gonfiore, arrossamento;
- dolore o disagio;
- a volte c'è una sensazione di bruciore;
- appare .
Per ciascun paziente, questi sintomi possono variare ed essere combinati in modi diversi. Alcune persone, oltre a questo, avvertono dolore all'addome, ecc. Tutto dipende dalle condizioni generali del corpo e dal problema che ha portato alla disbiosi.
Ma tali sintomi si manifestano prevalentemente solo nelle ultime fasi della malattia. Questo è preceduto da un lungo periodo in cui non si osservano chiari segni di patologia e la persona non è nemmeno consapevole del problema. I medici distinguono i seguenti gradi di sviluppo della disbiosi orale:
- Fase latente: piccoli cambiamenti nella composizione della microflora sono praticamente impercettibili e non si manifestano in alcun modo.
- Sottocompensato – il numero di lattobacilli è significativamente ridotto, i microrganismi patogeni diventano più attivi. I segni della malattia sono piuttosto vaghi.
- Stadio scompensato – nella bocca ci sono sempre meno batteri sani che non riescono più a far fronte alla normalizzazione del processo metabolico. Nella microflora predomina l'ambiente facoltativo. I sintomi si manifestano abbastanza chiaramente.
Metodi di trattamento
Una terapia specifica viene scelta rigorosamente in base alle cause del problema. Per sbarazzarsi della malattia, utilizzare:
- , durante il quale viene rimosso il tartaro, eliminata la carie, riempiti i denti ed eliminati i focolai locali di infezione.
- Risciacquo con agenti antisettici per il trattamento e la disinfezione delle superfici.
- Complessi vitaminico-minerali o anche immunostimolanti che aiuteranno ad aumentare le difese dell'organismo.
- Prebiotici e probiotici sono necessari anche per ripristinare l'equilibrio della microflora.
- Se la disbatteriosi si verifica in background, sono sicuramente necessari farmaci antifungini (ad esempio le compresse di nistatina).
Per aumentare le possibilità di un rapido recupero, è consigliabile anche seguire dei semplici consigli:
- abbandonare cattive abitudini come fumare o bere alcolici;
- non partecipare al sesso orale;
- prestare particolare attenzione alla corretta alimentazione, aumentando il consumo di alimenti vegetali;
- Assicurati di risciacquare dopo ogni pasto.
Se segui tutte le regole e usi i farmaci prescritti, puoi aspettarti che entro 2-4 settimane la superficie della mucosa ritorni alla normalità.
È anche consentito utilizzare rimedi popolari:
- Alcuni pezzi di pane nero vengono messi in un barattolo di latte fatto in casa. Questa miscela viene infusa in un luogo caldo tutto il giorno. Il risultato è lo yogurt, che può essere consumato in una settimana per eliminare eventuali spiacevoli segni di disbatteriosi.
- Le fragole fresche stimolano una buona salivazione. E come sapete, contiene tutti i microelementi utili in grado di combattere i microrganismi patogeni e mantenere il normale equilibrio della microflora in bocca.
- Preparare un decotto di cinquefoglia - 1 cucchiaio. l. significa versare 2 cucchiai. acqua calda e far bollire per mezz'ora. Se consumato due volte al giorno, può ridurre significativamente il processo infiammatorio e lenire le mucose.
Video: sulle malattie orali.
Prevenzione
Sembrerebbe che per raggiungere un sano equilibrio della microflora in bocca sia sufficiente eseguire solo le procedure igieniche quotidiane e non ferire la mucosa. Ma in realtà, i medici richiedono quanto segue:
- Normalizzare la nutrizione, cioè escludere dalla dieta tutti gli alimenti che possono influire negativamente sulla condizione dei tessuti molli. Evita fast food malsani, cibi fritti, conservanti e soda. Aumenta la quantità di frutta e verdura fresca e bevi regolarmente acqua pulita.
- In presenza di eventuali malattie degli organi interni, i focolai di infezione e i processi infiammatori dovrebbero essere prontamente eliminati.
- Alla fine dell'inverno è consigliabile consumare complessi vitaminici e minerali per aumentare le funzioni protettive dell'organismo.
- Abbandona le cattive abitudini.
- Se è necessario assumere antibiotici e altri farmaci, seguire scrupolosamente le istruzioni e non superare i dosaggi consigliati. Allo stesso tempo vale la pena assumere lattobacilli per proteggere la microflora degli ambienti interni.
Molte persone hanno familiarità con una malattia chiamata disbiosi. Questo problema appare spesso dall'intestino, ma potrebbe esserci una disbatteriosi della cavità orale.
L'essenza di questa condizione è un cambiamento nella microflora, dovuto al gran numero di batteri patogeni che uccidono la flora benefica.
In questa condizione non viene colpita solo la mucosa orale, ma anche la componente ossea. Come risultato della malattia compaiono problemi con i denti e i tessuti orali.
Cause
Le cause della disbiosi orale sono varie. Possono essere sia esterni che interni.
Tra i principali ricordiamo:
- Patologie gastrointestinali. Quando il funzionamento degli organi dell'apparato digerente viene interrotto, i processi metabolici vengono interrotti. Le sostanze benefiche non possono essere assorbite normalmente, di conseguenza il corpo è impoverito e nella bocca ci sono più batteri dannosi che benefici.
- Risciacqui della bocca. Tali prodotti per l'igiene contengono spesso alcol e sostanze antisettiche; dopo l'uso, la mucosa orale si secca eccessivamente e la sua struttura viene distrutta.
- Cattive abitudini. Quando si abusa di alcol o alcol, il funzionamento delle ghiandole viene interrotto, causando la secchezza della bocca, ma può verificarsi un aumento della secrezione di saliva, che porta anche alla disbiosi e ad un cambiamento nella flora orale.
- Deterioramento del sistema immunitario. Non appena inizia il declino, il corpo umano diventa suscettibile alle infezioni da batteri e microbi, che causano la disbiosi.
- Malattie croniche. Senza trattamento di alcuna patologia, entra in una fase cronica, l'infiammazione costante provoca interruzioni nel funzionamento di altri organi e dei tessuti vicini.
- Dieta squilibrata. La mancanza di nutrienti che una persona riceve dal cibo provoca il deterioramento della flora orale. La causa potrebbe essere una cattiva alimentazione, ma la disbiosi spesso appare quando si usano farmaci potenti.
- Infezioni intestinali o gravi avvelenamenti del corpo.
- Infiammazione del tratto gastrointestinale.
- Alimento dietetico a basso contenuto di proteine e vitamine.
- Reazione allergica.
- Uso di farmaci ormonali e steroidi.
Per capire come si manifesta la disbiosi in bocca, sarà necessario conoscere i sintomi caratteristici della malattia negli adulti e nei bambini.
Quadro clinico
La comparsa di alcuni segni caratteristici della disbiosi orale può manifestarsi in modo diverso in ogni persona.
L'intensità dipende dalla gravità della malattia e dallo stadio della sua progressione. Nella pratica medica, ci sono 4 stadi della malattia, per i quali i sintomi differiscono:
- Latente – la malattia procede quasi inosservata, a causa della comparsa di un solo tipo di microbo, non ci sono sintomi pronunciati.
- Sottocompensato: il numero di batteri benefici è significativamente ridotto, ma i sintomi non compaiono. Nella bocca appare un ambiente patogeno e la disbiosi orale è evidente agli altri.
- Scompensato: oltre ai sintomi gravi, i funghi iniziano a formarsi in bocca. Ciò può essere determinato dall'odore sgradevole della cavità orale, dopo un po 'compare un cambiamento nel gusto abituale e una sensazione di bruciore. Tali sintomi sono causati da un funzionamento compromesso delle ghiandole salivari.
Nello stato più avanzato e nel decorso grave della malattia, le persone iniziano a sviluppare i seguenti segni:
- La mucosa e le gengive si infiammano.
- Sulla lingua e sulle labbra appare un rivestimento caratteristico.
- Appariranno ulcere e danni, vesciche sulla mucosa.
- La temperatura corporea aumenta.
- Mi fa male la lingua.
- La pelle del viso si secca, soprattutto nella zona nasolabiale.
- Sono presenti tasche e desquamazione agli angoli della bocca.
Quando compaiono i primi sintomi, è necessario consultare immediatamente un medico e farsi diagnosticare per evitare conseguenze e complicazioni gravi.
Diagnosi
Per fare una diagnosi corretta, sarà necessario sottoporsi ad alcuni test ed esami, oltre a identificare tutti i possibili segni della malattia. Tra i principali metodi di ricerca ricordiamo:
- Test della saliva o raschiamento dei denti per determinare l'entità dell'infezione della bocca da parte di organismi patogeni.
- I medici eseguono il test dell’ureasi, che aiuta a diagnosticare con precisione la disbiosi.
- Analisi mediante colorazione di Gram e striscio orale. Tale studio consente di determinare in termini numerici quanti batteri dannosi e benefici sono presenti. Come risultato delle informazioni ottenute, viene determinato uno squilibrio.
Dopo l'esame, il medico può determinare la gravità e lo stadio della lesione e prescrivere anche un trattamento corretto ed efficace.
Fasi della disbiosi
La disbiosi orale è una malattia ben nota che, senza un trattamento adeguato e tempestivo, può portare alla perdita dei denti e ad altre complicazioni.
Il decorso della malattia è determinato dalle fasi, la malattia stessa passa lentamente e per lungo tempo. Si distinguono le seguenti fasi:
- Compensazione – la malattia sta appena cominciando ad apparire, non ci sono ancora molti batteri patogeni. Il corpo e il sistema immunitario possono far fronte al problema da soli. Se il sistema immunitario è forte, in questa fase la malattia scompare da sola, l'unico segno è la comparsa di un odore sgradevole.
- Sottocompensazione: le difese del corpo funzionano male, il numero di batteri aumenta, una persona avverte una sensazione di bruciore in bocca, secchezza della mucosa, appare un rivestimento sulla lingua e un odore.
- Scompenso: il sistema immunitario non riesce a far fronte al suo lavoro, fallisce completamente e i batteri colpiscono la maggior parte della bocca. Tutti i sintomi diventano gravi, i nutrienti non possono essere assorbiti normalmente e la bocca puzza di marcio. Gli organismi patogeni possono infettare la gola, motivo per cui si sviluppa la disbiosi della gola.
Nella medicina moderna ci sono molti farmaci che combattono efficacemente il problema. Puoi anche utilizzare rimedi popolari che possono ripristinare rapidamente la flora benefica uccidendo gli organismi patogeni.
Prima di utilizzare le ricette della medicina tradizionale, dovresti assolutamente consultare un medico.
Trattamento
Sulla base dei dati della ricerca e del tipo di agente patogeno, il trattamento può includere le seguenti misure:
- Igienizzazione del cavo orale. In questo caso sarà necessario effettuare una serie di interventi odontoiatrici, rimuovere completamente i calcoli dai denti, riempire tutti i denti danneggiati e trattare la mucosa e le gengive.
- Uso di antisettici. Tali agenti possono uccidere i batteri patogeni.
- Assunzione di immunostimolanti. Farmaci di questo tipo rafforzano il sistema immunitario e proteggono il corpo, dando forza per combattere la malattia.
- Assunzione di probiotici. I prodotti possono normalizzare l'equilibrio dei batteri, ripristinando la flora benefica.
- Vitamine. Sono necessari in caso di carenza di nutrienti, nonché come terapia rinforzante generale. La giusta scelta dei farmaci può ripristinare le cellule danneggiate e rafforzare i denti.
- Farmaci antifungini e antibatterici. Questo trattamento viene utilizzato per la disbiosi grave; i medici cercano di non utilizzare farmaci potenti per il trattamento.
Oltre ad utilizzare le misure descritte, il paziente dovrà attenersi ad alcune regole, che includono:
- Abbandonare le cattive abitudini.
- Adeguamento della nutrizione; dovrebbero esserci più alimenti vegetali nel menu giornaliero.
- Dopo aver mangiato, dovresti lavarti costantemente i denti e sciacquarti per rimuovere i residui di cibo.
Il corso del trattamento dipende direttamente dallo stadio della patologia e dai processi infiammatori. Il periodo di trattamento approssimativo è di 2-4 settimane.
Medicinali
Spesso per il trattamento vengono utilizzati 2 principali gruppi farmacologici di farmaci: probiotici e prebiotici.
Tali farmaci sono utilizzati per qualsiasi stadio della patologia:
- I probiotici includono molti batteri per normalizzare la flora e anche prevenire lo sviluppo di batteri patogeni. I medici prescrivono Lactobacterin, Acylact e altri farmaci. Il trattamento con loro può durare da diverse settimane a diversi mesi.
- I prebiotici consentono di regolare l'equilibrio del pH e anche di creare le condizioni nella cavità orale per la comparsa di una flora benefica. Si consiglia di utilizzare Hilak Forte, Duphalac. Devi bere tali rimedi per 2-3 settimane.
I rimedi popolari possono essere utilizzati in aggiunta alla terapia farmacologica o come farmaci autonomi.
Rimedi popolari
Molte ricette della medicina tradizionale possono curare la malattia; tali ricette sono state utilizzate per molti anni, hanno dimostrato la loro efficacia e vengono utilizzate attivamente fino ad oggi.
Tra i migliori mezzi ci sono:
- Yogurt. Per il trattamento, dovresti usare solo rimedi casalinghi. Per prepararlo bisogna far bollire un litro di latte e metterci dentro del pane nero secco. Questo prodotto viene lasciato in un luogo caldo per un giorno, dopodiché puoi bere lo yogurt preparato. La disbatteriosi inizia a scomparire entro una settimana.
- Fragole. Questa pianta migliora la secrezione della saliva, grazie alla quale in bocca appare una flora benefica, che può moltiplicarsi rapidamente e uccidere i batteri nocivi. Per il trattamento, è necessario utilizzare un bicchiere di frutti di bosco al giorno prima dei pasti.
- Decotto di potentilla. Il componente ha molte sostanze utili nella sua composizione, ha un effetto sedativo e allevia i processi infiammatori. Per le sue proprietà, viene spesso utilizzato per la disbatteriosi. Per cucinare è sufficiente 1 cucchiaio. aggiungere alle piante 500 ml di acqua bollente e cuocere il medicinale per mezz'ora. Bere 2 volte al giorno.
È molto importante non utilizzare da soli i rimedi descritti. Possono essere assunti solo previa consultazione con un medico.
Altrimenti il problema potrebbe non essere risolto, ma solo peggiorare.
Complicazioni
Se la disbiosi orale non viene trattata, i denti di una persona si deteriorano gradualmente, compaiono carie, pulpite e cisti.
Dopo un po ', iniziano a svilupparsi la stomatite e la gengivite. Le gengive non possono svolgere le funzioni di base, i meccanismi protettivi scompaiono, iniziano il sanguinamento e la candidosi.
I problemi descritti causano la perdita dei denti. Oltre all'infiammazione in bocca, gli organismi patogeni possono migrare in altre cavità:
- Rinofaringe.
Il trasferimento di batteri in altre parti porta allo sviluppo di malattie d'organo. È possibile evitare la comparsa della disbatteriosi se si seguono le regole di prevenzione.
Per fare ciò, è sufficiente monitorare le condizioni del cavo orale, ma non è sufficiente lavarsi semplicemente i denti 2 volte al giorno; la cura comporta azioni complesse:
- Prepara correttamente i tuoi pasti quotidiani e cerca di non mangiare cibi che possono irritare e distruggere le proprietà protettive della mucosa.
- Tutte le malattie degli organi, le infiammazioni e altri disturbi del sistema immunitario devono essere trattati in modo tempestivo e non devono essere avviati processi patologici.
- Di tanto in tanto si consiglia di assumere vitamine, è meglio farlo in autunno e in primavera, quando il corpo non ha abbastanza vitamine.
- Cerca di eliminare completamente le cattive abitudini.
Utilizzando semplici regole, puoi dimenticare la disbiosi dentale, preservare la bellezza dei denti e della bocca e rimanere in salute.