Sintomi di problemi cardiaci nei neonati. Cause di soffi al cuore in un neonato. Metodi di intervento medico. Rilevazione di malattie cardiache in un neonato
La mortalità infantile è spesso associata a difetti cardiaci e patologie del sistema cardiovascolare non rilevati e non trattati. Molto spesso, le madri, non i medici, diventano i colpevoli inconsapevoli. L'ignoranza della fisiologia e la banale disattenzione ai cambiamenti nelle condizioni di tuo figlio giocano qui uno scherzo crudele.
Molte morti avrebbero potuto essere evitate. Ciò è dovuto al fatto che le malattie rilevate in tempo sono raramente fatali e sono abbastanza curabili. Come identificare in modo indipendente i sintomi che possono essere segni di malattia cardiaca in un bambino?
Sintomi d'allarme
I segni esterni della malattia sono così evidenti che è difficile non notarli. Il primo sintomo è una colorazione bluastra del triangolo nasolabiale o della zona intorno agli occhi. Il tono generale della pelle può anche essere bluastro. Ciò è dovuto alla scarsa saturazione di ossigeno nel sangue, alla diminuzione dei livelli di emoglobina e al peggioramento del deflusso venoso.
A causa del ristagno del sangue e della carenza di ossigeno, si verifica una mancanza di respiro compensatoria. Tale mancanza di respiro nelle fasi iniziali della malattia si verifica dopo il normale gioco o esercizio fisico; nelle patologie più gravi si osserva dopo aver mangiato, in bagno, anche in posizione sdraiata. Insieme alla mancanza di respiro, appare l'affaticamento che non è associato a un esercizio fisico adeguato. Il bambino potrebbe rifiutarsi di mangiare a causa della debolezza. La mancanza di respiro può trasformarsi in tosse causata dall'asma cardiaco. Questo tipo di asma è associato al ristagno di sangue nei polmoni.
La tachicardia si verifica come risposta del cuore all'incapacità di svolgere normalmente le sue funzioni. A causa della frequenza delle contrazioni, il cuore cerca di muovere più sangue e garantire una corretta circolazione sanguigna. Allo stesso tempo, la madre osserva un battito cardiaco molto rapido e un aumento patologico del polso nel bambino. Una circolazione sanguigna insufficiente non può produrre un metabolismo completo, i liquidi e gli elettroliti vengono trattenuti e si verifica la sindrome dell'edema. La mamma potrebbe notare che i piedi del bambino non entrano nelle scarpe normali o che il viso del bambino è molto gonfio. Può verificarsi gonfiore sotto gli occhi. Il rallentamento del flusso sanguigno è anche associato ad una diminuzione della temperatura corporea nei bambini con patologie cardiache, poiché il sangue caldo non ha il tempo di raggiungere le estremità nel periodo di tempo richiesto.
I principali segni che possono indicare una patologia cardiaca:
- dispnea; tachicardia; svenimento; stanchezza patologica; colorazione bluastra della pelle; dolore al cuore, scapola, braccio sinistro; gonfiore del viso e degli arti; ipotermia persistente (bassa temperatura corporea); sudorazione; sete costante; lingua rosso vivo; palme e piedi freddi.
Azioni ragionevoli dei genitori
Se inizi a manifestare i sintomi sopra elencati, è necessario fissare un appuntamento con un cardiologo. Ascolterà il cuore e determinerà se il bambino ha bisogno di ulteriori test (ECG, ecografia del cuore, ECHCG, radiografia). Aspettarsi che i sintomi scompaiano da soli e che non si tratti di una malattia grave può portare a conseguenze disastrose. Un bambino irrequieto che rifiuta di allattare e ha un triangolo nasolabiale bluastro non dovrebbe essere lasciato senza un aiuto qualificato, perché la sua vita può essere salvata. E la ragazza che crolla dopo una normale partita a pallone non è da biasimare per il fatto che ha un mal di cuore e sua madre non ha il tempo di mostrarla dal dottore.
Sintomi dello sviluppo di malattie cardiache nei bambini
 La malattia cardiaca è una malattia caratterizzata da ridotta attività cardiaca dovuta a cambiamenti patologici nei vasi, nelle pareti dell'organo, nei suoi setti e nelle valvole. Come risultato dello sviluppo del difetto, il flusso sanguigno nel cuore stesso, così come nella circolazione sistemica e polmonare, si deteriora.
La malattia cardiaca è una malattia caratterizzata da ridotta attività cardiaca dovuta a cambiamenti patologici nei vasi, nelle pareti dell'organo, nei suoi setti e nelle valvole. Come risultato dello sviluppo del difetto, il flusso sanguigno nel cuore stesso, così come nella circolazione sistemica e polmonare, si deteriora.
Le anomalie congenite più comuni si riscontrano in 5-10 neonati su 1000. I difetti cardiaci acquisiti nei bambini vengono diagnosticati meno frequentemente. Di norma, anche le anomalie dell'attività cardiaca riscontrate nell'adolescenza hanno un'origine congenita, solo che la malattia non si è manifestata immediatamente, ma solo anni dopo.
I cambiamenti anormali che si verificano durante il periodo di sviluppo intrauterino del feto sono associati agli effetti avversi di fattori ambientali e alla presenza di predisposizione ereditaria. I difetti cardiaci congeniti nei bambini si manifestano con danni alle pareti del miocardio e alle arterie e vene adiacenti. Tali patologie anormali diventano molto spesso cause di mortalità tra i bambini causate da difetti dello sviluppo.
Segni di malattia
I sintomi delle malattie cardiache nei bambini possono manifestarsi in modi diversi, poiché la loro natura dipende dalla gravità della patologia e dal suo tipo. A volte la malattia progredisce in modo asintomatico per molti anni o comincia a destare preoccupazione già nelle prime fasi della vita.
Tutti i segni di anomalie cardiache congenite possono essere classificati in diversi gruppi.
Sindrome cardiaca. È caratterizzato dai seguenti fenomeni:
- disfunzione cardiaca;
- sensazioni dolorose al petto;
- aumento della frequenza cardiaca;
- pelle pallida;
- cambiamenti nelle mucose (cianosi).
Sindrome da insufficienza cardiaca. La condizione è espressa dai seguenti sintomi:
- attacchi di tachicardia;
- dispnea;
- cianosi delle mucose e della pelle.
Sindrome da ipossia cronica. I sintomi delle malattie cardiache nei bambini spesso si manifestano come anomalie dello sviluppo, come:
- scarso sviluppo fisico;
- ritardo mentale;
- cambiamento nelle falangi estreme delle dita (ispessimento);
- deformazione delle lamine ungueali.
Sindrome da stress respiratorio. Con una funzione cardiaca complicata nei neonati e nei bambini più grandi, la respirazione è compromessa, che si manifesta con segni caratteristici:
- dispnea;
- guasti alla pressione del polso (accelerazione e decelerazione);
- trattenimento periodico del respiro;
- retrazione sistolica del torace;
- ottusità dei suoni cardiaci.
 Alcuni segni di malattie cardiache nei bambini sono difficili da notare ad occhio nudo, soprattutto quando i bambini stessi non possono ancora esprimere lamentele riguardo al disagio o al dolore. Ecco perché gli esperti nel campo della cardiologia pediatrica raccomandano ai genitori di prestare attenzione a tali cambiamenti nel comportamento e nelle condizioni del neonato, come:
Alcuni segni di malattie cardiache nei bambini sono difficili da notare ad occhio nudo, soprattutto quando i bambini stessi non possono ancora esprimere lamentele riguardo al disagio o al dolore. Ecco perché gli esperti nel campo della cardiologia pediatrica raccomandano ai genitori di prestare attenzione a tali cambiamenti nel comportamento e nelle condizioni del neonato, come:
- pianti e urla frequenti e senza causa del bambino, che causano sudore freddo sulla fronte e colorazione bluastra della pelle del viso;
- accelerazione o decelerazione del battito cardiaco;
- gonfiore delle braccia e delle gambe;
- pallore blu o pronunciato sopra il labbro superiore, sulle dita e sui piedi del bambino;
- espressione di ansia quando si applica al seno, riluttanza del bambino a nutrirsi, suzione debole;
- cattiva digestione del cibo, rigurgito regolare e lento aumento di peso;
- costante mancanza di respiro, frequenti attacchi di respiro rapido, accompagnati da colorazione blu della pelle del viso e degli arti.
I bambini più grandi con lo sviluppo del difetto possono lamentare dolore al petto sul lato sinistro, nella zona in cui si trova il cuore. Spesso soffrono anche di mancanza di respiro sia durante l'attività fisica che a riposo. È importante non ignorare tali segni in un bambino e, senza indugio, cercare l'aiuto di un medico. Lo specialista effettuerà un esame e un esame, farà una diagnosi e fornirà le raccomandazioni necessarie su ulteriori azioni.
Classificazione dei difetti cardiaci
Quando si considerano i tipi di patologie anormali nei bambini, vale la pena distinguere due gruppi: difetti blu e bianchi. Ogni gruppo ha le sue caratteristiche. I difetti cardiaci blu si riscontrano nei bambini nelle prime fasi della vita. Nel caso di questa malattia, si verifica una secrezione da destra a sinistra, a seguito della quale il sangue arterioso si mescola con il sangue venoso. La malattia si manifesta con attacchi improvvisi di fenomeni quali mancanza di respiro, agitazione nervosa, pelle bluastra e in alcuni casi anche perdita di coscienza.
Con lo sviluppo di difetti del cuore bianco, il sangue non si mescola, poiché si verifica uno shunt sinistro-destro. Un sintomo distintivo delle patologie di questo gruppo è lo scarso sviluppo della parte inferiore del corpo nei bambini. Di norma, l'anomalia viene rilevata già nell'adolescenza.
Reumatismi: quando un bambino soffre
I reumatismi sono una malattia infiammatoria sistemica del tessuto connettivo con possibili danni al cuore. Questa malattia non colpisce solo gli adulti. Anche i reumatismi nei bambini sono comuni. Più di due terzi dei casi si osservano nei bambini dai dieci ai quindici anni, circa il venti per cento dei casi da uno a cinque anni, nei bambini più piccoli i reumatismi si verificano molto raramente.

3 forme di reumatismi
Il concetto di reumatismi comprende tre forme di malattia: articolare, cardiaca e nervosa. Ognuno di loro ha le sue caratteristiche e, di conseguenza, i suoi sintomi.
Forma articolare
Quindi, se vengono rilevati segni della malattia nell'area articolare, allora ti trovi di fronte a una forma articolare di reumatismi in un bambino. Le cause della malattia in questo caso sono spesso varie infezioni. Ad esempio, i reumatismi infantili possono iniziare a causa del mal di gola, nel qual caso l’infezione colpisce le tonsille del bambino. Puoi vedere come ciò accade nella foto. Oppure la causa dei reumatismi nei bambini può essere una malattia come la scarlattina. Ma in ogni caso, le vere cause della malattia non risiedono nell'agente patogeno stesso, ma nella ristrutturazione allergica del corpo, in cui i reumatismi sono causati dagli streptococchi. In parte, le ragioni potrebbero risiedere anche nella semplice ipotermia.
I sintomi della malattia sono dolore alle articolazioni delle gambe, molto spesso alle ginocchia e alle caviglie. Il bambino avverte anche un aumento della temperatura e un gonfiore delle zone interessate delle gambe. Di solito, il dolore si sposta da una parte del corpo all'altra, da un'articolazione all'altra e raramente appare nell'area delle stesse articolazioni per più di una settimana; molto spesso, il dolore in un punto dura da due a tre giorni. In alcuni casi il bambino non ha febbre e non è presente gonfiore nelle zone colpite. Ma ci sono lamentele di dolore alle articolazioni delle braccia o delle gambe. Questi sono anche segni di reumatismi. Il dolore può scomparire abbastanza rapidamente, ma esiste il pericolo di danni al cuore. È molto importante riconoscere i sintomi della malattia in tempo e iniziare il trattamento delle articolazioni per proteggere il bambino dalle gravi manifestazioni di reumatismi, soprattutto da quelle che colpiscono il cuore.
A forma di cuore
Un'altra forma della malattia è cardiaca. In questo caso, i reumatismi comportano il rischio di malattia della valvola cardiaca. I sintomi in questa situazione sono diversi. Innanzitutto toccano il cuore. Il bambino non lamenta dolori alle articolazioni delle braccia o delle gambe. I segni in questo caso sono affaticamento durante la corsa e battito cardiaco accelerato. È necessario consultare urgentemente un medico per un esame e una diagnosi accurata. Una visita ritardata dal medico può essere pericolosa per il cuore. I reumatismi sono una malattia pericolosa con cui non si dovrebbe scherzare.
Forma nervosa
Se i reumatismi si verificano con la partecipazione del sistema nervoso, il bambino sviluppa prima disturbi mentali - ciò può includere eccessiva eccitabilità e irritabilità, il bambino spesso piange senza motivo. I muscoli del viso, delle braccia o delle gambe potrebbero iniziare a contrarsi. Se si osservano questi sintomi e segni, il bambino deve essere portato immediatamente dal medico. Questa forma della malattia può portare a paralisi o problemi di linguaggio. Questo tipo di reumatismi è anche chiamato corea e molto spesso non si osserva negli adulti, ma nei bambini e negli adolescenti. Inoltre, le ragazze ne sono sensibili molto più spesso dei ragazzi.
Prevenzione dei reumatismi nei bambini
La prevenzione dei reumatismi nei bambini è una componente importante della lotta contro questa malattia. Per prevenire i reumatismi, è necessario che il corpo non si raffreddi eccessivamente, è importante mantenere i piedi caldi e il corpo del bambino deve ricevere abbastanza vitamine e minerali. Una corretta alimentazione è importante. Dovresti monitorare attentamente l'igiene del cavo orale e delle tonsille, poiché è attraverso queste vie che l'infezione può entrare nel corpo.
È necessario sostenere l’immunità del bambino per evitare malattie comuni come mal di gola o raffreddore. L'indurimento è perfetto per mantenere l'immunità, si consiglia inoltre di assumere complessi multivitaminici creati appositamente per i bambini, poiché hanno particolarmente bisogno di sostanze utili a causa della loro crescita. In presenza di immunodeficienza vengono utilizzati farmaci immunostimolanti. Ma quando si sceglie questo farmaco, è necessario consultare un medico.

Quando si manifestano vari segni di malattie infiammatorie, il bambino ha bisogno di riposo a letto e di ingestione di grandi quantità di liquidi per rimuovere il più presto possibile i microbi che hanno causato l’infiammazione dal corpo del bambino. Dovresti anche visitare periodicamente uno specialista per controllare la funzionalità cardiaca. La prevenzione dei reumatismi nei bambini aiuterà a ridurre significativamente la percentuale di casi.
Trattamento dei reumatismi infantili
Con i reumatismi, è molto importante notare i segni della malattia in tempo, fare una diagnosi accurata e iniziare il trattamento. La diagnosi tempestiva dei reumatismi nei bambini è molto importante. I reumatismi, soprattutto nei bambini, sono una malattia per la quale l'automedicazione è inappropriata, quindi uno specialista dovrebbe prendersi cura della salute dei bambini.
Se stiamo parlando di una diagnosi come i reumatismi, il bambino malato deve essere curato in ospedale con un rigoroso riposo a letto. In genere questa fase dura una o due settimane. La fase successiva, che dura circa due o tre settimane, è lo stesso riposo a letto, ma in una versione meno rigorosa. Ad esempio, un bambino può partecipare a giochi da tavolo e fare esercizi di respirazione.
Dopo di che il paziente viene trasferito a un regime con visite alla sala da pranzo e al bagno. Quando si curano i reumatismi, è necessaria una dieta contenente tutte le vitamine e i minerali necessari, compreso il sale di potassio. Si consiglia di assumere il cibo più volte al giorno in piccole porzioni. I cibi salati e quelli difficili da digerire dovrebbero essere esclusi dalla dieta.
Se i reumatismi assumono una forma nervosa, è imperativo tenere conto del fatto che il paziente ha bisogno di riposo completo, quindi è bene che venga tenuto in una stanza separata. Sono indicati bagni caldi rilassanti. Bevande come caffè e cacao dovrebbero essere escluse dalla dieta, poiché possono influenzare negativamente il sistema nervoso del bambino.
Rimedi popolari per il trattamento dei reumatismi infantili
Tra i rimedi popolari ci sono quelli che possono migliorare la condizione delle articolazioni nei reumatismi infantili. Naturalmente, il trattamento dei bambini dovrebbe essere effettuato previa consultazione di un medico.
Per le malattie delle articolazioni delle gambe è utile mangiare frutti di bosco, come mirtilli, mirtilli rossi e mirtilli rossi. È anche bene includere l'anguria nella dieta di tuo figlio. Prima di colazione, mescola il succo spremuto del limone con acqua calda e dagli da bere al tuo bambino. Un prodotto sano come il miele è altamente raccomandato. Può essere miscelato con succo di mirtillo rosso o mirtillo rosso.
Per i dolori alle articolazioni delle gambe, fare degli impacchi con la polpa di patate (per fare questo, grattugiare le patate fresche). La foto mostra come eseguire questa procedura. Le foglie di pioppo tremulo sono adatte anche per gli impacchi. Le foglie fresche devono essere prima cotte a vapore. Per preparare pediluvi medicinali che aiutano a superare i reumatismi, puoi utilizzare foglie di ribes nero o un decotto di germogli di pino. Un altro rimedio disponibile in estate è un decotto di foglie di ribes nero, che bisogna bere mezzo bicchiere tre volte al giorno.
Allo stato attuale, la situazione con un problema come i reumatismi nei bambini sta migliorando. L'incidenza delle manifestazioni gravi di questa malattia è diventata molto meno frequente e il numero dei decessi è diminuito in modo significativo. Ciò è dovuto alla costante lotta contro le infezioni da streptococco.
I genitori devono sempre ricordare che l'indurimento, l'assunzione di complessi vitaminici e il sostegno dell'immunità dei bambini sono i componenti principali della prevenzione di malattie come i reumatismi e altre malattie gravi nei bambini. Auguriamo salute a te e al tuo bambino con tutto il cuore!
Le malattie cardiache sono molto comuni non solo negli adulti, ma anche nei bambini di tutte le età. Possono essere rilevati in un neonato, un bambino, uno scolaro e un adolescente. Una delle manifestazioni di tali malattie è un cuore ingrossato, chiamato anche cardiomegalia.
Cos'è questo
Un cuore ingrossato in un bambino viene diagnosticato in base ai cambiamenti nelle sue dimensioni e forma. Allo stesso tempo, il cuore di un bambino può allargarsi, sia una camera del cuore che l’intero cuore contemporaneamente. Inoltre il suo aumento può avvenire sia per la dilatazione delle camere, in cui le pareti rimangono sottili, sia per l'ispessimento delle pareti, che si chiama ipertrofia.

Cause
Le seguenti patologie possono portare ad un ingrossamento e all'espansione del cuore in un bambino:
- Difetto cardiaco congenito. Un cuore ingrossato è causato da difetti come il dotto arterioso pervio, l'anomalia di Ebstein, la stenosi aortica, la tetralogia di Fallot, la stenosi polmonare, il difetto del setto interatriale e altri.
- Difetto acquisito causato da endocardite batterica o reumatismi. A causa dell'infiammazione del rivestimento interno del cuore, le valvole vengono danneggiate, il che porta a problemi nel funzionamento del cuore. La malattia si manifesta con febbre, debolezza, rumori anomali e altri sintomi.
- Miocardite. Questa malattia abbastanza comune è un'infiammazione del muscolo cardiaco causata da virus, batteri o altri agenti patogeni.
- Cardiomiopatia. Si tratta di una lesione del cuore geneticamente determinata, nella quale può verificarsi un ispessimento delle sue pareti (questa cardiomiopatia è detta ipertrofica) o un'espansione delle cavità con assottigliamento delle pareti (questa è una manifestazione di cardiomiopatia dilatativa).
- Chirurgia cardiaca. Nel 20-40% dei bambini sottoposti a tale intervento, la sindrome da cardiotomia può svilupparsi 2-3 settimane dopo l'intervento. La patologia si manifesta con grave debolezza, febbre, dolore toracico, problemi respiratori e soffi cardiaci.
- Processo oncologico nel cuore o lo sviluppo di un tumore benigno nei tessuti del cuore.
- Motivi extracardiaci ad esempio sarcoidosi, amiloidosi, ipertiroidismo, lupus, toxoplasmosi, collagenosi, assunzione di alcuni farmaci, digiuno.

Sintomi
Le manifestazioni cliniche della cardiomegalia sono associate a disturbi nel funzionamento del cuore e alla malattia che ha provocato l'ingrossamento di questo organo. I sintomi di insufficienza cardiaca sono più comuni nei bambini. Nelle fasi iniziali, il bambino non tollera bene l'attività fisica, sviluppa mancanza di respiro e debolezza, lamentele di dolore cardiaco e aumento dell'affaticamento. Con una grave malattia cardiaca, in cui aumenta di dimensioni, il bambino presenterà i seguenti sintomi:
- Aumento della frequenza cardiaca.
- Aumento di peso insufficiente.
- Sviluppo lento.
- Pelle pallida o cianosi.
- Gonfiore delle vene del collo.
- Aumento delle dimensioni del fegato.
- Edema.
- Frequenti malattie polmonari.
- Mancanza di respiro e tosse.
- Diminuzione della pressione sanguigna.
- Battito cardiaco irregolare.

Diagnostica
Un pediatra può sospettare un ingrossamento del cuore del bambino dopo aver esaminato il bambino, perché durante l'esame il medico deve valutare come appare il torace, se è simmetrico, se ci sono aree convesse o appiattite su di esso, se è ingrossato o è cambiato forma. Successivamente, lo specialista palpa il torace, cercando i punti di pulsazione e valutando se si trovano in luoghi caratteristici. Inoltre, nella diagnosi vengono utilizzate la maschiatura e l'auscultazione.
Avendo identificato cambiamenti allarmanti, il bambino viene indirizzato a:
- Raggi X. Nella maggior parte dei casi, è la radiografia che mostra che il cuore è ingrandito, perché con tale patologia la sua area oscurata diventa più grande.
- Ecocardiografia. Questo esame confermerà la presenza di difetti cardiaci che potrebbero causarne l'ingrossamento.
- Elettrocardiografia. L'esame confermerà la presenza di ipertrofia nel cuore.
- Biopsia del tessuto cardiaco. Questa analisi consente di vedere i cambiamenti all'interno del miocardio.
L'obiettivo di tutti gli esami sarà quello di determinare la causa dell'ingrossamento del cuore, nonché di escludere condizioni che potrebbero "mascherarsi" da cardiomegalia, ad esempio, liquido in eccesso nel pericardio o nella cavità pleurica.

Cosa fare
Se a un bambino viene diagnosticato un aumento delle dimensioni del cuore, dovresti andare con il bambino da un cardiologo e sottoporsi agli esami di laboratorio e strumentali necessari. Solo dopo aver identificato la causa della cardiomegalia sarà possibile effettuare una diagnosi corretta, dopodiché il trattamento per i bambini con cuore ingrossato dovrà essere selezionato da un cardiologo.
A seconda della causa della cardiomegalia, al bambino possono essere prescritti farmaci antiaritmici, agenti antivirali o antimicrobici, farmaci antinfiammatori, diuretici, glicosidi e altri farmaci. In alcuni casi, come i difetti congeniti, si consiglia il trattamento chirurgico. Nei casi più gravi è necessario ricorrere al trapianto di organi.

Per informazioni su cosa fare se hai dolore al cuore, consulta il programma del Dr. Komarovsky.
Pianificare una gravidanza è un momento emozionante nella vita di molte donne, ma a volte, anche se sei costantemente visitata dai medici, un bambino può nascere con varie malattie. Le cardiopatie congenite nei neonati non sono ormai rare. Nessuno ne è immune. Possono esserci molte ragioni per cui un bambino sviluppa una cardiopatia congenita e non è sempre possibile identificarle.
La cardiopatia congenita è il nome di una malattia caratterizzata dallo sviluppo di difetti anatomici nelle valvole, nelle connessioni vascolari o in qualsiasi altra parte del cuore che si sviluppano nell'utero.
Attualmente, nella pratica medica esistono un gran numero di varietà della malattia. Sono le cardiopatie congenite la causa più comune di morte nei neonati di età inferiore a un anno. Il rilevamento tempestivo dei problemi cardiaci può salvare la vita del bambino.
Perché si sviluppa la patologia?
I difetti cardiaci nei neonati possono essere causati da vari fattori. La maggior parte di essi non può essere influenzata nemmeno con l'aiuto della medicina.
Perché si sviluppano malattie cardiache congenite nei neonati?
- Mutazioni cromosomiche a livello genetico come causa di difetti cardiaci nei neonati.
- Malattie infettive nelle donne durante la gravidanza (rosolia, toxoplasmosi, influenza e molte altre). Possono causare danni particolari se una donna si ammala nel primo trimestre, quando si sono formati tutti gli organi dell'embrione.
- Malattie croniche come diabete, lupus e altre.
- In rari casi, la causa è l’età dei genitori.
- Vivere in un ambiente ecologico sfavorevole.
- Utilizzo di farmaci senza il permesso del medico.
- Cattive abitudini (alcol, fumo, droghe).
- Disagio psicologico di una donna incinta. Se una donna ha avuto aborti spontanei o una gravidanza congelata, nelle gravidanze successive potrebbe essere costantemente stressata da questa esperienza.
- Eredità. L’ereditarietà gioca un ruolo importante nello sviluppo delle malattie cardiache nei bambini. Se in famiglia ci sono persone che soffrono di una malattia simile, allora il bambino potrebbe nascere con la patologia.
Le cause e le conseguenze della patologia cardiaca in ogni singolo bambino possono essere varie.
Classificazione
La classificazione nella pratica medica delle malattie cardiache in un neonato è divisa in 3 categorie.
- Trasposizione (le vene si spostano al posto delle arterie e viceversa).
- Tetralogia di Fallot (allargamento patologico del ventricolo destro dovuto allo spostamento dell'aorta verso destra).
- Atresia (il lume dell'arteria polmonare in questo caso diventa troppo cresciuto).

- Patologia del setto, che si trova tra gli atri.
- Patologia del setto tra i ventricoli del cuore in un neonato.
- Un altro tipo di cardiopatia congenita è la stenosi (valvola aortica troppo stretta o troppo larga).
- Insufficienza di una delle valvole.
Qualsiasi bambino può nascere con dei difetti; l'importante è individuarli in tempo e iniziare la terapia. La classificazione della patologia varia a seconda dei sintomi.
Con quali segni si può identificare la malattia?
Un difetto cardiaco in un bambino può essere notato da vari sintomi.
Sintomi di patologia in un bambino:
- Il primo sintomo è un soffio al cuore. Ma spesso non è possibile rilevarli subito dopo la nascita.
- Il bambino ha una colorazione dolorosa della pelle e delle mucose (il più delle volte è bluastra o pallida).
- Letargia, inattività, quando cerca di allattare il bambino, rifiuta.
- A causa della mancanza di ossigeno nel corpo, la pelle del viso e del corpo può diventare blu.
- Il bambino piange e urla costantemente.
- La frequenza cardiaca è aumentata.
- La pelle è secca, le estremità del bambino sono fredde.
- Aritmia.
- Potrebbe esserci gonfiore nell'area del cuore.
- La comparsa di mancanza di respiro, anche se il bambino non è attivo.
I segni del difetto variano a seconda del tipo di patologia.

Se un difetto cardiaco congenito non può essere rilevato prima dell'età di un anno, può essere riconosciuto in seguito se il bambino si stanca rapidamente, non impara bene il materiale scolastico e dopo aver praticato sport la pelle acquisisce una tinta blu. Pertanto, è meglio se viene rilevata una malattia cardiaca congenita in un bambino di un anno.
Cosa fare se a un bambino viene diagnosticata una cardiopatia congenita?
Molto spesso, nella pratica medica, i difetti cardiaci nei bambini possono essere identificati durante la gravidanza durante l'ecografia. Se la diagnosi è confermata, il medico preparerà la donna a questa notizia. Il parto avviene sotto controllo speciale e, molto spesso, l'operazione viene eseguita subito dopo la nascita, se la patologia non è grave, se possibile.
Se si sospetta un difetto cardiaco congenito in un bambino, gli vengono prescritti una serie di test ed esami per verificare con precisione la diagnosi. Dopodiché, se i sospetti del medico saranno confermati, al bambino verrà prescritto un trattamento. Con questi bambini devi essere costantemente in allerta, monitorare il loro benessere e visitare regolarmente il medico.
La diagnosi e il trattamento tempestivi consentiranno al bambino di crescere sano. Pertanto, i bambini sono più facili da trattare. E in futuro, una persona del genere dovrà visitare regolarmente un cardiologo e sottoporsi ad un esame.
Metodi di trattamento
Il trattamento delle cardiopatie congenite deve essere completo. In casi particolarmente gravi può essere necessario un intervento chirurgico. Se un bambino ha una diagnosi del genere, dopo la nascita e fino a 1 anno dovrebbe essere esaminato da un pediatra e un cardiologo ogni tre mesi. Dopo 1 anno - una volta ogni 6 mesi.
Importanti sono anche la routine quotidiana, una corretta alimentazione e una moderata attività fisica.
Condizioni per allevare un bambino con cardiopatia congenita:
- Si consiglia di dare al bambino solo latte materno.
- Il numero di poppate dovrebbe essere frequente, ma le porzioni stesse dovrebbero essere piccole.
- Cammina all'aperto il più spesso possibile.
- Attività fisica (è meglio consultare il medico per l'intensità).
- Non è consigliabile che il bambino stia al freddo o al sole aperto.
- Prevenzione delle malattie.
- Vaccinazioni.
- Nutrizione appropriata. Il cibo dovrebbe essere ricco di potassio.

I metodi di trattamento conservativi, molto spesso, non producono alcun risultato e sono piuttosto un'aggiunta all'intervento chirurgico. Di norma, la terapia conservativa viene prescritta prima dell'intervento chirurgico (per preparare il corpo) o dopo (per supportarlo).
Con l'aiuto dell'operazione, al bambino viene data la possibilità di curare completamente la malattia (se la patologia non era grave) o in futuro di condurre una vita normale e di non diventare disabile.
Il buon esito dell'intervento chirurgico dipenderà dalla professionalità del chirurgo, nonché dalla cura e dalla preoccupazione dei genitori per il bambino.
Per difetti complessi potrebbero essere necessarie più operazioni. A volte la differenza tra loro è di diversi anni. Puoi combattere questa malattia, l'importante è iniziare in tempo.
Conseguenze della patologia e prevenzione
La medicina moderna non può influenzare lo sviluppo degli organi embrionali, quindi nessun medico può prevedere con precisione se il bambino sarà sano. Tuttavia, i genitori del bambino possono cercare di prevenire lo sviluppo di malattie. Soprattutto per una donna, poiché molto dipende in larga misura dallo stile di vita e dalle abitudini della donna incinta.
La cosa principale è essere meno nervosi, non stressare o sovraccaricare il corpo, mangiare bene e visitare regolarmente un medico. Alcuni mesi prima di pianificare una gravidanza, sia gli uomini che le donne dovrebbero abbandonare le cattive abitudini. Durante la gravidanza, tutte le cattive abitudini dovrebbero essere eliminate.
Sarebbe utile studiare i tuoi antenati. Se nella famiglia ci sono parenti che hanno una malattia cardiaca congenita, aumenta il rischio di avere un bambino con la stessa malattia. Pertanto, è necessario avvisare i medici in anticipo.

Un bambino con un difetto cardiaco è protetto dalle infezioni, in particolare dall’endocardite infettiva. L’infezione può verificarsi durante la maggior parte delle procedure dentistiche, come lavarsi i denti, rimuovere otturazioni e pulire i canali dentali. Prima di eseguire qualsiasi procedura dal dentista, devi informarlo sulla salute di tuo figlio.
La comparsa è causata anche da interventi chirurgici alla gola, alla cavità orale e dall'esame dell'intestino o dello stomaco. Gli adolescenti affetti da questa patologia soffrono di scoliosi.
Un fattore importante per migliorare le condizioni del bambino e mantenerlo in salute sarà seguire una dieta.
Prodotti che dovrebbero essere nella dieta:
- Alimenti proteici (carne magra, pesce, uova).
- Un gran numero di frutta e verdura.
- Verde.

Non somministrare tè, caffè e cacao. Invece, è meglio che il tuo bambino prepari infusi di rosa canina, succhi freschi e composte non zuccherate. Dai meno dolci e rinuncia completamente al fast food, che, in linea di principio, influisce negativamente sul corpo anche di un bambino sano.
Non disperare e dipingi immagini terribili nella tua testa. La medicina ha fatto molti progressi e un difetto cardiaco in un bambino non è una condanna a morte.
Molte persone vivono fino alla vecchiaia con questa malattia. Seguendo tutte le raccomandazioni del cardiologo, gli esami regolari e il rispetto della routine quotidiana aiuteranno il tuo bambino a crescere completamente sano.
La circolazione sanguigna del feto ha una serie di caratteristiche ed è caratterizzata dal fatto che il sangue della madre, ricco di sostanze nutritive e ossigeno, viene raccolto dai vasi della placenta nelle vene ombelicali e passa attraverso di esse nel corpo del bambino. Va notato che durante lo sviluppo intrauterino esiste una connessione tra la metà destra e sinistra del cuore (la cosiddetta finestra ovale) e i grandi vasi: il dotto arterioso. A causa di questa struttura, i ventricoli destro e sinistro del cuore pompano il sangue nell'aorta in parallelo e non in sequenza, come dopo la nascita, ed è così che avviene la miscelazione del sangue. A causa della contrazione della muscolatura liscia in risposta alla mancanza di ossigeno (ipossia), i vasi sanguigni dei polmoni del feto si trovano in uno stato ristretto e solo il 10% del sangue scorre attraverso la circolazione polmonare, cioè attraverso i polmoni , praticamente non funziona. I sistemi vitali del corpo – cervello, cuore, fegato e estremità superiori – ricevono più sangue ricco di ossigeno rispetto ad altri organi. All'età di 6 settimane, la frequenza cardiaca del bambino raggiunge 110 battiti al minuto, entro la metà del periodo intrauterino - 140, e al momento della nascita varia da 130 a 150 battiti al minuto.
Alla nascita di un bambino, la ristrutturazione del sistema circolatorio dovuta alla brusca cessazione della circolazione placentare avviene a un ritmo molto rapido. Con l'inizio della respirazione polmonare, i muscoli lisci dei vasi polmonari si rilassano e inizia lo scambio completo di gas nei polmoni, cioè la circolazione polmonare è inclusa nel lavoro. Un aumento del flusso sanguigno nell'atrio sinistro contribuisce alla chiusura della finestra ovale da parte del lembo valvolare. La fusione della finestra ovale avviene solitamente entro il 5°-7° mese di vita. Quindi il dotto arterioso si chiude. 1–8 giorni dopo la nascita, il movimento del sangue al suo interno si interrompe completamente. Nella maggior parte dei bambini, la chiusura del dotto avviene tra il 2o e il 5o mese di vita e nell'1% dei bambini entro la fine del primo anno di vita. Entro 5 minuti dalla nascita, per effetto della contrazione della muscolatura liscia delle pareti, si chiude il dotto venoso, che si chiude intorno ai 2 mesi. Pertanto, nelle prime ore di vita, si verifica una completa separazione funzionale della circolazione polmonare e sistemica.
Difetti cardiaci congeniti
Lo scambio di gas, l'apporto di nutrienti al feto e la rimozione dei prodotti metabolici avvengono attraverso la placenta. Sotto l'influenza di vari fattori dannosi (batteri, virus, farmaci, bevande alcoliche, fattori ambientali sfavorevoli, ecc.), La permeabilità della barriera placentare viene interrotta e le sostanze tossiche possono penetrare dal sangue della madre nel sangue del feto, che, a sua volta, a sua volta, può portare a vari cambiamenti nel cuore e nei vasi sanguigni del bambino. La natura e il grado della patologia dipendono dalla fase dello sviluppo intrauterino. Se esposto a fattori sfavorevoli durante i primi 3 mesi di gravidanza, il bambino può nascere con malformazioni del cuore e dei vasi sanguigni. Dopo il 3° mese, quando la formazione del sistema cardiovascolare nel suo insieme è completata, i fattori dannosi influenzano principalmente lo sviluppo e la maturazione di vari elementi del miocardio (muscolo cardiaco).
La prevenzione dei difetti cardiaci è piuttosto complessa e nella maggior parte dei casi si riduce alla consulenza genetica medica e al lavoro educativo tra le persone a maggior rischio di malattia. Inoltre, è necessario un attento monitoraggio ed esame delle donne che sono state in contatto con portatrici del virus della rosolia o che hanno patologie concomitanti che possono portare allo sviluppo di difetti cardiaci congeniti.
Metodi per la diagnosi e il trattamento dei difetti
Malformazioni del sistema cardiovascolare possono essere sospettate in utero durante un esame ecografico del feto a 16-18 settimane. Nel II e III trimestre viene fatta la diagnosi definitiva.
I segni clinici di una cardiopatia congenita in un neonato sono: cianosi (colorazione bluastra della pelle e delle mucose con insufficiente saturazione di ossigeno nel sangue, flusso sanguigno lento), tachipnea (respiro rapido), differenza di pressione sanguigna nelle braccia e nelle gambe, ingrossamento del il cuore e il fegato, la presenza di soffi cardiaci. Tuttavia, per confermare la diagnosi, sono necessari ulteriori studi: EchoCG, radiografia, ECG e analisi del sangue cliniche.
Se viene rilevato un difetto cardiaco, il bambino deve essere esaminato da un cardiologo ogni 3 mesi nei primi 2-3 anni, quindi due volte l'anno, nonché dopo la malattia con un esame di laboratorio sistematico (emocromo completo) e strumentale (EchoCG , esame ECG).
Il trattamento dei difetti cardiaci congeniti è diviso in chirurgico, che nella maggior parte dei casi è l'unico radicale, e terapeutico, che è ausiliario.
Va notato che con la diagnosi precoce del difetto e la possibilità di un trattamento radicale, la prognosi per la vita e la salute dei bambini nati con difetti cardiaci risulta essere favorevole. Le moderne tecnologie di cardiochirurgia e le mani d’oro dei chirurghi possono fare miracoli.
Cuore neonato
Quali patologie del sistema cardiovascolare sono congenite?
- Se ci sono disturbi nella formazione dell'atrio o del setto interventricolare, l'arteria è completamente aperta. Tali anomalie dovrebbero essere classificate come un gruppo bianco di difetti che possono avere i neonati.
Il grande vantaggio è che la presenza di patologie cardiache può essere accertata durante la gravidanza e prima della nascita del bambino si possono fare i primi tentativi di trattare il problema. Se si verifica un difetto cardiaco blu, l'intervento chirurgico non può essere evitato, ma
Cause di soffi al cuore in un neonato. Metodi di intervento medico
Il cuore è l’organo umano più importante, poiché fornisce ossigeno e sostanze nutritive a tutto il corpo. Ciò significa che è il cuore ad essere “responsabile” del normale funzionamento dell’intero organismo.
Recentemente nascono sempre più bambini con varie patologie. Ciò può essere dovuto alla scarsa ecologia, alle cattive abitudini dei genitori e all'adempimento senza scrupoli dei medici ai loro doveri professionali. Oggi, i problemi al cuore e ai vasi sanguigni sono i più comuni tra i disturbi infantili.
Ogni neonato, già nel primo mese dopo la nascita, viene sottoposto a diagnostica per identificare varie malattie. I genitori sentono spesso che il loro bambino ha un soffio nel cuore.
Cause che contribuiscono alla comparsa di soffi cardiaci
Spesso, la presenza di un soffio nel cuore di un bambino è associata al fatto che il sistema circolatorio sta passando dal funzionamento all’interno dell’utero materno alla sua normale attività extrauterina. Per le caratteristiche del sistema cardiovascolare fetale, il sangue che scorre nelle sue arterie è sempre misto. Ciò è dovuto alle seguenti formazioni anatomiche:
- Finestra ovale;
- Dotto arterioso o di Batalov;
- Il dotto venoso, chiamato anche dotto di Aranzio.
Il loro funzionamento continua nel neonato. Tuttavia, dopo un certo tempo, diventano troppo cresciuti o si chiudono.
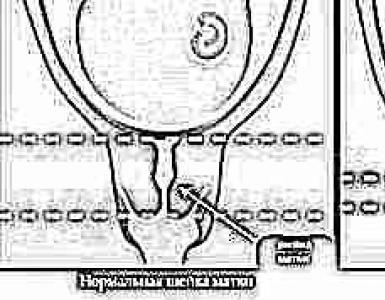
finestra ovale
Si trova nel setto interatriale e, di norma, dovrebbe chiudersi nel primo mese di vita del bambino a causa del fatto che la pressione nell'atrio sinistro aumenta. Non c'è bisogno di arrabbiarsi se non si chiude nel primo mese. La chiusura della finestra può avvenire anche dopo due anni. Un aspetto importante è che una finestra ovale non chiusa in casi molto rari provoca disturbi emodinamici, quindi la sua presenza non ha un impatto negativo sullo sviluppo del bambino.
Dotto arterioso
Serve a collegare il tronco polmonare con l'aorta. Il suo funzionamento di solito si interrompe tra le due settimane e i due mesi di vita del bambino. Se dopo questo periodo di tempo i risultati dell'ECG mostrano che il condotto è ancora presente, possiamo dire con assoluta certezza che il bambino ha un difetto cardiaco congenito.
Tutte le donne dopo i 30 anni affrontano il problema delle rughe che compaiono sul viso. E ora ti guardi allo specchio senza piacere, notando i cambiamenti legati all'età.
- Non puoi più permetterti un trucco brillante; controlli le tue espressioni facciali per non aggravare il problema.
- Inizi a dimenticare quei momenti in cui gli uomini si complimentavano con il tuo aspetto impeccabile e i loro occhi si illuminavano quando sei apparso.
- Ogni volta che ti avvicini allo specchio, ti sembra che i vecchi tempi non torneranno mai più.
Ma esiste un rimedio efficace contro le rughe! Segui il link e scopri come sbarazzarti delle rughe in appena un mese.
Dotto venoso
Il portale e la vena cava inferiore sono collegati dal dotto venoso. La sua scomparsa avviene quasi immediatamente dopo la nascita del bambino. Il dotto venoso non viene quasi mai preservato durante la circolazione sanguigna al di fuori dell'utero materno. Ciò significa che a causa di ciò, un neonato non può sviluppare difetti cardiaci congeniti.
Accordi falsi
Molto spesso, i motivi per cui si verificano soffi cardiaci in un neonato sono associati alla posizione anormale delle corde nel ventricolo sinistro del cuore. Collegano le pareti opposte del ventricolo. Un altro nome per loro è falsi accordi. Il numero di falsi accordi e la loro posizione influenzano l’intensità del soffio cardiaco del bambino. Questa anomalia è relativamente innocua, poiché non provoca problemi circolatori nel cuore. Tuttavia, alcune prove suggeriscono che i falsi accordi possono contribuire a ritmi cardiaci anormali.
E questo non è l'intero elenco dei motivi. Ce ne sono moltissimi, abbiamo parlato solo di quelli più comuni.
Tipi di rumore
In base alla natura di origine, i soffi cardiaci nei neonati si differenziano in:
- Un soffio sistolico che si verifica quando il cuore si contrae e spinge il sangue nei grandi vasi. Questo rumore solitamente non rappresenta un pericolo per il bambino;
- Soffi diastolici che si verificano quando il cuore è in uno stato rilassato e si sta riempiendo di sangue.
A seconda di cosa causa i soffi al cuore in un bambino, sono suddivisi nei seguenti tipi:
- Organici, che appaiono a causa del fatto che il pericardio, i vasi e le valvole presentano alcuni difetti;
- Funzionali: hanno un effetto temporaneo e sono associati alle caratteristiche di crescita del cuore e dei vasi sanguigni del bambino.
Cos'è il rumore organico?
La presenza di rumore organico indica che il bambino ha una malattia cardiaca. Può essere congenito o acquisito. I rumori organici sono piuttosto forti e hanno una base costante. Possono comparire a causa di miocardite, reumatismi e difetti cardiaci.
Cos'è il rumore funzionale?
Un altro nome per tali rumori è innocente. La causa della loro insorgenza non sono i problemi anatomici e non minacciano la salute del bambino. I rumori funzionali nei neonati sono una caratteristica legata all'età, poiché scompaiono da soli man mano che il bambino cresce.
La maggior parte del rumore di questo tipo è caratterizzato da un basso grado di intensità. Può diminuire o aumentare durante i diversi periodi di crescita del bambino.
Di norma, i soffi funzionali nel cuore di un neonato non richiedono trattamento, è solo necessario effettuare esami di tanto in tanto e chiedere consiglio a un cardiologo pediatrico.
Prima di tutto bisogna capire la natura dell'origine del rumore. Il rumore funzionale può essere causato dai seguenti motivi:
- Il sangue venoso entra nel cuore. In questo caso, il suono ricorda un gorgoglio o un ronzio. La sua durata e il timbro variano a seconda della postura del bambino; in posizione supina tali rumori non si sentono;
- Accelerazione del flusso sanguigno nel tessuto polmonare. Contribuisce al rumore associato all'attività fisica e all'intossicazione;
- I rumori nel cuore di un bambino si sentono se il bambino ha una corporatura magra;
- Le camere cardiache e le valvole crescono a velocità diverse;
- False corde e altre anomalie cardiache minori;
- Disturbi metabolici nel muscolo cardiaco causati da eccessivo esercizio fisico o mancanza di nutrizione. Di conseguenza, il bambino può sviluppare cardiodistrofia o cardiopatia. Tuttavia, entrambi questi problemi vengono trattati e con essi il rumore scompare;
- Presenza di anemia. La mancanza di emoglobina nel sangue è spesso la causa del soffio anemico nel cuore di un bambino.
Cause dei soffi nei neonati
Nei neonati, la comparsa di soffi cardiaci è spesso dovuta al fatto che la finestra ovale non si è chiusa. Dovrebbe essere troppo cresciuto quando il bambino raggiunge un anno di età. Anche se la finestra si chiudeva solo all'età di 3 anni, ciò non indica un difetto congenito, ma le caratteristiche individuali del bambino.
Durante il primo – secondo mese di vita, compaiono dei soffi nel cuore del bambino, dovuti al funzionamento del dotto arterioso. Idealmente, la sua chiusura avviene già nei primi giorni di vita. Nei bambini nati prematuri o in seguito a taglio cesareo, il dotto arterioso si chiude nel 2° mese dopo la nascita.
Cause di soffi nei bambini di un anno e oltre
Nei neonati di un anno e nei bambini più grandi possono comparire sia rumori innocenti causati da caratteristiche fisiologiche, sia rumori patologici causati da anomalie gravi.
La più pericolosa è la formazione di soffi nel cuore del bambino a causa di precedenti malattie infettive. L'impatto dei batteri sul cuore di un bambino durante il mal di gola può causare lo sviluppo di reumatismi nel bambino.
Come determinare le cause del rumore?
Per scoprire se un soffio al cuore si verifica a causa di cambiamenti legati all'età o se la sua causa risiede nella presenza di una malattia grave nel bambino, è necessaria una consultazione con un cardiologo pediatrico e una diagnosi approfondita. Sulla base dei risultati dell'esame, il bambino viene assegnato a uno dei seguenti gruppi:
- Bambini in buona salute;
- Bambini la cui salute richiede controllo medico;
- Bambini che necessitano di cure mediche di routine o di emergenza.
Metodi diagnostici
Ai bambini con soffio cardiaco possono essere prescritti i seguenti tipi di esami per diagnosticarne la causa già nel primo mese dopo la nascita.
Elettrocardiogramma
Aiuta a rilevare problemi al cuore.
Ecocardioscopia
Utilizzando gli ultrasuoni, il medico esamina i grandi vasi, le cavità cardiache e le valvole. Come risultato di questo esame, rivela la presenza di patologie sotto forma di escrescenze, restringimenti o espansioni, sdoppiamenti, ecc.
raggi X
La radiografia consente al medico di vedere i confini del cuore e vedere le condizioni dei polmoni del bambino.
Cosa ne pensa il dottor Komarovsky?
Un noto pediatra sostiene anche l'opinione che sia necessario effettuare una diagnostica qualificata per determinare con precisione le cause della formazione di soffi nel cuore di un piccolo paziente.
Il dottor Komarovsky si concentra sul seguente aspetto: i soffi cardiaci, accompagnati dal benessere del bambino e dall'assenza di disturbi, non dovrebbero preoccupare i genitori.
Stato irrequieto del bambino, comparsa di mancanza di respiro, leggero aumento della temperatura, labbra bluastre, scarso aumento di peso e ritardo dello sviluppo: questo è un motivo per contattare immediatamente un pediatra.
Opzioni di trattamento
La scelta del metodo di trattamento da parte del medico per il soffio cardiaco di un bambino è in gran parte influenzata da ciò che ha causato il problema. Se durante l'esame non sono state rilevate lesioni organiche del cuore e non ci sono reclami, non è necessario alcun trattamento. Se la comparsa di soffi è dovuta a patologie cardiache, il trattamento viene scelto in base alla gravità della malattia.
Per curare i casi compensati, viene solitamente utilizzata la terapia farmacologica, che mira a migliorare la nutrizione del miocardio e i processi metabolici del muscolo cardiaco. Al bambino viene prescritto l'assunzione di complessi vitaminici, glicosidi e altri farmaci simili. Se necessario, al bambino vengono prescritti anche diuretici o farmaci contenenti ormoni.
Se la comparsa di soffi cardiaci è associata alla presenza di difetti gravi, viene utilizzato il trattamento chirurgico. A seconda della patologia rilevata, è possibile eseguire la sostituzione della valvola, l'installazione dello stent, il clampaggio dei vasi, ecc. Dopo l'operazione, al bambino vengono prescritti farmaci per fluidificare il sangue e viene anche somministrato un trattamento per accelerare il periodo di riabilitazione ed evitare possibili complicazioni.
Chi è a rischio?
Le anomalie cardiache o vascolari congenite si verificano per una serie di ragioni. Ciò può essere dovuto a scarsa ereditarietà, patologie durante la gravidanza, assunzione di farmaci e vitamine durante l'attesa di un bambino, trattamento dell'infertilità, ecc.
Cattive abitudini prima e durante la gravidanza e condizioni ambientali sfavorevoli nel luogo in cui vive la futura mamma possono provocare anche patologie cardiache. Anche l'età della donna che partorisce, che supera i 35 anni, aumenta il rischio di tali malattie. Il gruppo a rischio comprende anche i bambini nati con taglio cesareo.
- Ogni volta che ti avvicini allo specchio, ti sembra che i vecchi tempi non torneranno mai più.
Molte donne dopo il parto affrontano il problema dell'eccesso di peso. Per alcuni compare durante la gravidanza, per altri dopo il parto.
- E ora non puoi più permetterti di indossare costumi da bagno aperti e pantaloncini corti...
- Inizi a dimenticare quei momenti in cui gli uomini si complimentavano con la tua figura impeccabile.
- Ogni volta che ti avvicini allo specchio, ti sembra che i vecchi tempi non torneranno mai più.
Ma esiste un rimedio efficace contro l’eccesso di peso! Segui il link e scopri come Anna ha perso 24 kg in 2 mesi.
Cuore ingrossato in un bambino
Le malattie cardiache sono molto comuni non solo negli adulti, ma anche nei bambini di tutte le età. Possono essere rilevati in un neonato, un bambino, uno scolaro e un adolescente. Una delle manifestazioni di tali malattie è un cuore ingrossato, chiamato anche cardiomegalia.
Cos'è questo
Un cuore ingrossato in un bambino viene diagnosticato in base ai cambiamenti nelle sue dimensioni e forma. Allo stesso tempo, il cuore di un bambino può allargarsi, sia una camera del cuore che l’intero cuore contemporaneamente. Inoltre il suo aumento può avvenire sia per la dilatazione delle camere, in cui le pareti rimangono sottili, sia per l'ispessimento delle pareti, che si chiama ipertrofia.
Cause
Le seguenti patologie possono portare ad un ingrossamento e all'espansione del cuore in un bambino:
- Difetto cardiaco congenito. Un cuore ingrossato è causato da difetti come il dotto arterioso pervio, l'anomalia di Ebstein, la stenosi aortica, la tetralogia di Fallot, la stenosi polmonare, il difetto del setto interatriale e altri.
- Difetto acquisito causato da endocardite batterica o reumatismi. A causa dell'infiammazione del rivestimento interno del cuore, le valvole vengono danneggiate, il che porta a problemi nel funzionamento del cuore. La malattia si manifesta con febbre, debolezza, rumori anomali e altri sintomi.
- Miocardite. Questa malattia abbastanza comune è un'infiammazione del muscolo cardiaco causata da virus, batteri o altri agenti patogeni.
- Cardiomiopatia. Si tratta di una lesione del cuore geneticamente determinata, nella quale può verificarsi un ispessimento delle sue pareti (questa cardiomiopatia è detta ipertrofica) o un'espansione delle cavità con assottigliamento delle pareti (questa è una manifestazione di cardiomiopatia dilatativa).
- Chirurgia cardiaca. Nel 20-40% dei bambini sottoposti a tale intervento, la sindrome da cardiotomia può svilupparsi 2-3 settimane dopo l'intervento. La patologia si manifesta con grave debolezza, febbre, dolore toracico, problemi respiratori e soffi cardiaci.
- Un processo oncologico nel cuore o lo sviluppo di un tumore benigno nei tessuti del cuore.
- Cause non cardiache, come sarcoidosi, amiloidosi, ipertiroidismo, lupus, toxoplasmosi, collagenosi, alcuni farmaci, digiuno.
Sintomi
Le manifestazioni cliniche della cardiomegalia sono associate a disturbi nel funzionamento del cuore e alla malattia che ha provocato l'ingrossamento di questo organo. I sintomi di insufficienza cardiaca sono più comuni nei bambini. Nelle fasi iniziali, il bambino non tollera bene l'attività fisica, sviluppa mancanza di respiro e debolezza, lamentele di dolore cardiaco e aumento dell'affaticamento. Con una grave malattia cardiaca, in cui aumenta di dimensioni, il bambino presenterà i seguenti sintomi:
- Aumento della frequenza cardiaca.
- Aumento di peso insufficiente.
- Sviluppo lento.
- Pelle pallida o cianosi.
- Gonfiore delle vene del collo.
- Aumento delle dimensioni del fegato.
- Edema.
- Frequenti malattie polmonari.
- Mancanza di respiro e tosse.
- Diminuzione della pressione sanguigna.
- Battito cardiaco irregolare.
Diagnostica
Un pediatra può sospettare un ingrossamento del cuore del bambino dopo aver esaminato il bambino, perché durante l'esame il medico deve valutare come appare il torace, se è simmetrico, se ci sono aree convesse o appiattite su di esso, se è ingrossato o è cambiato forma. Successivamente, lo specialista palpa il torace, cercando i punti di pulsazione e valutando se si trovano in luoghi caratteristici. Inoltre, nella diagnosi vengono utilizzate la maschiatura e l'auscultazione.
Avendo identificato cambiamenti allarmanti, il bambino viene indirizzato a:
- Raggi X. Nella maggior parte dei casi, è la radiografia che mostra che il cuore è ingrandito, perché con tale patologia la sua area oscurata diventa più grande.
- Ecocardiografia. Questo esame confermerà la presenza di difetti cardiaci che potrebbero causarne l'ingrossamento.
- Elettrocardiografia. L'esame confermerà la presenza di ipertrofia nel cuore.
- Biopsia del tessuto cardiaco. Questa analisi consente di vedere i cambiamenti all'interno del miocardio.
L'obiettivo di tutti gli esami sarà quello di determinare la causa dell'ingrossamento del cuore, nonché di escludere condizioni che potrebbero "mascherarsi" da cardiomegalia, ad esempio, liquido in eccesso nel pericardio o nella cavità pleurica.
Cosa fare
Se a un bambino viene diagnosticato un aumento delle dimensioni del cuore, dovresti andare con il bambino da un cardiologo e sottoporsi agli esami di laboratorio e strumentali necessari. Solo dopo aver identificato la causa della cardiomegalia sarà possibile effettuare una diagnosi corretta, dopodiché il trattamento per i bambini con cuore ingrossato dovrà essere selezionato da un cardiologo.
A seconda della causa della cardiomegalia, al bambino possono essere prescritti farmaci antiaritmici, agenti antivirali o antimicrobici, farmaci antinfiammatori, diuretici, glicosidi e altri farmaci. In alcuni casi, come i difetti congeniti, si consiglia il trattamento chirurgico. Nei casi più gravi è necessario ricorrere al trapianto di organi.
Per informazioni su cosa fare se hai dolore al cuore, consulta il programma del Dr. Komarovsky.
Cardiopatie congenite nei neonati
Difetti cardiaci congeniti nei bambini
Il cuore di un neonato è relativamente grande e ha una significativa capacità di riserva. La frequenza cardiaca nei neonati varia notevolmente (da 100 a 170 battiti/min durante la 1a settimana di vita e da 115 a 190 battiti/min durante la 2a settimana). In un bambino del primo mese di vita, la frequenza cardiaca può rallentare (100 battiti/min.) durante il sonno e lo sforzo, mentre durante il pianto, il fasciare e la suzione diventa più frequente (battiti/min.).
La formazione di difetti cardiaci congeniti avviene solitamente tra la 2a e l'8a settimana di gravidanza. Una causa comune della loro comparsa sono le malattie virali della madre, la donna incinta che assume determinati farmaci e le industrie pericolose in cui lavora. L'ereditarietà gioca un certo ruolo nella comparsa di difetti cardiaci congeniti. Le manifestazioni cliniche dei difetti cardiaci congeniti sono varie. Circa il 30% dei bambini sperimenta un netto peggioramento delle proprie condizioni fin dai primi giorni di vita.
I principali segni di malformazioni congenite del sistema cardiovascolare sono: colore bluastro (cianosi) della pelle e delle mucose, alcuni segni parossistici costanti o emergenti di insufficienza cardiaca. La presenza di cianosi della pelle e delle mucose è considerata un segno di grave malattia cardiaca. Il bambino è solitamente letargico, irrequieto, rifiuta di allattare e si stanca rapidamente durante l'allattamento. Comincia a sudare e la sua frequenza cardiaca aumenta.
I soffi cardiaci, causati da malattie cardiache congenite, vengono solitamente rilevati nei bambini immediatamente dopo la nascita o diversi mesi dopo. Questi rumori si verificano a causa di una struttura anormale del cuore o dei vasi sanguigni. Di per sé, il rumore o i cambiamenti nell'elettrocardiogramma non sono di grande importanza per fare una diagnosi. Gli esami radiografici e altri metodi di esame piuttosto complessi, che dovrebbero essere eseguiti in cliniche specializzate, forniscono un valido aiuto.
Il trattamento per il bambino dipende dal tipo e dalla gravità del difetto cardiaco congenito. Più della metà dei bambini affetti da questa patologia muore nel primo anno di vita senza intervento chirurgico. Pertanto, il trattamento chirurgico non deve essere abbandonato. Se l'intervento chirurgico non è indicato per il bambino, gli vengono prescritti per lungo tempo vari farmaci per il cuore, che devono essere somministrati rigorosamente come prescritto dal medico, monitorando attentamente la dose e il tempo di somministrazione.
Per un bambino con un difetto cardiaco congenito è necessario:
- creare un regime con la massima esposizione all'aria ed esercizio fisico fattibile;
- il numero di poppate in questi bambini dovrebbe essere aumentato di 2-3 dosi. Il volume della nutrizione, al contrario, è ridotto;
- Per i più piccoli si dovrebbe dare la preferenza al latte materno o al latte donato.
Tutti i bambini con difetti cardiaci sono monitorati da un cardioreumatologo e da un pediatra locale. Nel primo anno di vita, un cardiologo dovrebbe esaminare il bambino ogni 3 mesi e un elettrocardiogramma e un esame radiografico dovrebbero essere ripetuti ogni 6 mesi. I bambini di età superiore a un anno vengono esaminati ogni 6 mesi e gli esami radiografici vengono eseguiti ogni mese. In caso di malattia grave, il bambino viene esaminato mensilmente e, se la condizione peggiora, viene ricoverato in ospedale.
I genitori dovrebbero fornire grande assistenza al medico nel monitoraggio e nel trattamento di un bambino con malattie cardiache. Qualsiasi cambiamento nella salute del bambino deve essere immediatamente segnalato al medico. I bambini sono esentati dall'attività fisica all'asilo e dalle lezioni di educazione fisica a scuola se presentano sintomi di insufficienza cardiaca o respiratoria (determinati da un cardiologo). Se questi sintomi non sono presenti, i bambini intraprendono la terapia fisica in un gruppo speciale nella clinica sotto la supervisione di un medico.
Un cardioreumatologo aiuterà a risolvere il problema dell'educazione fisica a scuola. Le lezioni si svolgono prima in un gruppo speciale e poi in un gruppo preparatorio. I bambini sono esentati dalle gare e dalle lezioni di educazione fisica nel gruppo principale. I bambini con difetti cardiaci hanno un'elevata meteorosensibilità. Non tollerano i cambiamenti improvvisi del tempo. In estate, quando fa caldo, non possono restare a lungo al sole. Anche l'esposizione prolungata al gelo in inverno è controindicata.
I bambini con difetti cardiaci sono molto suscettibili alle malattie infettive. Tutti i focolai di infezione rilevati in un bambino durante gli esami devono essere trattati immediatamente. Il trattamento di altre malattie deve essere più intensivo per evitare complicazioni a carico del muscolo cardiaco. Il riposo a letto viene prolungato per 2-3 giorni. I bambini affetti da questa malattia non necessitano di una dieta speciale. Dovrebbero ricevere una dieta variata e ricca di vitamine.
L'uso del sale da cucina è limitato anche in assenza di segni di deterioramento. Anche il volume giornaliero di liquidi deve essere ridotto a 1-1,5 litri al giorno. Uvetta, albicocche secche, prugne secche e patate al forno sono utili per i bambini con difetti cardiaci. Questi alimenti contengono molto potassio, necessario per il funzionamento del muscolo cardiaco. L’ambiente che circonda il bambino è molto importante. Dovrebbe essere calmo ed evocare emozioni positive. Divieti e restrizioni costanti hanno un effetto estremamente difficile su un bambino, lo costringono a "andare in malattia".
La mobilità del bambino non è determinata dalla natura del difetto, ma dalle sue condizioni e dal suo benessere. Questi stessi bambini limitano la loro attività fisica. I genitori non dovrebbero permettere un'eccitazione eccessiva, soprattutto quando giocano con i bambini più grandi. Lo stato dello “spirito” del bambino non è meno importante. Se partecipa alle attività quotidiane su base di uguaglianza con tutti gli altri, non si pentirà di se stesso, si considererà malaticcio, non come tutti gli altri.
Per lo sviluppo spirituale di un bambino è molto importante che non sia considerato disabile e non venga trattato in alcun modo speciale, ma gli sia permesso di condurre una vita normale. Le vaccinazioni preventive nei bambini con difetti cardiaci congeniti possono essere effettuate solo se non presentano scompenso cardiaco. Solo un medico può rilevarlo.
Cuore ingrossato in un bambino
Sia negli anziani che nell'infanzia, uno dei problemi più comuni della cardiologia è l'ingrossamento del cuore, l'ispessimento o la proliferazione del miocardio. È molto importante che le ragioni di questo fenomeno differiscano nell'infanzia e nell'età avanzata.
Diagnosi precoce:
Durante ogni esame, il pediatra deve valutare i seguenti indicatori della salute del bambino:
Forma del torace;
La dimensione del torace;
Simmetria della regione toracica;
Appiattimento o presenza di rigonfiamenti.
Durante l’esame, il pediatra trova i cosiddetti punti di pulsazione sulla pelle del bambino. Si trovano più spesso nella zona del cuore o lungo i grandi vasi sanguigni.
Le informazioni ottenute in questo modo sono molto preziose e forniscono al medico informazioni molto importanti sulla posizione del cuore e sul suo funzionamento.
La fase successiva dell'esame è la palpazione. In questo modo, il medico determina la presenza di tremori e continua a cercare i punti di polso. Se non ci sono deviazioni nel funzionamento del muscolo cardiaco, ogni punto del polso si troverà nella sua posizione rigorosamente definita. Se il cuore è ingrandito, i suoi battiti non vengono rilevati nei punti in cui si trovano abitualmente. La direzione dello spostamento indica la posizione dell'ingrossamento del muscolo cardiaco.
Un altro modo importante per valutare le dimensioni del cuore è il tocco. Pertanto, il medico può determinare con precisione i contorni del cuore e confrontarli con i valori normali.
Se il cuore è ingrossato:
Già a partire dal periodo neonatale può verificarsi un ingrossamento del cuore, altrimenti detto cardiomegalia.
Le cause della cardiomegalia possono essere le seguenti:
Difetti cardiaci acquisiti;
Infiammazione nel miocardio;
Tutta la zona del cuore.
Insufficienza circolatoria:
Questa è l'incapacità del cuore e dei vasi sanguigni di fornire ossigeno e sostanze nutritive sufficienti alle cellule e ai tessuti del corpo, nonché di rimuovere i prodotti formati durante il processo metabolico. Pertanto, l'afflusso di sangue agli organi vitali come cervello, polmoni, reni e fegato viene notevolmente ridotto.
Il principale colpevole dell'insufficienza circolatoria è un cuore che non è in grado di pompare il sangue ininterrottamente o vasi patologicamente alterati che non funzionano in sincronia con il ritmo cardiaco.
Ventricolo sinistro (insufficienza ventricolare sinistra).
Mancanza di respiro anche con poco sforzo;
Frequente insorgenza di mancanza di respiro a riposo;
Aumento della dispnea nel tempo.
La comparsa di gonfiore alle gambe. Si sviluppano più spesso se il bambino non cammina;
La comparsa di gonfiore sul viso e su tutto il corpo;
Pallore della pelle;
Debole aumento di peso;
Sviluppo lento del bambino;
Il bambino cerca di evitare l'attività fisica;
Raffreddori frequenti;
La tosse persiste a lungo tra una malattia e l'altra.
Cuore ingrossato in un bambino
Infiammazione miocardica:
Questa è una delle cause più comuni di ingrossamento del cuore. L'infiammazione di vari strati del muscolo cardiaco - miocardite - si sviluppa molto spesso sotto l'influenza dei virus Coxsackie o dell'influenza. Meno comunemente, questa condizione si verifica sotto l'influenza di virus del morbillo, della parotite, della varicella, nonché di alcuni batteri, funghi e trichinella.
Le manifestazioni della miocardite possono variare e dipendono dall'entità del danno miocardico e dalla posizione della lesione nel cuore.
Ascoltare i soffi sistolici sull'apice del cuore;
La cardiomegalia è un aumento delle dimensioni del cuore. Molto spesso, l'immagine radiografica mostra una dilatazione del ventricolo sinistro;
L'ipotensione arteriosa è una diminuzione della pressione nei vasi sanguigni. Il suo livello dipende dal grado di danno miocardico;
Disturbi del ritmo cardiaco.
Antibiotici o farmaci antivirali a seconda dell'agente eziologico della malattia.
Endocardite batterica:
Questa malattia è particolarmente pericolosa per i bambini con malattie cardiache congenite o acquisite. In tali pazienti, la patologia ha spesso un esito sfavorevole.
La malattia si sviluppa quando batteri e altri agenti patogeni penetrano nel corpo da altre fonti di infezione, che spesso sono le seguenti:
Infiammazione delle vie urinarie;
Sensazioni dolorose alle articolazioni;
Soffi cardiaci patologici;
Affaticamento molto facile;
Il bambino sta perdendo molto peso.
Prima dell'avvento degli antibiotici, la prognosi della malattia era estremamente sfavorevole.
Attualmente, l'uso attivo degli antibiotici porta spesso alla completa guarigione dei bambini. Ma non dobbiamo mai dimenticare che nel corso della malattia possono verificarsi danni significativi o la distruzione delle valvole cardiache. Ecco come si manifesta una delle forme più comuni di cardiopatia acquisita.
Sindrome cardiotomica:
Questa condizione si sviluppa in quasi il 20-40% dei bambini che hanno subito un intervento chirurgico al cuore o una pericardite (infiammazione della membrana che circonda il cuore).
La sindrome cardiotomica è una reazione autoimmune transitoria del corpo. I sintomi di questa condizione sono i seguenti:
Dolore dietro lo sterno;
Aumento delle dimensioni del cuore;
La sindrome scompare completamente dopo il trattamento con farmaci antinfiammatori. La prognosi è favorevole nella maggior parte dei casi.
Cardiomiopatia:
Questa è una lesione genetica del miocardio. È caratterizzato da danni alla struttura del muscolo cardiaco e interruzione delle sue funzioni. Tutte queste anomalie non sono associate a difetti valvolari o disturbi circolatori.
La cardiomiopatia è caratterizzata da un grave ispessimento delle pareti cardiache e dal restringimento delle camere cardiache. Un'altra manifestazione è possibile, quando le pareti diventano molto più sottili e le camere si espandono notevolmente.
In tutti i casi, il cuore pompa il sangue peggio e svolge male le sue funzioni. Il risultato è l’insufficienza circolatoria.
Secondario. Si verifica a causa di malattie genetiche metaboliche (tesaurismosi), in cui sostanze nocive, in particolare zuccheri complessi, si accumulano nel miocardio. Questo fenomeno porta alla distrofia miocardica.
Malattie cardiache nei neonati: caratteristiche, cause, sintomi e trattamento
Mentre è ancora nella pancia della madre, si forma il sistema cardiaco del bambino. Ogni genitore si preoccupa della salute del piccolo, ma nessuno è immune dai difetti cardiaci. Oggi, a ogni secondo bambino nato può essere diagnosticata questa patologia.
Ogni madre ha bisogno di sapere cosa significa malattia cardiaca nei neonati, perché è pericolosa, le sue cause, i segni di patologia e i metodi di trattamento. Abbandona le cattive abitudini, segui una dieta corretta: questo è importante non solo per te, ma anche per il tuo bambino.
Descrizione della patologia
Malattie cardiache nei neonati
La cardiopatia congenita è un difetto anatomico che si manifesta nell'utero (durante la gravidanza, nelle fasi iniziali), una violazione della corretta struttura del cuore, o dell'apparato valvolare, o dei vasi sanguigni del cuore del bambino. Tra le malattie cardiache nei bambini, i difetti congeniti occupano saldamente un posto di primo piano.
Ogni anno, ogni 1.000 bambini nati presentano anomalie o malformazioni cardiache. Inoltre, senza la fornitura di cure cardiache, di terapia intensiva e di cardiochirurgia qualificate, fino al 75% dei bambini potrebbe morire nei primi mesi di vita.
Ci sono circa due dozzine di CHD in totale e la frequenza con cui si verificano varia. I difetti più comuni, secondo i cardiologi pediatri, sono: difetto del setto interventricolare, al secondo posto il difetto del setto interatriale, al terzo posto il dotto arterioso pervio.
Di particolare importanza sociale per le malattie congenite sono l’elevata mortalità e disabilità dei bambini, fin dalla tenera età, che senza dubbio ha gravi implicazioni per la salute della nazione nel suo complesso. I bambini necessitano di cure approfondite e altamente qualificate; abbiamo bisogno di specialisti formati nelle regioni e di cliniche specializzate.
A volte il trattamento di un bambino è lungo e costoso e la maggior parte dei genitori semplicemente non è in grado di pagare il trattamento, il che rende molto più difficile fornire assistenza. Con l’attuale livello di progresso nella cardiochirurgia, è possibile curare chirurgicamente il 97% dei bambini con difetti, e in futuro i bambini si libereranno completamente della malattia. La cosa principale è una diagnosi tempestiva!
Perché le malattie cardiache si verificano nei neonati?
Un difetto congenito si verifica se qualche fattore dannoso influenza lo sviluppo del sistema cardiovascolare nel feto. Durante questi periodi si formano i difetti più gravi, perché si formano le camere e le partizioni del cuore e si formano i vasi principali.
Spesso le cause delle malattie cardiache congenite sono malattie virali di cui soffre una donna incinta nei primi tre mesi; i virus sono in grado di penetrare nel feto attraverso la placenta in via di sviluppo e avere un effetto dannoso. Gli effetti dannosi dell'ARVI, dell'influenza e dell'herpes simplex sono stati dimostrati.
Il virus della rosolia rappresenta il pericolo maggiore per una donna incinta, soprattutto se in famiglia ci sono bambini. La rosolia, contratta dalla madre fino all'8-12 settimana, nel 60-80% dei casi provoca la triade di Gregg, il classico complesso sintomatologico della rosolia: cardiopatia congenita con cataratta congenita (opacizzazione del cristallino) e sordità.
Possono esserci anche malformazioni del sistema nervoso. Un ruolo importante nella formazione delle cardiopatie congenite è svolto dai rischi professionali, dall'intossicazione e dalle condizioni ambientali sfavorevoli del luogo di residenza: per le madri che hanno bevuto alcolici nelle prime fasi della gravidanza, la probabilità del difetto aumenta del 30%, e in combinazione con la nicotina - fino al 60%.
Nel 15% dei bambini con difetti cardiaci si riscontra un contatto della futura mamma con pitture e vernici e nel 30% dei bambini i padri erano conducenti di veicoli, spesso a contatto con benzina e gas di scarico.
Esiste una connessione tra lo sviluppo del difetto e l'assunzione da parte della madre di farmaci poco prima della gravidanza, nelle fasi iniziali: papaverina, chinino, barbiturici, analgesici narcotici e antibiotici, sostanze ormonali che possono influenzare negativamente la formazione del cuore.
Mutazioni cromosomiche e genetiche vengono rilevate nel 10% dei bambini con difetti cardiaci ed è stata notata una connessione con la tossicosi della gravidanza e molti altri fattori.
Come si sviluppa la malattia e quanto è pericolosa?
Entro la fine del primo trimestre di gravidanza, il cuore del feto è già ben formato e nella prima settimana di gravidanza gli ultrasuoni possono rilevare molti difetti gravi. Con gli studi successivi la diagnosi potrà essere stabilita definitivamente.
La circolazione sanguigna del feto è progettata in modo tale che la maggior parte dei difetti non influenzi lo sviluppo intrauterino, ad eccezione di quelli estremamente gravi, in cui la morte del bambino avviene nelle prime settimane di sviluppo intrauterino.
Dopo la nascita, la circolazione sanguigna del bambino viene riorganizzata in due circoli di circolazione sanguigna, i vasi e le aperture che funzionavano intrauterinamente vengono chiusi e il sistema circolatorio viene adattato allo stile adulto.
Il quadro clinico delle cardiopatie congenite è vario ed è determinato da tre fattori caratteristici:
- dipende dal tipo di difetto;
- dalle capacità del corpo del bambino alla compensazione delle violazioni, utilizzando le capacità di riserva adattativa;
- complicazioni derivanti dal difetto.
Nel loro insieme, i segni danno un quadro diverso del difetto nei diversi bambini; in alcuni viene riconosciuto immediatamente, oppure può rimanere asintomatico per molto tempo. I bambini spesso sperimentano cianosi (colore blu), mentre altri possono sperimentare il blu sia negli arti che nel corpo. Il secondo segno pericoloso è la mancanza di respiro e il respiro pesante del bambino, non riesce a succhiare, si stanca rapidamente ed è letargico.
In futuro parleremo delle manifestazioni, dei reclami specifici e del quadro clinico di ogni tipo di cardiopatia congenita, la cosa principale che vale la pena notare per i genitori è che se il bambino presenta il minimo sintomo allarmante, chiedere consiglio a un pediatra e un cardiologo .
Classificazione
Esistono numerose classificazioni dei difetti cardiaci nei neonati e tra queste ci sono circa 100 tipi. La maggior parte dei ricercatori li divide in bianco e blu:
- bianco: la pelle del bambino diventa pallida;
- blu: la pelle del bambino assume una tinta bluastra.
I difetti del cuore bianco includono:
- difetto del setto interventricolare: perdita di parte del setto tra ventricoli, miscele di sangue venoso e arterioso (osservato nel 10-40% dei casi);
- difetto del setto interatriale: si forma quando la chiusura della finestra ovale viene interrotta, di conseguenza si forma uno “spazio” tra gli atri (osservato nel 5-15% dei casi);
- coartazione dell'aorta: nella zona in cui l'aorta esce dal ventricolo sinistro si verifica un restringimento del tronco aortico (osservato nel 7-16% dei casi);
- stenosi della bocca aortica: spesso in combinazione con altri difetti cardiaci, si forma un restringimento o una deformazione nell'area dell'anello valvolare (osservato nel 2-11% dei casi, più spesso nelle ragazze);
- dotto arterioso pervio: normalmente la chiusura del dotto aortico avviene poche ore dopo la nascita; se questo processo non avviene, il sangue viene scaricato dall'aorta nei vasi polmonari (osservato nel 6-18% dei casi, più spesso nei maschi );
- stenosi dell'arteria polmonare: l'arteria polmonare si restringe (questo si può osservare in diverse parti di essa) e questo disturbo emodinamico porta allo scompenso cardiaco (osservato nel 9-12% dei casi).
I difetti del cuore blu includono:
- tetralogia di Fallot: accompagnata da una combinazione di stenosi dell'arteria polmonare, spostamento dell'aorta a destra e difetto del setto ventricolare, che porta a un flusso sanguigno insufficiente nell'arteria polmonare dal ventricolo destro (osservato nell'11-15% dei casi);
- atresia della valvola tricuspide: accompagnata da mancanza di comunicazione tra il ventricolo destro e l'atrio (osservata nel 2,5-5% dei casi);
- drenaggio anomalo (cioè drenaggio) delle vene polmonari: le vene polmonari drenano nei vasi che portano all'atrio destro (osservato nell'1,5-4% dei casi);
- trasposizione di grandi vasi: l'aorta e l'arteria polmonare cambiano posto (osservato nel 2,5-6,2% dei casi);
- tronco arterioso comune: al posto dell'aorta e dell'arteria polmonare, dal cuore si dirama un solo tronco vascolare (tronco), questo porta alla miscelazione del sangue venoso e arterioso (osservato nell'1,7-4% dei casi);
- Sindrome MARS: manifestata da prolasso della valvola mitrale, false corde nel ventricolo sinistro, forame ovale pervio, ecc.
Anche se vengono rilevati difetti congeniti nell'utero, nella maggior parte dei casi non rappresentano una minaccia per il feto, poiché il suo sistema circolatorio è leggermente diverso da quello di un adulto. Di seguito sono riportati i principali difetti cardiaci.
- Difetto del setto ventricolare.
La patologia più comune. Il sangue arterioso entra attraverso l'apertura dal ventricolo sinistro a quello destro. Ciò aumenta il carico sul piccolo cerchio e sul lato sinistro del cuore.
Quando il foro è microscopico e provoca cambiamenti minimi nella circolazione sanguigna, l’intervento chirurgico non viene eseguito. Per i fori di grandi dimensioni, viene eseguita la sutura. I pazienti vivono fino alla vecchiaia.
Condizione in cui il setto interventricolare è gravemente danneggiato o del tutto assente. Nei ventricoli si verifica una miscela di sangue arterioso e venoso, il livello di ossigeno diminuisce e si pronuncia cianosi della pelle.
I bambini in età prescolare e scolare sono generalmente costretti ad accovacciarsi (questo riduce la mancanza di respiro). Un'ecografia rivela un cuore sferico ingrandito e una notevole gobba cardiaca (protrusione).
Si verifica quando, per qualche motivo, la connessione tra l'arteria polmonare e l'aorta rimane aperta durante il periodo postpartum.
Un piccolo diametro della fessura non rappresenta un pericolo, mentre un difetto di grandi dimensioni richiede un intervento chirurgico urgente.
Il difetto più grave, che comprende quattro anomalie contemporaneamente:
- stenosi (restringimento) dell'arteria polmonare;
- difetto del setto ventricolare;
- destraposizione dell'aorta;
- ingrandimento del ventricolo destro.
La stenosi è un restringimento di un vaso che interferisce con il flusso sanguigno. È accompagnato da un polso teso nelle arterie delle braccia e un polso indebolito nelle gambe, una grande differenza tra la pressione tra le braccia e le gambe, una sensazione di bruciore e calore al viso, intorpidimento degli arti inferiori.
L'intervento prevede l'installazione di un innesto sulla zona danneggiata. Dopo le misure adottate, il funzionamento del cuore e dei vasi sanguigni viene ripristinato e il paziente vive a lungo.
Sintomi generali della malattia nei neonati
All'interno del gruppo di malattie chiamate cardiopatie congenite, i sintomi si dividono in specifici e generali. Quelli specifici, di regola, non vengono valutati immediatamente al momento della nascita del bambino, perché il primo obiettivo è stabilizzare il funzionamento del sistema cardiovascolare.
Sintomi specifici vengono spesso identificati durante test funzionali e metodi di ricerca strumentale. I sintomi generali includono i primi segni caratteristici. Si tratta di tachipnea, tachicardia o bradicardia, colorazione della pelle caratteristica di due gruppi di difetti (difetti bianchi e blu).
Queste violazioni sono fondamentali. Allo stesso tempo, il compito del sistema circolatorio e respiratorio è quello di fornire ai restanti tessuti ossigeno e un substrato per l'ossidazione, da cui viene sintetizzata l'energia.
In condizioni di miscelazione del sangue nella cavità degli atri o dei ventricoli, questa funzione viene interrotta e quindi i tessuti periferici soffrono di ipossia, che si applica anche al tessuto nervoso. Queste caratteristiche caratterizzano anche difetti della valvola cardiaca, malformazioni vascolari nel cuore, displasia dell'aorta e delle vene polmonari, trasposizione dell'aorta e del tronco polmonare, coartazione dell'aorta.
Di conseguenza, il tono muscolare diminuisce e diminuisce l'intensità della manifestazione dei riflessi di base e specifici. Questi segni sono inclusi nella scala Apgar, che consente di determinare il grado di piena maturità del bambino.
Allo stesso tempo, le cardiopatie congenite nei neonati possono spesso essere accompagnate da parto precoce o prematuro. Ciò può essere spiegato da molte ragioni, anche se spesso, quando la cardiopatia congenita non viene rilevata nei neonati, ciò indica prematurità dovuta a:
- Metabolico;
- ormonale;
- Ragioni fisiologiche e di altro tipo.
Alcuni difetti congeniti sono accompagnati da cambiamenti nel colore della pelle. Esistono difetti blu e difetti bianchi, accompagnati rispettivamente da cianosi e pallore della pelle. I difetti bianchi comprendono patologie accompagnate dalla fuoriuscita di sangue arterioso o dalla presenza di un ostacolo al suo rilascio nell'aorta.
Questi vizi includono:
- Coartazione dell'aorta.
- Stenosi aortica.
- Difetto del setto atriale o ventricolare.
Per i difetti blu, il meccanismo di sviluppo è associato ad altri motivi. Qui la componente principale è il ristagno del sangue in un ampio cerchio a causa dello scarso deflusso nell'aorta polmonare, nei polmoni o nelle parti sinistre del cuore. Si tratta di disturbi come la cardiopatia congenita mitralica, aortica e tricuspide.
Ricordiamo la struttura anatomica del cuore per comprendere l'essenza di questa malattia. È noto che il cuore ha due atri e due ventricoli, tra i quali si trovano le valvole, una sorta di porta che consente al sangue di fluire in una direzione e impedisce al sangue di rifluire negli atri durante la contrazione dei ventricoli.
Tra l'atrio destro e il ventricolo, la funzione di bloccaggio viene eseguita dalla valvola tricuspide e tra quella sinistra dalla valvola bicuspide o mitrale. Il prolasso della valvola mitrale si manifesta con l'incurvamento di uno o entrambi i lembi della valvola nell'atrio durante la contrazione del ventricolo sinistro.
Il prolasso della valvola mitrale in un bambino viene solitamente diagnosticato in età prescolare o scolare, quando, inaspettatamente per la madre, il medico scopre un soffio al cuore in un bambino praticamente sano e offre di essere esaminato da un cardiologo. Un esame ecografico del cuore confermerà i sospetti del medico e ci permetterà di parlare con sicurezza del prolasso della valvola mitrale.
Il monitoraggio regolare da parte di un cardiologo è l'unica condizione indispensabile che un bambino dovrà rispettare prima di iniziare attività associate a uno sforzo fisico eccessivo. La maggior parte delle persone affette da prolasso della valvola mitrale conducono una vita normale senza sapere di avere la malattia.
Le complicanze gravi del prolasso della valvola mitrale sono rare. Si tratta principalmente della divergenza dei lembi, che porta all'insufficienza della valvola mitrale o all'endocardite infettiva.
Malattie cardiache nei neonati - cause
Nel 90% dei casi, la cardiopatia congenita in un neonato si sviluppa a causa dell'esposizione a fattori ambientali sfavorevoli. Le ragioni per lo sviluppo di questa patologia includono:
- fattore genetico;
- infezione intrauterina;
- età dei genitori (madre oltre 35 anni, padre oltre 50 anni);
- fattore ambientale (radiazioni, sostanze mutagene, inquinamento del suolo e dell'acqua);
- effetti tossici (metalli pesanti, alcool, acidi e alcoli, contatto con pitture e vernici);
- assunzione di alcuni farmaci (antibiotici, barbiturici, analgesici narcotici, contraccettivi ormonali, preparati al litio, chinino, papaverina, ecc.);
- malattie materne (tossicosi grave durante la gravidanza, diabete mellito, disturbi metabolici, rosolia, ecc.)
I bambini a rischio di sviluppare difetti cardiaci congeniti includono:
- con malattie genetiche e sindrome di Down;
- precoce;
- con altri difetti dello sviluppo (cioè con disturbi nel funzionamento e nella struttura di altri organi).
I sintomi e i segni della cardiopatia congenita nei bambini possono variare. Il grado della loro manifestazione dipende in gran parte dal tipo di patologia e dal suo impatto sulle condizioni generali del neonato. Se un bambino ha un difetto cardiaco compensato, è quasi impossibile notare esternamente qualsiasi segno della malattia.
Se il neonato ha un difetto cardiaco scompensato, i principali segni della malattia verranno notati dopo la nascita. I difetti cardiaci congeniti nei bambini si manifestano con i seguenti sintomi:
- Pelle blu. Questo è il primo segno che il bambino ha una malattia cardiaca congenita.
Si verifica sullo sfondo di una carenza di ossigeno nel corpo. Gli arti, il triangolo nasolabiale o l'intero corpo possono diventare blu. Tuttavia, la colorazione bluastra della pelle può verificarsi anche con lo sviluppo di altre malattie, ad esempio il sistema nervoso centrale.
Nel primo caso stiamo parlando di mancanza di respiro.
Un medico può presumere che un neonato abbia questa patologia in base ai seguenti segni:
- Bluastro degli arti.
- Pallore della pelle.
- Su mani, piedi e naso freddi (al tatto).
- Soffi cardiaci durante l'auscultazione (ascolto).
- Presenza di sintomi di insufficienza cardiaca.
Di norma, per confermare o confutare la diagnosi vengono utilizzati i seguenti metodi diagnostici:
- Ultrasuoni di tutti gli organi interni e valutazione del loro funzionamento.
- Fonocardiogramma.
- Radiografia del cuore.
- Cateterismo cardiaco (per chiarire il tipo di difetto).
- RM del cuore.
- Analisi del sangue.
Va notato che i segni esterni della cardiopatia congenita possono inizialmente essere completamente assenti e comparire solo con la crescita del bambino. Pertanto, è molto importante che ogni genitore esamini attentamente il proprio figlio nei primi mesi.
Ciò consentirà l'identificazione tempestiva dello sviluppo di malattie cardiache congenite e l'adozione di tutte le misure necessarie. È solo che se questa patologia non viene rilevata in modo tempestivo e il suo trattamento non viene avviato, ciò può portare a conseguenze disastrose.
Segni della malattia
Un neonato con un difetto cardiaco è irrequieto e non ingrassa bene. I principali segni di cardiopatia congenita possono includere i seguenti sintomi:
- cianosi o pallore della pelle esterna (di solito nell'area del triangolo nasolabiale, sulle dita delle mani e dei piedi), particolarmente pronunciato durante l'allattamento al seno, il pianto e lo sforzo;
- letargia o irrequietezza quando si attacca al seno;
- aumento di peso lento;
- rigurgito frequente durante l'allattamento al seno;
- urla senza causa;
- attacchi di mancanza di respiro (a volte combinati con cianosi) o respiro costantemente rapido e difficile;
- tachicardia o bradicardia senza causa;
- sudorazione;
- gonfiore degli arti;
- rigonfiamento nella zona del cuore.
Diagnostica
Se si sospetta una cardiopatia congenita, il bambino viene inviato urgentemente per un consulto a un cardiologo e, in caso di misure di emergenza, a un ospedale di cardiochirurgia.
Lì presteranno attenzione alla presenza di cianosi che cambia quando si respira sotto una maschera di ossigeno, mancanza di respiro che coinvolge le costole e i muscoli intercostali, valuteranno la natura del polso e della pressione, condurranno esami del sangue, valuteranno le condizioni di organi e sistemi, soprattutto il cervello, ascolterà il cuore, notando la presenza di vari rumori, e condurrà ulteriori ricerche.
Verrà eseguita un'ecografia del cuore e dei vasi sanguigni. Diagnostica, obiettivi:
- chiarire se esiste davvero un vizio;
- determinare i principali disturbi circolatori causati da cardiopatie congenite, riconoscere l'anatomia del difetto;
- chiarire la fase del difetto, la possibilità di trattamento chirurgico e conservativo in questa fase;
- determinare la presenza o l'assenza di complicanze, la fattibilità del loro trattamento;
- scegliere la tattica della correzione chirurgica e i tempi dell'operazione.
Allo stato attuale, con l'introduzione nella pratica dell'esame ecografico quasi universale del feto durante la gravidanza, esiste effettivamente la possibilità di fare una diagnosi di cardiopatia congenita in un periodo fino a una settimana di gravidanza, quando la questione del si può decidere l’opportunità di continuare la gravidanza.
Sfortunatamente, nel paese ci sono pochi ospedali così altamente specializzati e la maggior parte delle madri è costretta a recarsi in anticipo in grandi centri per il ricovero e il parto.Se un'ecografia rivela anomalie nel cuore del bambino, non scoraggiarti.
Il difetto non viene sempre rilevato nell'utero, ma dal momento della nascita il quadro clinico del difetto inizia ad aumentare - quindi potrebbe essere necessaria l'assistenza di emergenza, il bambino verrà trasferito in un ospedale di cardiochirurgia in un reparto di terapia intensiva e tutto il possibile verranno fatti per salvargli la vita, compresa un'operazione a cuore aperto.
Per diagnosticare i bambini con sospetta cardiopatia congenita, viene utilizzato un complesso dei seguenti metodi di ricerca:
Trattamento
Tutti i neonati con difetti cardiaci congeniti sono soggetti a monitoraggio obbligatorio da parte di un pediatra e cardiologo locale. Un bambino nel primo anno di vita dovrebbe essere esaminato ogni 3 mesi. Per i difetti cardiaci gravi, l'esame viene effettuato ogni mese.
I genitori devono essere messi a conoscenza delle condizioni inderogabili che devono essere create per tali figli:
- preferenza per l'alimentazione naturale con latte materno o donato;
- aumentare il numero di poppate di 2-3 dosi con una diminuzione della quantità di cibo per pasto;
- frequenti passeggiate all'aria aperta;
- attività fisica fattibile;
- controindicazioni per il gelo intenso o il sole aperto;
- prevenzione tempestiva delle malattie infettive;
- alimentazione razionale con una riduzione della quantità di liquidi bevuti, sale da cucina e inclusione nella dieta di alimenti ricchi di potassio (patate al forno, albicocche secche, prugne secche, uvetta).
Le tecniche chirurgiche e terapeutiche sono utilizzate per trattare un bambino con cardiopatia congenita. Di norma, i farmaci vengono utilizzati per preparare un bambino all'intervento chirurgico e al trattamento successivo.
Dopo l'operazione, il bambino è sotto la supervisione di un cardiologo. In alcuni casi, il trattamento chirurgico viene effettuato in più fasi, ovvero la prima operazione viene eseguita per alleviare le condizioni del paziente e le operazioni successive vengono eseguite per eliminare completamente il difetto cardiaco.
La prognosi per un intervento chirurgico tempestivo per eliminare la cardiopatia congenita nei neonati è favorevole nella maggior parte dei casi.
Farmaci
Di particolare importanza è l’assunzione di farmaci durante la gravidanza. Attualmente hanno completamente interrotto l'assunzione di talidomide: questo farmaco ha causato numerose deformità congenite durante la gravidanza (compresi difetti cardiaci congeniti).
Inoltre, hanno un effetto teratogeno:
Esiste un consenso generale sul fatto che il periodo più pericoloso per lo sviluppo di malattie cardiache congenite siano le prime 6-8 settimane di gravidanza. Quando un fattore teratogeno entra in questo intervallo, è molto probabile lo sviluppo di una cardiopatia congenita grave o combinata.
Metodi di correzione
L'emergenza, o adattamento primario, inizia dal momento della nascita del bambino. In questa fase, per compensare le malattie cardiache congenite e la disfunzione cardiaca, vengono utilizzate tutte le riserve del corpo, i vasi, i muscoli cardiaci, i tessuti polmonari e altri organi che soffrono di carenza di ossigeno si adattano al carico estremo.
Se le capacità del corpo del bambino sono troppo piccole, un tale difetto può portare alla morte del bambino se non gli viene eseguita rapidamente un'operazione cardiaca.
Quindi si verifica naturalmente lo scompenso: la fase terminale, quando, essendo esaurite, tutte le strutture del cuore e dei vasi sanguigni, nonché il tessuto polmonare, non possono più svolgere le loro funzioni e si sviluppa insufficienza cardiaca.
L'operazione viene solitamente eseguita nella fase di compensazione, quindi è più facile per il bambino sopportarla: il corpo ha già imparato a far fronte alle crescenti richieste. Meno spesso, è necessario un intervento chirurgico urgentemente, proprio all'inizio della fase di emergenza, quando il bambino non può sopravvivere senza aiuto.
La correzione chirurgica dei difetti congeniti in Russia risale al 1948, quando fu eseguita la prima correzione dei difetti congeniti: la legatura del dotto arterioso pervio. E nel 21° secolo, le possibilità della cardiochirurgia si sono ampliate in modo significativo.
Ora viene fornita assistenza per eliminare i difetti del basso peso alla nascita e dei bambini prematuri, vengono eseguite operazioni in casi che anche due decenni fa erano ancora considerati incorreggibili. Tutti gli sforzi dei chirurghi mirano a correggere la cardiopatia congenita il più presto possibile, che consentirà al bambino di condurre una vita normale in futuro, non diversa dai suoi coetanei.
Sfortunatamente, non tutti i difetti possono essere eliminati con una sola operazione. Ciò è dovuto alle caratteristiche della crescita e dello sviluppo del bambino e, in aggiunta, alle capacità di adattamento dei vasi del cuore e dei polmoni al carico.
In Russia, circa 30 istituti forniscono assistenza ai bambini e più della metà di essi possono eseguire importanti operazioni di bypass cardiopolmonare e a cuore aperto. Le operazioni sono piuttosto serie e dopo di esse è necessaria una lunga degenza in clinica per la riabilitazione.
Attraverso grandi vasi, utilizzando speciali cateteri sotto controllo radiografico o ecografico, vengono effettuate manipolazioni all'interno del cuore, consentendo di correggere molti difetti del cuore e delle sue valvole. Possono essere eseguiti sia in anestesia generale che locale, il che riduce il rischio di complicanze. Dopo gli interventi si potrà tornare a casa dopo qualche giorno.
Se l'intervento chirurgico non è indicato per il bambino o lo stadio del processo non ne consente l'esecuzione in questo momento, vengono prescritti vari farmaci per supportare la funzione cardiaca al livello adeguato.
Per un bambino con cardiopatia congenita è fondamentale rafforzare il sistema immunitario per prevenire la formazione di focolai di infezione nel naso, nella gola o in altri luoghi. Hanno bisogno di stare spesso all'aria aperta e monitorare i carichi, che devono corrispondere rigorosamente al tipo di difetto.
Conseguenze della malattia
Qualsiasi difetto cardiaco congenito porta a gravi disturbi emodinamici associati alla progressione della malattia, nonché allo scompenso del sistema cardiaco del corpo. L'unico modo per prevenire lo sviluppo di insufficienza cardiovascolare è un intervento chirurgico precoce, eseguito entro 6 mesi o 2 anni.
La sua importanza risiede nella necessità di normalizzare il flusso sanguigno nel cuore e nei grandi vasi. I bambini affetti da cardiopatie congenite devono essere protetti dall’endocardite infettiva, un’infezione e infiammazione dello strato interno del tessuto cardiaco.
L’infezione può verificarsi nei bambini con cardiopatia congenita dopo la maggior parte delle procedure odontoiatriche, tra cui la pulizia dei denti, le otturazioni e il trattamento canalare.
Gli interventi chirurgici della gola, della cavità orale e le procedure o gli esami del tratto gastrointestinale (esofago, stomaco e intestino) o del tratto urinario possono causare endocardite infettiva. L’endocardite infettiva può svilupparsi dopo un intervento chirurgico a cuore aperto.
Una volta nel flusso sanguigno, batteri o funghi migrano solitamente verso il cuore, dove infettano il tessuto cardiaco anomalo esposto alla turbolenza del flusso sanguigno, le valvole. Mentre molti microrganismi possono causare endocardite infettiva, l’endocardite infettiva è più spesso causata da batteri stafilococchi e streptococchi.
Aiutare un cuore debole
Per aiutare il tuo core a riprendersi più velocemente, segui questi consigli. Nutrizione. Il cibo dovrebbe essere a basso contenuto di calorie e povero di sale. Il nucleo deve consumare:
- più alimenti proteici (carne magra bollita, pesce, latticini),
- verdure (barbabietole, carote, pomodori, patate),
- frutta (cachi, banane, mele),
- verdure (aneto, prezzemolo, lattuga, cipolle verdi).
Evitare cibi che provocano gonfiore (legumi, cavoli, soda). Il bambino non dovrebbe mangiare prodotti da forno e semilavorati. Non offrire al tuo bambino:
Facciamo invece:
- decotto di rosa canina,
- succo fresco,
- composta leggermente zuccherata.
Inizia il riscaldamento con due o tre respiri profondi. Esegui piegamenti laterali e in avanti del busto, esercizi di stretching, camminando sulle punte dei piedi, quindi piegando le gambe all'altezza del ginocchio.
Dopo essersi liberato di un vizio, il bambino ha bisogno di tempo per riadattarsi a vivere senza di esso. Pertanto, il bambino viene registrato presso un cardiologo e lo visita regolarmente. Il rafforzamento del sistema immunitario gioca un ruolo importante, poiché qualsiasi raffreddore può avere un effetto dannoso sul sistema cardiovascolare e sulla salute in generale.
Per quanto riguarda gli esercizi fisici a scuola e all'asilo, il grado di carico è determinato da un cardioreumatologo. Se è necessaria un'esenzione dalle lezioni di educazione fisica, ciò non significa che il bambino sia controindicato a muoversi. In questi casi, si impegna nella terapia fisica secondo un programma speciale presso la clinica.
Si consiglia ai bambini con cardiopatie congenite di trascorrere molto tempo all'aria aperta, ma in assenza di temperature estreme: sia il caldo che il freddo hanno un effetto negativo sui vasi sanguigni che lavorano duramente. L'assunzione di sale è limitata. La dieta deve includere cibi ricchi di potassio: albicocche secche, uvetta, patate al forno.
I vizi sono diversi. Alcuni necessitano di un trattamento chirurgico immediato, altri sono sotto costante controllo medico fino ad una certa età.
In ogni caso, oggi la medicina, inclusa la cardiochirurgia, ha fatto passi avanti, e difetti che 60 anni fa erano considerati incurabili e incompatibili con la vita vengono ora operati con successo e i bambini vivono a lungo.
In questo caso è necessario tenere conto anche di altri fattori potenzialmente sfavorevoli, ad esempio l'effetto negativo dell'alta temperatura su alcuni difetti cardiaci. Per questi motivi, nella scelta della professione in questi pazienti, è necessario tenere conto del parere del cardiologo.
E l'ultima sfumatura su cui vorrei toccare è la gravidanza nelle donne con malattie cardiache congenite. Questo problema è oggi piuttosto acuto, a causa della sua complessità e della sua diffusione non così bassa, soprattutto dopo che i prolassi della valvola mitrale hanno cominciato a essere classificati come “difetti cardiaci minori” e hanno iniziato a essere soggetti a ordini e regolamenti del Ministero della Sanità riguardo alle tattiche della gestione delle donne incinte con UPS.
In generale, ad eccezione dei difetti anatomicamente ed emodinamicamente compensati, la gravidanza in tutte le cardiopatie congenite è associata a un rischio di complicanze. È vero, tutto dipende dal difetto specifico e dal grado di risarcimento.
In alcune malattie cardiache congenite (ad esempio, difetto del setto ventricolare e stenosi aortica), l'aumento del carico di lavoro durante la gravidanza può portare allo sviluppo di insufficienza cardiaca.
Durante la gravidanza vi è una maggiore tendenza alla formazione di aneurismi vascolari, comprese le rotture della parete vascolare. Le donne con ipertensione polmonare elevata hanno maggiori probabilità di andare incontro ad aborti spontanei, trombosi venose e persino morte improvvisa. Pertanto, il problema viene risolto individualmente in ciascun caso ed è meglio risolverlo in anticipo.
Una delle manifestazioni di tali malattie è un cuore ingrossato, chiamato anche cardiomegalia.
Cos'è questo
Un cuore ingrossato in un bambino viene diagnosticato in base ai cambiamenti nelle sue dimensioni e forma. Allo stesso tempo, il cuore di un bambino può allargarsi, sia una camera del cuore che l’intero cuore contemporaneamente. Inoltre il suo aumento può avvenire sia per la dilatazione delle camere, in cui le pareti rimangono sottili, sia per l'ispessimento delle pareti, che si chiama ipertrofia.
Cause
Le seguenti patologie possono portare ad un ingrossamento e all'espansione del cuore in un bambino:
- Difetto cardiaco congenito. Un cuore ingrossato è causato da difetti come il dotto arterioso pervio, l'anomalia di Ebstein, la stenosi aortica, la tetralogia di Fallot, la stenosi polmonare, il difetto del setto interatriale e altri.
- Difetto acquisito causato da endocardite batterica o reumatismi. A causa dell'infiammazione del rivestimento interno del cuore, le valvole vengono danneggiate, il che porta a problemi nel funzionamento del cuore. La malattia si manifesta con febbre, debolezza, rumori anomali e altri sintomi.
- Miocardite. Questa malattia abbastanza comune è un'infiammazione del muscolo cardiaco causata da virus, batteri o altri agenti patogeni.
- Cardiomiopatia. Si tratta di una lesione del cuore geneticamente determinata, nella quale può verificarsi un ispessimento delle sue pareti (questa cardiomiopatia è detta ipertrofica) o un'espansione delle cavità con assottigliamento delle pareti (questa è una manifestazione di cardiomiopatia dilatativa).
- Chirurgia cardiaca. Nel 20-40% dei bambini sottoposti a tale intervento, la sindrome da cardiotomia può svilupparsi 2-3 settimane dopo l'intervento. La patologia si manifesta con grave debolezza, febbre, dolore toracico, problemi respiratori e soffi cardiaci.
- Un processo oncologico nel cuore o lo sviluppo di un tumore benigno nei tessuti del cuore.
- Cause non cardiache, come sarcoidosi, amiloidosi, ipertiroidismo, lupus, toxoplasmosi, collagenosi, alcuni farmaci, digiuno.
Sintomi
Le manifestazioni cliniche della cardiomegalia sono associate a disturbi nel funzionamento del cuore e alla malattia che ha provocato l'ingrossamento di questo organo. I sintomi di insufficienza cardiaca sono più comuni nei bambini. Nelle fasi iniziali, il bambino non tollera bene l'attività fisica, sviluppa mancanza di respiro e debolezza, lamentele di dolore cardiaco e aumento dell'affaticamento. Con una grave malattia cardiaca, in cui aumenta di dimensioni, il bambino presenterà i seguenti sintomi:
- Aumento della frequenza cardiaca.
- Aumento di peso insufficiente.
- Sviluppo lento.
- Pelle pallida o cianosi.
- Gonfiore delle vene del collo.
- Aumento delle dimensioni del fegato.
- Edema.
- Frequenti malattie polmonari.
- Mancanza di respiro e tosse.
- Diminuzione della pressione sanguigna.
- Battito cardiaco irregolare.
Diagnostica
Un pediatra può sospettare un ingrossamento del cuore del bambino dopo aver esaminato il bambino, perché durante l'esame il medico deve valutare come appare il torace, se è simmetrico, se ci sono aree convesse o appiattite su di esso, se è ingrossato o è cambiato forma. Successivamente, lo specialista palpa il torace, cercando i punti di pulsazione e valutando se si trovano in luoghi caratteristici. Inoltre, nella diagnosi vengono utilizzate la maschiatura e l'auscultazione.
Avendo identificato cambiamenti allarmanti, il bambino viene indirizzato a:
- Raggi X. Nella maggior parte dei casi, è la radiografia che mostra che il cuore è ingrandito, perché con tale patologia la sua area oscurata diventa più grande.
- Ecocardiografia. Questo esame confermerà la presenza di difetti cardiaci che potrebbero causarne l'ingrossamento.
- Elettrocardiografia. L'esame confermerà la presenza di ipertrofia nel cuore.
- Biopsia del tessuto cardiaco. Questa analisi consente di vedere i cambiamenti all'interno del miocardio.
L'obiettivo di tutti gli esami sarà quello di determinare la causa dell'ingrossamento del cuore, nonché di escludere condizioni che potrebbero "mascherarsi" da cardiomegalia, ad esempio, liquido in eccesso nel pericardio o nella cavità pleurica.
Cosa fare
Se a un bambino viene diagnosticato un aumento delle dimensioni del cuore, dovresti andare con il bambino da un cardiologo e sottoporsi agli esami di laboratorio e strumentali necessari. Solo dopo aver identificato la causa della cardiomegalia sarà possibile effettuare una diagnosi corretta, dopodiché il trattamento per i bambini con cuore ingrossato dovrà essere selezionato da un cardiologo.
A seconda della causa della cardiomegalia, al bambino possono essere prescritti farmaci antiaritmici, agenti antivirali o antimicrobici, farmaci antinfiammatori, diuretici, glicosidi e altri farmaci. In alcuni casi, come i difetti congeniti, si consiglia il trattamento chirurgico. Nei casi più gravi è necessario ricorrere al trapianto di organi.
Per informazioni su cosa fare se hai dolore al cuore, consulta il programma del Dr. Komarovsky.
Cuore neonato
La circolazione sanguigna del feto ha una serie di caratteristiche ed è caratterizzata dal fatto che il sangue della madre, ricco di sostanze nutritive e ossigeno, viene raccolto dai vasi della placenta nelle vene ombelicali e passa attraverso di esse nel corpo del bambino. Va notato che durante lo sviluppo intrauterino esiste una connessione tra la metà destra e sinistra del cuore (la cosiddetta finestra ovale) e i grandi vasi: il dotto arterioso. A causa di questa struttura, i ventricoli destro e sinistro del cuore pompano il sangue nell'aorta in parallelo e non in sequenza, come dopo la nascita, ed è così che avviene la miscelazione del sangue. A causa della contrazione della muscolatura liscia in risposta alla mancanza di ossigeno (ipossia), i vasi sanguigni dei polmoni del feto si trovano in uno stato ristretto e solo il 10% del sangue scorre attraverso la circolazione polmonare, cioè attraverso i polmoni , praticamente non funziona. I sistemi vitali del corpo – cervello, cuore, fegato e estremità superiori – ricevono più sangue ricco di ossigeno rispetto ad altri organi. All'età di 6 settimane, la frequenza cardiaca del bambino raggiunge 110 battiti al minuto, entro la metà del periodo intrauterino - 140, e al momento della nascita varia da 130 a 150 battiti al minuto.
Alla nascita di un bambino, la ristrutturazione del sistema circolatorio dovuta alla brusca cessazione della circolazione placentare avviene a un ritmo molto rapido. Con l'inizio della respirazione polmonare, i muscoli lisci dei vasi polmonari si rilassano e inizia lo scambio completo di gas nei polmoni, cioè la circolazione polmonare è inclusa nel lavoro. Un aumento del flusso sanguigno nell'atrio sinistro contribuisce alla chiusura della finestra ovale da parte del lembo valvolare. La fusione della finestra ovale avviene solitamente entro il 5°-7° mese di vita. Quindi il dotto arterioso si chiude. 1–8 giorni dopo la nascita, il movimento del sangue al suo interno si interrompe completamente. Nella maggior parte dei bambini, la chiusura del dotto avviene tra il 2o e il 5o mese di vita e nell'1% dei bambini entro la fine del primo anno di vita. Entro 5 minuti dalla nascita, per effetto della contrazione della muscolatura liscia delle pareti, si chiude il dotto venoso, che si chiude intorno ai 2 mesi. Pertanto, nelle prime ore di vita, si verifica una completa separazione funzionale della circolazione polmonare e sistemica.
Difetti cardiaci congeniti
Lo scambio di gas, l'apporto di nutrienti al feto e la rimozione dei prodotti metabolici avvengono attraverso la placenta. Sotto l'influenza di vari fattori dannosi (batteri, virus, farmaci, bevande alcoliche, fattori ambientali sfavorevoli, ecc.), La permeabilità della barriera placentare viene interrotta e le sostanze tossiche possono penetrare dal sangue della madre nel sangue del feto, che, a sua volta, a sua volta, può portare a vari cambiamenti nel cuore e nei vasi sanguigni del bambino. La natura e il grado della patologia dipendono dalla fase dello sviluppo intrauterino. Se esposto a fattori sfavorevoli durante i primi 3 mesi di gravidanza, il bambino può nascere con malformazioni del cuore e dei vasi sanguigni. Dopo il 3° mese, quando la formazione del sistema cardiovascolare nel suo insieme è completata, i fattori dannosi influenzano principalmente lo sviluppo e la maturazione di vari elementi del miocardio (muscolo cardiaco).
La prevenzione dei difetti cardiaci è piuttosto complessa e nella maggior parte dei casi si riduce alla consulenza genetica medica e al lavoro educativo tra le persone a maggior rischio di malattia. Inoltre, è necessario un attento monitoraggio ed esame delle donne che sono state in contatto con portatrici del virus della rosolia o che hanno patologie concomitanti che possono portare allo sviluppo di difetti cardiaci congeniti.
Metodi per la diagnosi e il trattamento dei difetti
Malformazioni del sistema cardiovascolare possono essere sospettate in utero durante un esame ecografico del feto a 16-18 settimane. Nel II e III trimestre viene fatta la diagnosi definitiva.
I segni clinici di una cardiopatia congenita in un neonato sono: cianosi (colorazione bluastra della pelle e delle mucose con insufficiente saturazione di ossigeno nel sangue, flusso sanguigno lento), tachipnea (respiro rapido), differenza di pressione sanguigna nelle braccia e nelle gambe, ingrossamento del il cuore e il fegato, la presenza di soffi cardiaci. Tuttavia, per confermare la diagnosi, sono necessari ulteriori studi: EchoCG, radiografia, ECG e analisi del sangue cliniche.
Se viene rilevato un difetto cardiaco, il bambino deve essere esaminato da un cardiologo ogni 3 mesi nei primi 2-3 anni, quindi due volte l'anno, nonché dopo la malattia con un esame di laboratorio sistematico (emocromo completo) e strumentale (EchoCG , esame ECG).
Il trattamento dei difetti cardiaci congeniti è diviso in chirurgico, che nella maggior parte dei casi è l'unico radicale, e terapeutico, che è ausiliario.
Va notato che con la diagnosi precoce del difetto e la possibilità di un trattamento radicale, la prognosi per la vita e la salute dei bambini nati con difetti cardiaci risulta essere favorevole. Le moderne tecnologie di cardiochirurgia e le mani d’oro dei chirurghi possono fare miracoli.
Cardiopatie congenite nei neonati
Difetti cardiaci congeniti nei bambini
Il cuore di un neonato è relativamente grande e ha una significativa capacità di riserva. La frequenza cardiaca nei neonati varia notevolmente (da 100 a 170 battiti/min durante la 1a settimana di vita e da 115 a 190 battiti/min durante la 2a settimana). In un bambino del primo mese di vita, la frequenza cardiaca può rallentare (100 battiti/min.) durante il sonno e lo sforzo, mentre durante il pianto, il fasciare e la suzione diventa più frequente (battiti/min.).
La formazione di difetti cardiaci congeniti avviene solitamente tra la 2a e l'8a settimana di gravidanza. Una causa comune della loro comparsa sono le malattie virali della madre, la donna incinta che assume determinati farmaci e le industrie pericolose in cui lavora. L'ereditarietà gioca un certo ruolo nella comparsa di difetti cardiaci congeniti. Le manifestazioni cliniche dei difetti cardiaci congeniti sono varie. Circa il 30% dei bambini sperimenta un netto peggioramento delle proprie condizioni fin dai primi giorni di vita.
I principali segni di malformazioni congenite del sistema cardiovascolare sono: colore bluastro (cianosi) della pelle e delle mucose, alcuni segni parossistici costanti o emergenti di insufficienza cardiaca. La presenza di cianosi della pelle e delle mucose è considerata un segno di grave malattia cardiaca. Il bambino è solitamente letargico, irrequieto, rifiuta di allattare e si stanca rapidamente durante l'allattamento. Comincia a sudare e la sua frequenza cardiaca aumenta.
I soffi cardiaci, causati da malattie cardiache congenite, vengono solitamente rilevati nei bambini immediatamente dopo la nascita o diversi mesi dopo. Questi rumori si verificano a causa di una struttura anormale del cuore o dei vasi sanguigni. Di per sé, il rumore o i cambiamenti nell'elettrocardiogramma non sono di grande importanza per fare una diagnosi. Gli esami radiografici e altri metodi di esame piuttosto complessi, che dovrebbero essere eseguiti in cliniche specializzate, forniscono un valido aiuto.
Il trattamento per il bambino dipende dal tipo e dalla gravità del difetto cardiaco congenito. Più della metà dei bambini affetti da questa patologia muore nel primo anno di vita senza intervento chirurgico. Pertanto, il trattamento chirurgico non deve essere abbandonato. Se l'intervento chirurgico non è indicato per il bambino, gli vengono prescritti per lungo tempo vari farmaci per il cuore, che devono essere somministrati rigorosamente come prescritto dal medico, monitorando attentamente la dose e il tempo di somministrazione.
Per un bambino con un difetto cardiaco congenito è necessario:
- creare un regime con la massima esposizione all'aria ed esercizio fisico fattibile;
- il numero di poppate in questi bambini dovrebbe essere aumentato di 2-3 dosi. Il volume della nutrizione, al contrario, è ridotto;
- Per i più piccoli si dovrebbe dare la preferenza al latte materno o al latte donato.
Tutti i bambini con difetti cardiaci sono monitorati da un cardioreumatologo e da un pediatra locale. Nel primo anno di vita, un cardiologo dovrebbe esaminare il bambino ogni 3 mesi e un elettrocardiogramma e un esame radiografico dovrebbero essere ripetuti ogni 6 mesi. I bambini di età superiore a un anno vengono esaminati ogni 6 mesi e gli esami radiografici vengono eseguiti ogni mese. In caso di malattia grave, il bambino viene esaminato mensilmente e, se la condizione peggiora, viene ricoverato in ospedale.
I genitori dovrebbero fornire grande assistenza al medico nel monitoraggio e nel trattamento di un bambino con malattie cardiache. Qualsiasi cambiamento nella salute del bambino deve essere immediatamente segnalato al medico. I bambini sono esentati dall'attività fisica all'asilo e dalle lezioni di educazione fisica a scuola se presentano sintomi di insufficienza cardiaca o respiratoria (determinati da un cardiologo). Se questi sintomi non sono presenti, i bambini intraprendono la terapia fisica in un gruppo speciale nella clinica sotto la supervisione di un medico.
Un cardioreumatologo aiuterà a risolvere il problema dell'educazione fisica a scuola. Le lezioni si svolgono prima in un gruppo speciale e poi in un gruppo preparatorio. I bambini sono esentati dalle gare e dalle lezioni di educazione fisica nel gruppo principale. I bambini con difetti cardiaci hanno un'elevata meteorosensibilità. Non tollerano i cambiamenti improvvisi del tempo. In estate, quando fa caldo, non possono restare a lungo al sole. Anche l'esposizione prolungata al gelo in inverno è controindicata.
I bambini con difetti cardiaci sono molto suscettibili alle malattie infettive. Tutti i focolai di infezione rilevati in un bambino durante gli esami devono essere trattati immediatamente. Il trattamento di altre malattie deve essere più intensivo per evitare complicazioni a carico del muscolo cardiaco. Il riposo a letto viene prolungato per 2-3 giorni. I bambini affetti da questa malattia non necessitano di una dieta speciale. Dovrebbero ricevere una dieta variata e ricca di vitamine.
L'uso del sale da cucina è limitato anche in assenza di segni di deterioramento. Anche il volume giornaliero di liquidi deve essere ridotto a 1-1,5 litri al giorno. Uvetta, albicocche secche, prugne secche e patate al forno sono utili per i bambini con difetti cardiaci. Questi alimenti contengono molto potassio, necessario per il funzionamento del muscolo cardiaco. L’ambiente che circonda il bambino è molto importante. Dovrebbe essere calmo ed evocare emozioni positive. Divieti e restrizioni costanti hanno un effetto estremamente difficile su un bambino, lo costringono a "andare in malattia".
La mobilità del bambino non è determinata dalla natura del difetto, ma dalle sue condizioni e dal suo benessere. Questi stessi bambini limitano la loro attività fisica. I genitori non dovrebbero permettere un'eccitazione eccessiva, soprattutto quando giocano con i bambini più grandi. Lo stato dello “spirito” del bambino non è meno importante. Se partecipa alle attività quotidiane su base di uguaglianza con tutti gli altri, non si pentirà di se stesso, si considererà malaticcio, non come tutti gli altri.
Per lo sviluppo spirituale di un bambino è molto importante che non sia considerato disabile e non venga trattato in alcun modo speciale, ma gli sia permesso di condurre una vita normale. Le vaccinazioni preventive nei bambini con difetti cardiaci congeniti possono essere effettuate solo se non presentano scompenso cardiaco. Solo un medico può rilevarlo.
Cuore ingrossato in un bambino
Sia negli anziani che nell'infanzia, uno dei problemi più comuni della cardiologia è l'ingrossamento del cuore, l'ispessimento o la proliferazione del miocardio. È molto importante che le ragioni di questo fenomeno differiscano nell'infanzia e nell'età avanzata.
Diagnosi precoce:
Durante ogni esame, il pediatra deve valutare i seguenti indicatori della salute del bambino:
Forma del torace;
La dimensione del torace;
Simmetria della regione toracica;
Appiattimento o presenza di rigonfiamenti.
Durante l’esame, il pediatra trova i cosiddetti punti di pulsazione sulla pelle del bambino. Si trovano più spesso nella zona del cuore o lungo i grandi vasi sanguigni.
Le informazioni ottenute in questo modo sono molto preziose e forniscono al medico informazioni molto importanti sulla posizione del cuore e sul suo funzionamento.
La fase successiva dell'esame è la palpazione. In questo modo, il medico determina la presenza di tremori e continua a cercare i punti di polso. Se non ci sono deviazioni nel funzionamento del muscolo cardiaco, ogni punto del polso si troverà nella sua posizione rigorosamente definita. Se il cuore è ingrandito, i suoi battiti non vengono rilevati nei punti in cui si trovano abitualmente. La direzione dello spostamento indica la posizione dell'ingrossamento del muscolo cardiaco.
Un altro modo importante per valutare le dimensioni del cuore è il tocco. Pertanto, il medico può determinare con precisione i contorni del cuore e confrontarli con i valori normali.
Se il cuore è ingrossato:
Già a partire dal periodo neonatale può verificarsi un ingrossamento del cuore, altrimenti detto cardiomegalia.
Le cause della cardiomegalia possono essere le seguenti:
Difetti cardiaci acquisiti;
Infiammazione nel miocardio;
Tutta la zona del cuore.
Insufficienza circolatoria:
Questa è l'incapacità del cuore e dei vasi sanguigni di fornire ossigeno e sostanze nutritive sufficienti alle cellule e ai tessuti del corpo, nonché di rimuovere i prodotti formati durante il processo metabolico. Pertanto, l'afflusso di sangue agli organi vitali come cervello, polmoni, reni e fegato viene notevolmente ridotto.
Il principale colpevole dell'insufficienza circolatoria è un cuore che non è in grado di pompare il sangue ininterrottamente o vasi patologicamente alterati che non funzionano in sincronia con il ritmo cardiaco.
Ventricolo sinistro (insufficienza ventricolare sinistra).
Mancanza di respiro anche con poco sforzo;
Frequente insorgenza di mancanza di respiro a riposo;
Aumento della dispnea nel tempo.
La comparsa di gonfiore alle gambe. Si sviluppano più spesso se il bambino non cammina;
La comparsa di gonfiore sul viso e su tutto il corpo;
Pallore della pelle;
Debole aumento di peso;
Sviluppo lento del bambino;
Il bambino cerca di evitare l'attività fisica;
Raffreddori frequenti;
La tosse persiste a lungo tra una malattia e l'altra.
Cuore ingrossato in un bambino
Infiammazione miocardica:
Questa è una delle cause più comuni di ingrossamento del cuore. L'infiammazione di vari strati del muscolo cardiaco - miocardite - si sviluppa molto spesso sotto l'influenza dei virus Coxsackie o dell'influenza. Meno comunemente, questa condizione si verifica sotto l'influenza di virus del morbillo, della parotite, della varicella, nonché di alcuni batteri, funghi e trichinella.
Le manifestazioni della miocardite possono variare e dipendono dall'entità del danno miocardico e dalla posizione della lesione nel cuore.
Ascoltare i soffi sistolici sull'apice del cuore;
La cardiomegalia è un aumento delle dimensioni del cuore. Molto spesso, l'immagine radiografica mostra una dilatazione del ventricolo sinistro;
L'ipotensione arteriosa è una diminuzione della pressione nei vasi sanguigni. Il suo livello dipende dal grado di danno miocardico;
Disturbi del ritmo cardiaco.
Antibiotici o farmaci antivirali a seconda dell'agente eziologico della malattia.
Endocardite batterica:
Questa malattia è particolarmente pericolosa per i bambini con malattie cardiache congenite o acquisite. In tali pazienti, la patologia ha spesso un esito sfavorevole.
La malattia si sviluppa quando batteri e altri agenti patogeni penetrano nel corpo da altre fonti di infezione, che spesso sono le seguenti:
Infiammazione delle vie urinarie;
Sensazioni dolorose alle articolazioni;
Soffi cardiaci patologici;
Affaticamento molto facile;
Il bambino sta perdendo molto peso.
Prima dell'avvento degli antibiotici, la prognosi della malattia era estremamente sfavorevole.
Attualmente, l'uso attivo degli antibiotici porta spesso alla completa guarigione dei bambini. Ma non dobbiamo mai dimenticare che nel corso della malattia possono verificarsi danni significativi o la distruzione delle valvole cardiache. Ecco come si manifesta una delle forme più comuni di cardiopatia acquisita.
Sindrome cardiotomica:
Questa condizione si sviluppa in quasi il 20-40% dei bambini che hanno subito un intervento chirurgico al cuore o una pericardite (infiammazione della membrana che circonda il cuore).
La sindrome cardiotomica è una reazione autoimmune transitoria del corpo. I sintomi di questa condizione sono i seguenti:
Dolore dietro lo sterno;
Aumento delle dimensioni del cuore;
La sindrome scompare completamente dopo il trattamento con farmaci antinfiammatori. La prognosi è favorevole nella maggior parte dei casi.
Cardiomiopatia:
Questa è una lesione genetica del miocardio. È caratterizzato da danni alla struttura del muscolo cardiaco e interruzione delle sue funzioni. Tutte queste anomalie non sono associate a difetti valvolari o disturbi circolatori.
La cardiomiopatia è caratterizzata da un grave ispessimento delle pareti cardiache e dal restringimento delle camere cardiache. Un'altra manifestazione è possibile, quando le pareti diventano molto più sottili e le camere si espandono notevolmente.
In tutti i casi, il cuore pompa il sangue peggio e svolge male le sue funzioni. Il risultato è l’insufficienza circolatoria.
Secondario. Si verifica a causa di malattie genetiche metaboliche (tesaurismosi), in cui sostanze nocive, in particolare zuccheri complessi, si accumulano nel miocardio. Questo fenomeno porta alla distrofia miocardica.
Malattie cardiache nei neonati: caratteristiche, cause, sintomi e trattamento
Mentre è ancora nella pancia della madre, si forma il sistema cardiaco del bambino. Ogni genitore si preoccupa della salute del piccolo, ma nessuno è immune dai difetti cardiaci. Oggi, a ogni secondo bambino nato può essere diagnosticata questa patologia.
Ogni madre ha bisogno di sapere cosa significa malattia cardiaca nei neonati, perché è pericolosa, le sue cause, i segni di patologia e i metodi di trattamento. Abbandona le cattive abitudini, segui una dieta corretta: questo è importante non solo per te, ma anche per il tuo bambino.
Descrizione della patologia
Malattie cardiache nei neonati
La cardiopatia congenita è un difetto anatomico che si manifesta nell'utero (durante la gravidanza, nelle fasi iniziali), una violazione della corretta struttura del cuore, o dell'apparato valvolare, o dei vasi sanguigni del cuore del bambino. Tra le malattie cardiache nei bambini, i difetti congeniti occupano saldamente un posto di primo piano.
Ogni anno, ogni 1.000 bambini nati presentano anomalie o malformazioni cardiache. Inoltre, senza la fornitura di cure cardiache, di terapia intensiva e di cardiochirurgia qualificate, fino al 75% dei bambini potrebbe morire nei primi mesi di vita.
Ci sono circa due dozzine di CHD in totale e la frequenza con cui si verificano varia. I difetti più comuni, secondo i cardiologi pediatri, sono: difetto del setto interventricolare, al secondo posto il difetto del setto interatriale, al terzo posto il dotto arterioso pervio.
Di particolare importanza sociale per le malattie congenite sono l’elevata mortalità e disabilità dei bambini, fin dalla tenera età, che senza dubbio ha gravi implicazioni per la salute della nazione nel suo complesso. I bambini necessitano di cure approfondite e altamente qualificate; abbiamo bisogno di specialisti formati nelle regioni e di cliniche specializzate.
A volte il trattamento di un bambino è lungo e costoso e la maggior parte dei genitori semplicemente non è in grado di pagare il trattamento, il che rende molto più difficile fornire assistenza. Con l’attuale livello di progresso nella cardiochirurgia, è possibile curare chirurgicamente il 97% dei bambini con difetti, e in futuro i bambini si libereranno completamente della malattia. La cosa principale è una diagnosi tempestiva!
Perché le malattie cardiache si verificano nei neonati?
Un difetto congenito si verifica se qualche fattore dannoso influenza lo sviluppo del sistema cardiovascolare nel feto. Durante questi periodi si formano i difetti più gravi, perché si formano le camere e le partizioni del cuore e si formano i vasi principali.
Spesso le cause delle malattie cardiache congenite sono malattie virali di cui soffre una donna incinta nei primi tre mesi; i virus sono in grado di penetrare nel feto attraverso la placenta in via di sviluppo e avere un effetto dannoso. Gli effetti dannosi dell'ARVI, dell'influenza e dell'herpes simplex sono stati dimostrati.
Il virus della rosolia rappresenta il pericolo maggiore per una donna incinta, soprattutto se in famiglia ci sono bambini. La rosolia, contratta dalla madre fino all'8-12 settimana, nel 60-80% dei casi provoca la triade di Gregg, il classico complesso sintomatologico della rosolia: cardiopatia congenita con cataratta congenita (opacizzazione del cristallino) e sordità.
Possono esserci anche malformazioni del sistema nervoso. Un ruolo importante nella formazione delle cardiopatie congenite è svolto dai rischi professionali, dall'intossicazione e dalle condizioni ambientali sfavorevoli del luogo di residenza: per le madri che hanno bevuto alcolici nelle prime fasi della gravidanza, la probabilità del difetto aumenta del 30%, e in combinazione con la nicotina - fino al 60%.
Nel 15% dei bambini con difetti cardiaci si riscontra un contatto della futura mamma con pitture e vernici e nel 30% dei bambini i padri erano conducenti di veicoli, spesso a contatto con benzina e gas di scarico.
Esiste una connessione tra lo sviluppo del difetto e l'assunzione da parte della madre di farmaci poco prima della gravidanza, nelle fasi iniziali: papaverina, chinino, barbiturici, analgesici narcotici e antibiotici, sostanze ormonali che possono influenzare negativamente la formazione del cuore.
Mutazioni cromosomiche e genetiche vengono rilevate nel 10% dei bambini con difetti cardiaci ed è stata notata una connessione con la tossicosi della gravidanza e molti altri fattori.
Come si sviluppa la malattia e quanto è pericolosa?
Entro la fine del primo trimestre di gravidanza, il cuore del feto è già ben formato e nella prima settimana di gravidanza gli ultrasuoni possono rilevare molti difetti gravi. Con gli studi successivi la diagnosi potrà essere stabilita definitivamente.
La circolazione sanguigna del feto è progettata in modo tale che la maggior parte dei difetti non influenzi lo sviluppo intrauterino, ad eccezione di quelli estremamente gravi, in cui la morte del bambino avviene nelle prime settimane di sviluppo intrauterino.
Dopo la nascita, la circolazione sanguigna del bambino viene riorganizzata in due circoli di circolazione sanguigna, i vasi e le aperture che funzionavano intrauterinamente vengono chiusi e il sistema circolatorio viene adattato allo stile adulto.
Il quadro clinico delle cardiopatie congenite è vario ed è determinato da tre fattori caratteristici:
- dipende dal tipo di difetto;
- dalle capacità del corpo del bambino alla compensazione delle violazioni, utilizzando le capacità di riserva adattativa;
- complicazioni derivanti dal difetto.
Nel loro insieme, i segni danno un quadro diverso del difetto nei diversi bambini; in alcuni viene riconosciuto immediatamente, oppure può rimanere asintomatico per molto tempo. I bambini spesso sperimentano cianosi (colore blu), mentre altri possono sperimentare il blu sia negli arti che nel corpo. Il secondo segno pericoloso è la mancanza di respiro e il respiro pesante del bambino, non riesce a succhiare, si stanca rapidamente ed è letargico.
In futuro parleremo delle manifestazioni, dei reclami specifici e del quadro clinico di ogni tipo di cardiopatia congenita, la cosa principale che vale la pena notare per i genitori è che se il bambino presenta il minimo sintomo allarmante, chiedere consiglio a un pediatra e un cardiologo .
Classificazione
Esistono numerose classificazioni dei difetti cardiaci nei neonati e tra queste ci sono circa 100 tipi. La maggior parte dei ricercatori li divide in bianco e blu:
- bianco: la pelle del bambino diventa pallida;
- blu: la pelle del bambino assume una tinta bluastra.
I difetti del cuore bianco includono:
- difetto del setto interventricolare: perdita di parte del setto tra ventricoli, miscele di sangue venoso e arterioso (osservato nel 10-40% dei casi);
- difetto del setto interatriale: si forma quando la chiusura della finestra ovale viene interrotta, di conseguenza si forma uno “spazio” tra gli atri (osservato nel 5-15% dei casi);
- coartazione dell'aorta: nella zona in cui l'aorta esce dal ventricolo sinistro si verifica un restringimento del tronco aortico (osservato nel 7-16% dei casi);
- stenosi della bocca aortica: spesso in combinazione con altri difetti cardiaci, si forma un restringimento o una deformazione nell'area dell'anello valvolare (osservato nel 2-11% dei casi, più spesso nelle ragazze);
- dotto arterioso pervio: normalmente la chiusura del dotto aortico avviene poche ore dopo la nascita; se questo processo non avviene, il sangue viene scaricato dall'aorta nei vasi polmonari (osservato nel 6-18% dei casi, più spesso nei maschi );
- stenosi dell'arteria polmonare: l'arteria polmonare si restringe (questo si può osservare in diverse parti di essa) e questo disturbo emodinamico porta allo scompenso cardiaco (osservato nel 9-12% dei casi).
I difetti del cuore blu includono:
- tetralogia di Fallot: accompagnata da una combinazione di stenosi dell'arteria polmonare, spostamento dell'aorta a destra e difetto del setto ventricolare, che porta a un flusso sanguigno insufficiente nell'arteria polmonare dal ventricolo destro (osservato nell'11-15% dei casi);
- atresia della valvola tricuspide: accompagnata da mancanza di comunicazione tra il ventricolo destro e l'atrio (osservata nel 2,5-5% dei casi);
- drenaggio anomalo (cioè drenaggio) delle vene polmonari: le vene polmonari drenano nei vasi che portano all'atrio destro (osservato nell'1,5-4% dei casi);
- trasposizione di grandi vasi: l'aorta e l'arteria polmonare cambiano posto (osservato nel 2,5-6,2% dei casi);
- tronco arterioso comune: al posto dell'aorta e dell'arteria polmonare, dal cuore si dirama un solo tronco vascolare (tronco), questo porta alla miscelazione del sangue venoso e arterioso (osservato nell'1,7-4% dei casi);
- Sindrome MARS: manifestata da prolasso della valvola mitrale, false corde nel ventricolo sinistro, forame ovale pervio, ecc.
Anche se vengono rilevati difetti congeniti nell'utero, nella maggior parte dei casi non rappresentano una minaccia per il feto, poiché il suo sistema circolatorio è leggermente diverso da quello di un adulto. Di seguito sono riportati i principali difetti cardiaci.
- Difetto del setto ventricolare.
La patologia più comune. Il sangue arterioso entra attraverso l'apertura dal ventricolo sinistro a quello destro. Ciò aumenta il carico sul piccolo cerchio e sul lato sinistro del cuore.
Quando il foro è microscopico e provoca cambiamenti minimi nella circolazione sanguigna, l’intervento chirurgico non viene eseguito. Per i fori di grandi dimensioni, viene eseguita la sutura. I pazienti vivono fino alla vecchiaia.
Condizione in cui il setto interventricolare è gravemente danneggiato o del tutto assente. Nei ventricoli si verifica una miscela di sangue arterioso e venoso, il livello di ossigeno diminuisce e si pronuncia cianosi della pelle.
I bambini in età prescolare e scolare sono generalmente costretti ad accovacciarsi (questo riduce la mancanza di respiro). Un'ecografia rivela un cuore sferico ingrandito e una notevole gobba cardiaca (protrusione).
Si verifica quando, per qualche motivo, la connessione tra l'arteria polmonare e l'aorta rimane aperta durante il periodo postpartum.
Un piccolo diametro della fessura non rappresenta un pericolo, mentre un difetto di grandi dimensioni richiede un intervento chirurgico urgente.
Il difetto più grave, che comprende quattro anomalie contemporaneamente:
- stenosi (restringimento) dell'arteria polmonare;
- difetto del setto ventricolare;
- destraposizione dell'aorta;
- ingrandimento del ventricolo destro.
La stenosi è un restringimento di un vaso che interferisce con il flusso sanguigno. È accompagnato da un polso teso nelle arterie delle braccia e un polso indebolito nelle gambe, una grande differenza tra la pressione tra le braccia e le gambe, una sensazione di bruciore e calore al viso, intorpidimento degli arti inferiori.
L'intervento prevede l'installazione di un innesto sulla zona danneggiata. Dopo le misure adottate, il funzionamento del cuore e dei vasi sanguigni viene ripristinato e il paziente vive a lungo.
Sintomi generali della malattia nei neonati
All'interno del gruppo di malattie chiamate cardiopatie congenite, i sintomi si dividono in specifici e generali. Quelli specifici, di regola, non vengono valutati immediatamente al momento della nascita del bambino, perché il primo obiettivo è stabilizzare il funzionamento del sistema cardiovascolare.
Sintomi specifici vengono spesso identificati durante test funzionali e metodi di ricerca strumentale. I sintomi generali includono i primi segni caratteristici. Si tratta di tachipnea, tachicardia o bradicardia, colorazione della pelle caratteristica di due gruppi di difetti (difetti bianchi e blu).
Queste violazioni sono fondamentali. Allo stesso tempo, il compito del sistema circolatorio e respiratorio è quello di fornire ai restanti tessuti ossigeno e un substrato per l'ossidazione, da cui viene sintetizzata l'energia.
In condizioni di miscelazione del sangue nella cavità degli atri o dei ventricoli, questa funzione viene interrotta e quindi i tessuti periferici soffrono di ipossia, che si applica anche al tessuto nervoso. Queste caratteristiche caratterizzano anche difetti della valvola cardiaca, malformazioni vascolari nel cuore, displasia dell'aorta e delle vene polmonari, trasposizione dell'aorta e del tronco polmonare, coartazione dell'aorta.
Di conseguenza, il tono muscolare diminuisce e diminuisce l'intensità della manifestazione dei riflessi di base e specifici. Questi segni sono inclusi nella scala Apgar, che consente di determinare il grado di piena maturità del bambino.
Allo stesso tempo, le cardiopatie congenite nei neonati possono spesso essere accompagnate da parto precoce o prematuro. Ciò può essere spiegato da molte ragioni, anche se spesso, quando la cardiopatia congenita non viene rilevata nei neonati, ciò indica prematurità dovuta a:
- Metabolico;
- ormonale;
- Ragioni fisiologiche e di altro tipo.
Alcuni difetti congeniti sono accompagnati da cambiamenti nel colore della pelle. Esistono difetti blu e difetti bianchi, accompagnati rispettivamente da cianosi e pallore della pelle. I difetti bianchi comprendono patologie accompagnate dalla fuoriuscita di sangue arterioso o dalla presenza di un ostacolo al suo rilascio nell'aorta.
Questi vizi includono:
- Coartazione dell'aorta.
- Stenosi aortica.
- Difetto del setto atriale o ventricolare.
Per i difetti blu, il meccanismo di sviluppo è associato ad altri motivi. Qui la componente principale è il ristagno del sangue in un ampio cerchio a causa dello scarso deflusso nell'aorta polmonare, nei polmoni o nelle parti sinistre del cuore. Si tratta di disturbi come la cardiopatia congenita mitralica, aortica e tricuspide.
Ricordiamo la struttura anatomica del cuore per comprendere l'essenza di questa malattia. È noto che il cuore ha due atri e due ventricoli, tra i quali si trovano le valvole, una sorta di porta che consente al sangue di fluire in una direzione e impedisce al sangue di rifluire negli atri durante la contrazione dei ventricoli.
Tra l'atrio destro e il ventricolo, la funzione di bloccaggio viene eseguita dalla valvola tricuspide e tra quella sinistra dalla valvola bicuspide o mitrale. Il prolasso della valvola mitrale si manifesta con l'incurvamento di uno o entrambi i lembi della valvola nell'atrio durante la contrazione del ventricolo sinistro.
Il prolasso della valvola mitrale in un bambino viene solitamente diagnosticato in età prescolare o scolare, quando, inaspettatamente per la madre, il medico scopre un soffio al cuore in un bambino praticamente sano e offre di essere esaminato da un cardiologo. Un esame ecografico del cuore confermerà i sospetti del medico e ci permetterà di parlare con sicurezza del prolasso della valvola mitrale.
Il monitoraggio regolare da parte di un cardiologo è l'unica condizione indispensabile che un bambino dovrà rispettare prima di iniziare attività associate a uno sforzo fisico eccessivo. La maggior parte delle persone affette da prolasso della valvola mitrale conducono una vita normale senza sapere di avere la malattia.
Le complicanze gravi del prolasso della valvola mitrale sono rare. Si tratta principalmente della divergenza dei lembi, che porta all'insufficienza della valvola mitrale o all'endocardite infettiva.
Malattie cardiache nei neonati - cause
Nel 90% dei casi, la cardiopatia congenita in un neonato si sviluppa a causa dell'esposizione a fattori ambientali sfavorevoli. Le ragioni per lo sviluppo di questa patologia includono:
- fattore genetico;
- infezione intrauterina;
- età dei genitori (madre oltre 35 anni, padre oltre 50 anni);
- fattore ambientale (radiazioni, sostanze mutagene, inquinamento del suolo e dell'acqua);
- effetti tossici (metalli pesanti, alcool, acidi e alcoli, contatto con pitture e vernici);
- assunzione di alcuni farmaci (antibiotici, barbiturici, analgesici narcotici, contraccettivi ormonali, preparati al litio, chinino, papaverina, ecc.);
- malattie materne (tossicosi grave durante la gravidanza, diabete mellito, disturbi metabolici, rosolia, ecc.)
I bambini a rischio di sviluppare difetti cardiaci congeniti includono:
- con malattie genetiche e sindrome di Down;
- precoce;
- con altri difetti dello sviluppo (cioè con disturbi nel funzionamento e nella struttura di altri organi).
I sintomi e i segni della cardiopatia congenita nei bambini possono variare. Il grado della loro manifestazione dipende in gran parte dal tipo di patologia e dal suo impatto sulle condizioni generali del neonato. Se un bambino ha un difetto cardiaco compensato, è quasi impossibile notare esternamente qualsiasi segno della malattia.
Se il neonato ha un difetto cardiaco scompensato, i principali segni della malattia verranno notati dopo la nascita. I difetti cardiaci congeniti nei bambini si manifestano con i seguenti sintomi:
- Pelle blu. Questo è il primo segno che il bambino ha una malattia cardiaca congenita.
Si verifica sullo sfondo di una carenza di ossigeno nel corpo. Gli arti, il triangolo nasolabiale o l'intero corpo possono diventare blu. Tuttavia, la colorazione bluastra della pelle può verificarsi anche con lo sviluppo di altre malattie, ad esempio il sistema nervoso centrale.
Nel primo caso stiamo parlando di mancanza di respiro.
Un medico può presumere che un neonato abbia questa patologia in base ai seguenti segni:
- Bluastro degli arti.
- Pallore della pelle.
- Su mani, piedi e naso freddi (al tatto).
- Soffi cardiaci durante l'auscultazione (ascolto).
- Presenza di sintomi di insufficienza cardiaca.
Di norma, per confermare o confutare la diagnosi vengono utilizzati i seguenti metodi diagnostici:
- Ultrasuoni di tutti gli organi interni e valutazione del loro funzionamento.
- Fonocardiogramma.
- Radiografia del cuore.
- Cateterismo cardiaco (per chiarire il tipo di difetto).
- RM del cuore.
- Analisi del sangue.
Va notato che i segni esterni della cardiopatia congenita possono inizialmente essere completamente assenti e comparire solo con la crescita del bambino. Pertanto, è molto importante che ogni genitore esamini attentamente il proprio figlio nei primi mesi.
Ciò consentirà l'identificazione tempestiva dello sviluppo di malattie cardiache congenite e l'adozione di tutte le misure necessarie. È solo che se questa patologia non viene rilevata in modo tempestivo e il suo trattamento non viene avviato, ciò può portare a conseguenze disastrose.
Segni della malattia
Un neonato con un difetto cardiaco è irrequieto e non ingrassa bene. I principali segni di cardiopatia congenita possono includere i seguenti sintomi:
- cianosi o pallore della pelle esterna (di solito nell'area del triangolo nasolabiale, sulle dita delle mani e dei piedi), particolarmente pronunciato durante l'allattamento al seno, il pianto e lo sforzo;
- letargia o irrequietezza quando si attacca al seno;
- aumento di peso lento;
- rigurgito frequente durante l'allattamento al seno;
- urla senza causa;
- attacchi di mancanza di respiro (a volte combinati con cianosi) o respiro costantemente rapido e difficile;
- tachicardia o bradicardia senza causa;
- sudorazione;
- gonfiore degli arti;
- rigonfiamento nella zona del cuore.
Diagnostica
Se si sospetta una cardiopatia congenita, il bambino viene inviato urgentemente per un consulto a un cardiologo e, in caso di misure di emergenza, a un ospedale di cardiochirurgia.
Lì presteranno attenzione alla presenza di cianosi che cambia quando si respira sotto una maschera di ossigeno, mancanza di respiro che coinvolge le costole e i muscoli intercostali, valuteranno la natura del polso e della pressione, condurranno esami del sangue, valuteranno le condizioni di organi e sistemi, soprattutto il cervello, ascolterà il cuore, notando la presenza di vari rumori, e condurrà ulteriori ricerche.
Verrà eseguita un'ecografia del cuore e dei vasi sanguigni. Diagnostica, obiettivi:
- chiarire se esiste davvero un vizio;
- determinare i principali disturbi circolatori causati da cardiopatie congenite, riconoscere l'anatomia del difetto;
- chiarire la fase del difetto, la possibilità di trattamento chirurgico e conservativo in questa fase;
- determinare la presenza o l'assenza di complicanze, la fattibilità del loro trattamento;
- scegliere la tattica della correzione chirurgica e i tempi dell'operazione.
Allo stato attuale, con l'introduzione nella pratica dell'esame ecografico quasi universale del feto durante la gravidanza, esiste effettivamente la possibilità di fare una diagnosi di cardiopatia congenita in un periodo fino a una settimana di gravidanza, quando la questione del si può decidere l’opportunità di continuare la gravidanza.
Sfortunatamente, nel paese ci sono pochi ospedali così altamente specializzati e la maggior parte delle madri è costretta a recarsi in anticipo in grandi centri per il ricovero e il parto.Se un'ecografia rivela anomalie nel cuore del bambino, non scoraggiarti.
Il difetto non viene sempre rilevato nell'utero, ma dal momento della nascita il quadro clinico del difetto inizia ad aumentare - quindi potrebbe essere necessaria l'assistenza di emergenza, il bambino verrà trasferito in un ospedale di cardiochirurgia in un reparto di terapia intensiva e tutto il possibile verranno fatti per salvargli la vita, compresa un'operazione a cuore aperto.
Per diagnosticare i bambini con sospetta cardiopatia congenita, viene utilizzato un complesso dei seguenti metodi di ricerca:
Trattamento
Tutti i neonati con difetti cardiaci congeniti sono soggetti a monitoraggio obbligatorio da parte di un pediatra e cardiologo locale. Un bambino nel primo anno di vita dovrebbe essere esaminato ogni 3 mesi. Per i difetti cardiaci gravi, l'esame viene effettuato ogni mese.
I genitori devono essere messi a conoscenza delle condizioni inderogabili che devono essere create per tali figli:
- preferenza per l'alimentazione naturale con latte materno o donato;
- aumentare il numero di poppate di 2-3 dosi con una diminuzione della quantità di cibo per pasto;
- frequenti passeggiate all'aria aperta;
- attività fisica fattibile;
- controindicazioni per il gelo intenso o il sole aperto;
- prevenzione tempestiva delle malattie infettive;
- alimentazione razionale con una riduzione della quantità di liquidi bevuti, sale da cucina e inclusione nella dieta di alimenti ricchi di potassio (patate al forno, albicocche secche, prugne secche, uvetta).
Le tecniche chirurgiche e terapeutiche sono utilizzate per trattare un bambino con cardiopatia congenita. Di norma, i farmaci vengono utilizzati per preparare un bambino all'intervento chirurgico e al trattamento successivo.
Dopo l'operazione, il bambino è sotto la supervisione di un cardiologo. In alcuni casi, il trattamento chirurgico viene effettuato in più fasi, ovvero la prima operazione viene eseguita per alleviare le condizioni del paziente e le operazioni successive vengono eseguite per eliminare completamente il difetto cardiaco.
La prognosi per un intervento chirurgico tempestivo per eliminare la cardiopatia congenita nei neonati è favorevole nella maggior parte dei casi.
Farmaci
Di particolare importanza è l’assunzione di farmaci durante la gravidanza. Attualmente hanno completamente interrotto l'assunzione di talidomide: questo farmaco ha causato numerose deformità congenite durante la gravidanza (compresi difetti cardiaci congeniti).
Inoltre, hanno un effetto teratogeno:
Esiste un consenso generale sul fatto che il periodo più pericoloso per lo sviluppo di malattie cardiache congenite siano le prime 6-8 settimane di gravidanza. Quando un fattore teratogeno entra in questo intervallo, è molto probabile lo sviluppo di una cardiopatia congenita grave o combinata.
Metodi di correzione
L'emergenza, o adattamento primario, inizia dal momento della nascita del bambino. In questa fase, per compensare le malattie cardiache congenite e la disfunzione cardiaca, vengono utilizzate tutte le riserve del corpo, i vasi, i muscoli cardiaci, i tessuti polmonari e altri organi che soffrono di carenza di ossigeno si adattano al carico estremo.
Se le capacità del corpo del bambino sono troppo piccole, un tale difetto può portare alla morte del bambino se non gli viene eseguita rapidamente un'operazione cardiaca.
Quindi si verifica naturalmente lo scompenso: la fase terminale, quando, essendo esaurite, tutte le strutture del cuore e dei vasi sanguigni, nonché il tessuto polmonare, non possono più svolgere le loro funzioni e si sviluppa insufficienza cardiaca.
L'operazione viene solitamente eseguita nella fase di compensazione, quindi è più facile per il bambino sopportarla: il corpo ha già imparato a far fronte alle crescenti richieste. Meno spesso, è necessario un intervento chirurgico urgentemente, proprio all'inizio della fase di emergenza, quando il bambino non può sopravvivere senza aiuto.
La correzione chirurgica dei difetti congeniti in Russia risale al 1948, quando fu eseguita la prima correzione dei difetti congeniti: la legatura del dotto arterioso pervio. E nel 21° secolo, le possibilità della cardiochirurgia si sono ampliate in modo significativo.
Ora viene fornita assistenza per eliminare i difetti del basso peso alla nascita e dei bambini prematuri, vengono eseguite operazioni in casi che anche due decenni fa erano ancora considerati incorreggibili. Tutti gli sforzi dei chirurghi mirano a correggere la cardiopatia congenita il più presto possibile, che consentirà al bambino di condurre una vita normale in futuro, non diversa dai suoi coetanei.
Sfortunatamente, non tutti i difetti possono essere eliminati con una sola operazione. Ciò è dovuto alle caratteristiche della crescita e dello sviluppo del bambino e, in aggiunta, alle capacità di adattamento dei vasi del cuore e dei polmoni al carico.
In Russia, circa 30 istituti forniscono assistenza ai bambini e più della metà di essi possono eseguire importanti operazioni di bypass cardiopolmonare e a cuore aperto. Le operazioni sono piuttosto serie e dopo di esse è necessaria una lunga degenza in clinica per la riabilitazione.
Attraverso grandi vasi, utilizzando speciali cateteri sotto controllo radiografico o ecografico, vengono effettuate manipolazioni all'interno del cuore, consentendo di correggere molti difetti del cuore e delle sue valvole. Possono essere eseguiti sia in anestesia generale che locale, il che riduce il rischio di complicanze. Dopo gli interventi si potrà tornare a casa dopo qualche giorno.
Se l'intervento chirurgico non è indicato per il bambino o lo stadio del processo non ne consente l'esecuzione in questo momento, vengono prescritti vari farmaci per supportare la funzione cardiaca al livello adeguato.
Per un bambino con cardiopatia congenita è fondamentale rafforzare il sistema immunitario per prevenire la formazione di focolai di infezione nel naso, nella gola o in altri luoghi. Hanno bisogno di stare spesso all'aria aperta e monitorare i carichi, che devono corrispondere rigorosamente al tipo di difetto.
Conseguenze della malattia
Qualsiasi difetto cardiaco congenito porta a gravi disturbi emodinamici associati alla progressione della malattia, nonché allo scompenso del sistema cardiaco del corpo. L'unico modo per prevenire lo sviluppo di insufficienza cardiovascolare è un intervento chirurgico precoce, eseguito entro 6 mesi o 2 anni.
La sua importanza risiede nella necessità di normalizzare il flusso sanguigno nel cuore e nei grandi vasi. I bambini affetti da cardiopatie congenite devono essere protetti dall’endocardite infettiva, un’infezione e infiammazione dello strato interno del tessuto cardiaco.
L’infezione può verificarsi nei bambini con cardiopatia congenita dopo la maggior parte delle procedure odontoiatriche, tra cui la pulizia dei denti, le otturazioni e il trattamento canalare.
Gli interventi chirurgici della gola, della cavità orale e le procedure o gli esami del tratto gastrointestinale (esofago, stomaco e intestino) o del tratto urinario possono causare endocardite infettiva. L’endocardite infettiva può svilupparsi dopo un intervento chirurgico a cuore aperto.
Una volta nel flusso sanguigno, batteri o funghi migrano solitamente verso il cuore, dove infettano il tessuto cardiaco anomalo esposto alla turbolenza del flusso sanguigno, le valvole. Mentre molti microrganismi possono causare endocardite infettiva, l’endocardite infettiva è più spesso causata da batteri stafilococchi e streptococchi.
Aiutare un cuore debole
Per aiutare il tuo core a riprendersi più velocemente, segui questi consigli. Nutrizione. Il cibo dovrebbe essere a basso contenuto di calorie e povero di sale. Il nucleo deve consumare:
- più alimenti proteici (carne magra bollita, pesce, latticini),
- verdure (barbabietole, carote, pomodori, patate),
- frutta (cachi, banane, mele),
- verdure (aneto, prezzemolo, lattuga, cipolle verdi).
Evitare cibi che provocano gonfiore (legumi, cavoli, soda). Il bambino non dovrebbe mangiare prodotti da forno e semilavorati. Non offrire al tuo bambino:
Facciamo invece:
- decotto di rosa canina,
- succo fresco,
- composta leggermente zuccherata.
Inizia il riscaldamento con due o tre respiri profondi. Esegui piegamenti laterali e in avanti del busto, esercizi di stretching, camminando sulle punte dei piedi, quindi piegando le gambe all'altezza del ginocchio.
Dopo essersi liberato di un vizio, il bambino ha bisogno di tempo per riadattarsi a vivere senza di esso. Pertanto, il bambino viene registrato presso un cardiologo e lo visita regolarmente. Il rafforzamento del sistema immunitario gioca un ruolo importante, poiché qualsiasi raffreddore può avere un effetto dannoso sul sistema cardiovascolare e sulla salute in generale.
Per quanto riguarda gli esercizi fisici a scuola e all'asilo, il grado di carico è determinato da un cardioreumatologo. Se è necessaria un'esenzione dalle lezioni di educazione fisica, ciò non significa che il bambino sia controindicato a muoversi. In questi casi, si impegna nella terapia fisica secondo un programma speciale presso la clinica.
Si consiglia ai bambini con cardiopatie congenite di trascorrere molto tempo all'aria aperta, ma in assenza di temperature estreme: sia il caldo che il freddo hanno un effetto negativo sui vasi sanguigni che lavorano duramente. L'assunzione di sale è limitata. La dieta deve includere cibi ricchi di potassio: albicocche secche, uvetta, patate al forno.
I vizi sono diversi. Alcuni necessitano di un trattamento chirurgico immediato, altri sono sotto costante controllo medico fino ad una certa età.
In ogni caso, oggi la medicina, inclusa la cardiochirurgia, ha fatto passi avanti, e difetti che 60 anni fa erano considerati incurabili e incompatibili con la vita vengono ora operati con successo e i bambini vivono a lungo.
In questo caso è necessario tenere conto anche di altri fattori potenzialmente sfavorevoli, ad esempio l'effetto negativo dell'alta temperatura su alcuni difetti cardiaci. Per questi motivi, nella scelta della professione in questi pazienti, è necessario tenere conto del parere del cardiologo.
E l'ultima sfumatura su cui vorrei toccare è la gravidanza nelle donne con malattie cardiache congenite. Questo problema è oggi piuttosto acuto, a causa della sua complessità e della sua diffusione non così bassa, soprattutto dopo che i prolassi della valvola mitrale hanno cominciato a essere classificati come “difetti cardiaci minori” e hanno iniziato a essere soggetti a ordini e regolamenti del Ministero della Sanità riguardo alle tattiche della gestione delle donne incinte con UPS.
In generale, ad eccezione dei difetti anatomicamente ed emodinamicamente compensati, la gravidanza in tutte le cardiopatie congenite è associata a un rischio di complicanze. È vero, tutto dipende dal difetto specifico e dal grado di risarcimento.
In alcune malattie cardiache congenite (ad esempio, difetto del setto ventricolare e stenosi aortica), l'aumento del carico di lavoro durante la gravidanza può portare allo sviluppo di insufficienza cardiaca.
Durante la gravidanza vi è una maggiore tendenza alla formazione di aneurismi vascolari, comprese le rotture della parete vascolare. Le donne con ipertensione polmonare elevata hanno maggiori probabilità di andare incontro ad aborti spontanei, trombosi venose e persino morte improvvisa. Pertanto, il problema viene risolto individualmente in ciascun caso ed è meglio risolverlo in anticipo.