La forma polmonare della peste è caratterizzata da sintomi. Peste polmonare: sintomi, prevenzione, trattamento. Come viene diagnosticata la malattia?
è una malattia infettiva acuta, altamente contagiosa, con trasmissione per via aerea. Caratterizzato dalla comparsa di sintomi di grave intossicazione generale, segni di danno al sistema respiratorio e cardiovascolare e sepsi. La base della diagnosi è il metodo batteriologico e la PCR; per la ricerca vengono utilizzati vari fluidi corporei. Inoltre vengono eseguiti test sierologici. Come terapia specifica vengono utilizzati farmaci antibatterici, principalmente aminoglicosidi e tetracicline. Allo stesso tempo, viene prescritto un trattamento sintomatico per correggere le condizioni del paziente.
ICD-10
A20.2

informazioni generali
La peste polmonare non è una malattia separata; insieme alla peste bubbonica, è considerata una forma di peste. Casi di malattia sono registrati in molti paesi dell'Africa, dell'Asia, del Sud America, del Caucaso e dell'Altai. Attualmente, le regioni più endemiche sono il Madagascar, il Congo e il Perù. Secondo l'OMS, nel mondo per il periodo 2010-2015. Sono stati segnalati 3.248 casi di malattia, di cui 584 fatali. La suscettibilità è elevata, le persone si infettano indipendentemente dal sesso e dall’età. Gli uomini ne soffrono più spesso, il che è dovuto al loro maggiore impiego nella caccia ai roditori e alla loro passione per la caccia. Nei paesi con un clima temperato, il picco di incidenza si verifica nel periodo estivo-autunnale, nei climi caldi - nella stagione primaverile.
Cause
L'agente eziologico è il bacillo gram-negativo Yersinia pestis. L'agente patogeno è abbastanza stabile nell'ambiente esterno. Alla temperatura di 22°C può rimanere vitale fino a 4 mesi; a 100°C si inattiva dopo 1 minuto. La Yersinia muore sotto l'influenza di soluzioni di lisolo, sublimato e acido carbolico e della luce solare diretta. Sensibile all'essiccazione e ai farmaci antibatterici. Persiste nell'espettorato e nel sangue fino a un mese.
A causa della presenza di eso ed endotossine, il batterio ha un effetto tossico pronunciato sul corpo umano. Fattori specifici di aggressione e invasione gli consentono di inibire l'attività dei macrofagi e persistere in essi. A 37° C, il microbo forma una capsula nel corpo infetto, a seguito della quale aumenta la sua virulenza. La fonte della malattia è una persona affetta da peste polmonare primaria o secondaria. La trasmissione avviene per via aerogena.
Patogenesi
Durante l'infezione primaria, la porta d'ingresso sono le mucose delle vie respiratorie. Con il flusso linfatico, il bacillo entra nei linfonodi regionali, dove viene assorbito dai macrofagi. La fagocitosi incompleta promuove la sopravvivenza e la proliferazione dei microbi all'interno dei fagociti. L'infiammazione sierosa-emorragica si verifica nel sito di localizzazione del patogeno. Il parenchima polmonare diventa congestionato, si formano edema interstiziale e alveolare. La pleura è spesso coinvolta nel processo. A causa delle tossine, l'endotelio vascolare viene danneggiato, si formano stasi, coaguli di sangue, aree di emorragia e aree di necrosi.
L'ingresso dell'agente patogeno nel sangue contribuisce alla generalizzazione dell'infezione. Si verifica batteriemia e compaiono screening secondari. La paresi dei capillari provoca disfunzione del sistema cardiovascolare, dei reni e di altri organi. Le persone infette muoiono per insufficienza cardiaca o respiratoria. Con la sepsi, i pazienti muoiono per shock con sindrome DIC. La forma secondaria è causata dall'introduzione di Yersinia nel tessuto polmonare a causa della batteriemia; il successivo processo patologico si sviluppa come nella patologia di tipo primario.
Classificazione
La peste polmonare non è isolata come una malattia indipendente; è considerata un tipo di patologia causata dal bacillo della peste. La forma polmonare è una delle varianti più gravi del decorso della malattia e può causare lo sviluppo di epidemie, il che rende possibile classificarla come un'infezione particolarmente pericolosa. Si distinguono le seguenti tipologie:
- Peste polmonare primaria. Si sviluppa quando l'agente patogeno viene trasmesso attraverso un aerosol al contatto con un paziente con un'infezione polmonare. Caratterizzato da un decorso molto grave, sintomi di intossicazione, pleuropolmonite con espettorato liquido sanguinante. I bubboni vengono identificati raramente. Senza un trattamento adeguato, la morte avviene entro 3-4 giorni. Con progressione fulminante, i pazienti muoiono il primo giorno.
- Peste polmonare secondaria. Il paziente si infetta per via trasmissibile, per contatto o nutrizionale; i polmoni vengono colpiti nel 5-10% dei casi a seguito dell'introduzione ematogena del patogeno. I bubboni del primo e del secondo ordine vengono rilevati oggettivamente. Sullo sfondo delle manifestazioni cliniche della forma principale, nei giorni 2-3 compaiono gli stessi segni di polmonite da peste della variante primaria. Il paziente diventa una fonte di infezione nell'aria.
Sintomi della peste polmonare
Il periodo di incubazione varia da 3 a 10 giorni, in media 4-6 giorni, ma può essere ridotto ad un giorno. Il decorso dell'infezione è convenzionalmente suddiviso in tre periodi: iniziale, picco della malattia e terminale. La patologia si manifesta improvvisamente con un forte aumento della temperatura corporea fino a 39-40° C. Si notano sintomi di grave intossicazione, mal di testa e dolori muscolari, debolezza, brividi e vomito. I pazienti lamentano mancanza di respiro, tosse con secrezione di espettorato vitreo trasparente. Spesso disturbato da dolori taglienti, pesantezza al petto, tachicardia, congiuntivite.
Man mano che la malattia progredisce, la natura dell'espettorato cambia. Diventa liquido, sanguinante (con una miscela di sangue scarlatto o arrugginito) e quando si verifica l'edema polmonare diventa rosa e schiumoso. Lo scarico contiene una grande quantità di agenti patogeni. Si forma un'immagine di pleuropolmonite lobare o focale. Gli scarsi dati auscultatori non sono correlati alle gravi condizioni del paziente. Oggettivamente vengono determinati l'iperemia della pelle, il gonfiore del viso, l'iniezione dei vasi sclerali, i cosiddetti "occhi iniettati di sangue". La lingua è fittamente ricoperta da una patina bianca, come se fosse “strofinata con il gesso”.
Al culmine della peste, i sintomi di un disturbo nell'attività delle strutture nervose attirano l'attenzione. Nelle fasi iniziali, i pazienti sono eccitati o inibiti. Man mano che la patologia progredisce, si sviluppa l'encefalopatia tossica. Il linguaggio diventa lento, confuso, la coordinazione dei movimenti è compromessa e aumenta la sensibilità al suono e agli stimoli luminosi. Si formano vari gradi di compromissione della coscienza, fino al coma.
A causa della paresi del letto vascolare e della ridotta microcircolazione, si verificano deviazioni dal sistema cardiovascolare e insufficienza renale acuta. La cianosi e il dolore al petto aumentano, i tratti del viso diventano più nitidi, viene rilevata mancanza di respiro fino a 60 al minuto. Si avvertono suoni cardiaci ovattati, tachicardia e il polso può essere aritmico. La pressione scende bruscamente ed è quasi impercettibile nel periodo terminale. Si aggiunge la sindrome emorragica. Sulla pelle sono visibili aree con emorragie e petecchie. I pazienti muoiono per insufficienza respiratoria o gravi disturbi emodinamici.
La peste polmonare secondaria si forma come una complicazione sullo sfondo della forma principale della patologia. I sintomi di danno al sistema nervoso centrale, ai sistemi respiratorio e vascolare corrispondono alla descrizione di cui sopra. Dopo un'infezione si forma un'immunità cellulare stabile, ma in caso di infezione massiccia non si può escludere una nuova infezione.
Complicazioni
La complicanza più comune è lo sviluppo di insufficienza cardiovascolare e respiratoria acuta. Sono frequenti gli episodi di shock infettivo-tossico e la sindrome della coagulazione intravascolare disseminata. A causa dell'aumento della formazione di trombi, si forma la cancrena della punta delle dita e sono possibili danni renali acuti. I successivi disturbi nel sistema di coagulazione del sangue contribuiscono a un sanguinamento massiccio. Il danno tossico al sistema nervoso centrale è complicato dal coma; in letteratura sono descritti fatti di meningite da peste. La batteriemia e la formazione di nuovi focolai in vari organi portano alla sepsi.
Diagnostica
La variante polmonare della patologia viene diagnosticata sulla base di dati clinici e di laboratorio. Durante un esame obiettivo nelle fasi iniziali, un medico infettivo presta attenzione al gonfiore e all'iperemia del viso, all'iniezione dei vasi sclerali e alla lingua patinata. C'è febbre febbrile, tosse con sangue e dolore al petto. Durante l'auscultazione si sentono rantoli umidi a bolle fini, rumore di attrito pleurico, tachipnea e nei punti cardiaci - ottusità dei toni, tachicardia, aritmie. Aumenta l'ipotensione.
Nella fase terminale si pronuncia la cianosi della pelle. Nel caso di interessamento secondario del tessuto respiratorio si identificano i bubboni. Caratteristica è la comparsa di sintomi neurologici come conseguenza dell'encefalopatia tossica infettiva. Con lo sviluppo della sindrome emorragica vengono rilevati sanguinamento, emorragie nella pelle e nelle mucose. I seguenti metodi vengono utilizzati per confermare la diagnosi:
- Studi generali di laboratorio. Un esame del sangue generale rivela leucocitosi con spostamento a sinistra e VES accelerata. L'analisi delle urine rivela proteinuria ed ematuria, cilindri ialini e granulari. Quando si verifica la sindrome DIC, i cambiamenti nel coagulogramma corrispondono allo stadio del processo.
- Identificazione del patogeno. Il metodo determinante nella diagnosi è il metodo batterioscopico. I materiali utilizzati sono espettorato, sangue, tamponi faringei, puntini di bubboni e secrezioni di ulcere. Viene eseguita la microscopia degli strisci. Inoculare i fluidi biologici sui terreni nutritivi. La PCR è considerata un'analisi rapida e di alta qualità. Inoltre, vengono utilizzati ELISA, RIF e RPGA. È possibile un metodo biologico che comporta l'infezione di animali da laboratorio.
- Radiografia del torace. L'esame radiografico rivela ombre focali e infiltrative, che confermano la presenza di polmonite. Spesso le immagini mostrano segni di coinvolgimento pleurico e può essere rilevato versamento.
La diagnosi differenziale viene effettuata con la polmonite lobare. È importante distinguere la patologia dalla forma polmonare dell'antrace. La polmonite da peste può assomigliare ai cambiamenti della tularemia, della tifo e del tifo e al danno polmonare durante l'infezione influenzale. In caso di infezione secondaria, è necessario escludere la linfoadenite purulenta acuta di origine streptococcica e stafilococcica, sodoku, malattia da graffio di gatto.
Trattamento della peste polmonare
Terapia conservativa
I pazienti sospettati di avere la peste sono soggetti a isolamento nel rispetto delle misure antiepidemiche. Il paziente deve osservare un rigoroso riposo a letto. La terapia è complessa e combina aspetti etiotropici e patogenetici. Il trattamento eziologico specifico viene effettuato con farmaci antibatterici del gruppo degli aminoglicosidi e delle tetracicline. I più comunemente usati sono la streptomicina per via intramuscolare e la tetraciclina per via endovenosa. In alternativa si utilizzano gentamicina, doxiciclina, rifampicina, ciprofloxacina e cefalosporine.
Quando si sviluppa la meningite, il cloramfenicolo viene prescritto in combinazione con altri antibiotici. La durata del ciclo di assunzione dei farmaci è di almeno 10 giorni, quindi secondo le indicazioni. La gestione delle donne incinte presenta alcune difficoltà a causa degli effetti indesiderati di molti farmaci sul feto. In questi casi, il regime terapeutico viene elaborato tenendo conto dei possibili rischi; gli esperti stranieri raccomandano di dare la preferenza alla gentamicina.
Ai fini della disintossicazione viene prescritta la terapia infusionale con soluzioni colloidali e cristalloidi con diuresi forzata e plasmaferesi. Se necessario, utilizzare farmaci cardiotonici, antipiretici e glucocorticosteroidi. Plasma fresco congelato e albumina umana vengono somministrati per disturbi dell'emostasi e della sintesi proteica. Gli inibitori della pompa protonica sono raccomandati per prevenire lo sviluppo di ulcere da stress. È possibile somministrare siero antipeste e gammaglobuline.
L'aggiunta di complicanze, come edema polmonare, sepsi, sindrome DIC, richiede la correzione delle misure terapeutiche. Il piano di trattamento comprende inibitori della proteinasi plasmatica, emostatici, adrenergici e simpaticomimetici e altri farmaci. In caso di insufficienza respiratoria è necessaria l'inalazione di una miscela ossigeno-aria; secondo le indicazioni trasferire in ventilazione meccanica. Inoltre vengono utilizzate vitamine del gruppo B e vitamina K.
Chirurgia
Possono essere necessari interventi chirurgici per la peste polmonare secondaria, accompagnata dalla formazione di bubboni. In caso di suppurazione e apertura dei linfonodi infiammati, vengono trattati chirurgicamente. La somministrazione locale di antibiotici attivi contro gli stafilococchi viene effettuata anche direttamente nel bubbone dopo la comparsa di fluttuazioni o di drenaggio spontaneo.
Prognosi e prevenzione
La prognosi è grave. Il tasso di mortalità senza terapia è del 30-100%. Il trattamento correttamente selezionato può ridurre significativamente questo indicatore. Le misure di prevenzione non specifiche mirano a identificare e neutralizzare i focolai, il ricovero e l'isolamento delle persone infette e la supervisione veterinaria degli animali. Un elemento importante nella lotta contro la diffusione della peste è la distruzione dei roditori e delle pulci.
Dopo il recupero, i convalescenti vengono monitorati presso il dispensario per 3 mesi. Tutte le persone contattate sono sottoposte ad isolamento e profilassi d'emergenza con doxiciclina o streptomicina per un ciclo di 7 giorni. La dimissione viene effettuata dopo completa guarigione clinica (non prima di 6 settimane) e solo dopo un esame batteriologico negativo per tre volte. La prevenzione specifica viene effettuata immunizzando la popolazione dei gruppi a rischio con un vaccino vivo attenuato secco.
Appestareè una malattia infettiva acuta. I distributori della peste sono piccoli roditori (in città - ratti e topi, nelle zone rurali - furetti, roditori, ecc.) E predatori che si nutrono di loro (volpi, gatti). Nei paesi del sud, i cammelli possono essere fonte di infezione.
La peste viene trasmessa anche dalle pulci e da altri insetti che si trasferiscono sugli organismi viventi dai cadaveri degli animali infetti. I trasmettitori della malattia sono anche le persone che si infettano attraverso una puntura d'insetto, il contatto con un animale infetto (ad esempio durante la lavorazione delle pelli o il consumo di carne), i baci, le goccioline disperse nell'aria o il cibo.
Il decorso della malattia è caratterizzato da estrema gravità e frequenza di decessi. Pertanto, il primo sospetto di infezione da peste richiede un trattamento urgente presso una struttura medica.

Forme di peste
La peste ha cinque forme cliniche: bubbonica, polmonare, gastrointestinale, settica e cutanea. Le forme più comuni sono polmonare e bubbonica. La forma cutanea è rara e in molti casi diventa cutanea bubbonica.
Pelle
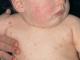
Questa forma clinica è la meno comune. Associato alla penetrazione del microbo patogeno attraverso la pelle danneggiata (questo si verifica quando viene morso da animali o insetti infetti). In genere, con questo tipo di infezione non vi è alcuna reazione primaria visibile. Solo in alcuni casi si osserva iperemia e compattazione dolorosa nel sito del morso, che presto si trasformano in vescicole (vescicole con contenuto liquido) e poi in pustole (pustole). Nella fase finale dello sviluppo di questa forma della malattia, si verifica la formazione di carbonchi: formazioni purulento-necrotiche acute molto dolorose della pelle, ricoperte da una crosta nera e circondate da tessuti cutanei viola infiammati, che si trasformano in ulcere e dopo la guarigione lasciando cicatrici.
Bubbonico
La principale manifestazione clinica di questa forma della malattia è il dolore acuto nelle aree in cui si trovano i bubboni. Di solito la loro posizione è associata alla posizione dei linfonodi, più spesso femorali e inguinali, meno spesso cervicali e ascellari. Alla palpazione, i linfonodi ipertrofici appaiono chiaramente, ma dopo un breve periodo di tempo la loro consistenza cambia, diventando densamente elastici, si fondono in singole formazioni - i cosiddetti bubboni, che è un segno diretto della malattia della peste. Un bubbone è una formazione tumorale, alla palpazione della quale viene rilevata una compattazione nella sua parte centrale - la posizione del linfonodo. Se il trattamento con antibiotici non viene effettuato in modo tempestivo, i linfonodi in suppurazione possono aprirsi e formarsi fistole da cui viene rilasciato il contenuto sanguinante.

Il bubbone può raggiungere le dimensioni di un grande uovo di gallina. Le forme gravi di peste bubbonica sono caratterizzate dal fatto che non vi è crescita del bubbone, ma i batteri della peste si diffondono in tutto il corpo attraverso il flusso linfatico, il che può essere fatale. La peste bubbonica può essere accompagnata dalla cosiddetta “polmonite da peste”, che crea il pericolo di trasmissione della malattia tramite goccioline trasportate dall’aria (attraverso la tosse).
Settico
Questa forma clinica della malattia si sviluppa dalla forma bubbonica o cutanea ed è caratterizzata dalla massima probabilità di morte e nel più breve tempo possibile. Inizia con un rapido aumento della temperatura, mancanza di respiro, difficoltà nel funzionamento del sistema muscolo-scheletrico e delirio. Poi aumentano i fenomeni settici (piccole emorragie cutanee, vomito misto a sangue, che indicano sanguinamento gastrointestinale, sindrome emorragica in tutti gli organi e sistemi del corpo). In casi eccezionali può essere così fugace da portare alla morte del paziente entro un giorno.
Polmonare
Lo stadio iniziale della malattia è caratterizzato da mal di testa, dolore all'osso sacro e alla parte bassa della schiena, ipertermia a partire da 39°C, brividi, sete costante e agitazione. Quando la malattia entra nel secondo stadio, si osservano cambiamenti nei tessuti polmonari, la funzione respiratoria diventa difficile e l'udito rivela suoni cardiaci ovattati e gravi aritmie.
C'è una tosse, accompagnata da espettorato sanguinante. L'espettorato contiene grandi quantità di microbi che causano la peste. Questa forma clinica della malattia è caratterizzata da un decorso rapido, che in assenza delle cure mediche necessarie porta sempre alla morte. Il pericolo della forma polmonare è che può essere trasmessa tramite goccioline trasportate dall'aria.
Sintomi
La durata del periodo di incubazione della malattia dipende dalla forma clinica: per bubbonico – 3–7 giorni, per polmonare – 1–2 giorni.
Le manifestazioni della malattia iniziano improvvisamente, la malattia si sviluppa rapidamente. I primi sintomi possono essere confusi con segni di avvelenamento e alcune altre malattie. I principali sintomi della peste sono i seguenti:
- un forte aumento della temperatura fino a 39° e oltre, brividi;
- a volte crampi, dolori muscolari, tremori (spasmi muscolari spontanei);
- mal di testa intenso, nausea, vomito, a volte con sangue;
- andatura instabile, mancanza di coordinazione;
- iperemia della pelle, “occhi di coniglio” (arrossamento dei bulbi oculari);
- sintomo di “rugiada sanguinante” che appare sulla pelle;
- mancanza di respiro, calo della pressione sanguigna;
- paura ossessiva della morte.
Le condizioni generali dei pazienti si deteriorano rapidamente, compaiono deliri e allucinazioni, perdita di coscienza o, al contrario, grave agitazione (il paziente cerca di alzarsi e correre, fa movimenti irregolari). Si parla in modo confuso a causa del gonfiore del rinofaringe e della lingua. All'inizio, anche il viso si gonfia per un breve periodo, poi il gonfiore scompare, il viso diventa giallastro e compaiono cerchi scuri sotto gli occhi.
Diagnostica
Le manifestazioni cliniche della malattia sono determinate dal tipo di infezione e dalla via di infezione. In genere, durante la visita medica iniziale, viene rilevato quanto segue:
- iperemia e gonfiore della mucosa orale;
- lingua ricoperta da una patina bianca (“strofinata con gesso”);
- arrossamento delle mucose della congiuntiva e del bulbo oculare;
- fegato ingrossato.
Negli esami di laboratorio, gli esami del sangue mostrano un aumento del contenuto di leucociti, mentre si osserva la norma assoluta dell'emoglobina e dei globuli rossi e una VES accelerata. Se alle prime manifestazioni della malattia non si verifica la visita dal medico, allora emerge un quadro clinico della peste più caratteristico, che varia a seconda della forma clinica.
Attualmente esiste una tendenza verso una riduzione massima dell’incidenza in tutto il mondo. Nei casi di diffusione di massa, diagnosticare la peste non è difficile. Le difficoltà nell'identificazione dei primi casi della malattia possono essere dovute al fatto che le manifestazioni iniziali della malattia sono simili nel quadro clinico ai segni di altre malattie. Pertanto, la forma polmonare della peste può essere confusa con la tubercolosi o la polmonite lobare e la peste bubbonica cutanea con l'antrace.
Una diagnosi accurata della malattia può essere effettuata solo in ambito ospedaliero, mediante esami del sangue, esami dell'espettorato, ecc.
Trattamento
La medicina moderna tratta la peste con una serie di farmaci antibatterici e sulfamidici, nonché con l'aiuto di uno speciale siero anti-peste. Un fattore molto significativo per il successo del trattamento è il suo inizio tempestivo in una fase iniziale della malattia, il trasporto in ospedale, dove viene fornita una costante supervisione medica e una diagnosi accurata mediante test di laboratorio.
Un'attenzione particolare è necessaria per i malati improvvisi che si trovano in aree con casi ripetuti della malattia e che arrivano da paesi endemici della peste (paesi africani e asiatici, Kazakistan).
Prevenzione
La prevenzione della peste consiste in misure di quarantena, che si dividono in interne (volte a prevenire la diffusione della peste dalle zone del Paese sfavorevoli a questa malattia a quelle favorevoli) ed esterne (effettuate presso snodi di trasporto internazionali e volte a impedire l'importazione dei patogeno proveniente da altri paesi).
Se uno dei membri della famiglia è infetto dalla peste, tutti i membri della famiglia che sono entrati in contatto con lui devono essere sottoposti a esame e prevenzione. Un caso di infezione deve essere registrato presso la stazione sanitaria ed epidemiologica più vicina. Un paziente con sospetta peste viene sottoposto a ricovero d'urgenza, la casa viene disinfettata e i familiari ricevono vaccinazioni antipeste.
Cordiali saluti,
I fenomeni di intossicazione infettiva generale, così caratteristici di tutte le forme di peste, con la peste polmonare raggiungono la loro massima gravità e la gravità del decorso raggiunge il suo massimo. Se i pazienti non iniziano a ricevere il trattamento necessario in modo tempestivo, moriranno tutti inevitabilmente entro e non oltre 2-4 giorni dall'inizio della malattia, il che ha dato origine a parlare del decorso fulmineo della peste polmonare. Durante l'epidemia di peste polmonare della Manciuria nel 1910-1911. Tutti coloro che l'hanno contratto sono morti.
Nei pazienti affetti da peste polmonare primaria, sullo sfondo di un quadro prevalente di intossicazione generale, già dal primo giorno di malattia compaiono segni indicanti danni ai polmoni e alla pleura. Questi includono dolore lancinante al petto e tosse con espettorato, inizialmente scarso, ma poi abbondante, sanguinante, schiumoso. Alcuni pazienti tossiscono il catarro con la bocca. La quantità di espettorato è così significativa che un intero bacino può accumularla in un giorno.
Ben presto i pazienti iniziano a sentire una mancanza d'aria e pressione al petto. Sviluppano una grave mancanza di respiro: il numero di respiri raggiunge i 40-60 al minuto.
Il polso diventa progressivamente più veloce e più debole e la pressione sanguigna diminuisce costantemente. I suoni cardiaci sono sordi, appena udibili. La gravità delle condizioni dei pazienti non corrisponde ai magri cambiamenti che possono essere rilevati durante un esame obiettivo dei polmoni, che è anche uno dei segni caratteristici della peste.
Ciò accade perché le tossine della peste causano danni preferenziali al sistema cardiovascolare piuttosto che al tessuto polmonare. Segni di alterazioni infiammatorie nei polmoni compaiono dal secondo giorno di malattia. Dopo un attento esame dei pazienti, è possibile notare un accorciamento del suono della percussione sulle aree dei polmoni interessate, ed è possibile ascoltare rantoli umidi e rumore di attrito pleurico.
L'eccitazione e il delirio del periodo iniziale vengono presto sostituiti dalla letargia dei pazienti, dalla loro completa indifferenza verso se stessi e gli altri. La coscienza diventa confusa. Occasionali attacchi di ansia sono accompagnati da violento delirio e tentativi di fuga da qualche parte. Tali attacchi minano completamente la forza dei pazienti, la loro vita svanisce rapidamente. La pelle del viso diventa prima blu e poi grigio terra, come quella di una persona che soffoca. Sul viso compaiono grandi gocce di sudore ("rugiada della peste" secondo G.P. Rudnev). Presto il polso cessa di essere rilevato, quindi con i fenomeni di progressiva diminuzione della pressione sanguigna si verifica la morte.
Poco prima, sulla pelle degli arti e del busto compaiono numerose emorragie di varie dimensioni: da un chicco di riso a un nocciolo di ciliegia e più grandi. La durata dell'intera malattia solitamente non supera i 3-4 giorni.
Studi patologici mostrano che nella forma polmonare della peste, i cambiamenti infiammatori nei polmoni corrispondono a polmonite emorragica focale, meno spesso lobare o pleuropolmonite. In questi focolai si verificano estese emorragie, aree di necrosi del tessuto polmonare ed enormi accumuli di microbi della peste. Nelle persone decedute in un periodo precedente della malattia, è stato riscontrato più spesso un quadro di edema polmonare acuto.
La peste polmonare secondaria presenta lo stesso complesso di sintomi clinici di quella primaria. Ma inizia a svilupparsi sullo sfondo di quelle lesioni causate nel corpo dal processo di peste primaria.
“Infezioni da quarantena”, B.A. Mokrov
Una malattia come la peste polmonare nell'uomo si sviluppa attraverso la trasmissione tramite goccioline trasportate dall'aria, cioè entrando nel corpo attraverso il sistema respiratorio. Nel corpo del malato, la reazione primaria è caratterizzata dal rapido sviluppo di molteplici focolai di infiammazione nei polmoni.
La forma polmonare ha due stadi della malattia. Il primo stadio è caratterizzato dalla presenza di sintomi generali e il secondo stadio è caratterizzato da improvvisi cambiamenti nei polmoni. Durante il periodo della malattia, si possono notare periodi come l'eccitazione febbrile iniziale, l'apice della malattia e il periodo stuporoso, quando la mancanza di respiro progredisce e talvolta il coma. Il secondo periodo è epidemicamente più pericoloso, poiché è accompagnato da un rilascio molto abbondante di microbi.
Nella peste polmonare, il quadro clinico può essere molto vario. Di solito la malattia inizia improvvisamente, senza alcun fenomeno prodromico. Il paziente avverte forti mal di testa, brividi, debolezza, dolore agli arti e alla parte bassa della schiena e spesso vomito e nausea. Il viso del paziente diventa rosso e gonfio. La temperatura corporea sale rapidamente a 40,5. In questo momento, il paziente diventa irrequieto e può iniziare a lamentare dolore al petto. Il polso accelera e talvolta può comparire aritmia. Tutti i sintomi sopra descritti compaiono il primo giorno della malattia.
I pazienti al culmine della malattia possono avvertire mancanza di respiro e aumento della respirazione, che continuano a peggiorare con il progredire della malattia. I reclami possono essere una sensazione di oppressione al petto o una sensazione di mancanza d'aria. A volte i pazienti provano una sensazione di paura della morte imminente. Potrebbero provare ad alzarsi e lasciare la stanza. Durante il periodo agonale, i pazienti hanno manifestato adinamia pronunciata e respiro superficiale.
Un sintomo abbastanza comune della polmonite da peste è la tosse, solitamente con debole produzione di espettorato. L'espettorato che viene rilasciato inizialmente può avere una struttura mucosa o mucopurulenta, ma dopo qualche tempo cominciano ad apparire strisce di sangue espettorato. Nella maggior parte dei casi, l'espettorato acquisisce una struttura schiumosa di colore rosso vivo e viene rilasciato in quantità molto grandi. In uno striscio di espettorato all'inizio della malattia, il microbo della peste potrebbe non essere rilevato o essere trovato in piccole quantità. Ma durante il culmine della malattia, nell'espettorato è presente un'enorme quantità di microbi della peste.
Lo stadio della polmonite da peste primaria può manifestarsi in una forma atipica. Spesso l'espettorato dei malati di peste è simile all'espettorato prodotto dalla polmonite lobare, con la sua secrezione a breve termine. Raramente potrebbe non esserci alcun espettorato. A volte i pazienti manifestano una grave emottisi, che solleva il sospetto di tubercolosi. Nel caso di una forma estremamente grave, i pazienti non tossiscono, ma se gli viene permesso di tossire, apparirà sicuramente un espettorato macchiato di sangue.
All'inizio della malattia, i cambiamenti nei polmoni sono molto deboli o del tutto assenti. Ma anche al culmine della malattia, questi dati sono scarsi. La polmonite da peste è caratterizzata dall'assenza di dati certi nei pazienti, che contraddice le loro gravi condizioni generali. Anche con danni profondi ed estesi ai polmoni nei pazienti con percussioni, non vi è alcuna ottusità o è evidente in piccole aree. Durante l'ascolto, il respiro sibilante per lo più non viene osservato.
Se entro 2-3 giorni i pazienti affetti da peste polmonare primaria non ricevono le cure mediche necessarie, di norma si verifica la morte, poiché la malattia procede rapidamente ed è altamente contagiosa.
Prevenzione d’emergenza per la peste polmonare.
Per prevenire la peste, alle persone che sono state in contatto con malati di peste vengono prescritti antibiotici con un ciclo di trattamento che dura fino a 5 giorni.
La streptomicina viene iniettata nel corpo due volte al giorno alla dose di 0,5 g. Se viene prescritta la monomicina, deve essere somministrata per via intramuscolare due volte al giorno, 0,5 g. La profilassi d'emergenza viene effettuata anche utilizzando antibiotici tetraciclinici.
Prevenzione e cura della peste polmonare.
La prevenzione e il trattamento necessari della peste polmonare sono i seguenti. Un vaccino speciale, preparato da agenti patogeni della peste uccisi dal riscaldamento, è in grado di creare l'immunità necessaria dopo 3 iniezioni ad intervalli di 2 settimane. In futuro, per mantenere l'immunità richiesta, è necessario effettuare una rivaccinazione ogni 2 anni. Ma il vaccino vivo contro la peste secca viene somministrato una volta, il che consente di creare l'immunità per un periodo massimo di 6 mesi. Nelle condizioni epidemiche più sfavorevoli la rivaccinazione deve essere effettuata dopo 6 mesi.
La diagnostica in condizioni di laboratorio si basa sull'isolamento diretto dell'agente eziologico della peste stesso, sulla necessaria determinazione dell'antigene nel materiale di prova e sul rilevamento di anticorpi specifici nel siero del sangue. Il materiale per tali studi è: il contenuto di vescicole, bubboni, carbonchi, pustole, il contenuto di muco ed espettorato dal rinofaringe, sangue, feci.
Nel sangue del paziente può essere rilevata leucocitosi neutrofila, ma durante il periodo di recupero possono comparire linfocitosi, leucopenia e una pericolosa diminuzione del numero di globuli rossi e dell'emoglobina. Gli esami delle urine mostrano tracce di proteine. La disponibilità obbligatoria di dati epidemiologici e clinici, nonché il rilevamento tempestivo di bastoncini colorati bipolari ovoidali gram-negativi rendono possibile il sospetto precoce della peste. Tuttavia, la diagnosi finale può essere fatta solo sulla base dell'isolamento e dell'identificazione obbligatori delle colture.
Per il trattamento preventivo della peste vengono utilizzati i seguenti tipi di antibiotici: diidrostreptomicina, streptomicina, clortetraciclina, pasomicina, ossitetraciclina, dibiomicina.
Peste polmonare: sintomi, prevenzione, trattamento: questa è la sequenza in cui viene fornito aiuto a un paziente affetto da questa grave malattia.
Questa è una patologia infettiva causata da batteri Y. pestis. Questa grave malattia si sviluppa rapidamente e pertanto richiede un trattamento tempestivo. Se il paziente non riceve un trattamento immediato, morirà il 3° giorno.
La peste polmonare ha un sinonimo: polmonite da peste, poiché l'infezione colpisce i polmoni. Ogni anno 1-3mila persone soffrono di questa malattia.
Il batterio Y. pestis è ben conservato nell'espettorato ed è resistente alle basse e alle alte temperature; muore subito dopo la bollitura. In tutto il mondo il bacillo della peste viene diffuso da pulci o roditori selvatici.
Sintomi della peste polmonare
Dal momento dell'infezione fino alla comparsa dei primi segni della malattia, di solito passano da 2 ore a 5-6 giorni, in media fino a 3 giorni. Se il paziente è stato precedentemente vaccinato contro la peste, il periodo di incubazione dura fino a 2 giorni.
Questa malattia insidiosa può manifestarsi in due forme:
- forma primaria– caratterizzato da un esordio acuto con un breve periodo di incubazione – fino a 3 giorni. Senza un trattamento immediato, la morte è possibile il terzo giorno. La forma primaria di peste polmonare è caratterizzata da brividi, debolezza, tinta rossa della pelle del viso, intenso mal di testa, gonfiore del viso, dolore ai muscoli e alle articolazioni, la temperatura corporea del paziente può salire fino a 41 gradi. I sintomi della polmonite compaiono presto sotto forma di tosse grassa, dolore al petto e mancanza di respiro. Il giorno successivo, possono essere rilasciati grandi volumi di espettorato con sangue, possono verificarsi problemi respiratori e si può sviluppare insufficienza cardiaca. In questo caso, il paziente può essere perseguitato dalla paura della morte. In alcuni casi, la polmonite da peste primaria può verificarsi senza separazione dell'espettorato;
- forma secondaria non si sviluppa così intensamente come il primo; quando il paziente tossisce, viene rilasciata una piccola quantità di espettorato viscoso.
La peste polmonare differisce dalla normale polmonite batterica per la presenza indispensabile di tutti i segni di intossicazione del corpo e di morte frequente.
Cause della peste polmonare
L'agente eziologico di questa malattia è il batterio Y. pestis. L'infezione può verificarsi nei seguenti modi:
- 1 da goccioline trasportate dall'aria– in caso di contatto con una persona o un animale infetto, nonché in caso di inalazione di batteri in un laboratorio;
- 2 quando Y. pestis entra direttamente nei polmoni attraverso una pipa o un sigaro fumato da un paziente affetto da peste polmonare;
- 3 Y. pestis può entrare nel corpo umano attraverso la pelle attraverso il morso di una pulce o di un roditore infetto. Quando viene morso da una pulce infetta dal bacillo della peste, nel sito del morso può apparire una papula con contenuto emorragico. Quindi l'infezione si diffonde attraverso il sistema linfatico e i linfonodi si ingrandiscono in modo significativo.
In condizioni naturali, puoi contrarre l'infezione durante la caccia e la macellazione dei roditori selvatici. Tra gli animali domestici, questa patologia può svilupparsi nei cammelli. Pertanto, le infezioni umane sono possibili quando si taglia, si macella e si scuoia un animale malato.
Complicanze della peste polmonare
Se non si inizia la terapia per la forma primaria di peste polmonare nei primi due giorni, il paziente andrà incontro a morte inevitabile. Centinaia di anni fa, prima che venissero inventati gli antibiotici, il tasso di sopravvivenza dei pazienti era molto basso.
La peste polmonare può essere accompagnata da insufficienza cardiaca, meningite purulenta e qualsiasi infezione batterica sullo sfondo di una ridotta immunità.
Prevenzione della peste polmonare
Anche nel caso del contatto più breve con un paziente affetto da peste polmonare è indicata una terapia profilattica a base di antibiotici per 5 giorni; contro questa forma di peste non esiste un vaccino.
Le misure preventive generali includono:
- rispetto rigoroso delle norme di sicurezza per gli operatori sanitari che entrano in contatto con pazienti infetti;
- se viene individuato un paziente infetto è opportuno isolarlo immediatamente e iniziare la terapia, mentre è opportuno identificare e diagnosticare la condizione delle persone con cui il paziente ha comunicato negli ultimi 10-12 giorni;
- condurre regolarmente un lavoro informativo tra il personale medico sui sintomi della peste polmonare e sul gruppo a rischio;
- monitorare le condizioni degli animali e dei focolai naturali e, quando viene rilevato un bacillo della peste, introdurre divieti di caccia;
- effettuare l'immunizzazione preventiva delle professioni a rischio;
- non toccare le carcasse di animali morti;
- prevenire la diffusione delle pulci negli ambienti chiusi.
Trattamento della peste polmonare in medicina ufficiale
Innanzitutto la persona contagiata deve essere isolata. Tutte le persone che sono state in contatto con il paziente per 5 giorni devono seguire un ciclo di antibiotici. Il trattamento per la peste polmonare prevede:
- 1 dose di antibiotici;
- 2 trattamento dell'intossicazione;
- 3 uso di farmaci che supportano il sistema cardiovascolare;
- 4 assunzione di farmaci antipolmonite: antipiretici, antidolorifici, farmaci che supportano la funzione polmonare.
- 5 Nelle forme gravi possono essere necessarie la pulizia e la trasfusione di sangue.
Con un trattamento tempestivo e corretto è possibile ottenere la guarigione completa anche dalle forme più complesse di peste polmonare. La mancanza di terapia porta invariabilmente alla morte del paziente.
Alimenti utili per la peste polmonare
La dieta di un paziente affetto da peste polmonare dovrebbe mirare a sostenere le difese dell'organismo e del tratto gastrointestinale. Pertanto, i seguenti prodotti dovrebbero essere inclusi nella dieta:
- ricotta a basso contenuto di grassi e prodotti a base di latte fermentato - per migliorare la motilità intestinale e arricchire il corpo con Ca;
- miele in piccole quantità come fonte di glucosio e oligoelementi;
- succhi di frutta e verdura, bevande a base di frutti di bosco;
- frutta secca come fonte di potassio;
- cibi ricchi di vitamina A: lattuga, albicocche, succo di carota, bacche di olivello spinoso, tuorli d'uovo di gallina;
- pesce bollito e carne magra come fonte di proteine e aminoacidi;
- bere una quantità sufficiente di liquidi (almeno 2 litri) per disintossicare il corpo sotto forma di tè debole, composte, succhi, acqua purificata e bevande alla frutta;
- pasticcini malsani;
- primi piatti con brodo vegetale o di carne magro.
Rimedi popolari per la peste polmonare
È impossibile curare la peste polmonare con la medicina tradizionale, quindi non dovresti fare affidamento solo su di essa.