Sintomi della valvola mitrale. Prolasso della valvola mitrale: sintomi, trattamento e prognosi. Cosa causa MVP
1° grado, sue cause e sintomi. Trattamento e prognosi della malattia.
Data di pubblicazione dell'articolo: 25 novembre 2016
Data aggiornamento articolo: 25/05/2019
Il prolasso della valvola mitrale (abbreviato MVP) è la patologia congenita o acquisita più comune della struttura dell'apparato valvolare cardiaco. Questa è una deflessione (cedimento, cedimento) di una delle valvole durante il periodo di contrazione del cuore, che può essere accompagnata dal reflusso del sangue nell'atrio.
Se, secondo l'ecografia del cuore, la valvola cede di 3-6 millimetri, si parla di prolasso (o difetto) di 1o grado. Se questa situazione è accompagnata da reflusso di sangue nell'atrio sinistro, allora si parla di prolasso della valvola mitrale di grado 1 con rigurgito di grado 1.
Il prolasso si verifica negli uomini in non più del 2,5% dei casi e nelle donne in circa l'8%: questi sono dati tra tutte le persone con.
Nella fascia di età più anziana delle donne, la prevalenza del prolasso è 4 volte inferiore. Nelle donne questo difetto scompare con l'età, negli uomini l'incidenza della patologia rimane entro il 2-3%.

I pazienti con questa diagnosi vengono curati e monitorati da: un cardiologo, un aritmologo, un cardiochirurgo e un neurologo.
Brevemente sull'anatomia dell'apparato valvolare
Comprendere il meccanismo e le cause del prolasso è impossibile senza la conoscenza dell'anatomia dell'apparato valvolare. La valvola mitrale è costituita da due lembi: anteriore e posteriore; corde e muscoli papillari.


Il prolasso si manifesta più spesso sul lembo posteriore, un po' meno spesso su quello anteriore, ma i sintomi sono sempre simili. Per questa patologia non fa differenza quale dei lembi si piega nell'atrio sinistro.
Dalle valvole partono le corde che passano nei muscoli papillari e sono fissate dall'interno della cavità del ventricolo sinistro alle pareti. Le valvole sono ricoperte di tessuto connettivo.
 Parametri in base ai quali viene determinato il grado di prolasso del lembo posteriore della valvola mitrale
Parametri in base ai quali viene determinato il grado di prolasso del lembo posteriore della valvola mitrale Cause di patologia
Le cause dello sviluppo del difetto sono congenite e acquisite.
Cause congenite
Anomalie nello sviluppo del tessuto connettivo (sindromi di Marfan e Ehlers-Danlos). Questa situazione è geneticamente determinata.
Ci sono casi familiari di patologia. In tali famiglie, tutti i membri imparentati hanno questa diagnosi confermata.
Ragioni acquisite

La causa più comune del prolasso mitralico sono i difetti reumatici. I reumatismi sono una patologia autoimmune che porta ad un cambiamento nell'aspetto delle valvole e allo sviluppo di prolasso e (o) stenosi - restringimento dell'apertura della valvola mitrale.
Nei reumatismi si parla di un difetto combinato della valvola mitrale, in cui il rigurgito (riflusso di sangue nell'atrio) può prevalere sulla stenosi.
Sintomi caratteristici del prolasso
I reclami presentati dai pazienti con MVP di grado 1 senza flusso sanguigno inverso nell'atrio sinistro (cioè senza rigurgito) sono molto aspecifici. Più spesso sono scarsi, cioè nulla disturba i pazienti.
I sintomi compaiono quando si sviluppa il rigurgito, cioè il sangue che rifluisce nell'atrio.
La malattia non interferisce con il normale ritmo della vita, a meno che la causa non sia l'infarto del miocardio o l'endocardite infettiva dei tossicodipendenti.
Quali sono i sintomi del prolasso della valvola mitrale di grado 1 con rigurgito:
1. Sintomi cardiaci
- Dolore nella zona del cuore, breve e di breve durata.
- Disturbi del ritmo, che sono accompagnati da un aumento della frequenza cardiaca. Il sintomo è caratteristico della patologia congenita.
2. Disturbi non cardiaci
Le cause non cardiache sono associate all'interruzione del sistema nervoso.
- Aumento della sudorazione.
- Attacchi di panico. Questi sono attacchi di paura che spaventano una persona (accompagnati da un aumento incontrollabile della frequenza cardiaca, sudorazione e arrossamento della pelle).
- Mancanza di respiro durante l'esercizio. È importante capire che la mancanza di respiro in questo caso non è un problema, ma non deriva dal nervosismo. Questo sintomo si riscontra nella metà dei pazienti
- Diminuzione della pressione sanguigna (ipotensione), accompagnata da svenimento e presincope. Il sintomo è osservato nel 10-15% dei pazienti tra tutti i pazienti con prolasso della valvola mitrale di grado 1.

Metodi di trattamento
Per il prolasso della valvola mitrale di grado 1 vengono utilizzati: misure riparative (routine quotidiana, indurimento, attività fisica), farmaci ed eventuale intervento chirurgico di sostituzione della valvola mitrale.
Quali farmaci vengono utilizzati:
A seconda della causa che ha portato al prolasso della valvola mitrale (ne abbiamo discusso sopra), i medici scelgono le tattiche di trattamento:
- Se la causa del prolasso è una malattia reumatica, è necessaria la prevenzione, che viene effettuata dai reumatologi in bassa stagione in modo che il danno alla valvola mitrale non peggiori.
- L’infezione sui lembi della valvola mitrale viene trattata con antibiotici. La malattia può essere completamente curata, il prolasso scomparirà e non ci sarà rigurgito.
- Un trauma contusivo (un colpo al petto con un pugno o un colpo al petto ad alta velocità contro il volante di un'auto) può portare alla separazione di una delle corde del lembo della valvola mitrale. Poi ci sarà anche un PMC. I medici operano questi pazienti: cuciono l'accordo. La valvola smette di cadere nell'atrio sinistro e la malattia scompare.
- In caso di ipertensione (pressione alta), infarto miocardico (morte di parte del miocardio), viene effettuato un trattamento complesso di queste malattie.
Previsione
La prognosi dipende molto dalla causa che ha causato la malattia.
- Per l’ipertensione, la prognosi dipende dalla malattia di base e dalla gravità dell’insufficienza cardiaca.
- Malformazioni reumatiche delle vie urinarie sono state osservate da molto tempo (forse un anno o decenni). Possono passare anni senza disturbare una persona. E se sorgono reclami, i medici prescrivono farmaci. Le medicine vengono assunte in corsi (un mese o due) per tutta la vita. Quando i farmaci sono inefficaci, si consiglia un intervento chirurgico: sostituzione della valvola mitrale (una valvola cardiaca artificiale viene cucita al posto della valvola mitrale).
- L'endocardite infettiva può essere completamente curata anche in modo conservativo. Il trattamento è lungo - mesi. La prognosi è buona.
- Il trattamento per i tossicodipendenti con endocardite infettiva ha un effetto a brevissimo termine. La mortalità è estremamente elevata, anche dopo l’intervento di sostituzione della valvola mitrale. Solo pochi sopravvivono per i primi due anni. La prognosi è negativa.
Il prolasso della valvola mitrale stesso (senza complicazioni) ha una buona prognosi.
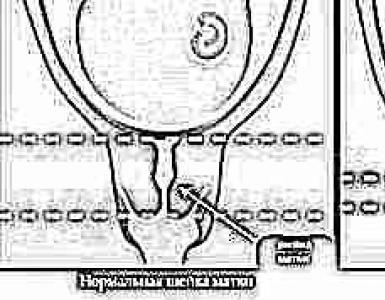
Il prolasso della valvola mitrale (MVP) è una patologia clinica in cui uno o due lembi di questa formazione anatomica prolassano, cioè si piegano nella cavità dell'atrio sinistro durante la sistole (battito cardiaco), cosa che normalmente non dovrebbe verificarsi.
La diagnosi di MVP è diventata possibile grazie all'uso della tecnologia ad ultrasuoni. Il prolasso della valvola mitrale è probabilmente la patologia più comune in quest'area e si verifica in oltre il 6% della popolazione. Nei bambini, l'anomalia viene rilevata molto più spesso che negli adulti e nelle ragazze circa quattro volte più spesso. Nell’adolescenza il rapporto tra ragazze e ragazzi è di 3:1, mentre tra donne e uomini è di 2:1. Nelle persone anziane, la differenza nell’incidenza dell’MVP in entrambi i sessi è livellata. Questa malattia si verifica anche durante la gravidanza.
Anatomia
Il cuore può essere immaginato come una sorta di pompa che costringe il sangue a circolare attraverso i vasi di tutto il corpo. Questo movimento del fluido diventa possibile mantenendo la pressione nella cavità del cuore e il lavoro dell'apparato muscolare dell'organo al livello adeguato. Il cuore umano è costituito da quattro cavità chiamate camere (due ventricoli e due atri). Le camere sono delimitate l'una dall'altra da speciali “porte”, o valvole, ciascuna delle quali è composta da due o tre porte. Grazie a questa struttura anatomica del motore principale del corpo umano, ogni cellula del corpo umano riceve ossigeno e sostanze nutritive.
Nel cuore ci sono quattro valvole:
- Mitrale. Separa la cavità dell'atrio sinistro e del ventricolo ed è costituito da due valvole: anteriore e posteriore. Il prolasso del lembo valvolare anteriore è molto più comune di quello posteriore. A ciascuna valvola sono attaccati fili speciali chiamati accordi. Forniscono il contatto tra la valvola e le fibre muscolari, chiamate muscoli papillari o papillari. Per il pieno funzionamento di questa formazione anatomica è necessario il lavoro coordinato e congiunto di tutti i componenti. Durante la contrazione cardiaca - sistole - la cavità del ventricolo cardiaco muscolare diminuisce e di conseguenza aumenta la pressione al suo interno. In questo caso vengono attivati i muscoli papillari, che chiudono l'uscita del sangue nell'atrio sinistro, da dove esce dalla circolazione polmonare, arricchito di ossigeno, e, di conseguenza, il sangue entra nell'aorta e poi, attraverso le arterie vasi, viene distribuito a tutti gli organi e tessuti.
- Valvola tricuspide (a tre foglie). Si compone di tre porte. Situato tra l'atrio destro e il ventricolo.
- Valvola aortica. Come descritto sopra, si trova tra il ventricolo sinistro e l'aorta e non consente al sangue di ritornare al ventricolo sinistro. Durante la sistole si apre, rilasciando il sangue arterioso nell'aorta ad alta pressione, e durante la diastole si chiude, impedendo al sangue di rifluire al cuore.
- Valvola polmonare. Si trova tra il ventricolo destro e l'arteria polmonare. Simile alla valvola aortica, impedisce al sangue di ritornare al cuore (ventricolo destro) durante la diastole.
Normalmente, il lavoro del cuore può essere rappresentato come segue. Nei polmoni il sangue si arricchisce di ossigeno ed entra nel cuore, o meglio nel suo atrio sinistro (ha pareti muscolari sottili ed è solo un “serbatoio”). Dall'atrio sinistro si riversa nel ventricolo sinistro (rappresentato da un “potente muscolo” capace di spingere fuori l'intero volume di sangue in ingresso), da dove durante la sistole si diffonde attraverso l'aorta a tutti gli organi della circolazione sistemica (fegato, cervello , arti e altri). Dopo aver trasferito l'ossigeno alle cellule, il sangue assorbe l'anidride carbonica e ritorna al cuore, questa volta nell'atrio destro. Dalla sua cavità, il liquido entra nel ventricolo destro e, durante la sistole, viene espulso nell'arteria polmonare e quindi nei polmoni (circolazione polmonare). Il ciclo si ripete.
Cos’è il prolasso e perché è pericoloso? Si tratta di uno stato di funzionamento inadeguato dell'apparato valvolare, in cui, durante la contrazione muscolare, le vie di deflusso del sangue non sono completamente chiuse e, quindi, parte del sangue ritorna al cuore durante la sistole. Quindi, con il prolasso della valvola mitrale, il fluido durante la sistole entra parzialmente nell'aorta e parzialmente dal ventricolo viene respinto nell'atrio. Questo ritorno di sangue è chiamato rigurgito. Di solito, con la patologia della valvola mitrale, i cambiamenti sono insignificanti, quindi questa condizione è spesso considerata una variante normale.
Cause del prolasso della valvola mitrale
Ci sono due ragioni principali per l'insorgenza di questa patologia. Uno di questi è un disturbo congenito della struttura del tessuto connettivo delle valvole cardiache e il secondo è una conseguenza di precedenti malattie o lesioni.
- Il prolasso congenito della valvola mitrale è abbastanza comune ed è associato a un difetto ereditario trasmesso nella struttura delle fibre del tessuto connettivo, che fungono da base delle valvole. In questo caso, i patologi allungano i fili (corde) che collegano la valvola al muscolo e le valvole stesse diventano più morbide, più flessibili e più facilmente allungabili, il che spiega la loro chiusura allentata al momento della sistole cardiaca. Nella maggior parte dei casi, l'MVP congenito procede favorevolmente, senza causare complicazioni e insufficienza cardiaca, quindi è spesso considerata una caratteristica del corpo e non una malattia.
- Malattie cardiache che possono causare cambiamenti nella normale anatomia delle valvole:
- Reumatismi (cardite reumatica). Di norma, il danno cardiaco è preceduto da mal di gola, dopo un paio di settimane si verifica un attacco di reumatismi (danno articolare). Tuttavia, oltre all'infiammazione visibile degli elementi del sistema muscolo-scheletrico, il processo coinvolge le valvole cardiache, che sono soggette ad un effetto distruttivo molto maggiore dello streptococco.
- Malattia coronarica, infarto del miocardio (muscolo cardiaco). Con queste malattie si verifica un deterioramento dell'afflusso di sangue o la sua completa cessazione (nel caso dell'infarto miocardico), compresi i muscoli papillari. Può verificarsi la rottura delle corde.
- Lesioni al torace. Forti colpi alla zona del torace possono provocare una brusca separazione delle corde valvolari, che porta a gravi complicazioni se l'assistenza non viene fornita in modo tempestivo.
Classificazione del prolasso della valvola mitrale
Esiste una classificazione del prolasso della valvola mitrale a seconda della gravità del rigurgito.
- Il I grado è caratterizzato dalla deflessione dell'anta da tre a sei millimetri;
- II grado è caratterizzato da un aumento dell'ampiezza della deflessione a nove millimetri;
- Il III grado è caratterizzato da una deflessione pronunciata di oltre nove millimetri.
Sintomi del prolasso della valvola mitrale
Come accennato in precedenza, il prolasso della valvola mitrale nella stragrande maggioranza dei casi è praticamente asintomatico e viene diagnosticato accidentalmente durante una visita medica di routine.
I sintomi più comuni del prolasso della valvola mitrale includono:
- Cardialgia (dolore nella zona del cuore). Questo segno si verifica in circa il 50% dei casi MVP. Il dolore è solitamente localizzato nella metà sinistra del torace. Possono essere di breve durata o durare diverse ore. Il dolore può verificarsi anche a riposo o durante un grave stress emotivo. Tuttavia, spesso non è possibile associare la comparsa di un sintomo cardialgico a nessun fattore provocante. È importante notare che il dolore non viene alleviato dall'assunzione di nitroglicerina, cosa che accade con la malattia coronarica;
- Sensazione di mancanza d'aria. I pazienti hanno un desiderio irresistibile di fare un respiro profondo “profondamente”;
- Una sensazione di interruzione del funzionamento del cuore (battito cardiaco molto raro o, al contrario, battito cardiaco accelerato (tachicardia);
- Vertigini e svenimenti. Sono causati da disturbi del ritmo cardiaco (con una diminuzione a breve termine del flusso sanguigno al cervello);
- Mal di testa al mattino e alla sera;
- Un aumento della temperatura, senza alcuna ragione.
Diagnosi del prolasso della valvola mitrale
Di norma, un terapista o un cardiologo diagnostica i prolassi valvolari mediante auscultazione (ascoltando il cuore utilizzando uno stetoscopio), che esegue per ciascun paziente durante gli esami medici di routine. I soffi cardiaci sono causati da fenomeni sonori dovuti all'apertura e alla chiusura delle valvole. Se si sospetta un difetto cardiaco, il medico ti indirizzerà alla diagnostica ecografica (ultrasuoni), che consente di visualizzare la valvola, determinare la presenza di difetti anatomici in essa e il grado di rigurgito. L'elettrocardiografia (ECG) non riflette i cambiamenti che si verificano nel cuore con questa patologia dei lembi valvolari
Le tattiche di trattamento per il prolasso della valvola mitrale sono determinate dal grado di prolasso dei lembi valvolari e dal volume del rigurgito, nonché dalla natura dei disturbi psico-emotivi e cardiovascolari.
Un punto importante nella terapia è la normalizzazione degli orari di lavoro e di riposo dei pazienti e il rispetto della routine quotidiana. Assicurati di prestare attenzione al sonno lungo (sufficiente). La questione dell'educazione fisica e dello sport dovrebbe essere decisa individualmente dal medico curante dopo aver valutato gli indicatori di idoneità fisica. Ai pazienti, in assenza di rigurgito grave, si consiglia di moderare l'attività fisica e di condurre uno stile di vita attivo senza alcuna restrizione. I più preferiti sono lo sci, il nuoto, il pattinaggio e il ciclismo. Ma le attività legate al tipo di movimento a scatti non sono raccomandate (pugilato, salto). In caso di grave insufficienza mitralica lo sport è controindicato.

Una componente importante nel trattamento del prolasso della valvola mitrale è la fitoterapia, in particolare a base di piante sedative (calmanti): valeriana, erba madre, biancospino, rosmarino selvatico, salvia, erba di San Giovanni e altre.
Per prevenire lo sviluppo di danni reumatoidi alle valvole cardiache, in caso di tonsillite cronica (tonsillite) è indicata la tonsillectomia (rimozione delle tonsille).
La terapia farmacologica per l'MVP è mirata al trattamento di complicanze quali aritmia, insufficienza cardiaca, nonché al trattamento sintomatico delle manifestazioni di prolasso (sedazione).
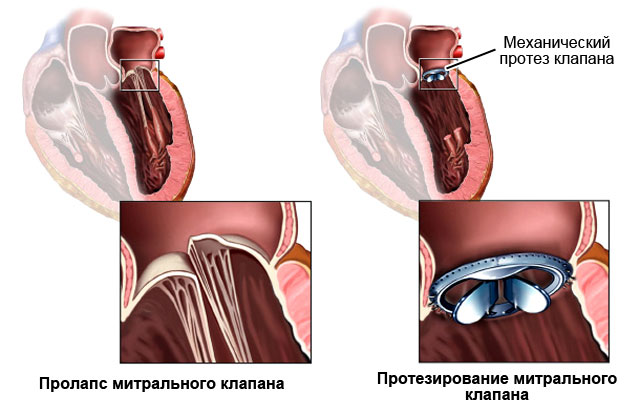
In caso di grave rigurgito, così come di insufficienza circolatoria, può essere eseguito un intervento chirurgico. Di norma, la valvola mitrale interessata viene suturata, ovvero viene eseguita la valvuloplastica. Se per una serie di motivi è inefficace o irrealizzabile, è possibile l'impianto di un analogo artificiale.
Complicazioni del prolasso della valvola mitrale
- Insufficienza della valvola mitrale. Questa condizione è una complicanza comune della malattia cardiaca reumatica. In questo caso, a causa della incompleta chiusura delle valvole e del loro difetto anatomico, si verifica un significativo ritorno di sangue nell'atrio sinistro. Il paziente è preoccupato per debolezza, mancanza di respiro, tosse e molti altri. Se si sviluppa una tale complicanza, è indicata la sostituzione della valvola.
- Attacchi di angina e aritmia. Questa condizione è accompagnata da ritmo cardiaco anormale, debolezza, vertigini, sensazione di interruzione del cuore, "pelle d'oca" strisciante davanti agli occhi e svenimento. Questa patologia richiede un trattamento farmacologico serio.
- Endocardite infettiva. Questa malattia provoca l'infiammazione della valvola cardiaca.
Prevenzione del prolasso della valvola mitrale
Prima di tutto, per prevenire questa malattia, è necessario disinfettare tutti i focolai cronici di infezione: denti cariati, tonsillite (è possibile rimuovere le tonsille se indicato) e altri. Assicurati di sottoporsi a regolari esami medici annuali e di curare tempestivamente il raffreddore, in particolare il mal di gola.
Probabilmente, a livello subconscio, le persone hanno più paura che "succeda qualcosa al loro cuore". Siamo abbastanza spensierati riguardo al problema degli infortuni domestici, stradali e industriali, alla possibilità di contrarre la polmonite, all'ernia del disco intervertebrale, ma c'è ancora un involontario rispetto per le malattie cardiache.
Una di queste diagnosi "immeritatamente rispettate" è una condizione con il nome sonoro "prolasso". Stiamo parlando del lavoro della valvola mitrale, o bicuspide. Per comprendere appieno l'essenza del problema, ricordiamo alcune informazioni di base dall'anatomia e dalla fisiologia.
Come funziona la valvola mitrale?
La valvola mitrale, così chiamata per la sua somiglianza con la calotta cardinalizia, la mitra, è situata tra l'atrio sinistro e il ventricolo.
È noto che nel cuore e nei vasi sanguigni il sangue scorre in una sola direzione: dai polmoni, il sangue arricchito entra nell'atrio sinistro, quindi si contrae e il sangue viene rilasciato nella parte più potente del cuore: il ventricolo sinistro . Da qui deve espellere il sangue arricchito di ossigeno nell'aorta, il vaso più grande del corpo umano.
- Pertanto, quando parliamo di pressione sistolica (superiore), si tratta della stessa pressione che si sviluppa quando le pareti del ventricolo sinistro si contraggono. Si verifica la gittata cardiaca e un grande volume di sangue scorre rapidamente nell'aorta, per fornire ossigeno agli organi e ai tessuti.
Perché tutto il sangue del ventricolo sinistro entra nell'aorta e non ritorna nell'atrio? La valvola mitrale impedisce questo riflusso di sangue. Le sue valvole si aprono, permettendo al sangue di fluire nel ventricolo, per poi collassare. Dal punto di vista elettrotecnico, le valvole cardiache sono diodi che consentono alla corrente di fluire in una sola direzione.
Naturalmente, c'è la stessa valvola nella parte destra del cuore, ma lì non è necessaria una pressione così elevata. Il sangue dal ventricolo destro viene espulso nelle vicinanze, nei polmoni (per l'arricchimento con ossigeno) e lì non è necessaria una grande forza. Pertanto, la valvola nella parte destra del cuore (tricuspide o tricuspide) funziona in "condizioni favorevoli" e la valvola mitrale funziona nel "mondo dell'alta pressione". A volte si verifica un prolasso. Cos'è?
Navigazione rapida della pagina
Prolasso della valvola mitrale: cos'è e perché è pericoloso?
Probabilmente, molti hanno già intuito che il prolasso della valvola mitrale è una protrusione (flessione) dei lembi sotto la pressione della valvola mitrale verso l'atrio sinistro durante la sistole ventricolare. Si scopre che la pressione sviluppata nel ventricolo, da un lato, getta il sangue nell'aorta e, dall'altro, esercita pressione sulla valvola mitrale chiusa e ne piega le valvole.
In questo caso, durante l'auscultazione, si sente un clic sistolico, o "clic", che coincide con una deflessione acuta e istantanea dei lembi valvolari e il loro successivo ritorno allo stato aperto durante la diastole ventricolare.
Questa condizione è pericolosa?
Secondo uno degli studi più ampi e autorevoli in cardiologia, il Framingham Study, condotto nell'arco di 12 anni, l'incidenza del prolasso nella popolazione varia dal 2 al 4%. La cosa più importante è che il prolasso di per sé non è una malattia. Dopotutto, la funzione del ventricolo sinistro non ne risente; la valvola, sebbene piegata nella direzione opposta, si adatta perfettamente alla sua funzione.
L'intero flusso sanguigno entra nell'aorta e il suono di un clic, anch'esso non udibile dall'orecchio, non può costituire la base per fare una diagnosi. Quando il prolasso della valvola mitrale è pericoloso?
Se e solo se la valvola comincia ad aprire gradualmente i suoi lembi e il sangue comincia ad entrare nell'atrio sinistro, dirigendosi nella direzione opposta. Questo processo si chiama rigurgito sistolico. Può essere emodinamicamente insignificante (cioè non influenza la forza e il volume di espulsione nell'aorta, rappresentando, ad esempio, l'1% della quantità di sangue) o significativo.
Se la mancata chiusura dei lembi valvolari è significativa, ciò segna l'inizio dell'insufficienza valvolare. Di conseguenza, può svilupparsi un difetto come l'insufficienza della valvola mitrale.
Va detto che molto raramente il prolasso è la causa del difetto. Una valvola con prolasso non è affatto "difettosa", ha solo una caratteristica strutturale dell'anello valvolare e dei lembi elastici del tessuto connettivo. I pazienti affetti da prolasso si sentono bene per molti anni e in età avanzata, quando i lembi valvolari diventano sclerotici e si induriscono, il prolasso può scomparire da solo. Quali tipi di prolasso esistono?
Gradi di prolasso della valvola mitrale, caratteristiche

L'unico cambiamento oggettivo e quantitativo che può essere utilizzato come base per la classificazione è il grado di protrusione inversa delle valvole. Esistono tre gradi di prolasso:
Prolasso della valvola mitrale di 1° grado
Il prolasso della valvola mitrale di grado 1 è lo stadio più lieve, in cui i lembi non deviano indietro più di 5 mm. Questa distanza è insignificante, mentre le valvole sono quasi sempre ben chiuse e non si osserva rigurgito, poiché per far passare una porzione di sangue le valvole devono allontanarsi.
- Molto spesso in questa fase non vengono rilevate manifestazioni cliniche. La persona è sana.
Prolasso della valvola mitrale di 2° grado
Se il rigonfiamento supera i 5 mm, ma è inferiore a 10 mm (cioè 6-9 mm), si considera che vi sia un prolasso della valvola mitrale di grado 2. Ricordiamo che il grado stesso di rigonfiamento delle valvole non può indicare alcun disturbo emodinamico se sono chiuse.
Naturalmente può verificarsi anche un leggero rigurgito, chiaramente visibile durante un'ecografia cardiaca con color Doppler.
Pertanto, è molto più importante non valutare il grado di prolasso, ma valutare il grado di rigurgito mitralico. È l'indicatore del rigurgito che indica quanto sangue non è stato espulso nell'aorta e indica indirettamente una carenza che può verificarsi nella circolazione sistemica.
- Nella seconda fase, di norma, possono manifestarsi vari sintomi clinici, che non sono specifici e possono verificarsi in una varietà di malattie. Li considereremo nella sezione “manifestazioni cliniche”.
Prolasso della valvola mitrale grado 3
Se le valvole si piegano di oltre 9 mm o più, si tratta di un prolasso pronunciato. È quasi sempre accompagnato da rigurgito e da alterazioni dell'apparato valvolare già avvenute.
In questo caso, di regola, vengono già aggiunti cambiamenti secondari: per compensare il ridotto volume di eiezione, espansione (dilatazione) dell'atrio sinistro. Possono verificarsi sintomi di insufficienza cardiaca cronica.
- Questa condizione deve essere trattata e, in alcuni casi, chirurgica.
Prolasso della valvola mitrale con rigurgito: che cos'è?
È già chiaro che il principale collegamento "dannoso" nello sviluppo di sintomi e complicanze è l'iniezione inversa, lo "schizzo" di sangue nell'atrio sinistro. Esistono tre gradi di rigurgito, che possono essere determinati solo mediante ecografia cardiaca o ecocardiografia:
- Nella prima fase il flusso leggero è molto debole e non raggiunge la metà dell'atrio. Anche il prolasso della valvola mitrale con rigurgito di grado 1 può essere asintomatico;
- Secondo grado: il flusso raggiunge la metà;
- Nel terzo grado, il getto colpisce la parete dell'atrio sinistro, “volando” attraverso di essa.
Ovviamente questa è solo una valutazione visiva, ma dà un'idea di che tipo di carenza si sta verificando nell'aorta. Inoltre, il costante riempimento eccessivo dell'atrio con sangue in eccesso porta alla fine alla sua espansione.
Cause del prolasso
In primo luogo tra le cause del prolasso ci sono le anomalie del tessuto connettivo. Naturalmente, il prolasso può verificarsi in una persona sana, ma molto spesso si verifica in pazienti con sindrome di Marfan o Danlos. In alcuni casi, una maggiore attività del cuore può portare a danni alla valvola (). Il prolasso può essere causato da miocardite ed endocardite batterica, lesioni reumatiche del tessuto connettivo.
Inoltre, con la cardiomiopatia possono verificarsi "clic" sistolici, come sintomo opzionale compaiono con danni traumatici al cuore e al torace.
Il prolasso può accompagnare altri difetti valvolari e verificarsi anche dopo un intervento chirurgico al cuore, ad esempio dopo un bypass aortocoronarico.
Uno dei motivi significativi per la comparsa del prolasso in età avanzata potrebbero essere i depositi di calcio sull'anello della valvola mitrale. In questo caso le calcificazioni possono esercitare pressione sull'apparato muscolo-legamentoso e provocarne la contrazione asincrona. Questa asincronia porta ad uno “squilibrio” nella chiusura dei lembi, e alla comparsa di rigurgiti.
 Nel caso in cui il prolasso si verifichi sullo sfondo di anomalie del tessuto connettivo o negli adolescenti sullo sfondo di una rapida crescita del corpo in lunghezza, ciò di solito non passa inosservato. In giovane età, il prolasso della valvola mitrale può essere accompagnato dai seguenti sintomi:
Nel caso in cui il prolasso si verifichi sullo sfondo di anomalie del tessuto connettivo o negli adolescenti sullo sfondo di una rapida crescita del corpo in lunghezza, ciò di solito non passa inosservato. In giovane età, il prolasso della valvola mitrale può essere accompagnato dai seguenti sintomi:
- Cardialgia minore con sintomi vegetativi, ad esempio arrossamento del viso;
- Sensazione di interruzioni nel lavoro del cuore, "fallimenti", palpitazioni;
- Debolezza, soprattutto quando ci si alza bruscamente al mattino, comparsa di svenimento;
- Può verificarsi una leggera mancanza d'aria, tendenza alle crisi vegetative, vertigini e aumento della stanchezza.
Tutti questi sintomi non sono specifici e non si può dire con certezza che la causa sia il prolasso.
Prolasso durante la gravidanza
Nel caso in cui durante la gravidanza sia stato rilevato un prolasso della valvola mitrale, ora, dopo aver letto l'articolo, probabilmente hai già indovinato quale sarà la risposta corretta.
Se durante la gravidanza il prolasso non presenta disturbi emodinamici e rigurgito pronunciato, e il suo grado non aumenta nel tempo, non ci sono controindicazioni al parto spontaneo.
E solo se la donna incinta aveva una malattia cronica del cuore o del tessuto connettivo e i suoi segni di insufficienza stanno progredendo, allora è necessario decidere su un parto speciale o un parto chirurgico.
È necessario trattare il prolasso della valvola mitrale?
Non toccheremo le questioni relative al trattamento chirurgico del prolasso della valvola mitrale: lasciamo che se ne occupino i cardiologi. Diciamo solo che nel caso più estremo è possibile eseguire un intervento di sostituzione della valvola mitrale. Ma per un'operazione del genere devono esserci indizi seri che indichino l'insufficienza mitralica. E questa diagnosi “supera” la diagnosi di prolasso.
Il nostro compito è minimizzare le sue manifestazioni e ridurne il grado. Questo può essere fatto riducendo la pressione nel ventricolo sinistro. E per questo, a sua volta, è necessario ridurre la resistenza periferica totale del letto vascolare.
Per fare questo, ad esempio, puoi organizzare una dieta priva di sale per diversi giorni. L'acqua in eccesso lascerà il corpo, la pressione sanguigna diminuirà e il grado di prolasso diminuirà e con esso il rischio di rigurgito. Le principali misure terapeutiche e preventive includono anche:
- Attività fisica moderata (camminare, andare in bicicletta, nuotare);
- Rifiuto delle cattive abitudini;
- Normalizzazione dei modelli di sonno e riposo;
- L’assunzione di medicinali leggeri a base di erbe che leniscono e abbassano la pressione sanguigna normalizzano il sonno. Questa è una tintura di valeriana, erba madre, "Fitosedan", "Persen-Forte";
- In caso di ipertensione e comparsa di ipertrofia ventricolare sinistra, vengono prescritti beta-bloccanti che riducono la contrattilità miocardica e, di conseguenza, i segni di prolasso della valvola mitrale.
Prolasso della valvola mitrale e l'esercito
Va detto che i medici delle commissioni militari sono persone esperte. E capiscono perfettamente che ci sono malattie gravi in cui è vitale che un coscritto riceva un differimento dalla coscrizione o una categoria “B” - inadatto al servizio militare in tempo di pace.
L'ufficio di registrazione e arruolamento militare ha una frase segreta: "funzione compromessa". Ogni diagnosi sofisticata deve essere messa alla prova da questa “disfunzione”. Se non ce ne sono, il coscritto è considerato idoneo.
Ciò si applica pienamente al prolasso della valvola mitrale. Il fatto è che, secondo la risoluzione n. 565 nella sezione "cardiologia", la degenza dalla leva o l'inidoneità al servizio è determinata da condizioni come, ad esempio, insufficienza cardiaca o aritmie minacciose.
Se la diagnosi di prolasso viene prima, significa che nella diagnosi non c'è nulla di più grave. Nello stesso caso, se i lembi della valvola smettono di chiudersi, allora non si tratta più di prolasso, di insufficienza - quindi la diagnosi viene automaticamente “riclassificata” da prolasso a malattia cardiaca. Anche il livello del rigurgito, emodinamicamente insignificante, non ha alcun ruolo e la sua importanza dovrà essere dimostrata al coscritto durante l'esame presso l'ufficio di registrazione e arruolamento militare.
Quindi, ad esempio, puoi seguire le indicazioni per un test su tapis roulant per mostrare una bassa tolleranza all'attività fisica. Infatti, nel prolasso, sono i disturbi funzionali (mancanza di respiro, aumento della pressione sanguigna, aritmia) che possono confermare la disfunzione, e questo può essere fatto solo sotto carico. Tutti gli studi ospedalieri, quando il paziente è sdraiato, non danno alla recluta alcuna carta vincente per il differimento.
Bisogna quindi sapere: se c'è un prolasso e la funzione della valvola non ne risente, il servizio militare è garantito, anche se di categoria “B”, cioè con lievi restrizioni. Ciò significa che il coscritto non sarà incluso nelle truppe normali.
Invece di una conclusione
Speriamo di essere riusciti a mostrare la cosa più importante che esiste nel problema di tali diagnosi, vale a dire: grande paura tra segmenti della popolazione in assenza di comprensione di cosa aver paura.
I disturbi emodinamici e le aritmie che si verificano con un grave prolasso hanno un effetto dannoso sul corpo. E uno dei punti principali del lavoro di un cardiologo è non perdere il momento in cui il prolasso della valvola mitrale si trasforma gradualmente in insufficienza mitralica in una serie di malattie.
Sindrome del soffio sistolico, sindrome di Barlov, sindrome della valvola cadente, sindrome del lembo mitralico ondulante.
Versione: Directory delle malattie MedElement
Prolasso della valvola mitrale (I34.1)
Cardiologia
informazioni generali
Breve descrizione
Sindrome da prolasso della valvola mitraleè una patologia abbastanza comune con manifestazioni cliniche significativamente diverse, la cui causa sono vari disturbi nell'apparato della valvola atrioventricolare sinistra: sviluppo eccessivo del tessuto che forma i lembi valvolari, degenerazione mixomatosa, un aumento significativo della concentrazione di mucopolisaccaridi acidi.
Prolasso della valvola mitrale(PMC) è una protrusione sistolica delle sue valvole nell'atrio sinistro; la linea della loro chiusura è sopra il piano dell'anello della valvola.
Le manifestazioni del prolasso della valvola mitrale variano da un fenomeno puramente ecocardiografico a un grave rigurgito mitralico.
Classificazione
Allo stato attuale non esiste una classificazione unificata del prolasso della valvola mitrale (MVP).
Di seguito viene presentata la classificazione più comunemente utilizzata della PMC.
Per occorrenza:
1. Primario (idiopatico): il cedimento delle valvole non è associato ad alcuna malattia sistemica o cardiaca.
2. Secondario: può verificarsi per i seguenti motivi:
- malattie del tessuto connettivo (sindrome di Marfan, sindrome di Ehlers-Danlos, pseudoxantoma elastico, ecc.), in cui si verifica un accumulo nello stroma Stroma - struttura di supporto del tessuto connettivo di un organo o tumore
valvole dei mucopolisaccaridi acidi, trasformazione mixomatosa dei lembi, corde, dilatazione La dilatazione è un'espansione diffusa e persistente del lume di un organo cavo.
anello atrioventricolare;
- malattie cardiache (anomalie della circolazione coronarica, aritmie, malattie del miocardio, difetti congeniti), in cui il prolasso delle valvole è causato da una violazione della contrazione sequenziale e/o dal rilassamento delle pareti del ventricolo sinistro o dall'insorgenza di disturbi valvolare-ventricolari sproporzione;
- disturbi neuroendocrini, psicoemotivi e metabolici (emicrania, tireotossicosi, distonia vegetativo-vascolare, nevrosi, isteria, paure, anoressia nervosa), in cui sono di primaria importanza i disturbi dell'innervazione autonomica dei lembi della valvola mitrale e dell'apparato sottovalvolare.
Basato sulla presenza di cambiamenti strutturali nei lembi della valvola mitrale:
- forma classica di MVP - presenza di cambiamenti mixomatosi;
- forma non classica - nessuna modifica.
Per localizzazione:
- PMC del battente anteriore;
- PMC del saliscendi posteriore;
- PMC di entrambe le valvole.
Secondo il grado di prolasso:
- prolasso di primo grado - deflessione del lembo della valvola mitrale nella cavità dell'atrio sinistro di 3-5 mm;
- prolasso di secondo grado - deflessione della valvola di 6-9 mm;
- prolasso di terzo grado - deflessione della valvola superiore a 9 mm.
Secondo le caratteristiche emodinamiche:
- MVP senza rigurgito Il rigurgito è lo spostamento del contenuto di un organo cavo in direzione opposta a quella fisiologica a seguito della contrazione dei suoi muscoli.
;
- MVP con rigurgito.
Gradi di rigurgito mitralico:
- I - flusso rigurgitato inferiore a 4 cm 2 o penetra nella cavità dell'atrio sinistro per più di 20 mm;
- II - flusso rigurgitato da 4 a 8 cm 2 o penetra non più della metà della lunghezza dell'atrio;
- III - flusso rigurgitato superiore a 8 cm 2 o penetra per più della metà della lunghezza dell'atrio, ma non raggiunge il suo “tetto”;
- IV - il flusso rigurgitato raggiunge la parete posteriore, si estende oltre l'auricola sinistra o nelle vene polmonari.
Varianti cliniche di MVP:
- debolmente sintomatico (“muto”);
- aritmico;
- pseudocoronarico;
- astenonevrotico;
- sincopale.
P sulla presenza e la natura delle complicanze:
- MVP senza complicazioni;
- MVP con complicazioni.
Secondo la natura del tono vegetativo:
- PMC con eutonia;
- MVP con vagotonia;
- MVP con simpaticotonia.
Con il flusso:
- MVP incoerente;
- PMC stabile;
- MVP progressivo;
- MVP regressivo.
Eziologia e patogenesi
Secondo l'eziologia si distinguono primario(idiopatico) MVP e secondario, che è sorto sullo sfondo di altre malattie.
MVP primario si manifesta con degenerazione mixomatosa dei lembi della valvola mitrale, che è caratterizzata dalla proliferazione dello strato intermedio del lembo, costituito da tessuto connettivo. Le valvole e le corde si ispessiscono e si allungano e l'anello della valvola può espandersi. La causa della degenerazione mixomatosa può essere una violazione della struttura dei proteoglicani, che porta ad una diminuzione dell'elasticità e ad una maggiore estensibilità del tessuto connettivo. La diminuzione dell'elasticità si riflette più fortemente nelle corde che nelle valvole: l'allungamento delle corde e il prolasso delle valvole possono essere seguiti dalla rottura delle corde. Di conseguenza, appare una valvola trebbiante, la chiusura delle valvole viene interrotta e l'insufficienza mitralica aumenta notevolmente.
Esiste una predisposizione ereditaria all'MVP primario, poiché l'MVP è più comune tra i parenti dei pazienti. Si ritiene che questa patologia sia ereditata con modalità autosomica dominante a penetranza incompleta. Inoltre, la MVP si verifica nelle malattie ereditarie del tessuto connettivo (sindrome di Marfan La sindrome di Marfan è una malattia umana ereditaria caratterizzata da numerosi disturbi della vista, dello scheletro (ipermobilità delle articolazioni, ecc.), degli organi interni (difetti cardiaci) dovuti allo sviluppo anomalo del tessuto connettivo; ereditato con modalità autosomica dominante
, Sindrome di Ehlers-Danlos La sindrome di Ehlers-Danlos è un gruppo di malattie ereditarie sistemiche del tessuto connettivo causate da un difetto nella sintesi del collagene. Si manifesta con lesioni della pelle e del sistema muscolo-scheletrico (iperpigmentazione, eccessiva mobilità articolare, ecc.)
, pseudoxantoma elastico, miotonia atrofica).
PMC secondario caratterizzato da morfologia valvolare invariata. Il prolasso si verifica a causa di una discrepanza tra le dimensioni dei lembi valvolari e la cavità del ventricolo sinistro. Questa forma di prolasso si verifica più spesso nelle giovani donne. Inoltre, la MVP secondaria può verificarsi in caso di difetti del setto interatriale, tireotossicosi, enfisema polmonare e cardiomiopatia ipertrofica.
Con l'età, il prolasso secondario spesso scompare a causa del pareggio del rapporto tra le dimensioni delle valvole e la cavità del ventricolo sinistro. La MVP secondaria ha scarso significato clinico perché raramente porta a un rigurgito mitralico significativo.
Emodinamica della circolazione sistemica e polmonare durante MVP
In assenza di rigurgito mitralico, la funzione contrattile del ventricolo sinistro rimane invariata. A causa di disturbi autonomici, può verificarsi una sindrome cardiaca ipercinetica (aumento dei toni cardiaci, pulsazione distinta delle arterie carotidi, polso celere et altus, soffio sistolico da eiezione, moderata ipertensione sistolica). Ipertensione: aumento della pressione idrostatica nei vasi sanguigni, negli organi cavi o nelle cavità del corpo
). Se si verifica un'insufficienza mitralica, si determina una diminuzione della contrattilità miocardica e può svilupparsi un'insufficienza circolatoria.
Epidemiologia
Esiste una predisposizione familiare alla sindrome da prolasso della valvola mitrale.
Gli uomini con MVP hanno molte più probabilità di sviluppare un rigurgito mitralico, che richiede un trattamento chirurgico e altre complicanze, in particolare l'endocardite infettiva.
La frequenza dell'MVP nei bambini varia dal 2 al 16% e dipende dal metodo di rilevamento (auscultazione, fonocardiografia, ecocardiografia).
L’incidenza dell’MVP aumenta con l’età. Molto spesso, la patologia viene registrata all'età di 7-15 anni. Nei bambini sotto i 10 anni di età, la MVP si verifica approssimativamente con la stessa frequenza nei ragazzi e nelle ragazze; oltre i 10 anni di età, si riscontra molto più spesso nelle ragazze (rapporto 2:1).
Nei neonati, la sindrome MVP è casiisticamente rara.
Nei bambini affetti da diverse patologie cardiache la MVP viene rilevata nel 10-23% dei casi, raggiungendo valori elevati nelle malattie ereditarie del connettivo.
La frequenza dell'MVP nella popolazione adulta è del 5-10%. Nei pazienti adulti, la sindrome MVP è più comune nelle donne (66-75%), soprattutto all'età di 35-40 anni.
Quadro clinico
Sintomi, ovviamente
Le manifestazioni cliniche della MVP variano da minime a significative e sono determinate dal grado di displasia del tessuto connettivo La displasia è lo sviluppo anormale di tessuti e organi.
anomalie cardiache, vegetative e neuropsichiatriche.
Segni di sviluppo displastico delle strutture del tessuto connettivo dell'apparato muscolo-scheletrico e legamentoso possono essere rilevati fin dalla tenera età; tra questi vi sono la displasia dell'anca, le ernie inguinali e ombelicali. Nella maggior parte dei casi, c'è una predisposizione al raffreddore, all'insorgenza precoce della tonsillite e alla tonsillite cronica.
I sintomi aspecifici della distonia neurocircolatoria (NCD) vengono rilevati nell'82-100% dei casi, il 20-60% dei pazienti non presenta alcun sintomo soggettivo.
Principali manifestazioni cliniche della MVP:
- sindrome cardiaca con manifestazioni vegetative;
- sindrome da iperventilazione;
- palpitazioni e interruzioni della funzione cardiaca;
- crisi vegetative;
- sincope La sincope (sincope, svenimento) è un sintomo manifestato da un'improvvisa perdita di coscienza di breve durata e accompagnato da un calo del tono muscolare
;
- disturbi della termoregolazione.
Frequenza cardialgia La cardialgia è un dolore localizzato dal paziente nella zona della proiezione del cuore sulla parete toracica anteriore
varia dal 32 al 98%. Possono verificarsi spontaneamente o a causa del superlavoro e dello stress psico-emotivo; interrompere da soli o in seguito all'assunzione di farmaci “cuore” (validolo, valocordin, corvalolo). Il dolore nella regione precordiale è labile: dolore lieve o moderato, fastidio al petto.
Nelle donne, i sintomi clinici sono più comuni. Tra questi ricordiamo nausea e “nodo alla gola”, aumento della sudorazione, crisi vegetative, sindrome astenovegetativa, periodi di lieve febbre e stati sincopali.
Le crisi vegetative possono apparire spontaneamente o situazionalmente, si ripetono almeno tre volte nell'arco di tre settimane e non sono associate a stress fisico significativo o a una situazione pericolosa per la vita. Fondamentalmente, le crisi non sono accompagnate da un brillante accordo emotivo e vegetativo.
Nello stato fisico sono presenti marcatori di displasia del tessuto connettivo (CTD).
Nella maggior parte degli adolescenti, giovani e persone di mezza età affetti da malattie sessualmente trasmissibili al cuore, è possibile identificare tre o più stigmi fenotipici Stigma - 1) un segno caratteristico di una malattia; 2) qualsiasi punto sulla pelle o lesione.
:
- miopia La miopia (sin. miopia) è un'anomalia della rifrazione (rifrazione) dell'occhio, in cui il focus principale del sistema ottico dell'occhio è tra la retina e il cristallino
;
- piedi piatti;
- fisico astenico;
- altezza;
- alimentazione ridotta;
- scarso sviluppo muscolare;
- aumento dell'estensione delle piccole articolazioni;
- postura scorretta.
Nel 51-76% dei casi con MVP, cefalgia Cefalgia (sin. mal di testa) - dolore nella volta cranica, che si verifica in varie malattie a causa dell'irritazione dei recettori del dolore nelle membrane e nei vasi del cervello, del periostio e dei tessuti superficiali del cranio
,
si manifesta sotto forma di attacchi periodicamente ricorrenti e più spesso ha il carattere di dolore tensivo. La cefalgia può essere innescata da fattori psicogeni, cambiamenti meteorologici e altri. Il dolore colpisce entrambi i lati della testa. L'emicrania è meno comune (11-51%).
Mancanza di respiro, stanchezza, debolezza di solito non sono correlati alla gravità dei disturbi emodinamici, né alla tolleranza all'esercizio. Anche questi sintomi non sono associati a deformità scheletriche e sono di origine psiconevrotica. La dispnea può essere iatrogena Iatrogeno è un termine usato per descrivere una condizione che si verifica a seguito del trattamento.
carattere e si presentano come risultato della detraining del paziente. Inoltre, la mancanza di respiro può essere causata dalla sindrome da iperventilazione (sospiri profondi, periodi di movimenti respiratori rapidi e profondi in assenza di cambiamenti nei polmoni).
Segni auscultatori caratteristici di MVP
Clic isolati (clic);
- combinazione di clic con soffio tardosistolico;
- soffi tardisistolici isolati (LSS);
- soffi olosistolici.
Clic sistolici isolati sentito durante la mesosistole o la tarda sistole. Non sono associati all'eiezione di sangue dal ventricolo sinistro. L'origine dei clic è associata all'eccessiva tensione delle corde durante la massima deflessione delle valvole nella cavità dell'atrio sinistro e all'improvviso rigonfiamento delle valvole atrioventricolari. Possono essere ascoltati in modo continuo o transitorio.
L'intensità dei clic cambia al variare della posizione del corpo: aumenta in posizione verticale e si indebolisce (fino a scomparire) in posizione sdraiata. I clic si sentono su un'area limitata del cuore (di solito all'apice o al punto V). Di solito non vengono eseguiti oltre i confini del cuore e non superano in volume il secondo tono cardiaco.
I clic possono essere singoli o multipli (crepe). Se si sospetta la presenza di clic nel cuore, è necessario ascoltare il cuore in posizione eretta e dopo una leggera attività fisica (salti, squat). Nei pazienti adulti viene utilizzato un test di inalazione del nitrito di amile o esercizio fisico.
I clic sistolici isolati non sono patognomonici Patognomonico: caratteristica di una determinata malattia (su un segno).
segno ascoltatorio di MVP. Si possono osservare in numerose condizioni patologiche (aneurismi dei setti interatriali o interventricolari, prolasso della valvola tricuspide, aderenze pleuropericardiche).
È necessario distinguere tra clic MVP e clic di eiezione, che si verificano all'inizio della sistole e possono essere aortici o polmonari.
I clic di eiezione aortica si sentono, come nel MVP, all'apice e non cambiano la loro intensità a seconda della fase della respirazione.
Si sentono clic di eiezione polmonare nell'area della proiezione della valvola polmonare. La loro intensità cambia con la respirazione; si sentono meglio durante l'espirazione.
La manifestazione più comune di MVP è combinazione di clic sistolici e soffio sistolico tardivo, che è causato dal flusso sanguigno turbolento derivante dal rigonfiamento delle valvole e dalla vibrazione dei fili tendinei tesi. Spesso, la combinazione di clic sistolici e soffio tardivo viene rilevata più chiaramente in posizione eretta dopo l'esercizio.
Il soffio sistolico tardivo si sente meglio nella posizione di decubito laterale sinistro. Si intensifica durante la manovra di Valsalva e cambia carattere con la respirazione profonda: mentre espiri, il rumore si intensifica e talvolta assume un tono musicale.
In alcuni casi, quando i click sistolici sono associati ad un soffio tardivo in posizione verticale, può essere registrato soffio olosistolico.
In circa il 15% dei casi sì soffio tardivo sistolico isolato. Si sente all'apice e viene portato nella regione ascellare. Il rumore continua fino al secondo tono, ha un carattere ruvido, "raschiante", ed è meglio determinato quando si giace sul fianco sinistro.
Il soffio tardivo sistolico isolato non è un segno patognomonico di MVP. Può verificarsi con lesioni ostruttive del ventricolo sinistro.
I soffi sistolici tardivi dovrebbero essere distinti dai soffi da eiezione mediosistolici, che si verificano anch'essi isolatamente dal primo suono dopo l'apertura delle valvole semilunari e hanno un suono massimo nella mediasistole.
Soffi da eiezione mesosistolici si osservano con:
Stenosi delle valvole semilunari (stenosi valvolare dell'aorta o dell'arteria polmonare);
- dilatazione dell'aorta o dell'arteria polmonare sopra la valvola;
- aumento della gittata ventricolare sinistra (bradicardia La bradicardia è una frequenza cardiaca ridotta.
, blocco AV Il blocco atrioventricolare (blocco AV) è un tipo di blocco cardiaco che indica una violazione della conduzione degli impulsi elettrici dagli atri ai ventricoli (conduzione atrioventricolare), che spesso porta a disturbi del ritmo cardiaco e dell'emodinamica
, febbre, anemia, tireotossicosi, durante l'attività fisica in bambini sani).
Ulteriori manifestazioni auscultatorie durante la MVP (facoltative) sono i “cigolii” (“miagolamenti”) causati dalla vibrazione delle corde o di parte della valvola. Più spesso si osservano quando i clic sistolici sono combinati con il rumore, meno spesso - con clic isolati.
In alcuni bambini con MVP si può udire un terzo suono, che si verifica durante la fase di rapido riempimento del ventricolo sinistro (non ha valore diagnostico, poiché può essere udito normalmente nei bambini magri).
Nel 16-79% dei casi con MVP sono presenti aritmie, manifestato da sensazioni soggettive come battito cardiaco accelerato, "interruzioni", tremori, "congelamento". Tachicardia Tachicardia: aumento della frequenza cardiaca (più di 100 al minuto)
ed extrasistole L'extrasistole è una forma di aritmia cardiaca, caratterizzata dalla comparsa di extrasistoli (una contrazione del cuore o di sue parti che avviene prima di quanto normalmente dovrebbe verificarsi la contrazione successiva)
labile e può essere causato da ansia, attività fisica, consumo di tè, caffè.
Molto spesso vengono rilevate tachicardia sinusale, extrasistoli sopraventricolari e ventricolari e forme sopraventricolari di tachicardia (parossistica, non parossistica). Più raramente si osservano bradicardia sinusale e parasistolia. La parasistole è il funzionamento simultaneo di due o più focolai concorrenti di automatismo cardiaco, ciascuno dei quali genera impulsi con la propria frequenza; riconosciuto elettrocardiograficamente
, fibrillazione e flutter atriale, sindrome di WPW La sindrome di Wolf-Parkinson-White (sindrome di WPW) è un'anomalia congenita della struttura del cuore, la sindrome più comune di eccitazione prematura dei ventricoli. Si verifica quando è presente un ulteriore fascio di Kent (un fascio anomalo tra l'atrio sinistro e uno dei ventricoli)
.
Le aritmie ventricolari sono pericolose per la vita solo in una piccola percentuale di casi. Tuttavia, in tutti i casi, sono necessarie ulteriori ricerche per determinare i fattori di rischio. È stata stabilita una stretta associazione delle aritmie ventricolari con il livello delle catecolamine circolanti, principalmente con la frazione surrenale.
La causa delle aritmie ventricolari nei pazienti con MVP può essere la displasia aritmogena del ventricolo destro. La resezione chirurgica del focolaio aritmogeno consente il completo sollievo dell’aritmia ventricolare.
Diagnostica
Ecocardiografia- il metodo più fisiologico e altamente informativo per diagnosticare il prolasso della valvola mitrale (MVP). Per una diagnosi più accurata, vengono utilizzate l'ecocardiografia transesofagea e l'ecocardiografia tridimensionale in tempo reale (ci consente di differenziare la causa del rigurgito mitralico - relativa, organica).
Criteri ecocardiografici per la valvola mitrale mixomatosa:
Lo spessore delle valvole è pari o superiore a 3 mm;
Eccessiva mobilità delle valvole;
- ridotta ecogenicità della valvola rispetto alla valvola aortica.
Anomalie elettrocardiografiche maggiori (ECG). con MVP: alterazioni della parte finale del complesso ventricolare, disturbi del ritmo cardiaco e della conduzione.
Su un ECG standard, i cambiamenti nel processo di ripolarizzazione vengono registrati in varie derivazioni.
Opzioni tipiche:
1. Inversione isolata delle onde T nelle derivazioni degli arti; II, III, avF senza spostamento del segmento ST (l'inversione è più spesso associata alle peculiarità della posizione del cuore (cuore “a caduta” verticale, situato a metà del torace come un cuore “sospeso”).
2. Inversione delle onde T nelle derivazioni degli arti e nelle derivazioni del torace sinistro (principalmente in V5-V6) in combinazione con un leggero spostamento del tratto ST al di sotto dell'isolina. Questa inversione indica la presenza di instabilità miocardica nascosta; la frequenza aumenta di 2 volte quando si registra un ECG standard in posizione ortostatica.
3. Inversione delle onde T in combinazione con elevazione del segmento ST, causata dalla sindrome da ripolarizzazione ventricolare precoce (un fenomeno elettrocardiografico costituito da un elevazione del tratto ST pseudocoronarico sopra la linea di base). La sindrome si basa sulle caratteristiche individuali congenite dei processi elettrofisiologici nel miocardio, che portano alla ripolarizzazione precoce dei suoi strati subepicardici. Si verifica nella popolazione con una frequenza compresa tra l'1,5% e il 4,9%; nei ragazzi 3 volte più spesso che nelle ragazze.
Fonocardiografia permette di documentare i fenomeni sonori di MVP ascoltati durante l'auscultazione. In alcuni casi, questo studio è utile per analizzare la struttura degli indicatori di fase della sistole. Un criterio informativo per i disturbi simpaticotonici nel miocardio è un aumento del rapporto QT/Q-S (sistole elettrica ed elettromeccanica del ventricolo sinistro.
Radiografia. In assenza di rigurgito mitralico non si osserva l'espansione dell'ombra del cuore e delle sue singole camere. Le dimensioni ridotte del cuore nel 60% dei casi sono associate al rigonfiamento dell'arco dell'arteria polmonare. Il rigonfiamento rilevabile dell'arco dell'arteria polmonare conferma l'inferiorità del tessuto connettivo nella struttura della parete vascolare dell'arteria polmonare e spesso vengono determinati ipertensione polmonare borderline e rigurgito polmonare "fisiologico".
Diagnosi differenziale
La diagnosi differenziale viene effettuata con difetti cardiaci acquisiti, basato principalmente sui dati auscultatori (soprattutto in presenza di soffio sistolico, che indica un rigurgito mitralico).
Diagnosi differenziale di MVP idiopatico e miocardite.Auscultazione: nella miocardite, il rumore che appare nel corso di diversi giorni progredisce gradualmente in intensità e area, per poi regredire nella stessa sequenza. Allo stesso tempo, avviene un cambiamento nei confini del cuore a sinistra, seguito da un ritorno al livello precedente. Con la miocardite non si sente alcun "clic" sistolico.
La diagnosi è confermata da una diminuzione della frazione di eiezione e da una leggera espansione della camera ventricolare sinistra durante uno studio ecocardiografico, nonché dalla dinamica dei cambiamenti biochimici nel sangue.
A endocardite infettiva Il danno alla valvola mitrale è solitamente preceduto da un quadro clinico chiaro, che indica una lesione tossica infettiva. Sono presenti segni auscultatori di rigurgito mitralico e pertanto è necessaria la diagnosi differenziale. Si esegue l'ecocardiografia, nella quale si rilevano vegetazioni sui lembi interessati, e il grado di rigurgito progredisce nel corso dell'osservazione.
Le malattie di cui sopra, così come cardiomiopatia, malattia coronarica, ipertensione arteriosa, sono accompagnati da prolasso secondario dei lembi della valvola mitrale. Ciò è dovuto principalmente all’indebolimento o alla rottura dei filamenti cordali o ai cambiamenti nella funzione dei muscoli papillari. Il punto principale nella diagnosi, soprattutto se è impossibile eseguire l'ecocardiografia, è la presenza di un rumore aspro costante, la cui intensità corrisponde al grado di rigurgito mitralico e non dipende dagli stress test, che sono informativi per l'MVP primario.
Malattie e sindromi ereditarie, in cui si verifica la MVP, vengono spesso riconosciuti quando si valuta l'aspetto del paziente.
Funzionalità di supporto:
1. Segni generali:
- con la sindrome di Marfan: altezza elevata, allungamento degli arti rispetto alle dimensioni del busto, dita a forma di ragno (aracnodattilia), caratteristiche strutturali del cranio e del torace;
- con sindrome di Klinefelter: accorciamento degli arti in rapporto alle dimensioni del busto, alla loro curvatura e presenza di pseudoartrosi con osteogenesi imperfetta; struttura corporea eunucoide, ginecomastia, allungamento degli arti.
2. Torace: angolo epigastrico acuto, sterno depresso, diminuzione delle dimensioni antero-posteriori del torace, cifosi, scoliosi, sindrome della schiena dritta.
3. Cranio, faccia:
- con la sindrome di Marfan: dolicocefalia, viso lungo e stretto, palato “gotico” in combinazione con voce alta;
- con distrofia miotonica (miotonia distrofica): viso a maschera, palpebre cadenti, attaccatura dei capelli bassa (spesso combinato con aritmia cardiaca e disturbi della conduzione);
- Molte malattie ereditarie sono caratterizzate da orecchie a impianto basso.
4. Occhi: miopia, strabismo, cristallino ectopico, epicanto (una sottile piega semilunare di pelle che copre l'angolo interno della fessura palpebrale), sclera blu.
5. Pelle: assottigliamento, numerose macchie pigmentarie come lentiggini, vulnerabilità della pelle dovuta a lesioni minori (senza sanguinamento significativo), tendenza a formare emorragie puntiformi nei punti di compressione, aumento dell'estensibilità della pelle (capacità di tirare la pelle delle guance e del superficie esterna del gomito di oltre 5 cm, la pelle sopra la clavicola di oltre 3 cm), solchi atrofici, noduli sottocutanei principalmente sulla superficie anteriore delle gambe (con sindrome di Ehlers-Danlos).
6. Vasi venosi: varicocele nei giovani, dilatazione delle vene degli arti inferiori nelle giovani donne nullipare.
7. Articolazioni: ipermobilità - possibilità di estensione passiva del quinto dito delle mani perpendicolare al dorso della mano, adduzione passiva del primo dito fino a toccare l'avambraccio, iperestensione delle articolazioni del gomito e del ginocchio (iperestensione), capacità di toccare il pavimento con i palmi delle mani senza piegare le ginocchia (con la sindrome di Ehlers - Danlo).
Inoltre, viene effettuata la diagnosi differenziale con aneurisma del setto interatriale, che, di regola, si trova nell'area della finestra ovale ed è associata al cedimento degli elementi del tessuto connettivo. È un'anomalia congenita dello sviluppo o si manifesta con displasia ereditaria del connettivo, dopo la chiusura spontanea di un difetto del setto interatriale.
La protrusione aneurismatica è solitamente piccola, non è accompagnata da disturbi emodinamici e non richiede un intervento chirurgico. Il sospetto di un aneurisma può sorgere se si verificano clic nel cuore, simili a quelli con MVP. È anche possibile una combinazione di aneurisma e prolasso.
Per chiarire la natura dei cambiamenti del suono nel cuore, viene eseguita l'ecocardiografia. La conferma di un aneurisma è la presenza di protrusione del setto interatriale verso l'atrio destro nella zona della finestra ovale. I bambini con questo difetto sono predisposti allo sviluppo di tachiaritmie sopraventricolari e della sindrome del seno malato.
Sindrome di Evans-Lloyd-Thomas(Evans-Lloyd-Thomas, sin. "cuore sospeso").
Criteri diagnostici per la sindrome: cardialgia persistente di tipo anginoso, causata da un'anomalia costituzionale della posizione del cuore.
Sintomi clinici: dolore nella zona del cuore, aumento della pulsazione precordiale, soffio sistolico funzionale.
Elettrocardiografia: onde T negative nelle derivazioni II, III, avF.
Radiografia: nella proiezione diretta l'ombra del cuore non viene modificata, nella proiezione obliqua - con un respiro profondo, l'ombra del cuore si allontana notevolmente dal diaframma (cuore "sospeso"), l'ombra della parte inferiore viene visualizzata la vena cava.
Nella diagnosi differenziale della sindrome del cuore sospeso e della MVP, viene eseguito uno studio ecocardiografico.
Prolasso isolato della valvola tricuspide osservato casisticamente raramente. La sua origine non è stata studiata, ma è probabile che sia simile alla sindrome MVP e abbia un pattern auscultatorio simile alla MVP. Tuttavia, con il prolasso della valvola tricuspide, si sentono clic e un soffio tardivo sistolico sul processo xifoideo e a destra dello sterno. Durante l'inspirazione, i clic diventano tardi sistolici, durante l'espirazione diventano precoce sistolici. Per differenziare queste condizioni, viene eseguita l'ecocardiografia.
Complicazioni
Nella maggior parte dei casi, il prolasso della valvola mitrale procede favorevolmente e solo nel 2-4% porta a gravi complicazioni.
Principali complicanze dell'MVP primario:
- insufficienza mitralica acuta o cronica;
- endocardite batterica;
- tromboembolia Tromboembolia - embolia (blocco di un vaso sanguigno con un embolo) del vaso da parte di parti staccate di un coagulo di sangue
;
- aritmie potenzialmente letali;
- morte improvvisa.
Rigurgito mitralico
Rigurgito mitralico acuto si verifica a seguito della separazione dei fili tendinei dai lembi della valvola mitrale (sindrome della valvola allentata). È casisisticamente raro nei bambini ed è associato principalmente a trauma toracico in pazienti con degenerazione mixomatosa delle corde.
I sintomi clinici si manifestano con lo sviluppo improvviso di edema polmonare. Le caratteristiche manifestazioni auscultatorie del prolasso scompaiono, compaiono un soffio pansistolico soffiante, un terzo tono pronunciato e spesso compare la fibrillazione atriale. I pazienti sviluppano ortopnea L'ortopnea è una posizione seduta forzata assunta dal paziente per facilitare la respirazione in caso di grave mancanza di respiro.
, respiro sibilante congestizio e ribollente nei polmoni, respiro gorgogliante.
Raggi X: cardiomegalia, dilatazione dell'atrio sinistro e del ventricolo sinistro, congestione venosa nei polmoni, un quadro di edema pre e polmonare.
L'ecocardiografia può confermare l'avulsione del filamento tendineo. Il lembo “penzolante” o parte di esso non ha alcuna connessione con le strutture sottovalvolari, ha movimento caotico, penetra nella cavità dell'atrio sinistro durante la sistole e un ampio flusso rigurgitante viene determinato (++++) dal Doppler.
Insufficienza mitralica cronica nei pazienti con sindrome MVP è un fenomeno dipendente dall'età che si sviluppa dopo i 40 anni. Negli adulti, nel 60% dei casi, l'insufficienza mitralica è causata dalla MVP.
L'insufficienza mitralica si verifica più spesso con prolasso predominante del lembo posteriore ed è più pronunciata.
Principali reclami: mancanza di respiro durante lo sforzo, debolezza e diminuzione delle prestazioni fisiche, ritardo nello sviluppo fisico.
Si rileva un indebolimento del 1° tono, un soffio olosistolico soffiante condotto alla regione ascellare sinistra, il 3° e 4° tono cardiaco e un'accentuazione del 2° tono sull'arteria polmonare.
ECG ECG - Elettrocardiografia (metodo di registrazione e studio dei campi elettrici generati durante il lavoro del cuore)
: sovraccarico dell'atrio sinistro, ipertrofia ventricolare sinistra, deviazione EOS EOS - asse elettrico del cuore
a sinistra, con grave insufficienza mitralica - fibrillazione atriale, ipertrofia biventricolare.
Radiografia: aumento dell'ombra del cuore, soprattutto nelle parti sinistre, segni di ristagno venoso.
Per valutare in modo affidabile l'entità del rigurgito mitralico, viene utilizzata l'ecocardiografia Doppler.
Endocardite infettiva
Il significato dell’MVP nell’insorgenza di endocardite infettiva non è stato completamente determinato. È stato dimostrato che la MVP è un fattore di rischio elevato per lo sviluppo di endocardite infettiva e la sua frequenza nei pazienti con MVP aumenta con l’età.
In presenza di batteriemia il patogeno si insedia sulle valvole alterate con successivo sviluppo della classica infiammazione con formazione di vegetazioni batteriche.
La diagnosi di endocardite infettiva nella MVP è difficile. Poiché durante il prolasso le valvole sono eccessivamente dentellate, l'inizio della formazione di vegetazioni batteriche non può essere rilevato durante l'ecocardiografia. Durante la diagnosi, sono di primaria importanza:
- clinica del processo infettivo (febbre, brividi, splenomegalia Splenomegalia: ingrossamento persistente della milza
, eruzione cutanea);
- il fatto di rilevare l'agente patogeno durante ripetute emocolture;
- soffio di rigurgito mitralico.
Morte improvvisa
I principali fattori da cui dipende l'incidenza della morte improvvisa nella sindrome MVP sono l'instabilità elettrica del miocardio in presenza di sindrome del QT lungo, aritmie ventricolari; concomitante insufficienza mitralica, squilibrio neuroumorale.
In assenza di rigurgito mitralico, il rischio di morte improvvisa è basso (2:10.000 all'anno). Con concomitante rigurgito mitralico, questo rischio aumenta di 50-100 volte.
La morte improvvisa nei pazienti con MVP nella maggior parte dei casi è di origine aritmogena ed è causata dall'improvvisa insorgenza di tachicardia ventricolare idiopatica (fibrillazione) o sullo sfondo della sindrome del QT lungo.
Cure all'estero
Il prolasso della valvola mitrale è una delle caratteristiche strutturali congenite del cuore. Per facilitare la comprensione di quale sia esattamente questa caratteristica, consideriamo brevemente alcune sfumature dell'anatomia e della fisiologia del cuore.
Quindi, il cuore è un organo muscolare la cui funzione è pompare il sangue in tutto il corpo. Il cuore è costituito da due atri e due ventricoli. Tra gli atri e i ventricoli si trovano le valvole cardiache, la tricuspide (tricuspide) a destra e la mitrale (premolare) a sinistra. Le valvole sono costituite da tessuto connettivo e sono simili a particolari porte che chiudono le aperture tra atri e ventricoli in modo che il sangue si muova nella giusta direzione - normalmente il sangue si muove dagli atri ai ventricoli; non dovrebbe esserci riflusso negli atri . Al momento dell'espulsione del sangue dall'atrio nel ventricolo (sistole atriale), la valvola è aperta, ma non appena tutto il sangue è entrato nel ventricolo, i lembi della valvola si chiudono e quindi il sangue viene espulso dai ventricoli nel ventricolo. l'arteria polmonare e l'aorta (sistole ventricolare).
Da sinistra a destra: 1. Diastole generale del cuore: gli atri e i ventricoli sono rilassati; 2. Sistole atriale: gli atri sono contratti, i ventricoli sono rilassati; 3. Sistole ventricolare: gli atri sono rilassati, i ventricoli sono contratti.
Se i lembi della valvola mitrale non si chiudono completamente durante il periodo di espulsione del sangue dal ventricolo nell'aorta, allora si parla del suo prolasso (cedimento) nella cavità dell'atrio sinistro al momento della sistole (contrazione del ventricolo sinistro ).
Prolasso della valvola mitrale- si tratta di una violazione della struttura del tessuto connettivo, che porta alla chiusura incompleta delle valvole, a seguito della quale il sangue può refluire nell'atrio (rigurgito). Esistono prolasso congenito (primario) e quelli sviluppati sullo sfondo di endocardite, miocardite, lesioni toraciche con rottura delle corde, difetti cardiaci, infarto del miocardio (secondario). Il prolasso primario si verifica in circa il 20-40% delle persone sane e nella maggior parte dei casi non ha un effetto significativo sulle funzioni del sistema cardiovascolare.
Nella medicina moderna, il prolasso primario della valvola mitrale è considerato una caratteristica strutturale congenita del cuore piuttosto che una patologia grave, a condizione che non sia combinato con gravi malformazioni e non causi disturbi emodinamici significativi (funzioni del sistema cardiovascolare).
Cause del prolasso della valvola mitrale
Di seguito parleremo del prolasso primario della valvola mitrale, che si riferisce a piccole anomalie nello sviluppo del cuore. Cosa potrebbe causare questa anomalia? La causa principale dello sviluppo della malattia sono i disturbi geneticamente determinati nella sintesi del collagene di tipo 111. Si tratta di una proteina che partecipa alla formazione del tessuto connettivo in tutti gli organi, compreso il cuore. Se la sua formazione è compromessa, lo “scheletro” del tessuto connettivo della valvola perde la sua forza, la valvola diventa allentata, più morbida e quindi non può fornire una resistenza sufficiente alla pressione sanguigna nella cavità del ventricolo sinistro, il che porta al cedimento dei suoi lembi nell'atrio sinistro.
È inoltre necessario tenere conto dei fattori dannosi che influenzano lo sviluppo del feto e del tessuto connettivo durante la gravidanza: fumo, alcol, sostanze stupefacenti e tossiche, rischi professionali, cattiva alimentazione, stress.
Sintomi e segni del prolasso della valvola mitrale
Di norma, la diagnosi viene stabilita durante un esame di routine dei neonati, inclusa l'ecocardiografia (ecografia del cuore).
 Il prolasso della valvola mitrale viene classificato in base al grado di rigurgito (riflusso del sangue), determinato mediante ecografia Doppler del cuore. Si distinguono i seguenti gradi:
Il prolasso della valvola mitrale viene classificato in base al grado di rigurgito (riflusso del sangue), determinato mediante ecografia Doppler del cuore. Si distinguono i seguenti gradi:
- 1° grado– il flusso inverso del sangue nell’atrio sinistro rimane a livello dei lembi valvolari;
- 2° grado– il flusso sanguigno ritorna a metà dell'atrio;
- 3° grado– il riflusso del sangue riempie l’intero atrio.
Se il paziente ha un prolasso congenito, di norma il rigurgito è insignificante (grado 1) o non vi è alcun rigurgito. Se il prolasso della valvola è secondario, può svilupparsi un rigurgito emodinamicamente significativo, poiché il ritorno del sangue nell'atrio ha un effetto negativo sulle funzioni del cuore e dei polmoni.
Con il prolasso senza rigurgito, non ci sono sintomi clinici. Come altre anomalie minori dello sviluppo cardiaco (corda addizionale, forame ovale pervio), questa malattia può essere sospettata solo sulla base di un esame di routine del bambino e di un'ECHO-CG, che negli ultimi anni è diventato un metodo obbligatorio per esaminare tutti bambini di età compresa tra 1 mese.
Se la malattia è accompagnata da rigurgito, in caso di stress psico-emotivo o fisico possono verificarsi lamentele di dolore diffuso nell'area del cuore, sensazione di interruzione del cuore, sensazione di "svanimento" del cuore, mancanza di respiro, sensazione di mancanza d'aria. Poiché l'attività del cuore e del sistema nervoso autonomo (la parte del sistema nervoso responsabile delle funzioni degli organi interni) è indissolubilmente legata, il paziente può avvertire vertigini, svenimenti, nausea, "nodo alla gola", affaticamento, stanchezza immotivata debolezza, aumento della sudorazione, tachicardia (battito cardiaco accelerato), leggero aumento della temperatura. Tutti questi sono sintomi di crisi vegetativa, che sono particolarmente pronunciati in un bambino con prolasso durante l'adolescenza, quando si osservano una rapida crescita e cambiamenti ormonali nel corpo.
In rari casi, quando si osserva un rigurgito di grado 3, i disturbi sopra descritti sono accompagnati da manifestazioni caratteristiche di disturbi emodinamici nel funzionamento del cuore e dei polmoni - dolore al cuore e mancanza di respiro durante le normali attività domestiche, camminare, salire le scale , causato dal ristagno di sangue in questi organi. Anche raramente possono verificarsi aritmie cardiache: tachicardia sinusale, fibrillazione e flutter atriale, extrasistole atriale e ventricolare, sindrome PQ abbreviata. Va ricordato che a volte il rigurgito può progredire, cioè il grado di prolasso può aumentare.
Diagnosi del prolasso della valvola mitrale
Su cosa si basa la diagnosi? Il prolasso della valvola mitrale può essere sospettato durante un esame clinico del bambino. Nei bambini piccoli, il prolasso può essere accompagnato da ernie ombelicali e inguinali, displasia dell'anca (sublussazione congenita e lussazione dell'anca). Quando si esaminano bambini e adolescenti, viene prestata attenzione all'aspetto del paziente: alta statura, dita lunghe, arti lunghi, mobilità patologica delle articolazioni, curvatura della colonna vertebrale, deformazione del torace.
Durante l'auscultazione (ascolto), si sentono soffi e clic sistolici isolati (causati dalla tensione delle corde tendinee quando la valvola prolassa al momento della sua chiusura), o una combinazione di essi.
Il principale metodo diagnostico è l'ecocardiografia (ecografia del cuore) con lo studio Doppler (consente di visualizzare il segnale eco dalle strutture del sangue in movimento). L'ecografia diretta consente di valutare la presenza di prolasso valvolare e il grado del suo cedimento, mentre il Doppler rivela la presenza e il grado di rigurgito.
Inoltre sono necessari un ECG e un monitoraggio ECG quotidiano per determinare disturbi del ritmo e della conduzione (aritmie cardiache).
Sono indicate anche le radiografie degli organi del torace per determinare se l'ombra del cuore è allargata in diametro e se c'è un ristagno di sangue nei vasi polmonari, che può indicare lo sviluppo di insufficienza cardiaca.
Se necessario, vengono prescritti test di carico (test sul tapis roulant - camminata su tapis roulant, bicicletta ergometrica).
Trattamento del prolasso della valvola mitrale
Se il prolasso della valvola mitrale non è accompagnato da sintomi clinici, al paziente non viene prescritta una terapia farmacologica. Non è inoltre necessario il ricovero ospedaliero. Sono indicate una serie di misure generali di rafforzamento e l'osservazione da parte di un cardiologo con un ECHO-CG annuale.
Le misure generali di rafforzamento comprendono: una buona alimentazione, un regime razionale di lavoro e riposo con sonno sufficiente, passeggiate all'aria aperta, indurimento generale del corpo, esercizio fisico moderato (approvato da un medico).
In caso di manifestazioni di distonia vegetativa-vascolare (crisi vegetative), vengono prescritti massaggio spinale, terapia fisica, elettroforesi con preparati di magnesio sulla zona del colletto. Sono indicati sedativi a base di erbe (erba madre, valeriana, salvia, biancospino, rosmarino selvatico), nonché farmaci che migliorano la nutrizione del muscolo cardiaco (magnerot, carnitina, riboxina, panangina) e vitamine.
Se ci sono sensazioni pronunciate di interruzione nel cuore, e ancor di più con disturbi del ritmo confermati dall'ECG, vengono prescritti bloccanti adrenergici (carvedilolo, bisoprololo, atenololo, anaprilina, ecc.)
In rari casi (con lo sviluppo di insufficienza cardiaca, aritmie, insufficienza progressiva della valvola mitrale), è possibile eseguire la correzione chirurgica del prolasso. I metodi di trattamento chirurgico comprendono operazioni ricostruttive sulla valvola (sutura del lembo cadente, accorciamento della corda tesa) o protesi valvolari e sostituzione con una artificiale. Il trattamento chirurgico del prolasso congenito isolato viene utilizzato molto raramente a causa del decorso favorevole di questa patologia.
Complicazioni del prolasso della valvola mitrale
Ci sono complicazioni? Nonostante nella maggior parte dei casi si verifichi un prolasso della valvola mitrale con lieve rigurgito, che non richiede una terapia speciale, esiste comunque il rischio di complicanze. Le complicazioni sono piuttosto rare (solo il 2-4%) e includono le seguenti condizioni potenzialmente letali che richiedono un trattamento in un ospedale specializzato:
- rigurgito mitralico acuto- una condizione che solitamente si verifica a seguito della separazione delle corde tendinee a causa di lesioni al torace. È caratterizzato dalla formazione di una valvola “pendente”, cioè la valvola non è trattenuta dalle corde e le sue valvole sono in libero movimento, non svolgendo le loro funzioni. Clinicamente appare un quadro di edema polmonare: grave mancanza di respiro a riposo, soprattutto in posizione sdraiata; posizione seduta forzata (ortopnea), respiro gorgogliante; respiro sibilante congestizio nei polmoni.
- endocardite batterica– una malattia in cui i microrganismi penetrati nel sangue dalla fonte dell’infezione nel corpo umano si depositano sulla parete interna del cuore. Molto spesso, l'endocardite con danno alle valvole cardiache si sviluppa dopo un mal di gola nei bambini e la presenza di valvole inizialmente alterate può fungere da ulteriore fattore nello sviluppo di questa malattia. Due o tre settimane dopo l'infezione, il paziente sviluppa febbre ripetuta, brividi, possono verificarsi eruzioni cutanee, ingrossamento della milza, cianosi (colorazione blu della pelle). Questa è una malattia grave che porta allo sviluppo di difetti cardiaci, grave deformazione delle valvole cardiache con disfunzione del sistema cardiovascolare. La prevenzione dell'endocardite batterica consiste nella sanificazione tempestiva dei focolai di infezione acuti e cronici (denti cariati, malattie degli organi ORL - adenoidi, infiammazione cronica delle tonsille), nonché nell'uso profilattico di antibiotici durante procedure come l'estrazione dei denti, la rimozione di tonsille.
- morte cardiaca improvvisa- una complicanza formidabile, apparentemente caratterizzata dalla comparsa di fibrillazione ventricolare idiopatica (improvvisa, senza causa), che è un disturbo del ritmo fatale.
Prognosi del prolasso della valvola mitrale
La prognosi per la vita è favorevole. Raramente si sviluppano complicazioni e la qualità della vita del paziente non ne risente. Tuttavia, al paziente è controindicato praticare determinati sport (salto, karate), nonché professioni che sovraccaricano il sistema cardiovascolare (subacquei, piloti).
Per quanto riguarda il servizio militare, possiamo dire che, secondo gli ordini, l'idoneità al servizio militare viene decisa individualmente per ciascun paziente da una commissione medica militare. Quindi, se un giovane ha un prolasso della valvola mitrale senza rigurgito o con rigurgito di 1o grado, il paziente è idoneo al servizio. Se c'è un rigurgito di 2o grado, il paziente è condizionatamente idoneo (in tempo di pace non verrà richiamato). Se è presente rigurgito di grado 3, aritmie o insufficienza cardiaca di classe funzionale 11 o superiore, il servizio militare è controindicato. Pertanto, molto spesso un paziente con prolasso della valvola mitrale con un decorso favorevole e in assenza di complicazioni può prestare servizio nell'esercito.
Il medico di medicina generale Sazykina O.Yu.