Questo non è tipico della roseola sifilitica. Sifilide secondaria. Varie manifestazioni di roseola
La roseola si manifesta come un'eruzione cutanea con un gran numero di elementi di grandi dimensioni, oltre a danni agli organi interni, al sistema muscolo-scheletrico e al sistema nervoso. Il trattamento è completo, mirato a ripristinare il funzionamento del corpo.
Cause
La roseola sifilitica è una manifestazione esterna della sifilide secondaria. In totale, questa malattia a trasmissione sessuale attraversa 3 fasi di sviluppo.
Il vero agente eziologico è Treponema pallidum. L'infezione viene trasmessa sessualmente o per via ematogena, così come nell'utero e, meno comunemente, attraverso articoli per l'igiene personale. Si diffonde gradualmente in tutto il corpo, penetrando nei tessuti degli organi e colpendo i vasi sanguigni.
La roseola, rappresentata da un'eruzione cutanea, indica l'inizio di un processo distruttivo.
Sintomi
I primi segni di sifilide secondaria compaiono dopo la fine del primo stadio, dopo circa 1,5-2 mesi.
Manifestazioni sintomatiche della sifilide maculata:
- debolezza, malessere;
- mal di testa;
- aumento della febbre lieve;
- dolori muscolari e articolari.
Le manifestazioni cutanee compaiono una settimana dopo un generale deterioramento della salute.
La roseola sifilitica è un'eruzione cutanea disseminata con un gran numero di papule, pustole e vescicole sul corpo. Le macchie pigmentate sono spesso localizzate sul busto e sugli arti, meno spesso sul viso, sui piedi e sulle mani. Si tratta di elementi di tipo vascolare (vasi superficiali ingrossati). Hanno una superficie liscia, una forma arrotondata e non superano la superficie della pelle.
L'ombra delle macchie è rosa pallido, ma col tempo diventano rosa e successivamente giallo-marrone. Le loro dimensioni non superano 1,5 cm; con le recidive gli elementi possono aumentare fino a 2 cm di diametro.
Ogni macchia sifilitica contiene una grande concentrazione di Treponema pallidum, quindi è altamente contagiosa.
Oltre all'eruzione cutanea, un sintomo caratteristico della roseola è la linfoadenite generalizzata. Tutte le manifestazioni della malattia sono una reazione del sistema immunitario umano.
I microrganismi patogeni, quando distrutti dalle cellule del sistema immunitario, rilasciano sostanze tossiche nel corpo, che portano a danni agli organi interni, al sistema scheletrico, alle articolazioni, al sistema nervoso centrale, al midollo spinale e al cervello.
Se la malattia non viene trattata, l'eruzione cutanea può persistere per 4-5 settimane. Quindi la sifilide passa all'ultimo stadio, che può essere fatale per il paziente.
La differenza tra roseola e altre malattie
È facile distinguere la roseola dalle malattie della pelle. L'eruzione cutanea non causa disagio al paziente. Non c'è prurito, bruciore o desquamazione, nessun sintomo di infiammazione.
I sifilidi si distinguono per la forma arrotondata e i confini chiari; il polimorfismo può essere rintracciato nella struttura delle formazioni. Quando si preme su una macchia di roseola, si schiarisce, ma poi ritorna rapidamente al suo colore rosa naturale.
In alcuni casi, la roseola è localizzata sulle mucose e sui genitali.
Si formano circa 10 nuove formazioni al giorno. Sono a livello della superficie della pelle e non differiscono nella struttura. Le eruzioni cutanee raramente si fondono insieme. La comparsa dell'eruzione cutanea è preceduta da sintomi di malessere generale.
Quale medico tratta la roseola sifilitica?
Per il trattamento è necessario contattare un dermatologo-venereologo.
Diagnostica
La diagnosi consiste nell'esame visivo e nell'esame di laboratorio. Vengono utilizzati i seguenti metodi:
- test sierologici - RIF, RPGA, RIBT;
- biopsia dei linfonodi ingrossati;
- test anticardiolipina (sifilide RPR);
- esame dello scarico dagli elementi dell'eruzione cutanea;
- puntura del liquido cerebrospinale.
Al paziente viene anche prescritto un esame del sangue generale. I risultati dell'esame rivelano un aumento dei leucociti e una diminuzione del numero dei globuli rossi.
I sintomi della roseola sifilitica sono simili ad altre malattie dermatologiche, quindi la diagnosi differenziale è importante. La malattia si distingue dalle seguenti patologie:
- dermatite tossica – le eruzioni cutanee sono accompagnate da prurito e si fondono insieme;
- pitiriasi rosea – le macchie si trovano simmetricamente, la placca materna appare per prima;
- allergia – l'eruzione cutanea è accompagnata da prurito e desquamazione;
- morsi di insetto – c'è un punto al centro degli elementi;
- rosolia – elementi dell'eruzione cutanea sono presenti su tutto il corpo, compresi viso e collo, scompaiono il 3° giorno dopo la comparsa;
- morbillo – le macchie si fondono, di dimensioni diverse, il loro aspetto è accompagnato da catarro delle vie respiratorie e sintomi di intossicazione;
- tifo – quando si applica la soluzione di iodio sulle formazioni, queste si scuriscono.
Trattamento
Se ci si reca in ospedale ai primi sintomi della malattia, l'efficacia del trattamento è di circa il 90%. La terapia viene effettuata in ospedale per evitare il contatto di una persona malata con persone sane. L'automedicazione non sarà efficace, quindi non dovresti provare a curarti a casa.
Con la roseola sifilitica, non viene trattata l'eruzione cutanea, ma l'agente eziologico della sifilide.
La base del trattamento è la terapia antibiotica. Il Treponema pallidum non è resistente alle penicilline. Già dopo 2-3 iniezioni intramuscolari di antibiotico si osserva un significativo miglioramento del benessere. Il medicinale viene somministrato ogni 3-4 ore.
Se sei allergico agli antibiotici del gruppo delle penicilline, ti viene prescritta l'azitromicina o la tetraciclina.
Una reazione allergica agli antibiotici si manifesta con l'arrossamento delle macchie, un aumento del loro numero e un aumento della temperatura corporea.
Insieme al trattamento antibiotico, vengono utilizzati composti dell'arsenico, ad esempio Novarsenol, nonché immunomodulatori (Pyrogenal) e complessi multivitaminici.
Le eruzioni cutanee possono essere lubrificate con antisettici (clorexidina), soluzione salina, unguento al mercurio o eparina.
Prevenzione
La prevenzione della roseola sifilitica è simile alle misure preventive per la sifilide:
- non utilizzare articoli per l'igiene personale di altre persone, mangiare da piatti separati;
- proteggersi durante i rapporti sessuali;
- evitare collegamenti casuali;
- non baciare o contattare persone affette da sifilide;
- osservare le regole dell'igiene personale.
Se in famiglia ci sono persone affette da sifilide, è necessario adottare tutte le misure per prevenire l'infezione. È necessario stare in una stanza separata e ventilare la stanza ogni giorno.
In caso di contatto sessuale con qualcuno infetto da sifilide (anche utilizzando il preservativo), è necessario sottoporsi a un ciclo di trattamento preventivo. Sarà possibile identificare l'agente patogeno solo dopo 2 settimane.
Il trattamento della roseola sifilitica è a lungo termine e viene effettuato in corsi. Per una pronta guarigione, dovresti seguire tutte le raccomandazioni del medico.
Video utile sui sintomi della sifilide
Non ci sono articoli simili.
Il contenuto dell'articolo
Sifilide- una malattia sistemica cronica che causa un'infiammazione aspecifica negli stadi primario e secondario e un danno specifico negli stadi terziari.La sifilide è un'antica malattia, per spiegare l'origine della quale sono state avanzate tre teorie contraddittorie: americana, eurasiatica e africana.
I sostenitori della teoria americana ritengono che la sifilide fosse diffusa tra gli indiani sudamericani, dai quali furono infettati i marinai di X. Columbus sull'isola di Haiti. Dopo il ritorno in Spagna nel 1493, parte della squadra di Colombo come parte dell'esercito mercenario del re
Carlo VIII di Francia partecipò all'assedio di Napoli. A Napoli si verificò la prima epidemia di sifilide conosciuta in Europa. Con i militari e i commercianti, la sifilide si diffuse in tutta l'Europa occidentale e orientale, e con i marinai portoghesi al comando di Vasco da Gama arrivò in India e da lì in Estremo Oriente.
Gli aderenti alla teoria eurasiatica credono che la sifilide sia conosciuta in questo continente sin dalla preistoria. Ciò è evidenziato dalle opere di antichi scienziati e medici: Ippocrate, Sushruta, Avicenna e altri, che descrissero una malattia simile alla sifilide e il suo trattamento con il mercurio. Ossa umane con danni caratteristici della sifilide sono state scoperte durante gli scavi archeologici in Transbaikalia, Giappone, Italia ed Egitto.
È possibile che il luogo di nascita della sifilide, come gli esseri umani, sia l'Africa (come credono molti scienziati), dove si trovano ancora malattie come la framboesia, il bejel e la pinta. I loro agenti patogeni sono quasi identici all'agente eziologico della sifilide e sono difficili da distinguere con metodi diagnostici di laboratorio. Il commercio, le migrazioni, le guerre, lo sfruttamento degli schiavi provenienti dall'Africa e altri fattori hanno contribuito alla diffusione di questa malattia in tutto il mondo.
La parola "sifilide" fu usata per la prima volta nel 1530 nel poema mitologico "La sifilide, o la malattia francese", scritto dal medico e poeta italiano G. Fracastoro in latino, in cui gli dei punirono il guardiano dei porci Sifilo (greco - maiale, philos -) con questa malattia Amico). Il secondo nome della sifilide è lues (latino per infezione).
Eziologia e patogenesi della sifilide
La sifilide è causata dal Treponema pallidum, descritto nel 1905 dagli scienziati tedeschi Fritz Richard Schaudinn ed Erich Hoffmann. Questo è un microrganismo a forma di spirale, la cui lunghezza è 6-14 micron, il diametro è 0,25-0,3 micron e il numero di riccioli varia da 8 a 12. Il treponema è caratterizzato da 4 tipi di movimenti: rotazionale, contrattile, pendolare, ondulato. Il Treponema pallidum non può essere colorato con colorante all'anilina, motivo per cui ha preso il nome: treponema pallido. Al microscopio elettronico si può vedere che il Treponema pallidum è protetto dall'ambiente esterno da una membrana mucoide, sotto la quale si trova il guscio esterno del microrganismo, costituito da tre strati. Sotto il guscio esterno si trova la membrana citoplasmatica. Contiene fibrille superficiali e profonde, che assicurano la mobilità del microrganismo. I treponemi si riproducono per divisione trasversale (il ciclo dura 30 ore). In un mezzo nutritivo speciale ad una temperatura di +25°C, il Treponema pallidum conserva la capacità di muoversi per 3-6 giorni. Nel sangue o nel siero ad una temperatura di +4°C il microbo è vitale per 24 ore. Questo deve essere tenuto in considerazione quando si esegue una trasfusione di sangue diretta. I treponemi muoiono rapidamente una volta essiccati, ai raggi ultravioletti e quando la temperatura supera i +42°C. Muoiono istantaneamente quando entrano in contatto con arsenico, mercurio e bismuto. In un ambiente umido, il treponema può rimanere vitale fino a 15 ore e nei tessuti congelati - per diverse settimane.I treponemi entrano nel corpo attraverso la pelle danneggiata o la mucosa. Inizia il periodo di incubazione, della durata di 3-4 settimane. Durante il periodo di incubazione, i treponemi iniziano a moltiplicarsi e ad agire come un antigene. In piccole quantità circolano nel sangue per breve tempo. Nel sito di inoculazione del treponema, si forma un duro ciclo (ulcus durum, sifiloma primarium, sclerosi primaria) e inizia lo stadio primario della sifilide. 7-10 giorni dopo la formazione di un duro ciclo, si forma un bubbone specifico, solitamente un linfonodo inguinale. La sintesi anticorpale non è ancora intensa (reazione di fissazione del complemento negativa), pertanto il periodo indicato di sifilide primaria è chiamato sifilide primaria sieronegativa. In questo momento, il treponema colpisce gradualmente l'intero sistema linfatico e si forma la poliscleradenite. 3-4 settimane dopo la formazione dell'ulcera o 6-7 settimane dopo l'infezione, il titolo anticorpale nel sangue aumenta, il che può essere determinato dalla reazione di fissazione del complemento. Questo periodo è chiamato sifilide primaria sieropositiva. La divisione della sifilide in sieronegativa e sieropositiva esisteva al momento in cui è stato eseguito il test di fissazione del complemento.
Poiché negli ultimi anni sono state sviluppate e introdotte reazioni più sensibili - il test di immunoassorbimento enzimatico (ELISA) e la reazione di immunofluorescenza (RIF), che diventano positive entro 1-3 settimane dopo l'infezione, la stadiazione delle RSC non è raccomandata e la suddetta stadiazione la divisione in periodi ha perso la sua rilevanza. A 7-8 settimane dalla comparsa dei sifilomi primari, il treponema, dopo aver attraversato la barriera del sistema linfatico, entra nel sangue attraverso il dotto toracico. Si sviluppa una sepsi treponemica a breve termine, seguita dalla generalizzazione dell'infezione. Durante questo periodo, alcuni pazienti possono manifestare i cosiddetti sintomi prodromici: temperatura corporea elevata, cattiva salute, dolore alle ossa, ai muscoli e alle articolazioni. Come risultato della diffusione ematogena dei treponemi, appare un'eruzione cutanea sulla pelle e sulle mucose. Inizia lo stadio secondario o generalizzato della sifilide: sifilide fresca secondaria (Syphilis secundaria recens). Le prime eruzioni cutanee della sifilide secondaria sono roseola, papule e alopecia diffusa. Con un numero crescente di antigeni (treponema), i titoli anticorpali aumentano, raggiungendo in questo periodo il livello più alto (1:160; 1:320; 1:640; 1:2560). Gli anticorpi distruggono i treponemi e sopprimono la loro divisione, quindi l'eruzione cutanea scompare e inizia la sifilide secondaria latens. Durante il periodo di sifilide latente, l'unica prova della presenza di un'infezione sifilitica nel corpo sono le reazioni sierologiche positive. Il titolo anticorpale in questo momento diminuisce fino a valori medi (1:80). A causa della diminuzione del titolo anticorpale, i treponemi iniziano a moltiplicarsi intensamente nei luoghi in cui sono conservati. Inizia una recidiva di eruzioni cutanee, associata alla riattivazione dei treponemi, poiché non si verifica più la disseminazione ematogena. Questo periodo di sifilide secondaria è chiamato Syphilis secundaria recidiva. Questo, a sua volta, viene sostituito da un periodo di latenza, dopo il quale segue nuovamente una ricaduta, e questa alternanza continua per diversi anni.
La sifilide 11 recens differisce dalla sifilide II recidiva nei seguenti sintomi. I pazienti con sifilide fresca secondaria hanno ancora il sifiloma primario. Tra i linfonodi ingrossati di vari gruppi, i più grandi sono regionali. Ci sono più eruzioni cutanee nei pazienti con sifilide fresca secondaria e le eruzioni cutanee stesse sono più piccole rispetto alla sifilide secondaria ricorrente. Più tardiva è la ricaduta, minori sono le eruzioni cutanee, raggruppate solo in alcune aree (il più delle volte nella zona genitale, sulle mucose e sulla circonferenza dell'ano, o sui piedi e sui palmi delle mani). Al contrario, nella sifilide secondaria fresca le eruzioni cutanee sono simmetriche, distribuite uniformemente sulla pelle del busto e sulle superfici flessorie delle estremità (in caso di sifilide ricorrente, più spesso all'esterno di queste superfici). L'alopecia e il leucoderma sono più comuni nei pazienti con sifilide ricorrente.
La sifilide terziaria inizia non prima di 3-4 anni dopo l'infezione. In questo momento, nella posizione dei treponemi si sviluppa un'infiammazione specifica e si forma un granuloma infettivo. La sifilide terziaria è caratterizzata da eruzioni cutanee di tubercoli (nel derma) o gomme (nell'ipoderma). Ci sono pochi treponemi nelle sifilidi terziarie (non vengono rilevati negli studi batteriologici). Tuttavia, la reazione dei tessuti del corpo è forte, si verifica la distruzione dei tessuti, si formano ulcere e quindi cicatrici. La sifilide terziaria attiva dura da sei mesi a 1-2 anni. Poi arriva il periodo terziario latente, durante il quale si osservano le conseguenze del periodo terziario attivo: cicatrici e atrofia. I titoli sierologici nei pazienti con sifilide terziaria possono essere bassi o addirittura negativi. La sifilide non trattata può colpire gli organi interni e il sistema nervoso. La localizzazione più comune della sifilide viscerale è il sistema cardiovascolare, in particolare l'aorta ascendente (mesaortite specifica, aneurisma aortico e rottura di aneurisma con esito fatale rapido), fegato, polmoni, stomaco e altri organi, nonché il sistema scheletrico e le articolazioni. La neurosifilide precoce può manifestarsi come danno meningovascolare. Le gomme possono formarsi più tardi. Forme degenerative tardive di danno al sistema nervoso con gravi conseguenze sono la tabe dorsale e la paralisi progressiva, che sono sotto la competenza di un neurologo e psichiatra. Quando si verificano condizioni sfavorevoli (esposizione ad antibiotici, mancanza di sostanze necessarie al metabolismo), Treponema pallidum può formare cisti e forme L, che persistono a lungo nei tessuti del macroorganismo. Con la scomparsa dei fattori dannosi esiste la possibilità di una regressione di tali forme stabili.
Treponema pallidum è un batterio condizionatamente anaerobico con una complessa struttura proteica, polisaccaridica e antigenica che non cresce su terreni nutritivi artificiali e quindi la loro ricerca è difficile.
Epidemiologia della sifilide
Le persone soffrono di sifilide e sono una fonte di infezione. A seconda della via di infezione, si distingue la sifilide acquisita e congenita. Le eruzioni cutanee di un paziente affetto da sifilide con superficie erosiva o ulcerosa, secrezioni (saliva, sperma, latte materno), sangue e linfa sono contagiose.Modi di infezione con la sifilide
Infezione attraverso la pelle e le mucose (sifilide acquisita)
Si ritiene che l'infezione non avvenga attraverso la pelle e le mucose sane e intatte. Affinché il treponema pallidum possa entrare nel corpo umano, è necessario almeno un danno microscopico alla pelle o alle mucose. L'infezione si verifica quando si entra in contatto diretto o indiretto con una persona malata. L'infezione diretta è possibile attraverso il contatto fisico diretto, molto spesso durante i rapporti sessuali, nonché attraverso mezzi non sessuali, ad esempio attraverso i baci, ecc. Nonostante il fatto che l'infezione da sifilide si verifichi di solito a seguito del contatto fisico diretto, è possibile contrarre l'infezione indirettamente (non sessualmente) attraverso vari oggetti domestici: stoviglie, strumenti, ecc. Questa è la cosiddetta sifilide domestica. Attualmente tale infezione è rara, ma in condizioni antigeniche è possibile, soprattutto nei bambini i cui genitori hanno la sifilide. Ad esempio, la sifilide domestica era comune in Bosnia ed Erzegovina dopo la seconda guerra mondiale.Infezione durante la trasfusione di sangue (sifilide acquisita)
La via ematogena dell'infezione è causata principalmente dalla trasfusione diretta di sangue (sifilide trasfusionale). Questo tipo di infezione è rara perché:- la trasfusione diretta del sangue è attualmente utilizzata molto raramente;
- il sangue donato viene esaminato per il rilevamento tempestivo della sifilide;
- Il Treponema pallidum muore quando il sangue viene conservato e conservato per almeno cinque giorni.
Infezione dalla madre al feto (sifilide congenita)
In questo caso, l'infezione si verifica durante la gravidanza, quando il sangue di una donna malata di Treponema pallidum passa attraverso la placenta fino al feto. Circa il 40% dei feti infetti muore durante lo sviluppo intrauterino (aborto spontaneo tardivo, feto non vitale) o durante il periodo neonatale, dalla nascita fino a 28 giorni di vita.Immunità per la sifilide
Gli esseri umani non hanno l’immunità innata alla sifilide. Anche dopo la malattia non si forma un'immunità residua stabile e esiste la possibilità di una nuova infezione (reinfezione). Un paziente affetto da sifilide sviluppa un'immunità infettiva non sterile, che esiste finché il Treponema pallidum è nel corpo (in questo momento il paziente non è praticamente suscettibile alla reinfezione) e scompare dopo il completo recupero. Se un paziente affetto da sifilide viene infettato ulteriormente, si verifica una superinfezione. Ad esempio, un paziente con sifilide latente che entra in contatto con un paziente con sifilide in forma infettiva riceve treponemi aggiuntivi con la comparsa di un'eruzione sifilitica secondaria.Entrando nel corpo umano, i treponemi provocano una risposta da parte del sistema immunitario del corpo: la formazione di vari anticorpi contro gli antigeni del treponema. Nel siero del paziente vengono rilevati anticorpi immunofluorescenti, immobilisine, reagine, ecc., che costituiscono la base per vari test per la diagnosi di laboratorio della sifilide. La presenza di reagine nel siero dà risultati positivi quando si eseguono test di fissazione del complemento (RSF, reazione di Wasserman) e test di flocculazione, in cui vengono utilizzate come antigene sospensioni lipidiche ottenute da normali tessuti di mammifero, ad esempio dal muscolo cardiaco bovino (antigene cardiolipina). .
Il corpo del paziente produce anticorpi specifici contro gli antigeni del Treponema pallidum. Per la diagnosi della sifilide sono importanti le IgG, le IgM e, in piccola misura, le IgA. Questi anticorpi non si formano contemporaneamente. Nei diversi stadi della sifilide, l'una o l'altra frazione globulina predomina nel siero del paziente. Nelle fasi iniziali della sifilide, gli anticorpi IgA e IgM (immunofluorescente) sono i primi a formarsi, successivamente - anticorpi contro antigeni lipidici (reagine, precipitine). Le ultime a formarsi sono le immobiline, che appartengono principalmente alla classe delle IgG.
Periodo di incubazione della sifilide
Nelle persone giovani e sane, il periodo di incubazione è solitamente di 30-32 giorni. In caso di infezione massiccia, il periodo di incubazione può essere ridotto a 14 giorni. Nei pazienti con immunosoppressione (alcolisti, tossicodipendenti, pazienti con infezioni croniche, ecc.), così come nelle persone che in quel periodo assumevano farmaci antibatterici a causa di una malattia concomitante, il periodo di incubazione può durare diversi mesi.Periodi di sifilide acquisita e loro caratteristiche
Sifilide primaria
Inizia dopo il periodo di incubazione con la comparsa del sifiloma primario e dura 6-7 settimane. Durante la prima settimana si sviluppa la linfoadenite regionale e entro la fine del periodo si sviluppa la poliscleradenite. Nelle prime tre settimane di questo periodo, la reazione di fissazione del complemento è negativa (periodo sieronegativo), nelle successive 3-4 settimane - positiva (periodo sieropositivo). Non ci sono differenze cliniche tra questo periodo e quello precedente; si nota solo una reazione positiva alla fissazione del complemento. Poiché questa reazione non è più utilizzata in Lettonia a causa della sua non specificità, questa divisione perde la sua rilevanza.Sifilide fresca secondaria
Inizia dopo la diffusione dei treponemi. Appaiono le sifilidi secondarie, il sifiloma primario regredisce gradualmente. Durante questo periodo, il corpo del paziente presenta il maggior numero di treponemi, il più alto titolo di anticorpi e il maggior numero di eruzioni cutanee. Un periodo molto contagioso della durata di 1,5-2 mesi.Sifilide latente precoce
Dopo la scomparsa della sifilide secondaria, inizia lo stadio latente (latente) della sifilide, in cui la malattia viene diagnosticata solo sierologicamente. Dopo la sifilide fresca secondaria, lo stadio latente dura 1,5-2 mesi, ma dopo ogni successiva ricaduta i periodi di latenza diventano sempre più lunghi e possono durare anni. Si ritiene che la sifilide latente precoce si manifesti entro due anni dall'infezione.Sifilide ricorrente secondaria
Le sifilidi secondarie compaiono nei luoghi in cui i treponemi vengono riattivati. La fase dura 1,5-2 mesi. Alternandosi a periodi di sifilide latente, che diventano sempre più lunghi, la sifilide ricorrente secondaria può ripresentarsi più volte. Più “vecchia” è la sifilide, più “povera” è (meno eruzioni cutanee). Nel caso della sifilide ricorrente tardiva, possono esserci così poche sifilide secondarie che né il paziente né il medico potrebbero notarle.Sifilide latente tardiva
Potrebbero essere almeno due anni fa. Si differenzia dalla sifilide latente precoce per un basso titolo di reazioni sierologiche, la presenza di partner sessuali sani negli ultimi anni e il possibile sviluppo di cambiamenti patologici non specifici negli organi interni e nel sistema nervoso.Sifilide terziaria
Durante questo periodo, nel corpo del paziente sono presenti pochi treponemi, ma il sistema immunitario umorale è esaurito e l’immunità cellulare inizia a prevalere nelle reazioni di difesa del corpo. L'instaurarsi di questa fase dopo l'infezione è molto individuale: dopo 3-20 o più anni, a seconda dello stato del sistema immunitario.Sifilide primaria
Clinica primaria per la sifilide
La forma classica è il cancro (ulcus durum) o l'erosione localizzataintroduzione dei treponemi. Tipicamente, il sifiloma primario è singolo, di forma rotonda/ovale o a forma di fessura, con bordi lisci, superficie liscia piana o a forma di piattino con un diametro di 0,5-1 cm, alla base si forma un denso infiltrato elastico del sifiloma. Il luogo tipico del suo sviluppo sono i genitali, ma in alcuni casi si nota una localizzazione extragenitale.
Tra i sifilomi atipici, il più comune è l'edema indurativo (oedema indurativum), che può essere combinato con il tipico sifiloma primario. L'amigdalite del cancroide si sviluppa a seguito del contatto orogenitale; processo unilaterale caratterizzato da ispessimento e ingrossamento della tonsilla palatina senza formazione di erosione o ulcere.
Il cancroide è molto raro, soprattutto tra i medici a causa di un'infezione professionale. Questo sifiloma primario simula il panaritium ordinario. La linfoadenite regionale (scleradenite regionale) si sviluppa entro una settimana dal sifiloma primario. I linfonodi sono densamente elastici, non fusi, la pelle sopra di essi non viene modificata.
Diagnosi differenziale della sifilide primaria
- Erosione/ulcera traumatica-Herpes progenitale
- Ulcus molle
- Piodermia cancriforme
- Scabbia sui genitali
- Carcinoma
- Balanopostite
Sifilide secondaria
Clinica per la sifilide secondaria
Sifilide maculata, roseolaIl primo sintomo della sifilide secondaria, che indica la diffusione dei treponemi. La roseola è solitamente localizzata sulle superfici laterali del corpo e appare come macchie rosa pallido, non squamose, delle dimensioni di un'unghia del mignolo, senza confini netti.
Diagnosi differenziale della sifilide maculata
- Tossicodermia
- Pitiriasi rosea Gibert
- Cutis marmorata
- Roseola tifosa
- Macule coerulee
Leucodermia sifilitica
Macchie ipopigmentate di varie dimensioni sullo sfondo dell'iperpigmentazione della pelle sulla parte posteriore e sui lati del collo; un sintomo caratteristico della sifilide ricorrente secondaria, che raramente si osserva prima di 6 mesi dopo l'infezione. Nella maggior parte dei casi, il leucoderma indica una neurosifilide precoce (il più delle volte meningite asintomatica).
Diagnosi differenziale del leucoderma sifilitico
- Pitiriasi versicolor
-Leucoderma secundario
- Vitiligine
Sifilide papulare
Solitamente localizzato sui genitali, nell'ano, sulla mucosa della bocca, sui palmi delle mani, sulle piante dei piedi e sulla pelle del busto. Le papule sono rosso rame, emisferiche, e non si fondono tra loro; Si può osservare la desquamazione sulla loro superficie. Le squame al centro delle papule si separano rapidamente e lungo la periferia rimane un peeling a forma di anello: il colletto di Biett. Nei luoghi in cui le papule sono irritate (mucose, pieghe della pelle), sulla loro superficie compaiono erosioni (papule erosive). Tali papule erosive possono ipertrofizzarsi e formare condilomi lata (condilomi lata), la cui localizzazione tipica sono i genitali, l'area perianale e le pieghe della pelle. Nella sifilide ricorrente le papule sono raggruppate e la loro localizzazione è tipica sulla pelle della fronte al confine con i capelli (corona Veneris).
Diagnosi differenziale della sifilide papulare
- Psoriasi volgare
- Parapsoriasi guttata
- Lichene ruber planus
- Micosi pedum
- Emorroidi.
Eritema della mucosa della faringe
Si osserva con la sifilide secondaria sulla mucosa orale ed è caratterizzata da confini chiari e colore cianotico in assenza di disturbi soggettivi. Le papule sifilitiche nella bocca, il cui diametro è 0,5-1 cm, sono spesso localizzate sulla mucosa della faringe e sulle labbra, sulla lingua o sul palato. Sulla loro superficie si forma rapidamente un'erosione con al centro un caratteristico rivestimento di fibrina biancastra. Si osservano spesso papule erosive sulla mucosa orale.
Diagnosi differenziale dell'eritema della mucosa della faringe
- Angina catarrale
- Lichene ruber planus
- Stomatite.
Alopecia focale/diffusa fine
Osservato sul cuoio capelluto durante la sifilide secondaria. I follicoli piliferi rimangono al posto dei capelli persi, non ci sono segni di infiammazione e entro 1-1,5 mesi i capelli ricrescono.
Diagnosi differenziale dell'alopecia fine focale/diffusa
- Alopecia areata
- Trichophytia adultorum cronica
- Alopecia seborroica.
Sifilide papulopustolosa
Formato in pazienti con immunosoppressione. Si possono osservare impetigine sifilitica (impetigo syphilitica), ectima sifilitico (ecthyma syphiliticum), acne sifilitica (acne syphilitica), ecc., Che simulano varie forme di piodermite. Le pustole sifilitiche sono sterili; alla base è presente un infiltrato papulare.
Diagnosi differenziale della sifilide papulopustolosa
- Streptogeni dell'impetigine
- Ectima vulgaris
-Acne vulgaris
Sifilide terziaria
Clinica terziaria per la sifilide
Sifilide tuberosa (Syphilis tuberculosa)Nel derma è localizzato un infiltrato specifico (granuloma infettivo); Sulla pelle si formano noduli emisferici limitati e indolori, separati o raggruppati, di dimensioni variabili da un chicco di miglio a un pisello. I tubercoli sifilitici hanno una consistenza elastica densa, di colore rosso scuro con una sfumatura cianotica o brunastra. La sifilide terziaria può rimanere invariata per mesi. Regrediscono in due modi: senza distruzione con formazione di atrofia cicatriziale oppure con distruzione dei tubercoli. In quest'ultimo caso, si formano ulcere con bordi lisci, verticali e rialzati a forma di rullo, dopo la guarigione delle quali rimangono cicatrici a mosaico pigmentate. Nuove protuberanze non appaiono mai sulle cicatrici. Esistono quattro varianti cliniche della sifilide tubercolare:
1. La sifilide tubercolare raggruppata (Syphilis tuberculosa aggregata) è la forma clinica più comune, in cui le eruzioni cutanee si trovano in gruppi e gli elementi non crescono lungo la periferia. I tubercoli nella lesione si trovano a diversi stadi di sviluppo, quindi si formano cicatrici a mosaico, dove le cicatrici depigmentate sono separate l'una dall'altra da una cintura iperpigmentata.
2. Sifilide tubercolare strisciante (Syphilis tuberculosa serpiginosa). Questa variante clinica è caratterizzata dal raggruppamento e dalla fusione di eruzioni cutanee, crescita periferica, eccentrica e distruzione simultanea di tubercoli appena formati con la formazione di un'ulcera simile a un solco. Quando avviene la guarigione, rimane una cicatrice a mosaico.
3. “Piattaforma” di sifilide tuberosa (Syphilis tuberculosa hypertrophya diffusa). Un infiltrato specifico forma una lesione continua, di colore rosso vivo o brunastro, ben definita, che si ulcera e guarisce entro diversi mesi, formando una cicatrice a mosaico. Questa sifilide è solitamente localizzata sui palmi delle mani e sulle piante dei piedi.
4. Sifilide tubercolare nana (Syphilis tuberculosa papa). Nello strato superiore del derma si formano tubercoli duri rosso scuro con un diametro di 1-2 mm. I noduli sono isolati gli uni dagli altri, raggruppati, formando varie forme. L'involuzione avviene con la formazione di piccole cicatrici.
Diagnosi differenziale della sifilide terziaria
Lupus vulgaris Lupus eritematoso-Carcinoma basocellulare Lepra.
Sifilide gommosa
Un infiltrato specifico si forma nell'ipoderma ed è solitamente singolo. La sua formazione è lenta e dura mesi. La gomma è inizialmente una formazione indolore, densa e mobile delle dimensioni di un pisello, si allarga gradualmente, cresce nel derma, si solleva sopra la pelle e appare l'iperemia. L'assenza di dolore è molto caratteristica. La gomma matura è una formazione sedentaria e chiaramente definita, di dimensioni che vanno da una noce a un uovo di gallina. Il suo colore cambia in rosso-marrone scuro. La pelle sopra la gomma diventa più sottile e nella gomma si formano piccoli fori attraverso i quali fuoriesce un liquido giallo-verdastro simile alla colla. Continuando a disintegrarsi, un granuloma specifico forma una caratteristica ulcera a forma di cratere con bordi a forma di rotolo e un nucleo gommoso grigio-giallastro, dopo il rigetto del quale, nel giro di diversi mesi, l'ulcera si riempie di granulazioni e cicatrizza, con conseguente formazione di un'ulcera retratta cicatrice stellata con iperpigmentazione lungo la periferia.Diagnosi differenziale della sifilide gommosa
-Lipoma
-Ateroma
-Ulcus duro
- Tubercolosi cutanea
- Piodermia ulcerosa.
Sifilide congenita
Nella maggior parte dei casi, il feto viene infettato da una madre malata dopo la 16a settimana di gravidanza. Il Treponema pallidum entra nel feto come un embolo attraverso la vena ombelicale, attraverso le fessure linfatiche o attraverso una placenta danneggiata.Periodi di sifilide congenita e loro caratteristiche
La gravidanza in un paziente affetto da sifilide può terminare con un aborto spontaneo tardivo o con la nascita prematura di un feto macerato non vitale, con la nascita di un bambino malato o senza segni esterni di sifilide congenita. Una donna affetta da sifilide che ha ricevuto una terapia antibatterica e preventiva durante la gravidanza può dare alla luce un bambino sano. Se a un bambino non viene diagnosticata la sifilide congenita precoce prima dei tre mesi di età, la sifilide congenita tardiva può svilupparsi più tardi (dopo 2-5 anni).Sifilide fetale
A causa della massiccia proliferazione dei treponemi, il feto non può svilupparsi e muore tra il quarto e il settimo mese di gravidanza, provocando un aborto spontaneo tardivo o un parto prematuro.Sifilide congenita precoce
Esistono la sifilide infantile (Syphilis neonatorum), che dura nei bambini durante il primo anno di vita, e la sifilide nella prima infanzia (Syphilis infantum), che si sviluppa nei bambini da uno a due anni di età (Syphilis congenita praecox attiva).In questo momento, la sifilide del periodo secondario è caratteristica, solo con una componente essudativa più pronunciata di infiammazione, danni al sistema scheletrico e agli organi interni. La sifilide congenita precoce può essere asintomatica (sifilide congenita praecox lateens) e può essere diagnosticata solo sierologicamente.
I primi sintomi della sifilide congenita precoce (sifilide congenita praecox) compaiono immediatamente dopo la nascita o all'età di 1,5-4 mesi. Il neonato può apparire sano. I primi sintomi della malattia non sono specifici: basso peso, pelle grigio pallido, febbre, ansia, anemia, disfunzione gastrointestinale, ritardo dello sviluppo. I cambiamenti funzionali colpiscono vari organi e la diversità del quadro clinico rende difficile la diagnosi tempestiva della sifilide congenita. Nei casi più gravi, i pazienti vengono ricoverati in reparti somatici, il più delle volte in uno stato settico con enterocolite e anemia ipocromica. Segni clinici tipici si osservano sulla pelle e sulle mucose, nelle ossa, in quasi tutti gli organi interni e nel sistema nervoso centrale. Le eruzioni cutanee, come nel caso della sifilide secondaria, possono essere localizzate separatamente (roseola, papule, meno spesso vesciche) o diffusamente: infiltrazione dei tessuti attorno alla bocca e sui palmi delle mani, piante dei piedi (infiltrazione di Hochsinger), meno spesso si formano crepe nella angoli della bocca. Il prurito non è tipico dell'eruzione cutanea. Linfonodi ingrossati: consistenza densa ed elastica. La rinite specifica si sviluppa immediatamente dopo la nascita. La mucosa nasale è iperplasica e i bambini hanno difficoltà a respirare e succhiare. All'inizio la rinite è secca, poi appare mucopurulenta e compaiono anche secrezioni sanguinolente. Si osservano spesso alterazioni ossee (25-50% dei casi). In alcuni casi può verificarsi una pseudoparalisi del pappagallo (di solito è interessato uno degli arti), associata ad alterazioni delle ossa (osteocondrite, periostite). I cambiamenti più comuni colpiscono il sistema nervoso centrale: idrocefalo, encefalopatia, meno spesso - meningite specifica, meningoencefalite. Può svilupparsi una corioretinite specifica. Tipiche lesioni agli organi interni sono la sindrome epatolienale, l'epatite, la nefrite, la miocardite, l'orchite e l'enterocolite specifica. I cambiamenti nelle ghiandole endocrine non sono clinicamente rilevabili, ma in seguito influenzano lo sviluppo del bambino. I cambiamenti nel sangue periferico non sono specifici. Di solito si riscontrano anemia, leucocitosi, aumento della VES e trombocitopenia. Si possono osservare albuminuria e leucocituria.
Sifilide congenita tardiva
I sintomi di solito compaiono entro i cinque anni, ma a volte si verificano già all’età di due anni. La sifilide congenita tardiva (Syphilis congenital tarda) assomiglia nel suo decorso alla sifilide terziaria acquisita ed è caratterizzata da sintomi tipici di danno al sistema scheletrico, sordità progressiva e cecità. I primi sintomi sono caratterizzati dalla comparsa di cambiamenti specifici: tubercoli, gomme sulla pelle e sulle mucose, negli organi interni, nel sistema nervoso centrale, danni agli organi della vistaSi osservano anche periostite gommosa, osteoperiostite e osteomielite. Segni attendibili della sifilide congenita tardiva sono la cheratite parenchimale, i denti di Hutchinson e la sordità labirintica. Possibili segni sono fronte olimpica, naso a sella, asimmetria del cranio, palato “gotico”, stinchi a sciabola e altri cambiamenti scheletrici. Nella diagnosi della sifilide sono importanti le informazioni anamnestiche sulla sifilide della madre e del padre, la storia ostetrica della madre, le reazioni sierologiche specifiche della madre e i dati sul trattamento ricevuto e sulla prevenzione della sifilide durante la gravidanza. I bambini vengono sottoposti ai seguenti studi: esame della pelle e delle mucose, esame degli organi interni, radiografia delle ossa lunghe, oftalmoscopia (fundus oculi), esame del liquido cerebrospinale, esame sierologico del sangue (microreazione/RPR, RPHA, ELISA, RIF-200 e RIF-abs, RIBT, determinazione delle IgM specifiche).
Diagnosi differenziale della sifilide congenita
- Infezioni intrauterine (toxoplasmosi, citomegalia, ecc.)- Stafiloderma (Pemfigo epidemicus neonatorum)
- Genodermatosi (Epidermolysis bullosa hereditaria)
- Malattie infettive (infezione da herpes)
- Malattie del sistema sanguigno
- Osteomielite
- Sepsi
La sifilide secondaria inizia con la diffusione del treponema pallido con sangue in tutto il corpo, che di solito si verifica 6-8 settimane dopo la comparsa del sifiloma o 9-10 settimane dopo l'infezione primaria. In alcuni pazienti, la poliadenite sifilitica persiste nel periodo iniziale. Nel 60% dei casi, i pazienti conservano segni di sifiloma primario (hard chancre).
Un massiccio rilascio di batteri nel flusso sanguigno (setticemia sifilitica) è caratterizzato da sintomi di intossicazione: aumento della temperatura corporea, forti mal di testa e dolori alle articolazioni muscolari, debolezza e malessere generale. Un'eruzione cutanea appare sulla pelle e sulle mucose (sifilide secondaria, sifiloma secondario) e gli organi interni, il sistema osteoarticolare e nervoso sono coinvolti nel processo patologico. I periodi di un quadro clinico pronunciato sono sostituiti da un corso nascosto e latente. Ogni nuova ricaduta è caratterizzata da sempre meno eruzioni cutanee. Allo stesso tempo, l'eruzione cutanea diventa più grande e colorata meno intensamente. Alla fine del secondo stadio della sifilide si verificano monorecidive, quando il quadro clinico è limitato a un singolo elemento. Il benessere dei pazienti ne risente poco. La durata della sifilide secondaria è di 2 - 5 anni.
L'eruzione cutanea con sifilide secondaria di solito si risolve senza lasciare traccia. I danni agli organi interni, al sistema muscolo-scheletrico e al sistema nervoso sono principalmente di natura funzionale. Nella maggior parte dei pazienti, le reazioni sierologiche classiche sono positive.
Il periodo secondario della sifilide è il più contagioso. Le sifilidi secondarie contengono un'enorme quantità di treponema pallido.
Riso. 1. Sintomi della sifilide secondaria - eruzione cutanea (sifilide papulare).
Eruzione cutanea dovuta alla sifilide secondaria
La sifilide secondaria è caratterizzata dalla comparsa di un'eruzione cutanea sulla pelle e sulle mucose - sifilide secondaria. L'esantema con sifilide fresca secondaria è abbondante e vario (polimorfico): maculato, papulare, vescicolare e pustoloso. L'eruzione cutanea può apparire su qualsiasi parte della pelle e delle mucose.
- L'eruzione cutanea più abbondante alla prima eruzione cutanea, spesso simmetrica, gli elementi dell'eruzione cutanea sono di piccole dimensioni, sempre dai colori vivaci. Spesso sullo sfondo si possono rilevare residui (ulcera), linfoadenite regionale e poliadenite.
- La sifilide ricorrente secondaria è caratterizzata da eruzioni cutanee meno abbondanti. Sono spesso raggruppati per formare motivi fantasiosi sotto forma di ghirlande, anelli e archi.
- Il numero di eruzioni cutanee in ogni successiva ricaduta diventa sempre meno. Alla fine del secondo stadio della sifilide si verificano monorecidive, quando il quadro clinico è limitato a un singolo elemento.
Gli elementi dell'eruzione cutanea nella sifilide secondaria hanno alcune caratteristiche: alta prevalenza all'inizio del periodo secondario, comparsa improvvisa, polimorfismo, confini chiari, colorazione peculiare, mancanza di reazione dei tessuti circostanti, crescita periferica e sensazioni soggettive, decorso benigno (spesso il l'eruzione cutanea scompare spontaneamente senza cicatrici e atrofia), elevata contagiosità degli elementi dell'eruzione cutanea.


Riso. 2. Manifestazioni di sifilide secondaria - crisi sifilitica.
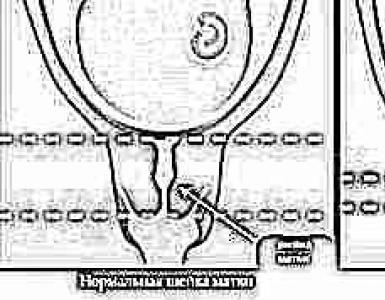
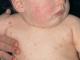
Roseola sifilitica
Roseola sifilitica della pelle
La roseola sifilitica (sifilide maculata) è la forma più comune di danno alle mucose e alla pelle nella sifilide secondaria iniziale. Rappresenta fino all'80% di tutte le eruzioni cutanee. La roseola sifilitica è costituita da macchie da 3 a 12 mm di diametro, di colore dal rosa al rosso scuro, di forma ovale o rotonda, non si innalzano sopra i tessuti circostanti, non c'è crescita perifocale e desquamazione, le macchie scompaiono con la pressione, c'è nessun dolore e prurito.
La roseola è causata da disturbi vascolari. Nei vasi dilatati, nel tempo, avviene la disgregazione dei globuli rossi con successiva formazione di emosiderina, che provoca la colorazione bruno-giallastra delle vecchie macchie. Le roseole che superano il livello della pelle spesso si staccano.
Le sedi principali della roseola sono il tronco, il torace, gli arti, l'addome (spesso i palmi delle mani e le piante dei piedi) e talvolta la fronte. Le roseole si trovano spesso sulla mucosa della cavità orale, raramente sui genitali, dove sono appena percettibili.
Elevato, papulare, essudativo, follicolare, confluente: le principali forme di sifilide maculata. Con le recidive della malattia l'esantema è più rado, meno colorato e tende a raggrupparsi con la formazione di archi ed anelli.
La sifilide maculata deve essere distinta dalle punture di pidocchi pubici, dai pidocchi rosa, dalla roseola infettiva, dal morbillo, dalla rosolia e dalla pelle marmorizzata.


Riso. 2. Eruzione cutanea dovuta alla sifilide secondaria - roseola sifilitica.

Riso. 3. Segni di sifilide secondaria - roseola sifilitica sulla pelle del corpo.
Roseola sifilitica delle mucose
La roseola sifilitica nella cavità orale si trova isolata, a volte le macchie si fondono, formando aree continue di iperemia nelle tonsille (tonsillite sifilitica) o nel palato molle. Le macchie sono rosse, spesso con una sfumatura bluastra, nettamente delimitate dal tessuto circostante. Le condizioni generali del paziente raramente soffrono.
Quando localizzato sulla mucosa dei passaggi nasali, si nota secchezza e talvolta compaiono croste sulla superficie. Sui genitali, la roseola sifilitica è rara e sempre poco appariscente.


Riso. 4. Roseola sifilitica nel cavo orale - mal di gola eritematoso.
La roseola sifilitica è una manifestazione tipica della sifilide secondaria precoce.
Sifilide papulosa
La sifilide papulare è una papula dermica che si forma a seguito di un accumulo di cellule (infiltrato cellulare) situate sotto l'epidermide nel derma superiore. Gli elementi dell'eruzione cutanea hanno forma rotonda, sono sempre chiaramente delimitati dai tessuti circostanti e hanno una consistenza densa. Le loro sedi principali sono il tronco, gli arti, il viso, il cuoio capelluto, le palme e le piante dei piedi, la mucosa orale e i genitali.
- La superficie delle papule è liscia, lucida e liscia.
- Il colore è rosa pallido, ramato o rosso bluastro.
- La forma delle papule è emisferica, talvolta appuntita.
- Si trovano in isolamento. Le papule situate nelle pieghe della pelle tendono a crescere perifericamente e spesso si fondono. La vegetazione e l'ipertrofia delle papule portano alla formazione di condilomi lata.
- Con la crescita periferica, il riassorbimento delle papule inizia dal centro, dando luogo alla formazione di varie figure.
- Le papule situate nelle pieghe della pelle a volte si erodono e si ulcerano.
- A seconda delle dimensioni si distinguono papule miliari, lenticolari e a forma di moneta.
La sifilide papulare è estremamente contagiosa, poiché contiene un numero enorme di agenti patogeni. Particolarmente contagiosi sono i pazienti le cui papule si trovano nella bocca, nel perineo e nei genitali. Strette di mano, baci e contatti ravvicinati possono causare la trasmissione di infezioni.
La sifilide papulare si risolve entro 1-3 mesi. Quando le papule si dissolvono, si osserva il peeling. Inizialmente appare al centro, poi, come un “colletto Biette”, alla periferia. Al posto delle papule rimane una macchia marrone pigmentata.
La sifilide papulare è più tipica della sifilide secondaria ricorrente.


Riso. 5. Eruzione cutanea dovuta alla sifilide secondaria - sifilide papulare.
Sifilide miliare papulare
La sifilide papulare miliare è caratterizzata dalla comparsa di piccole papule dermiche - 1 - 2 mm di diametro. Tali papule si trovano all'imboccatura dei follicoli, sono rotonde o coniche, dense, ricoperte di scaglie, talvolta con spine cornee. Il tronco e gli arti sono i loro principali luoghi di localizzazione. La risoluzione delle papule avviene lentamente. Al loro posto rimane una cicatrice.
La sifilide miliare papulare dovrebbe essere distinta dal lichene scrofoloso e dalla tricofitosi.
La sifilide miliare è una rara manifestazione della sifilide secondaria.
Sifilide papulare lenticolare
Le papule lenticolari si formano nel 2°-3° anno di malattia. Questo è il tipo più comune di sifilide papulare, che si verifica sia nella sifilide secondaria precoce che tardiva.
La dimensione delle papule è di 0,3 - 0,5 cm di diametro, sono lisce e lucenti, di forma rotonda con apice troncato, hanno contorni netti, colore rosa-rosso e sono dolorose se premute con una sonda a bottone. Man mano che le papule si sviluppano, diventano di colore bruno-giallastro, si appiattiscono e si ricoprono di scaglie trasparenti. Caratteristico è l'aspetto marginale di desquamazione (“colletto di Biette”).
Durante la fase iniziale della sifilide, possono comparire papule lenticolari in diverse parti del corpo, ma più spesso compaiono sul viso, sui palmi delle mani e sulle piante dei piedi. Durante il periodo di sifilide ricorrente, il numero di papule è minore, tendono a raggrupparsi e si formano modelli bizzarri: ghirlande, anelli e archi.
La sifilide papulare lenticolare deve essere distinta dalla parapsoriasi guttata, dal lichen planus, dalla psoriasi volgare e dalla psoriasi papulonecrotica.
Sui palmi e sulle piante dei piedi, le papule sono di colore rossastro con una tinta cianotica pronunciata, senza confini chiari. Nel tempo, le papule acquisiscono un colore giallastro e iniziano a staccarsi. Caratteristico è l'aspetto marginale di desquamazione (“colletto di Biette”).
A volte le papule assumono l'aspetto di calli (papule cornee).
La sifilide palmare e plantare deve essere distinta dall'eczema, dal piede d'atleta e dalla psoriasi.
La sifilide papulare lenticolare si verifica sia nella sifilide secondaria precoce che tardiva.


Riso. 6. Papule lenticolari nella sifilide secondaria.


Riso. 7. Sifilide palmare con sifilide secondaria.


Riso. 8. Sifilide plantare con sifilide secondaria


Riso. 9. Sifilide secondaria. Papule sul cuoio capelluto.
Sifilide papulosa a forma di moneta
Papule a forma di moneta compaiono nei pazienti durante il periodo di sifilide ricorrente, in piccole quantità, di colore rosso-bluastro, hanno una forma emisferica, misurano 2 - 2,5 cm di diametro, ma possono essere più grandi. Quando si verifica il riassorbimento, al posto delle papule rimane una pigmentazione o una cicatrice atrofica. A volte ce ne sono molti piccoli attorno alla papula a forma di moneta (sifilide bursante). A volte la papula si trova all'interno di un infiltrato anulare; tra questa e l'infiltrato rimane una striscia di pelle normale (una specie di coccarda). Quando le papule a forma di moneta si uniscono, si forma la sifilide a placche.


Riso. 10. Un segno di sifilide del periodo secondario è la sifilide psoriasiforme (foto a sinistra) e la sifilide nummulare (a forma di moneta) (foto a destra).
Ampio tipo di sifilide papulare
Il tipo ampio di sifilide papulare è caratterizzato dalla comparsa di grandi papule. Le loro dimensioni raggiungono talvolta i 6 cm, sono nettamente delimitate dalle aree sane della pelle, ricoperte da uno spesso strato corneo e punteggiate di fessure. Sono un segno di sifilide ricorrente.
Sifilide papulare seborroica
La sifilide papulare seborroica appare spesso in luoghi con maggiore secrezione di sebo - sulla fronte ("la corona di Venere"). Sulla superficie delle papule sono presenti scaglie di grasso.


Riso. 11. Papule seborroiche sulla fronte.
Sifilide papulare piangente
La sifilide piangente appare nelle aree della pelle dove c'è maggiore umidità e sudorazione: l'ano, gli spazi interdigitali, i genitali, le grandi pieghe della pelle. Le papule in questi luoghi subiscono macerazione, si bagnano e acquisiscono un colore biancastro. Sono la forma più contagiosa tra tutte le sifilidi secondarie.
La sifilide piangente deve essere distinta dalla follicolite, dal mollusco contagioso, dalle emorroidi, dall'ulcera molle, dal pemfigo e dall'epidermofitosi.


Riso. 12. Sifilide secondaria. Papule piangenti ed erosive, condilomi lata.
Papule erosive e ulcerative
Papule erosive si sviluppano in caso di irritazione prolungata dei loro siti di localizzazione. Quando si verifica un'infezione secondaria, si formano papule ulcerose. Il perineo e la zona anale sono luoghi comuni per la loro localizzazione.
Condilomi lati
Le papule soggette a costante attrito e drenaggio (area anale, perineo, genitali, pieghe inguinali, meno spesso ascellari) a volte ipertrofizzate (aumento di dimensioni), vegetano (crescono) e si trasformano in condilomi lata. Le secrezioni vaginali contribuiscono alla comparsa di condilomi.


Riso. 13. Quando le papule crescono, si formano i condilomi lata.
Sifilide vescicolare
La sifilide vescicolare si verifica nella sifilide grave. I principali luoghi di localizzazione della sifilide sono la pelle delle estremità e del busto. Sulla superficie della placca formata, che è di colore rosso, compaiono numerose piccole vescicole (bolle) raggruppate con contenuto trasparente. Le vescicole scoppiarono rapidamente. Al loro posto compaiono piccole erosioni e quando si asciugano si formano delle croste sulla superficie dell'eruzione cutanea. Una volta guarito, nel sito della lesione rimane una macchia pigmentata con molte piccole cicatrici.
Le eruzioni cutanee sono resistenti alla terapia. Con le ricadute successive ricompaiono. La sifilide vescicolare dovrebbe essere distinta dal tossicoderma, dall'herpes semplice e acuto.
Sifilide pustolosa
La sifilide pustolosa, come la sifilide vescicolare, è rara, di solito in pazienti indeboliti con bassa immunità e ha un decorso maligno. Quando si verifica la malattia, le condizioni generali del paziente ne risentono. Compaiono sintomi come febbre, mal di testa, grave debolezza, dolori articolari e muscolari. Spesso quelli classici danno risultati negativi.
Acne, vaiolo, impetiginoso, ectima sifilitico e rupia sono i principali tipi di sifilide pustolosa. Eruzioni cutanee di questo tipo sono simili alle dermatosi. La loro caratteristica distintiva è un infiltrato rosso rame situato lungo la periferia sotto forma di rullo. La comparsa della sifilide pustolosa è promossa da malattie come alcolismo, tossicodipendenza e tossicodipendenza, tubercolosi, malaria, ipovitaminosi e traumi.
Sifilide simile all'acne (acneiforme).
Le eruzioni cutanee sono piccole pustole di forma conica arrotondata con base densa, situate all'imbocco dei follicoli. Dopo l'essiccazione, sulla superficie delle pustole si forma una crosta, che cade dopo pochi giorni. Al suo posto rimane una cicatrice depressa. Il cuoio capelluto, il collo, la fronte e la metà superiore del corpo sono le sedi principali dell'acne sifilide. Gli elementi dell'eruzione cutanea compaiono in gran numero durante il periodo della sifilide secondaria precoce e le eruzioni cutanee scarse compaiono durante il periodo della sifilide ricorrente. La condizione generale del paziente soffre poco.
L'acne sifilide deve essere distinta dall'acne e dalla tubercolosi papulonecrotica.


Riso. 14. Eruzione cutanea dovuta alla sifilide - acne sifilide.
Sifilide del vaiolo
La sifilide del vaiolo di solito si manifesta in pazienti indeboliti. Pustole delle dimensioni di un pisello si trovano su una base densa, circondata da una cresta rosso rame. Quando la pustola si secca diventa come un elemento di vaiolo. Al posto della crosta caduta rimane una pigmentazione marrone o una cicatrice atrofica. Le eruzioni cutanee non sono abbondanti. Il loro numero non supera i 20.

Riso. 15. La foto mostra manifestazioni di sifilide secondaria - sifilide del vaiolo.
Sifilide impetiginosa
Con la sifilide impetiginosa, appare prima una papula rosso scuro delle dimensioni di un pisello o più. Dopo alcuni giorni, la papula marcisce e si restringe in una crosta. Tuttavia, lo scarico della pustola continua a fuoriuscire in superficie e si asciuga nuovamente, formando una nuova crosta. La stratificazione può diventare grande. Gli elementi formati salgono sopra il livello della pelle. Quando le sifilidi si fondono, si formano grandi placche. Dopo aver staccato le croste, viene esposto un succoso fondo rosso. Le crescite vegetative assomigliano ai lamponi.
La sifilide impetiginosa, situata sul cuoio capelluto, sulla piega nasolabiale, sulla barba e sul pube, è simile a un'infezione fungina: la tricofitosi profonda. In alcuni casi, le ulcere si fondono, formando ampie aree di danno (sifilide corrosiva).
La guarigione della sifilide è lunga. La pigmentazione rimane nel sito della lesione, che scompare nel tempo.
La sifilide impetiginosa dovrebbe essere distinta dalla piodermite impetiginosa.


Riso. 16. Nella foto, un tipo di sifilide pustolosa è la sifilide impetiginosa.
Ectima sifilitico
L'ectima sifilitico è una forma grave di sifilide pustolosa. Appare 5 mesi dopo l'infezione, prima nei pazienti indeboliti. Le pustole profonde sono ricoperte da croste spesse fino a 3 o più centimetri di diametro; sono spesse, dense e stratificate. Gli elementi dell'eruzione cutanea salgono sopra la superficie della pelle. Hanno forma rotonda, talvolta ovale irregolare. Dopo che le croste vengono respinte, vengono esposte ulcere con bordi densi e un bordo bluastro. Il numero di ectima è piccolo (non più di cinque). I principali luoghi di localizzazione sono gli arti (di solito la parte inferiore delle gambe). La guarigione avviene lentamente, nell'arco di 2 o più settimane. Gli ectima possono essere superficiali o profondi. I test sierologici a volte danno risultati negativi. L'ectima sifilitico dovrebbe essere distinto dall'ectima volgare.


Riso. 17. Sifilide secondaria. Un tipo di sifilide pustolosa è l'ectima sifilitico.
Rupia sifilitica
Un tipo di ectima è la rupia sifilitica. Le eruzioni cutanee variano nel formato da 3 a 5 centimetri di diametro. Sono ulcere profonde con bordi ripidi, infiltrati, ricoperti di secrezione sporca e sanguinante, che seccandosi formano una crosta a forma di cono. La cicatrice guarisce lentamente. Si trova spesso sugli stinchi. Si diffonde sia perifericamente che profondamente. Si combina con altri sifilidi. Dovrebbe essere distinto dalla piodermite rupoide.
Riso. 19. Nella foto, i sintomi della sifilide maligna del periodo secondario sono lesioni cutanee profonde: papule multiple, ectimi sifilitici e rupie.
Sifilide erpetiforme
La sifilide erpetiforme o vescicolare è estremamente rara ed è una manifestazione di grave sifilide secondaria in pazienti con una forte diminuzione dell'immunità e gravi malattie concomitanti. Le condizioni dei pazienti peggiorano significativamente.

La roseola sifilitica è considerata un segno caratteristico di uno stadio abbastanza avanzato di una malattia così pericolosa come la sifilide. La foto 1 mostra chiaramente queste manifestazioni cutanee che si verificano durante la patologia. Dovremmo cercare di curare questa terribile malattia in una fase precoce, ma la sifilide maculata non è una condanna a morte. Se vengono rilevati tali sintomi, è necessario adottare urgentemente misure per un trattamento efficace.
L'essenza della patologia
La sifilide attraversa 3 fasi nel suo sviluppo, ognuna delle quali presenta sintomi caratteristici. Lo stadio primario della malattia è causato dall'introduzione di un agente patogeno, che si manifesta esternamente nella formazione di ulcere con compattazione, il cosiddetto chancre. Queste formazioni scompaiono da sole entro 4-7 settimane.
Il primo stadio è sostituito dalla sifilide secondaria, causata dall'attività distruttiva attiva dell'infezione. Questo periodo è caratterizzato dalla comparsa di vari tipi di eruzioni cutanee su tutto il corpo. La roseola sifilitica nella fase secondaria della patologia è considerata il sintomo più comune e si riferisce ai primi sintomi che indicano l'inizio dello sviluppo di questo stadio della malattia.
La roseola sifilitica (Roseola syphilitica) ha anche altri nomi: eritema sifilitico e sifilide maculata. Questo segno precoce della sifilide secondaria sono macchie pigmentate sulla pelle con una superficie liscia e una tendenza a crescere lungo la periferia. Le macchie non superano la superficie della pelle. Inizialmente hanno una tinta rosa pallido con un contorno vago, ma acquisiscono gradualmente una forma rosa arrotondata. Le macchie che esistono da molto tempo possono diventare bruno-giallastre.
La localizzazione più tipica della roseola sono gli arti e il tronco, ma in rari casi i difetti possono diffondersi alle mani, ai piedi e al viso. La roseola inizia ad apparire 6-9 settimane dopo la manifestazione iniziale della malattia. Nel periodo successivo, si verifica una formazione graduale di lesioni cutanee ad una velocità media di 11-13 macchie al giorno e il picco di sviluppo della roseola sifilitica avviene 9-11 giorni dopo la comparsa della prima macchia. In assenza di trattamento, tali macchie nella sifilide esistono per circa 4-5 settimane, dopo di che scompaiono, lasciando il posto alla fase 3 dello sviluppo della malattia (sifilide terziaria).
L'essenza delle formazioni strutturali
La roseola sifilitica, sulla base dell'istopatologia, è composta da un leggero aumento delle dimensioni dei vasi sanguigni superficiali. In altre parole, questa sifilide è una macchia di tipo vascolare. Altri tipi di sifilide della sifilide secondaria sono formati da noduli o papule, vescicole o vescicole, gonfiori purulenti o pustole. Di particolare rilievo sono manifestazioni come il leucoderma sifilitico (disturbo della pigmentazione) e l'alopecia (perdita di capelli dovuta alla sifilide).
La formazione della struttura roseola continua per la concentrazione dell'infiltrato attorno ai vasi dilatati. A sua volta, è costituito da elementi di natura linfoide e da un piccolo volume di plasmacellule. Nella direzione dei vasi vengono rilevati accoppiamenti di cellule linfoidi-plasmocitiche ingrandite. Nella versione elevata della roseola, il quadro generale è completato dal derma con tessuti epidermici gonfi. Un certo ruolo nella formazione finale della struttura è assegnato all'aumento dello spessore delle membrane argirofile e al danno degenerativo degli strati cutanei.





Sintomi
Nella sifilide secondaria, i sintomi indicano la progressione della malattia a causa della diffusione attiva del Treponema pallidum in tutto il corpo:
- mal di testa;
- debolezza;
- dolori muscolari e articolari;
- ossa doloranti;
- Calore.
Il contenuto dei leucociti nel sangue aumenta e si sviluppa l'anemia. I segni più evidenti sono associati alle manifestazioni cutanee - sifilide, che hanno un carattere morfologico vario.
Come notato, la roseola sifilitica diventa il sintomo più caratteristico. Con la sifilide (fresca) appena in via di sviluppo, compaiono per lo più piccole macchie (con un diametro non superiore a 10 mm) di pigmentazione brillante, senza desquamazione e senza tendenza a fondersi. Le roseole sono distribuite in modo casuale in tutto il corpo, ma sono raggruppate simmetricamente con un focus pronunciato.
Con la sifilide ricorrente, le macchie cutanee sono più grandi (fino a 15 mm). Ce ne sono significativamente meno, ma tendono a unirsi e si trovano asimmetricamente. Queste roseole sono più chiare e la loro localizzazione principale è il perineo, l'inguine, i genitali e la cavità orale. Come risultato della fusione, si formano figure: anelli, archi.
La roseola sifilitica ha una superficie liscia. Ha una caratteristica che si manifesta alla palpazione: quando viene premuta con un dito, la formazione fresca perde pigmentazione e diventa appena distinguibile dalla pelle, ma dopo aver rimosso la pressione, ritorna la tinta rosa. Alla palpazione della roseola vecchia appare una colorazione giallastra nel punto di pressione, indice della concentrazione di globuli rossi e dell'accumulo di emosiderina.
Nonostante la diversa morfologia, la sifilide nella fase secondaria della patologia ha caratteristiche comuni:
- natura benigna delle formazioni, scomparsa spontanea senza formazione di cicatrici entro 1,5-3,5 mesi;
- macchie ed eruzioni cutanee non sono accompagnate da sensazioni aggiuntive;
- assenza di tracce di reazione infiammatoria acuta e graduale sbiancamento prima della scomparsa;
- forma arrotondata e confini chiari;
- polimorfismo nella struttura delle formazioni;
- le lesioni cutanee vengono rapidamente eliminate durante l'assunzione di farmaci antisifilitici;
- la struttura delle formazioni contiene una maggiore quantità di Treponema pallidum, che le rende estremamente infettive.
Varie manifestazioni di roseola
La roseola sifilitica può avere diverse varietà. La più comune è la tipica roseola, descritta sopra. Questa è la cosiddetta manifestazione classica del secondo stadio della sifilide. A sua volta, è suddiviso nelle tipologie citate: roseola fresca e ricorrente. Nel primo caso si tratta di una malattia che si manifesta per la prima volta e non è stata precedentemente rilevata. La sifilide ricorrente si sviluppa dopo un precedente trattamento, dopo un certo periodo di quiescenza della patologia o sullo sfondo di un'infezione secondaria.
Oltre alla forma tipica della roseola sifilitica, lo stadio secondario può essere caratterizzato da varietà atipiche di sifilide.
Queste forme atipiche di roseola includono i seguenti difetti rari:
- Sifilide squamosa: macchie ricoperte da placche squamose sotto forma di carta sottile stropicciata e centro approfondito.
- Sifilide elevata o roseola elevata: la formazione ha una forma simile a una vescica piena di essudato, leggermente rialzata sopra la superficie della pelle. Pigmentazione – colore bluastro-ortica. Non c'è prurito.
- Area confluente: numerose macchie sono collegate in un unico disegno erimatoso.
- Forma follicolare (granulare, punteggiata): la roseola è composta da numerosi noduli punteggiati di colore rosso rame. Pertanto, appare una struttura granulare della macchia.
Come viene rilevata la roseola?
Le sifilidi hanno una forma pronunciata che è difficile non notare. Tuttavia, manifestazioni abbastanza simili si possono riscontrare in altre patologie. In tali condizioni, è molto importante differenziare in modo accurato e tempestivo la roseola sifilitica da altre sindromi cutanee.
Anomalie della pelle sotto forma di macchie pigmentate possono comparire in numerose malattie infettive acute: morbillo, rosolia, tifo. Inoltre, tali segni sono caratteristici del tossicoderma, dei licheni (rosa e pitiriasi versicolor) e dei morsi di alcuni insetti. Si possono notare numerose differenze specifiche che contribuiscono alla differenziazione delle sifilidi:
- Con il morbillo: appare un'eruzione cutanea, caratterizzata da intenso, di grandi dimensioni, incline alla fusione, di colore brillante, localizzata sul collo, sul busto, sul viso e sugli arti. Allo stesso tempo, le macchie Filatov-Koplik compaiono sulla superficie interna delle guance.
- Con la rosolia: un'eruzione cutanea rosa pallido, sollevata sopra la pelle, con localizzazione iniziale sul viso, che si estende al collo e poi al busto.
- Per il tifo (tifo o tifo): la roseola non è massiccia e molto spesso appartiene al tipo petecchiale.
- Con tossicierma: le manifestazioni cutanee si verificano a seguito di avvelenamento con cibo o farmaci, e l'eruzione cutanea appare inaspettatamente, ha un colore brillante, prurito, bruciore e tendenza a sbucciarsi e fondersi.
- Con pitiriasi versicolor: la formazione si stacca sempre.
- Nella pitiriasi rosea: grandi macchie di forma ovale con bordo chiaro e scaglie bianco-grigie, prurito di moderata intensità.
Altri tipi di macchie di sifilide
Oltre alla roseola sifilitica, lo stadio 2 della patologia si manifesta anche con altre sifilidi. Allo stesso tempo, altre lesioni cutanee possono svilupparsi parallelamente alla roseola. Si possono distinguere i seguenti tipi principali di sifilide:
- Papulare. Un sintomo abbastanza caratteristico della sifilide secondaria, che è un'eruzione cutanea sotto forma di papule. La formazione è basata su noduli densi senza cavità interna.
- Varietà lenticolare, o lenticolare. È costituito da grandi papule di dimensioni fino a 0,8-1,2 cm, la pigmentazione iniziale è rosa-rossastra, ma diventa gradualmente rossa con una sfumatura giallastra o bluastra. La forma base è un emisfero appiattito.
- Tipo di moneta. La sifilide di questo tipo è costituita da papule di dimensioni fino a 25-25 mm. Ha un colore più intenso e scuro rispetto alle tipologie precedenti.
La roseola sifilitica segnala l'inizio del secondo stadio della sifilide. In questa fase della malattia non si può più esitare, ma è necessario sottoporsi urgentemente agli esami necessari e iniziare il trattamento.
La sifilide è una delle malattie più comuni e terribili del 20° secolo. Per qualche tempo la malattia fu causa di morte per un gran numero di persone. In Russia, intere contee hanno sofferto dell’infezione e nell’esercito un soldato su cinque era infetto. Questa è una classica malattia a trasmissione sessuale, che si trasmette principalmente attraverso il contatto sessuale o nell'utero. Ma è possibile infettarsi anche attraverso oggetti per l'igiene personale, morsi o trasfusioni di sangue. La malattia può procedere in forma latente per decenni, passando gradualmente da uno stadio all'altro, terrificante con i suoi sintomi e manifestazioni esterne.
L'agente eziologico della malattia
Ulcera dura, infiammazione, roseola sifilitica (nodi maculati e pustole - queste sono solo alcune delle manifestazioni esterne della sifilide primaria e secondaria. Ma il vero colpevole dei danni alla pelle, agli organi interni e ai sistemi è la spirocheta - treponema pallido (Treponema pallidum Il microrganismo fu scoperto solo nel 1905. Ha una forma corporea allungata e fibrille, grazie alle quali è capace di movimenti a spirale. Cioè, l'agente patogeno può muoversi liberamente all'interno del corpo ospite, penetrando nelle connessioni intercellulari e colpendo gli organi interni, vasi sanguigni e tessuti umani.
Sifilide secondaria
La malattia ha tre fasi. La sifilide primaria è caratterizzata dalla graduale introduzione dell'agente patogeno nel corpo. Nel punto in cui invade il treponema, si forma un duro ciclo: un'ulcera dolorosa. Dopo 6-10 settimane dall'infezione, si verifica un danno sistemico al corpo. Sono colpiti tutti gli organi interni (comprese le ossa, il sistema nervoso, il sistema linfatico, l'udito e la vista). È durante questo periodo che sul corpo appare un'eruzione ripugnante, una delle cui varietà è la roseola sifilitica. Le foto di pazienti la cui pelle è coperta di eruzioni cutanee non sembrano piacevoli. L'eruzione cutanea si verifica perché il microbo viene parzialmente distrutto sotto l'attacco delle cellule del sistema immunitario e rilascia endotossina, un veleno pericoloso che ha proprietà angioparalitiche. Questo sintomo della sifilide si riscontra nell'80% di tutti i pazienti nel periodo secondario.
Il corpo di solito riesce a indebolire in qualche modo l'agente patogeno, a seguito del quale la malattia entra nella fase latente (nascosta). L'eruzione cutanea scompare per un po', per poi ricomparire presto. La proliferazione del microrganismo è inibita, ma l'immunità indebolita porta a ricadute. Questo perché il sistema immunitario da solo non è in grado di sconfiggere completamente la malattia. Inoltre, la temperatura del corpo umano è idealmente confortevole per la vita del microbo. Il periodo secondario può durare da 2 a 4 anni, procedendo a ondate e acquisendo sempre più nuovi sintomi clinici.

Con quali malattie della pelle si può confondere?
La roseola sifilitica è simile ad altre patologie cutanee caratterizzate da un'eruzione cutanea rosa:
- Dermatite tossica come reazione a farmaci, cibo e prodotti chimici domestici. La differenza tra i punti allergici è che tendono a fondersi, prudere e fondersi tra loro.
- appare sotto forma di macchie rotonde simmetriche. Si tratta di un'infezione virale della pelle innocua che scompare da sola senza trattamento. In questo caso è sempre presente una placca materna (fino a 1 cm di diametro), che viene rilevata per prima e ha dimensioni maggiori. Gli elementi rimanenti appaiono gradualmente, la loro forma e dimensione possono essere diverse e diverse l'una dall'altra.
- La marmorizzazione della pelle può verificarsi in risposta all'ipotermia in persone assolutamente sane. I capillari dilatati semplicemente brillano attraverso la pelle, donandole una tonalità marmorizzata. La roseola sifilitica dopo un vigoroso sfregamento del tegumento diventa ancora più luminosa e il motivo marmoreo, al contrario, scompare.
- Anche le macchie di Pityriasis versicolor (varicolori) sono di colore rosa, ma a volte assumono una tonalità café-au-lait. Si trovano sulla schiena, sul petto e più spesso sulla metà superiore del corpo. Provengono dalla bocca dei follicoli piliferi e sono molto squamosi, a differenza delle manifestazioni della sifilide.
- La presenza di pidocchi pubici è indicata dai segni di morsi dei pidocchi. Al centro delle macchie grigio-viola si può sempre notare un piccolo punto. I segni non scompaiono se si preme su di essi.
- Con la rosolia, l'eruzione cutanea si trova non solo sul corpo, ma anche sul viso. Sale leggermente al di sopra del tegumento, colpisce la faringe e scompare il terzo giorno. La temperatura corporea aumenta, si verifica la congiuntivite e i linfonodi si ingrossano.
- Il morbillo è caratterizzato anche da un forte aumento della temperatura, gonfiore delle palpebre, infiammazione della mucosa delle vie respiratorie superiori, difficoltà respiratorie e congiuntivite. L'eruzione cutanea è ampia, tende a fondersi e sono visibili punti bianchi sulle mucose della bocca e delle gengive.
- Il tifo e la febbre tifoide si manifestano con grave intossicazione generale del corpo, febbre e debolezza. Se lubrificate le macchie con una soluzione alcolica di iodio, acquisiranno una tonalità più scura.

Roseola sifilitica: diagnosi differenziale
La roseola causata dalla sifilide deve essere distinta (differenziata) da altri tipi di eruzioni cutanee chiazzate che hanno un aspetto simile. E anche da punture di insetti, allergie, malattie infettive (herpes, gonorrea). Le ragioni per la comparsa di altre eruzioni cutanee sono completamente diverse, così come le caratteristiche della loro manifestazione, aspetto, sintomi generali e metodi di trattamento.
Utilizzando metodi di laboratorio, è possibile determinare che l'eruzione cutanea è roseola sifilitica. Diff. La diagnosi viene effettuata sulla base del sangue rilevando antigeni e anticorpi contro l'agente patogeno. L'analisi RIF fornisce un risultato del 100%. Per fare ciò, al sangue del paziente prelevato per i test vengono aggiunti sangue di coniglio infetto dall’agente patogeno e un siero speciale. Quando si osserva la presenza di treponema nel corpo, la presenza del treponema è confermata dalla fluorescenza. L'assenza di infezione è indicata da un bagliore verde-giallastro.
Fatto interessante: se al paziente vengono iniettati per via endovenosa da 3 a 5 ml di acido nicotinico (soluzione allo 0,5%), le macchie acquisiscono una tonalità più luminosa. Anche la presenza di altri sintomi della sifilide secondaria è di grande importanza per fare una diagnosi. Così come la formazione di un duro ciclo nella fase della sifilide primaria.

Altri sintomi della malattia
La sifilide sifilitica secondaria si manifesta con macchie rosa o rosse di forma rotonda: la sifilide secondaria comprende anche:
- calvizie fine focale o diffusa (si manifesta nel 20% dei pazienti e scompare con l'inizio della terapia);
- “Collana di Venere” al collo, raramente alle spalle, agli arti e alla parte bassa della schiena;
- sifilide papulare;
- sifilide pustolosa;
- danni alle corde vocali e voce rauca.
Sintomi di eruzione cutanea
La roseola sifilitica, le cui foto sono presentate in gran numero su Internet, è caratterizzata da alcuni sintomi:
- la dimensione dei singoli punti è fino a 1 cm;
- le eruzioni cutanee hanno contorni poco chiari;
- la superficie delle macchie è liscia, asimmetrica;
- i contorni sono rotondi e asimmetrici;
- non ci sono elementi fusi tra loro;
- le macchie non sporgono sopra il livello della pelle;
- non crescere lungo la periferia;
- quando viene premuto, l'ombra può schiarire leggermente, ma non per molto;
- non c'è dolore, desquamazione o prurito.
La roseola che non scompare per molto tempo può acquisire una tinta giallo-marrone. Le eruzioni cutanee stesse non sono dannose e non rappresentano alcun pericolo. Tuttavia, sono un segnale da parte del corpo che ha bisogno di aiuto urgente.

Roseola sifilitica: localizzazione dell'eruzione cutanea
Le posizioni preferite per le macchie sono gli arti e le superfici laterali del corpo (torace, addome). Può interessare le pieghe degli arti, interessando la parte superiore delle gambe. La roseola si verifica raramente sui piedi, sulle mani e sul viso. La distribuzione dell'eruzione cutanea è casuale e abbondante. Appare gradualmente, raggiungendo lo sviluppo finale in 8-10 giorni. La roseola sifilitica ha varietà a seconda dell'aspetto delle macchie.
Tipi di roseola sifilitica
Esistono i seguenti tipi di roseola:
- fresco (appare per la prima volta), l'eruzione più abbondante di colore brillante;
- orticaria o edematoso (simile all'orticaria);
- La roseola sifilitica a forma di anello è caratterizzata da macchie sotto forma di anelli o semianelli, archi e ghirlande;
- con roseola ricorrente o confluente, la dimensione delle macchie è solitamente molto più grande e il colore è più intenso, ma il loro numero è inferiore.
Molto raramente, i pazienti sviluppano roseole squamose, ricoperte di scaglie lamellari e simili a vescicole, che si elevano sopra la pelle.
Sulle mucose si sviluppa spesso eritematosi, sulla faringe compaiono eritemi confluenti di colore rosso scuro, talvolta con una sfumatura bluastra. I loro contorni confinano nettamente con le mucose sane. Il paziente non avverte dolore, non ha febbre e le sue condizioni generali sono praticamente invariate.
Trattamento
Se si sospetta una natura sifilitica dell'eruzione cutanea, è importante consultare un medico il prima possibile. La diagnosi viene effettuata da un dermatologo o venereologo.
L'eruzione cutanea scompare spontaneamente dopo pochi giorni (a volte mesi), cambiando gradualmente colore. Successivamente non rimangono tracce sulla pelle. Non sono le eruzioni cutanee che devono essere trattate, ma le loro cause. Fortunatamente, l'agente eziologico della sifilide è un raro microrganismo che non ha ancora sviluppato resistenza agli antibiotici. La roseola sifilitica, che viene trattata con penicillina convenzionale (sale di sodio), è soggetta a esacerbazione. Già dopo le prime iniezioni intramuscolari, l'eruzione cutanea acquisisce una ricca tinta rossa. Il paziente può sviluppare la febbre. Inoltre, si formano macchie su quelle parti del corpo dove prima non erano presenti. Come parte della terapia complessa, come decenni fa, vengono utilizzate infusioni endovenose di composti di arsenico (Novarsenol, Miarsenol). Vengono utilizzate anche soluzioni di sali ioduro e altri preparati ausiliari. Il trattamento deve avvenire in ambito ospedaliero, che consenta il monitoraggio costante dello stato di salute del paziente.

Caratteristiche della terapia
Il trattamento deve essere effettuato in cicli, alternati a pause ed essere a lungo termine. Il regime di trattamento viene selezionato individualmente, tenendo conto delle caratteristiche cliniche della malattia. Per eliminare l'eruzione cutanea, vengono prescritti la lubrificazione con un unguento al mercurio, il lavaggio con soluzioni saline e un'attenta cura igienica della pelle.
Prognosi per il recupero
La sifilide può essere curata con successo in persone sane e giovani con un corpo forte. È sempre difficile prevedere un risultato positivo nei bambini e negli anziani. Le condizioni del paziente possono peggiorare se presenta gravi danni cardiaci, diabete mellito, malattie renali, malattie del fegato o una storia di rachitismo. Inoltre, il paziente deve smettere di bere alcolici e limitare il fumo durante il trattamento.
Conseguenze dell'infezione
È importante capire che la roseola sifilitica è un'eruzione cutanea che appare quando la malattia è già diventata grave. Se il trattamento non viene avviato in questa fase, porterà a conseguenze irreparabili, danni irreversibili al cervello e al midollo spinale, al sistema circolatorio e ad altri organi interni. La sifilide passerà dolcemente e impercettibilmente al terzo stadio, che non è assolutamente suscettibile di terapia. Con la sifilide terziaria, che si sviluppa nel 40% dei pazienti, è possibile solo mantenere le funzioni vitali del corpo e stabilizzare la condizione. Come molte malattie sessualmente trasmissibili, la sifilide spesso provoca disabilità o morte.

Prevenzione
La sifilide è una malattia grave che può essere curata solo nelle sue fasi iniziali. Le lesioni sistemiche, quando la terapia diventa ogni giorno sempre meno efficace, sono indicate da un'eruzione cutanea - roseola sifilitica. La descrizione delle misure preventive è standard per tutti i tipi di infezioni a trasmissione sessuale. Prima di tutto, dovresti evitare la promiscuità e i contatti sessuali casuali. Il metodo contraccettivo di barriera è ancora il principale metodo di precauzione. Usando il preservativo, una persona non solo protegge se stessa dalle infezioni, ma protegge anche il suo partner sessuale da possibili infezioni. Dopotutto, non tutte le persone sono sicure al 100% di essere completamente sane, dato che alcune malattie hanno un lungo periodo di incubazione senza alcun sintomo.