Какой температуре вызывать врача грудничку. При какой температуре вызывать врача на дом ребенку. Физические способы понижения температуры
К сожалению любящих родителей, на Земном шаре не существует детей, которые никогда не болели. Практически всегда недомогание сопровождается жаром, и повышенная температура у ребенка вызывает у мамы с папой панику. Но всегда ли температура – это плохо?
Физиологические основания повышения температуры
Поднятие температуры у ребенка или взрослого – это нормальная и даже позитивная реакция иммунной системы на «разгулявшуюся» в организме инфекцию или другое воздействие (травма, опухоль, аутоимунное заболевание, нарушение обмена веществ, перегрев, прививка и даже стресс). Если общее ухудшение самочувствия сопровождается жаром – значит, иммунитет силен, «боеспособен» и готов бороться с атаковавшими его вирусами и бактериями.Температура тела подконтрольна гипоталамусу головного мозга. В нем находится биологический термостат. Если мозгу кажется, что тело недостаточно согрето – он посылает сигналы в мускульную и жировую ткань. Мышцы сами по себе сокращаются (дрожат), жировая ткань расщепляется, превращаясь в тепло, и температура повышается (вспомните дрожь, когда холодно). Если тело перегрето – гипоталамус «приказывает» сосудам расшириться и повышает выделение пота, вместе в которым и теряется избыточное тепло.
Температура лба берется с помощью цифрового устройства, которое измеряет инфракрасное излучение артерии в области лба. При температуре лоб голова термометра слегка перемещается по лбу от волосяного покрова к волосяной линии, одновременно нажимая кнопку сканирования. Температура лба не такая точная, как ректальные температуры, особенно у детей младше 3 месяцев. Температура подмышки принимается путем помещения цифрового термометра в подмышку ребенка непосредственно на кожу. Врачи редко используют этот метод, потому что он менее точен, чем другие.
При болезни механизм немного другой. Патогенные микроорганизмы выделяют токсические соединения под названием пирогены, в ответ на них лимфоциты и микрофаги организма продуцируют интерлейкины. Последние побуждают гипоталамус повышать температуру и стимулируют выработку защитных клеток под названием Т-лимфоциты. В качестве пирогенов иммунная система может принять даже лекарства или яд – вот почему температура у ребенка может подниматься даже в результате отравления.
Однако, если опекунам неудобно принимать ректальную температуру и нет устройства для измерения температуры уха или лба, измерение температуры подмышек может быть лучше, чем не измерять температуру вообще. Лихорадки неплохие - это способ тела бороться с инфекцией. Как правило, низкая температура составляет менее 102 градусов. Умеренная лихорадка составляет от 102 до 104 градусов, а высокая температура - 104 градуса и выше. Лихорадки не опасны, если они не достигают более чем 106 градусов. Мы рекомендуем обратиться к врачу вашего ребенка или к медсестре с соблюдением следующих условий.
Повышение температуры тела малыша на 1°С увеличивает частоту пульса на 10 уд./мин., ускоряет метаболизм и потерю жидкости, увеличивает потребность тканей в кислороде. Такие меры способствуют увеличению скорости выработки упомянутых Т-лимфоцитов и их распространению, выведению токсинов, разрушению некоторых веществ, которыми питаются патогенные микроорганизмы, а значит, и замедлению их размножения. Таким образом, высокая температура у ребенка только помогает организму справиться с инфекцией.
Лихорадка не снижается в течение часа после того, как вы дали ребенку лекарство, снижающее температуру, как ацетаминофен. Лихорадка реагирует на лекарства, но возвращается, когда лекарство изнашивается и длится в течение нескольких дней.
- У младенцев моложе 3 месяцев, при любой температуре 4 градуса или выше.
- Лихорадка выше 104 градусов у ребенка любого возраста.
Признаки обезвоживания - без слез, когда ребенок плачет или отсутствует мочеиспускание.
- Сыпь, которая длится дольше трех дней.
- Слабость или сильная усталость.
Виды лихорадки
По значению температуры тела у ребенка классифицируют четыре типа лихорадки:Субфебрильная – температура в пределах 37 – 38 °С. Как правило, сбивать ее жаропонижающими медикаментами или методами физического охлаждения не рекомендуется.
 Фебрильная
– температура у ребенка в пределах 38 – 39 °С. Сбивают младенцам до года, некоторым категориям деток, имеющим неврологические и сердечно-сосудистые заболевания, а также исходя из общего состояния организма.
Фебрильная
– температура у ребенка в пределах 38 – 39 °С. Сбивают младенцам до года, некоторым категориям деток, имеющим неврологические и сердечно-сосудистые заболевания, а также исходя из общего состояния организма.
Обезвоживание, диарея и рвота
Кровь в стуле или рвота Боль в животе в одном месте Лихорадка более трех дней Диарея и отсутствие мочеиспускания Запор, рвота или опухший желудок вместе с лихорадкой Пожелтение кожи или глаз и темной мочи Боль в средней или нижней части спины и болезненное мочеиспускание. Рвота и диарея, особенно у детей, могут легко привести к обезвоживанию. Всегда вызывайте врача или медсестру, если вы считаете, что ваш ребенок обезвожен.
Сухой рот Сонливость Жажда Снижение выхода мочи Нет мокрых подгузников в течение трех часов у младенцев Мало или нет слез при плаке Сухая кожа Головная боль Запор Головокружение или головокружение Необычно раздражительный. Диарея может привести к обезвоживанию и считается тяжелой при следующих условиях.
Пиретическая – температура поднимается до 39 – 41 °С. Детям обязательно дают соответствующую массе тела дозу жаропонижающего и вызывают «скорую помощь».
Гиперпиретическая – температура превышает 41 °С, опасна для дальнейшего существования организма.
Также по цвету кожи и некоторых других показателях различают так называемую «красную» и «белую» лихорадку.
- Длится более 10 дней.
- Более восьми стульев в день.
- Табурет имеет кровь или слизь.
- Сопротивляется лихорадкой более 102 градусов.
- Длится более 24 часов.
- Ребенок рвется более 8 раз.
- Старший ребенок рвется более 10 раз.
- Кажется необычно тяжелым.
- Сильная боль в животе.
«Красной» характерен ярко-красный цвет слизистых покровов и розовая – кожных. При этом слизистые горячие и сухие, ручки и ножки тоже горячие. Ребенок активен, сознание в норме.
«Белая» лихорадка узнается по бледности кожи, влажных и холодных слизистых, холодных конечностях. Дыхание быстрое, малыша знобит, он вялый и слабый. Часто ее причина заключается в растройствах ЦНС, снижении артериального давления и дефиците жидкости.
Для новорожденных простуда может быстро привести к круп, пневмонии или другим серьезным заболеваниям. Назовите врача или медсестру практикой при следующих условиях. Симптомы продолжаются более двух недель. Лихорадка, продолжающаяся более трех дней. Уши или необычная раздражительность. Ребенок отказывается кормить грудью или пить.
- Постоянный кашель.
- Шумное дыхание.
- Болезненный кашель.
- Кашель, вызывающий рвоту.
- Симптомы сохраняют ребенка в ночное время.
«Красная» представляет для организма меньшую опасность – «лишнее» тепло беспрепятственно уходит из тела. При «белой» происходит сужение сосудов, и избыток тепла через кожу почти не выводится. В случае последней температуру у ребенка рекомендуется сбивать не зависимо от показателей градусника, и прием жаропонижающих сопровождать приемом спазмолитиков.
Повышение температуры при прорезывании зубов
Она подготовила лист бумаги, на котором няня получила точные указания о том, как действовать. А именно, если малыш получает лихорадку. Инструкции. И мне было совершенно непонятно, как писать такое. К счастью, медсестра, которая напоминает мне об этом, сидит у меня в голове.
Лихорадка - важная функция нашего организма, которая помогает в защите от инфекций. Болезнь не является самой лихорадкой. Пример: ребенок болен, например, воспаление горла и лихорадочно. Если мы сейчас опустим лихорадку, горло не исчезнет. Ребенок все еще болен. Только тогда можно заметить меньше.
Первая помощь при повышении температуры
Обычно температура у ребенка сопровождается ухудшением самочувствия, поэтому первая помощь преимущественно направлена на его улучшение, и только потом – на снижение температуры. 1. Если температура тела находится в пределах 38 (для грудничков) – 38,5 °С (для деток постарше) и ребенок сносно ее переносит, то со средствами, понижающими жар, спешить не стоит. Если речь не идет о тепловом ударе, то повышенная температура способствует борьбе с инфекцией. Исключение составляют малыши с проблемами по линии неврологии, болезнями сердца и сосудов и детки, плохо переносящие жар.
1. Если температура тела находится в пределах 38 (для грудничков) – 38,5 °С (для деток постарше) и ребенок сносно ее переносит, то со средствами, понижающими жар, спешить не стоит. Если речь не идет о тепловом ударе, то повышенная температура способствует борьбе с инфекцией. Исключение составляют малыши с проблемами по линии неврологии, болезнями сердца и сосудов и детки, плохо переносящие жар.
Но наше тело может намного лучше бороться с воспалением горла, если оно развивает более высокую температуру. Поэтому не стоит подавлять лихорадку и думать, что мой ребенок будет здоров. Ребенок здоров, когда болезнь ушла, а не когда лихорадка исчезла.
Теперь, возможно, такие вопросы, как. Например, не имеют метаболического заболевания или нарушенной регуляции температуры из-за другого основного заболевания. Если, однако, ребенок поврежден и настолько слаб, что, например, он больше не пьёт, и если он потеряет какую-либо дополнительную жидкость из-за поноса или рвоты, тогда это может облегчить лихорадка. Или помочь ему поправляться ночью.
2. Когда температура у ребенка выше 38 – 38,5 °С – нужно отмерять ему рекомендованный доктором жаропонижающий препарат. Для малышей эти медикаменты есть в форме сиропа или свечей. Попутно желательно набрать в ванну воды (ее температура должна быть на 1 °С ниже температуры тела), и в течение 1-2 минут омывать маленькому больному подмышечные впадины, внутренние сгибы локтей и колен, шею, паховую область, виски и лоб. Вода унесет с собой небольшой избыток тепла без спазма сосудов.
Что может случиться, если лихорадка продолжает расти?
Лихорадка - с здоровыми детьми - не поднимается неограниченно.
Ааабер: Как насчет фебрильных судорог? Получаете ли вы это, когда вы слишком лихорадочны
Любой, кто испытал фебрильную судорогу, знает, как это может угрожать. Это то, что ни один родитель не хочет испытывать во второй раз.К сожалению, вполне вероятно, что унаследованная система, вероятно, развивает фебрильные судороги. Итак: один имеет тенденцию к лихорадочным судорогам, а другой - нет. Утешение: это вырастает. Существует лишь небольшое увеличение риска приступов даже после младенческого возраста.
Строго запрещено при температуре у ребенка в качестве жаропонижающего использовать аспирин – при разного рода ОРВИ он часто вызывает коварное осложнение – синдром Рея.
3. Вызовите домой врача – он поставит первичный диагноз, при необходимости назначит анализы и скорректирует лечение. Обязательно сообщите ему о сопутствующих симптомах – насморке, рвоте или тошноте, кашле, поносе, сыпи, болях в животе или голове.
4. Если у малыша не просто жар, а «белая» лихорадка – заставьте его выпить, кроме жаропонижающего, разрешенный педиатром спазмолитик (на основе бендазола или папаверина) и растирайте ручки и ножки, пока они не станут теплыми. Всякие способы физического охлаждения КАТЕГОРИЧЕСКИ ЗАПРЕЩЕНЫ – они только усилят сужение сосудов.
Поэтому для школьников с высокой температурой не ожидается никакого спазма в лихорадке. Ребенок, склонный к лихорадочным судорогам, может иметь лихорадочную судорогу даже при очень низкой температуре. Или даже «просто небольшая инфекция» или после вакцинации. Лихорадка не должна подниматься.
Это сейчас устарело: родители должны иметь аварийный комплект дома, что может прерывать длительный спазм, но лихорадка не помогает. Осторожно: если ребенок страдает лихорадкой, обязательно обратитесь к врачу. Есть более серьезные недомогания, которые могут стать причиной спазма и должны быть исключены.
5. Когда температура у ребенка сопровождается судорогами или ее значение превысило 40 °С – тотчас же вызывайте «скорую», а во время ожидания ее прибытия дайте жаропонижающее.
6. Постарайтесь кроху уложить в кровать и отвлечь каким-нибудь спокойным занятием – просмотром , чтением книжки.
Уход за «температурящим» ребенком
В период любой болезни, особенно сопровождаемой лихорадкой, для организма ребенка следует обеспечить условия, в которых он сможет направить максимум ресурсов на борьбу с инфекцией.
И когда мне пойти к врачу, когда у моего ребенка лихорадка?
Большие дети могут также иметь лихорадку в течение 2-3 дней без необходимости обращаться непосредственно к педиатру. Часто невозможно сразу узнать, что является причиной лихорадки. Конечно, это еще что-то, когда в дополнение к лихорадке появляются боли или другие недомогания, тогда педиатр будет рад помочь.
Лихорадка автоматически не уменьшается, поскольку ребенок обеспокоен тем, что лихорадка - это не болезнь, а признак того, что наша иммунная функция активна и даже помогает организму лучше бороться с болезнью одного или другого врача неотложной помощи Пощажен: родители, доктор, но прежде всего ребенок. Лихорадка, раздражение, рвота - некоторые на первый взгляд безвредные симптомы могут быть признаками смерти. Чем моложе ребенок, тем быстрее родители должны вызвать врача.
Как одеть ребенка с температурой?
Главная ошибка большинства мам в период температуры у ребенка – закутать его так, чтобы торчали только нос и ушки. Но ненужные слои одежды поспособствуют тепловому удару, особенно если жар приблизится к опасным показателям на градуснике.Правильнее всего одеть кроху в хлопковую пижаму, такие же носки, и укрыть легоньким одеялом, чтобы лишние градусы могли уходить беспрепятственно.
Родителям не нужно немедленно ходить в больницу, если малыш не совсем подходит. Иногда проблемы со здоровьем исчезают сами по себе через несколько часов. Но есть несколько симптомов, которые родители не должны воспринимать легко, потому что они могут указывать на опасные для жизни заболевания. Так ребенок один раз слишком часто, чем один раз слишком мало для врача.
Если ребенок показывает эти симптомы, родители должны проконсультироваться с врачом. Если у ребенка более 24 часов, педиатр должен прояснить причину. Это также применяется, если ребенок имеет слегка повышенную температуру. «Если новорожденная лихорадка, родители должны немедленно обратиться к врачу», - говорит педиатр Дюссельдорфа Германн Йозеф Кал. Лихорадка может быть симптомом заболеваний, таких как среднее ухо, мочевой пузырь или даже воспаление головного мозга.
Применение жаропонижающих при температуре
Как уже упоминалось, многие доктора рекомендуют прибегать к помощи жаропонижающих лекарств, когда жар превысил значение в 38,5 °С (до года – 38,0 °С). Если ребенок при этой температуре продолжает катать машинки по полу или играться куклами – с медикаментами не спешите, а просто постоянно давайте жидкость.Какую форму препарата выбрать?
Жаропонижающие для детей представлены в двух формах – в виде свечей и в виде сиропа. Таблетки больше предназначены для взрослых, но в крайнем случае можно применять и их, обращая внимание на концентрацию и делая расчет на конкретный вес. Разумеется, таблетку придется растолочь в порошок и развести в небольшом количестве жидкости. Свечами удобнее пользоваться, если:
Свечами удобнее пользоваться, если:
Если ребенок более капризным, чем обычно, и он раздражает раздражение дольше 24 часов, врач должен выяснить причины. Это также относится к апатичному поведению или омраченному сознанию. Осторожность рекомендуется при диарее и рвоте. Если он длится дольше, чем один день, ребенок рискует потерять слишком много жидкости. Для грудного вскармливания младенцев нормальным является мягкий или жидкий стул. Однако, когда он становится водянистым, педиатр должен исключать возможные желудочно-кишечные расстройства.
Приступы спазма обычно являются сигналом тревоги, особенно когда ребенок теряет сознание. Вы должны немедленно вызвать врача неотложной помощи. Приступ может оказаться безвредным или предвестником серьезной болезни. «Конвульсивная атака всегда начинается с мозга и может быть признаком воспаления головного мозга, например бактериального менингита», - объясняет Кал.
- ребенку всего несколько месяцев;
- лихорадка сопровождается рвотой;
- малыш наотрез отказывается пить сироп;
- температура поднялась ночью.
Действие свечей начинается через 30-45 минут, но эффект более длительный.
Лучше использовать сироп, если:
Большинство людей боятся неправильных опасностей
Потеря аппетита не является хорошим признаком, если он длится слишком долго. Если ребенок отказывается брать что-то в течение длительного периода времени, его небольшое тело может вызвать воспаление. Также в случае затрудненного дыхания - особенно если кожа или губы становятся синими - вы должны срочно обратиться к врачу с ребенком.
Что категорически нельзя делать родителям
Врач должен иметь возможность выполнять выгорание или ожоги. Если ребенок получил травму на голове, он должен немедленно обратиться в отделение неотложной помощи. Черепные пластины младенцев еще не выросли вместе, но в некоторых местах есть промежутки, которые обозначены как роднички. Наиболее отчетливо распознается большая Фонтанелла, которая выше лба на лбу. Особенно, когда существуют внутренние травмы головы, симптомы часто возникают только через несколько часов. Только врач узнает, пережил ли ребенок дрожь мозга.
- малыш достаточно большой, чтобы выпить его из ложечки/мерного шприца и не поперхнуться;
- лихорадка сопровождается поносом.
Разрешенные средства. Как рассчитать дозу препарата?
Современная педиатрия разрешает давать детям препараты на основе только двух действующих веществ – парацетамола и ибупрофена. Поскольку повторять разовую дозу без вреда для печени и почек можно только с определенным интервалом, желательно иметь в аптечке и то, и другое. Разовая доза парацетамола должна находиться в пределах 10-15 мг/кг. Для ребенка весом 8 килограмм разовая доза будет равна 8 кг х 15 мг/кг = 120 мг, а для ребенка весом 15 килограмм – 15 кг х 15 мг/кг = 225 мг. Минимальный интервал между приемами – 6 часов, т.е. препарат можно принять до 4 раз в сутки.
Разовая доза парацетамола должна находиться в пределах 10-15 мг/кг. Для ребенка весом 8 килограмм разовая доза будет равна 8 кг х 15 мг/кг = 120 мг, а для ребенка весом 15 килограмм – 15 кг х 15 мг/кг = 225 мг. Минимальный интервал между приемами – 6 часов, т.е. препарат можно принять до 4 раз в сутки.
Разовая доза ибупрофена для детей от 3 месяцев до 7 лет составляет 5-10 мг/кг. Для 8-килограммового ребенка она составит 8 кг х 10 мг/кг = 80 мг, для 15-килограммового – 15 кг х 10 мг/кг = 150 мг. Минимальный промежуток между приемами – 6, лучше 8 часов – препарат можно применить до 3 раз в сутки.
1. Парацетамол для детей (5 мл сиропа содержит 120 мг парацетамола). Составляем пропорцию:
 Для 15-килограммового ребенка (максимальная разовая доза – 225 мг):
Для 15-килограммового ребенка (максимальная разовая доза – 225 мг):
5 мл/120 мг = Х мл/225 мг
Х = (5 мл х 225 мг)/120 мг
Х = 9,3 мл
Максимальный объем сиропа для разового приема составил 9 мл.
2. Нурофен для детей (5 мл сиропа содержат 100 мг ибупрофена):
Для малыша весом 15 кг (максимальная доза – 150 мг):
5 мл/100 мг = Y мл/150 мг
Y = (5 мл х 150 мг)/100 мг
Y = 7,5 мл
Предельная доза Нурофена составила 7,5 мл.
Обратите внимание! Парацетамол хорош при ОРВИ, но малоэффективен при возникнувших осложнениях и бактериальных инфекциях– температура у ребенка снижается не на длительное время или не полностью. По этой причине препарат должен быть постоянным жильцом домашней аптечки – он помогает оценить трудность заболевания. Если парацетамол оказался действенным при снятии жара – скорее всего, ничего серьезнее ОРВИ у малыша нет; если наоборот – следует настоять, чтобы доктор назначил анализы: наверняка в организме «бушуют» бактерии.
Жаропонижающие, запрещенные детям
В фармакологии существует ряд препаратов, соотношение эффективность/побочное действие которых постоянно ставится под сомнение даже для взрослых. Применять их в лечении детей ПРОТИВОПОКАЗАНО! В категорию «табу» попали: Ацетилсалициловая кислота (Аспирин)
– использование медикамента для устранения лихорадки при вирусных заболеваниях у детей возрастом до 12 лет становится причиной развития синдрома Рея – осложнения, представляющего собой совокупность токсической энцефалопатии и печеночной недостаточности. Варианты результатов – умственная отсталость, кома, смерть.
Ацетилсалициловая кислота (Аспирин)
– использование медикамента для устранения лихорадки при вирусных заболеваниях у детей возрастом до 12 лет становится причиной развития синдрома Рея – осложнения, представляющего собой совокупность токсической энцефалопатии и печеночной недостаточности. Варианты результатов – умственная отсталость, кома, смерть.
Анальгин (метамизол натрия) – в развитых странах препарат не применяют в связи с высокой токсичностью и негативным воздействием на процессы кроветворения. Но у нас его продолжают использовать, чаще всего «на борту» «скорой помощи», как компонент «литической смеси». Последняя преимущественно представляет собой смесь анальгина с димедролом, и применяется для снижения температуры и обезболивания. Одноразовое применение препарата допустимо только если в доступе нет более безопасных средств.
Нимулид (Нимесулид, Найз) – применять лекарство не рекомендуется в связи с риском опасного токсического гепатита – практически необратимого поражения печени.
Физические способы понижения температуры
Если температура у ребенка превышает норму, снизить ее можно не только медикаментозно, но и с помощью физических методов. При разумном подходе они могут быть весьма действенными.
Как сбивать жар у ребенка не стоит
Доктор Комаровский в первую очередь сказал бы, что от больного ребенка следует отогнать бабушек – нередко их методы борьбы с лихорадкой только ухудшают состояние малыша и затягивают период течения болезни.![]()
Температура: сбивать или не сбивать?
Есть мнение, что снижать температуру у ребенка штучным путем, если она не несет угрозы жизнедеятельности организма, не стоит. Считается, что вмешательство в природные процессы приводит к продлению периода болезни, повышению вероятности осложнений и перехода болезни в более тяжелую форму. Противники мнения же утверждают, что в наше время бороться с многими микроорганизмами можно более легким способом – с помощью медицинских препаратов (противогрибковых, антибиотиков, противовирусных), и лихорадка только создает лишнюю нагрузку на организм.
Противники мнения же утверждают, что в наше время бороться с многими микроорганизмами можно более легким способом – с помощью медицинских препаратов (противогрибковых, антибиотиков, противовирусных), и лихорадка только создает лишнюю нагрузку на организм.
Оба утверждения содержат рациональное зерно, поэтому ответ на вопрос «сбивать или не сбивать температуру» следует искать только в состоянии самого ребенка.
Жар выше 41,5 °С чрезвычайно опасен для головного мозга – с этой пометки начинает происходить денатурация белков и другие необратимые процессы, конечный результат которых – смерть. Особо внимательно нужно следить за лихорадкой у детей – механизмы терморегуляции у них еще не совершенны, поэтому нельзя допускать превышения температурой отметки в 40 °С (разумеется, если у ребенка нет упомянутых выше заболеваний).
Когда следует вызвать врача?
Случается, что мама при температуре у ребенка не спешит вызывать домой врача, потому что не доверяет участковому педиатру/уверенна в своих силах/не может позволить обслуживание частного. В любом случае консультация доктора необходима, так как везти малыша с жаром в поликлинику – отнюдь не лучшее решение. Итак, вызываем врача на дом:1. в первые сутки болезни - даже если он не скажет ничего, кроме того, что и так очевидно, то хотя бы откроет работающей маме больничный лист.
2.
после 3-4 дней лечения, если улучшений не случилось вообще никаких – настаиваем, чтобы доктор скорректировал лечение и назначил анализы;
В норме ОРВИ проходит так: высокая температура, нарастающая выработка интерферона с максимумом на третий день, уничтожение вируса, выздоровление с четвертого дня, нормализация температуры с пятого. Повод бить в колокола – полное отсутствие позитивной динамики на 4-й и сохранение лихорадки на 6-й день.3. на 6 день, если крохе вроде как стало лучше, но продолжает «подтемпературивать» - вероятно, понадобиться сдать анализы и получить направление к «узким» специалистам;
4. если температура в течение нескольких дней держалась в районе 37,5 °С, а потом резко повысилась – это может говорить о вторичной бактериальной инфекции, развившейся на фоне ослабления иммунитета;
5. если после прочистки носовых ходов и применения сосудосуживающих капель не прошел отек слизистой оболочки носа, а, следовательно, сохранилось затруднение дыхания;
6. если произошло обострение хронических болезней (почек, сердца, по части неврологии);
7. если ребенок жалуется на боль в животе, ухе, боку и т.п.
Когда следует вызвать «скорую помощь»?
Не стоит забывать, что нередко высокая температура у ребенка может быть всего лишь одним из симптомов. Нельзя игнорировать и самостоятельно пытаться облегчить следующие состояния:
Повышение температуры при прорезывании зубов
 Многие мамы, наверняка уже заметили, что появление одних зубов происходит незаметно, а других – сопровождается жаром. В идеале, во время этого процесса температура у ребенка повышаться не должна – обратное свидетельствует о том, что ослабленный «выпихиванием» зубиков организм пропустил внутрь инфекцию.
Многие мамы, наверняка уже заметили, что появление одних зубов происходит незаметно, а других – сопровождается жаром. В идеале, во время этого процесса температура у ребенка повышаться не должна – обратное свидетельствует о том, что ослабленный «выпихиванием» зубиков организм пропустил внутрь инфекцию.Нормализацию температуры проводят так же, как и обычно: если она не превышает 38-38,5 °С, и состояние малыша при этом удовлетворительное – не делают ничего, только поят и наблюдают. Если жар «перевалил» за отметку 38-38,5 °С – дают жаропонижающее в соответствии с весом. В случае, когда температура не достигла «сбивательного» значения, а кроха капризничает – можно дать половинку дозы. Скорее всего, педиатр порекомендует Нурофен – кроме жаропонижающего эффекта, он обладает и болеутоляющим.
Высокая температура без симптомов
Острыми вирусными инфекциями время от времени болеют даже дети с хорошим иммунитетом. Но у них течение болезни не такое, как у малышей, чья иммунная система требует укрепления. Как правило, высокая температура у закаленного ребенка держится 2-3 дня, на 3-4 день поднимается не выше 37,5 °С, на пятый – полностью приходит в норму. Симптомов в виде насморка, кашля, болей в горле в сильном организме может и не появиться – иммунные клетки уверенно противостоят атакам бактерий.
Как правило, высокая температура у закаленного ребенка держится 2-3 дня, на 3-4 день поднимается не выше 37,5 °С, на пятый – полностью приходит в норму. Симптомов в виде насморка, кашля, болей в горле в сильном организме может и не появиться – иммунные клетки уверенно противостоят атакам бактерий.
Другое дело, если малыш раньше имел дело с инфекциями мочевыводящих путей – в таком случае высокая температура без симптомов должна стать сигналом к сдаче общего анализа мочи.
Все малыши болеют: одни редко, другие чаще. Если температура у ребенка поднялась гораздо выше 36,6 °С – не нужно впадать у панику: крохе сейчас, как никогда, нужна заботливая мама с холодным рассудком и теплыми, нежными руками.
Как помочь ребенку во время несчастного случая, что делать, чтобы предотвратить тяжелую болезнь и какие правила безопасности спасают детские жизни, Здоровые люди рассказывают в серии статей, посвященной скорой помощи детям. Открывает цикл подробная инструкция для родителей на случай высокой температуры у ребенка.
Почему растет температура?
Повышение температуры тела у ребенка – наиболее частая неотложная ситуация, с которой сталкиваются абсолютно все родители. Как правило, это ответ организма на инфекцию, вирусную или бактериальную, но могут быть и иные причины повышения температуры тела.
Татьяна Гнедько
Если говорить о самых маленьких детях, то стоит отметить, что температурный режим младенцев зависит от индивидуальных и многих внешних факторов. Терморегуляция, как и другие функции организма, созревает у новорожденного в процессе его роста и развития. Особенности раннего периода адаптации проявляются преобладанием теплоотдачи над теплопродукцией, ограниченной способностью повышать теплоотдачу при перегреве, незрелой системой ответной температурной реакции при развитии инфекционных заболеваний. Повышение комнатной температуры (солнечная сторона детской комнаты, горячие батареи, радиаторы или обогреватели) в сочетании с низкой влажностью помещения и ограничением циркуляции воздуха может привести к перегреву организма и повышению температуры тела ребенка. Такой же реакцией малыш отвечает и на дефекты ухода: чрезмерное укутывание, использование детской одежды и нательного белья с преобладанием искусственных тканей, которые нарушают теплообмен, а также купание в чрезмерно горячей воде (выше 38°С). В период становления лактации и лактационных кризов у матери новорожденному не хватает молока, он теряет вес, и это тоже может сопровождаться быстрым повышением температуры до критических уровней.
Повод для беспокойства – температура выше 38°С : чаще всего это проявление бактериальной или вирусной инфекции. Главная опасность заключается в быстром обезвоживании организма ребенка за счет потери тепла и влаги через кожу. Такое состояние негативно действует и на центральную нервную систему, и даже может провоцировать развитие судорожного синдрома. В подобных случаях лучший вариант – обратиться к специалисту, чтобы он смог поставить диагноз и назначить лечение, которое поможет .
Татьяна Гнедько
Заместитель академика-секретаря отделения медицинских наук НАН Республики Беларусь, кандидат мед. наук, доцент
Повышение температуры тела может быть и случайным. Некоторые исполнительные мамы неоднократно в течение дня измеряют температуру тела ребенка потому, что так делали в роддоме, подарили новый термометр, посоветовала подруга, есть неуверенность в себе при первом материнстве, или на то есть другие причины и поводы. Если ребенок хорошо кушает в прежнем режиме, поведение в ответ на ежедневные манипуляции не изменяется, смена влажных подгузников продолжается в обычном ритме – оснований для беспокойства мало, повышение температуры может быть индивидуальной адаптационной реакцией на факторы внешней среды или дефекты ухода.
Что необходимо делать родителям
1. Измерять температуру тела ребенка при помощи электронного градусника (не ладонью, не губами) и следить, чтобы она не поднималась.
Желательно отказаться от использования ртутного градусника в домашних условиях, поскольку риск, что его может разбить ребенок, высок, а ртуть и ее соединения токсичны. Показания необходимо снимать каждый час.
Кстати: Есть повод навсегда отказаться от ртутных градусников. Программа ООН по окружающей среде отмечает, что ртуть и ее различные соединения приводят к ряду серьезных медицинских последствий, включая мозговые и неврологические повреждения – особенно среди детей. Именно поэтому Конвенцию Минамата, направленную на борьбу с проблемой ртутного загрязнения окружающей среды, уже подписали 102 страны. Согласно документу, к 2020 году должны быть запрещены производство, экспорт и импорт целого спектра ртутьсодержащих продуктов. В частности, некоторые медицинские устройства, такие как термометры и приборы измерения давления, мыло, косметика и другие.
2. Обеспечить оптимальные комфортные условия в комнате , где находится больной ребенок:
- температура воздуха 18-20 °С,
- относительная влажность воздуха 50-70%.
Для этого дома необходимо иметь всего 3 вещи: комнатный термометр, гигрометр и бытовой увлажнитель воздуха. Желательно, чтобы в комнате, где живет ребенок, можно было регулировать температуру в системе отопления (с помощью регулятора на батареях или иным способом).
3. Одежда ребенка должна быть легкой.
Идеально подойдут пижама, майка, штанишки из 100% хлопка. Ребенку с температурой ни в коем случае не должно быть холодно или жарко. Самый простой способ регулировать температуру вокруг него – иметь под рукой несколько одеял или покрывал. Холодно – укрыли, жарко – приоткрыли. Если ребенок вспотел, немедленно поменять влажную одежду на сухую.
4. Напоить ребенка любой ценой!
Михаил Стрижак
Главная опасность обезвоживания организма ребенка при потере тепла и влаги через кожу – в негативном воздействии на центральную нервную систему, вплоть до угнетения сознания и развития судорожного синдрома. При быстром обезвоживании организма (тошнота и рвота на фоне высокой температуры тела) идеально подходят оральные регидратирующие средства. Однако для детей постарше вполне подойдет и компот из сухофруктов, и отвар из изюма (1 столовая ложка на стакан кипятка), клюквенный морс, некрепкий чай, минеральная вода (необходимо предварительно выпустить газы) и даже стаканчик сладкого напитка. Главное, чтобы ребенок пил! Кроме того, напитки, которые содержат глюкозу, помогают справиться с гипогликемией, если ребенок ослаблен и не хочет есть. Запрещены: молоко, соки (это почти еда), газировки (фанта и т.п.), закатанные компоты, кофе, чаи специального назначения (для похудения).
5. Использовать жаропонижающие средства только в детских дозировках!
Есть лишь 2 лекарственных средства, которые можно самостоятельно использовать в быту для снижения температуры тела у заболевшего ребенка: парацетамол и ибупрофен.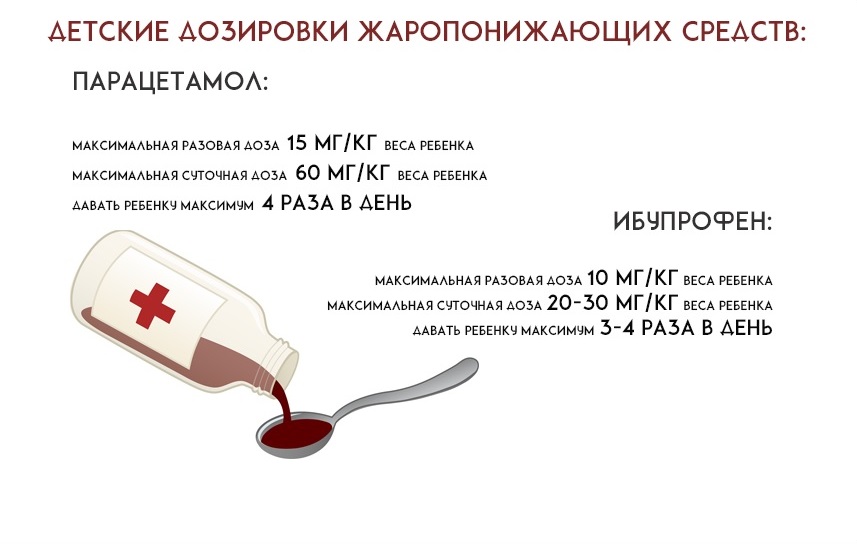
Лучше использовать жидкие лекарственные формы.
Во-первых, они быстрее всасываются, а, следовательно, дают и более быстрый эффект. Во-вторых, исключают аспирацию – попадание твердых таблеток в дыхательные пути при вдохе. Не секрет, что маленькие дети могут поперхнуться при попытке проглотить таблетки или порошки.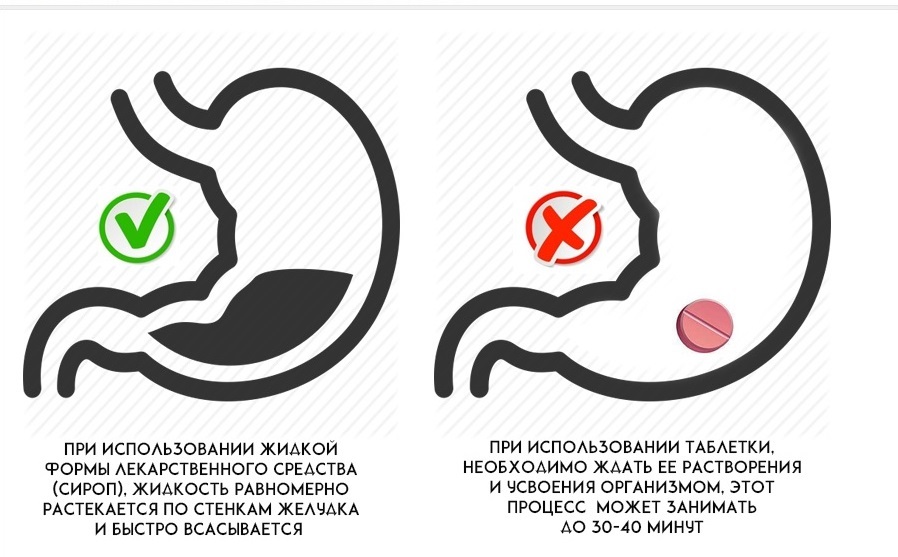
Для быстрого всасывания температура лекарства должна быть равна температуре тела (согреваем мерную чашечку в руках 2-5 минут).
После приема лекарства снижение температуры тела происходит постепенно в течение 30-40 минут.
Татьяна Гнедько
Заместитель академика-секретаря отделения медицинских наук НАН Республики Беларусь, кандидат мед. наук, доцент
Увеличение температуры может быть непродолжительным, появляться и утром, и днем, и вечером, возможны изменения поведения ребенка. Особое наблюдение требуется в период эпидемической заболеваемости, при контакте с больным членом семьи при совместном или кратком пребывании, при смене сезонов с резкими изменениями комнатной или уличной температуры воздуха.
Что категорически нельзя делать родителям
1. Не кормить ребенка насильно.
Не хочет есть? Подождите, пока понизится температура, малышу станет легче и вернется аппетит. Главное – поить!
2. Не обтирать ребенка спиртосодержащими растворами.
Михаил Стрижак
Заведующий отделением анестезиологии и реанимации №1 Городской детской инфекционной клинической больницы Минска
Категорически нельзя с целью физического охлаждения обтирать ребенка спиртосодержащими растворами (например, водкой), уксусом и холодной водой! Компоненты спиртосодержащих растворов и уксуса при растирании всасываются через кожу, что может иметь крайне негативные последствия для ребенка. Когда ребенка с температурой обтирают холодной водой или даже погружают в прохладную ванну, то развивается спазм сосудов кожи. Температура кожи при этом снижается, отдача тепла во внешнюю среду сокращается, и температура внутренних органов повышается. Лучший вариант в такой ситуации – обтирание теплой водой (30-32°С). Дайте влаге высохнуть, а затем повторите процедуру. Таким образом можно сбить высокую температуру у ребенка примерно на 20 минут.
Консультация врача обязательна, если:
- Температура у ребенка - 39,5 °С при измерении в подмышечной впадине .
- При условии соблюдения всех общих принципов оказания помощи ребенку с температурой - 39 °С после приема жаропонижающих средств температура не начала снижаться в течение 30-40 минут.
- Отсутствует улучшение (снижение температуры) на 4 день болезни .
- Сохраняется или вновь повысилась температура тела на 7 день болезни .
- У ребенка, помимо повышенной температуры тела, присутствуют один или несколько из данных симптомов :
- сыпь;
- интенсивная головная боль;
- тошнота и рвота;
- перестал мочиться;
- бледность кожных покровов;
- судороги.
- Температура тела у ребенка повысилась в возрасте до 3 месяцев включительно
.
Продолжение цикла о скорой помощи детям во время несчастных случаев и болезни - скоро на портале “Здоровые люди”. Хотите знать, что делать при солнечном и тепловом ударах, когда идти к врачу после неудачного падения, чем опасно море для легких ребенка, как предотвратить желудочно-кишечные инфекции? Следите за анонсами на сайте и в наших пабликах в социальных сетях.
У нас появился аудиоподкаст! Нет времени читать интересную статью? Прослушайте ее по дороге на нашем YouTube-канале: https://www.youtube.com/channel/UCJ26j7rYdCbD-892AGaJelg













