Malattia della pelle sottile. Metodi per il trattamento dell'atrofia cutanea
Una pelle sana e luminosa con una consistenza impeccabile e un colore uniforme è la chiave della bellezza e del successo del suo proprietario, indipendentemente dal suo sesso. Con l'età o in seguito a lesioni o esposizione ad altri fattori patologici si verificano cambiamenti negativi nella composizione del tessuto del derma: gli strati superficiali e profondi diventano più sottili, il volume e il numero di fibre elastiche, causando processi di atrofia cutanea.
Compaiono su zone aperte del corpo umano (viso, décolleté, zona del colletto, mani e il resto della superficie), questi difetti estetici rovinano impressione generale sull'apparenza. Spesso causano alla maggior parte delle donne e degli uomini sofferenze non tanto fisiche quanto morali. La consultazione immediata con un medico e un trattamento adeguato contribuiranno a evitare l'irreversibile cambiamenti patologici derma.
Classificazione
I medici distinguono tra distruzione fisiologica (o naturale) della pelle, che si verifica a seguito del graduale invecchiamento del corpo, e patologica, in cui non è colpita l'intera pelle, ma le sue singole aree. L'atrofia cutanea legata all'età o fisiologica dopo cinquant'anni è associata a cambiamenti nella sfera ormonale, nel sistema di afflusso di sangue ai tessuti, Composizione chimica sangue, così come con disturbi funzioni fisiologiche corpo.
 Questo processo si sviluppa lentamente e gradualmente nel corso di molti anni. Distruzione patologica pelle Esistono diversi segni di divisione: per la natura della formazione (primaria e secondaria); per prevalenza (diffusa e limitata); in base al momento della comparsa (congenito e acquisito).
Questo processo si sviluppa lentamente e gradualmente nel corso di molti anni. Distruzione patologica pelle Esistono diversi segni di divisione: per la natura della formazione (primaria e secondaria); per prevalenza (diffusa e limitata); in base al momento della comparsa (congenito e acquisito).
L'atrofia cutanea primaria (la cui foto dimostra la presenza di smagliature o smagliature) è causata dalla gravidanza, quando si verificano cambiamenti significativi nel funzionamento degli organi endocrini.
Con danni diffusi alla pelle, una parte impressionante della superficie cambia, compreso lo strato esterno dell'epidermide delle braccia e delle gambe. La forma limitata della malattia è caratterizzata dalla presenza di focolai locali adiacenti alla pelle sana invariata.
La distruzione secondaria del derma avviene in aree del corpo precedentemente colpite da altre malattie (tubercolosi, sifilide, lupus eritematoso e altre processi infiammatori o disturbi della pelle - compagni del diabete).
L'atrofia cutanea locale si verifica più spesso nei bambini, nelle giovani donne o negli adolescenti con l'uso incontrollato di farmaci, in particolare quelli contenenti fluoro (Sinalar o Fluorocort), nonché con l'azione potenziata degli unguenti prescritti per l'uso sotto una medicazione occlusiva (sigillata).
Fattori eziologici di sviluppo
La forma più comune di danno alla struttura della pelle è l'atrofia cutanea ormonale, che si verifica durante la gravidanza o l'obesità associata a disturbi metabolici. Quando le fibre elastiche vengono allungate o strappate varie aree compaiono strie sul corpo.
Altri fattori scatenanti per questo Malattia della pelle sono considerati:
- disturbi endocrini (inclusa la malattia di Itsenko-Cushing);
- interruzioni nel funzionamento del sistema nervoso centrale;
- violazioni comportamento alimentare(compreso l'esaurimento);
- malattie reumatiche;
- malattie infettive (tubercolosi o lebbra);
- esposizione alle radiazioni e ustioni;
- lesioni traumatiche;
- malattie dermatologiche (lichen planus, poichiloderma), nonché l'uso di farmaci contenenti glucocorticosteroidi (anche sotto forma di unguenti).

La comparsa dell'atrofia cutanea, nonostante molti fattori provocatori, si basa sul meccanismo di biodegradazione locale dei tessuti, in cui la loro nutrizione viene interrotta e l'attività degli enzimi cellulari della pelle viene significativamente ridotta. Ciò porta ad una predominanza dei processi di catabolismo (distruzione della struttura dei tessuti) rispetto all'anabolismo (la loro costruzione o ripristino).
Segni con cui è possibile identificare i focolai della malattia
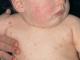
Peculiarità cambiamenti degenerativi tessuti a causa dell'atrofia cutanea è associata ad assottigliamento della pelle, tessuto sottocutaneo, l'aspetto di vasi traslucidi e macchie dell'età, teleangectasie (vene varicose) o neoplasie maligne. Contemporaneamente alla diminuzione del volume del derma si può osservare un ispessimento locale della pelle dovuto alla proliferazione tessuto connettivo. Le zone colpite dalla malattia sono più spesso localizzate nel viso, nel torace, nell'addome, nella parte bassa della schiena e nelle cosce. Esternamente sono depressioni della pelle, ricoperte da derma biancastro assottigliato, somiglianti a carta da lucido (o

Difetti estetici sotto forma di "isole" che affondano varie sfumature: Reti venose o da bianco perlacee a rosso-bluastre possono essere adiacenti ad aree sane della pelle. L'interruzione dei processi metabolici nel derma porta alla comparsa di pieghe con pelle assottigliata, qualsiasi tocco negligente può danneggiare l'epidermide. I pazienti anziani spesso sviluppano pseudocicatrici stellate, emorragie o ematomi.
Quali medici sono necessari per la diagnosi e il trattamento?
L'atrofia cutanea patologica, il cui trattamento prevede tutta una serie di misure diverse, dovrebbe essere esaminata da molti specialisti. Conferma o escludi questa diagnosi Possono partecipare dermatologi con il coinvolgimento di endocrinologi e neurologi, allergologi e specialisti in malattie infettive, chirurghi e oncologi. Cicatrici situate sotto il livello della pelle che compaiono a seguito di lesioni o precedenti procedure mediche, brucia, varicella o acne, dovrebbero essere mostrati principalmente a un dermatologo.
Metodo di trattamento da parte di professionisti
Opzioni di trattamento di questa malattia dipendono da una serie di fattori: eziologia e localizzazione del processo distruttivo, età, stato di salute e perseveranza del paziente. L'atrofia cutanea dopo la terapia ormonale (compreso l'uso di agenti esterni sotto forma di unguenti) può verificarsi attraverso a lungo(fino a diversi mesi!) dopo il completamento del trattamento con un endocrinologo.
Per attivare il processo di riparazione dei tessuti è necessario stato iniziale interrompere l'assunzione di farmaci contenenti corticosteroidi. A patologia secondaria derma, il medico consiglia inizialmente di curare la malattia sottostante (precedente), per poi procedere al miglioramento del trofismo dei tessuti, saturare il corpo con vitamine e, in alcuni casi, utilizzare la terapia antibiotica.
In quali casi è necessario l'aiuto di un chirurgo? È necessario per l'escissione di foruncoli piccoli, multipli o grandi, carbonchi profondi processi purulenti nei tessuti, nonché la consultazione con un oncologo è necessaria se compaiono lesioni in superficie varie neoplasie(verruche, papillomi e altri). Utilizzando una biopsia, viene determinata la natura delle escrescenze al fine di prevenire il verificarsi di problemi oncologici.
Procedure
La medicina moderna ne ha molti vari metodi per eliminare un difetto antiestetico, come l'atrofia della pelle del viso o di qualsiasi altra zona del derma. L'arsenale di professionisti comprende:
- asportazione chirurgica della lesione;
- mesoterapia;
- microdermoabrasione;
- terapia laser;
- peeling chimico;
- subcisione o taglio delle cicatrici;
- crioterapia;
- elettrocoagulazione;
- terapia enzimatica;
- idratazione;
- trattamento creme speciali e unguenti.
A seconda del grado della malattia, della sua eziologia, dell'età del paziente e della presenza malattie croniche Lo specialista della clinica seleziona l'insieme ottimale di procedure.

Il regime di trattamento standard comprende: l'assunzione di multi complessi vitaminici, che stimolano i processi immunitari e rigenerativi nel corpo del paziente; procedure fisioterapeutiche che aiutano ad attivare l'afflusso di sangue alle aree interessate del derma, nonché iniezioni o assunzione del farmaco "Pentossifillina" ( nome commerciale- “Trental”), che migliora la microcircolazione sanguigna.
Presso l'ambulatorio di chirurgia estetica
Considerando vari modi trattamento di questa malattia, per ottenere risultati ottimali, un dermatologo può raccomandare la correzione delle cicatrici chirurgicamente per renderli il più puliti e impercettibili possibile. A questo scopo viene utilizzato un laser o un bisturi per sollevare i bordi dell'area interessata oppure viene trapiantata la pelle da aree sane.
Un altro metodo è la subcisione. Si tratta di tagliare e sollevare le fibre connettivali prodotte dal corpo nella sede della cicatrice utilizzando un ago speciale. Sollevando il fondo della lesione, l'ago la rilascia, livellando la superficie danneggiata del derma.

Altri metodi:
- microdermoabrasione (lucidatura della pelle con cristalli microscopici);
- mesoterapia (iniezioni di cocktail terapeutici nello strato intermedio della pelle per stimolare la sintesi delle fibre di collagene, correggere cicatrici e cambiamenti atrofici legati all'età);
- peeling chimico (con rimozione strati superiori pelle - da cheratinizzata superficiale a media e profonda);
- terapia enzimatica;
- idratante (con preparati a base di acido ialuronico);
- terapia laser.
I metodi possono essere utilizzati sia per correggere le cicatrici che per migliorare l'aspetto dell'invecchiamento.
Unguenti
Metodi di trattamento dell'hardware processi distruttivi nei tessuti può essere praticato in combinazione con l'utilizzo di agenti esterni. Come viene selezionato unguento necessario? L'atrofia cutanea è una malattia del derma che dovrebbe essere curata solo da uno specialista! L'automedicazione delle cicatrici e delle aree patologicamente modificate del derma può portare al loro peggioramento aspetto e condizione.

Per risolvere l'individuo compito estetico il medico prescrive gel e unguenti che migliorano la circolazione sanguigna nei tessuti, la loro nutrizione e la saturazione di ossigeno, hanno proprietà antinfiammatorie e stimolano la rigenerazione dei tessuti: Contractubex, Kelofibrase, Stratoderm, MedGel, Dermatix, Scarguard e Kelo-cote, selezionando il farmaco più adatto .
La medicina tradizionale nella lotta contro i cambiamenti distruttivi della pelle
Trattamento dell'atrofia cutanea con bagni domestici, lozioni e oli curativi, prelevando tinture, decotti e infusi piante medicinali consentito con il permesso di un medico in combinazione con metodi tradizionali. Ad esempio, quando segnali iniziali atrofia bianca (piccole lesioni rotonde o forma irregolare il colore della porcellana bianca), gli erboristi consigliano di schiacciare i frutti di castagna (100 g) e di versarvi 0,5-0,6 litri di alcol. Infondere il prodotto per una settimana in luogo protetto dai raggi luminosi. Accettare tintura di castagne 10 gocce per via orale 3 volte al giorno. Simile rimedio casalingo da noce moscata(preparato allo stesso modo) utilizzare 20 gocce con la stessa frequenza.
Rimedi popolari esterni per i disturbi della pelle
Polvere di foglie essiccate (catenella, achillea, timo, germogli di betulla ed eucalipto) diluita in mandorla e oli di pesca, presi in proporzioni uguali (50 ml ciascuno) e aggiungere un cucchiaio di glicerina. Per lesioni cutanee associate a ustioni, etnoscienza suggerisce di utilizzare fiori di camomilla, calendula, foglie di ortica, germogli di achillea e iperico, cudweed e poligono. I decotti di queste erbe possono essere utilizzati anche per lozioni, sotto forma di polvere mescolata con rosa canina, olivello spinoso o olio di mais. L'aggiunta del giallo ha un effetto benefico sulla pelle cera d'api in “unguenti” fatti in casa con oli vegetali ed erbe medicinali.
Prevenzione e miglioramento dell'aspetto della pelle
Misure specifiche per prevenire l'accadimento cambiamenti distruttivi pelle negli adulti e nei bambini, ce ne sono diversi: usare con attenzione i farmaci ormonali, evitare il contatto prolungato con i diretti raggi ultravioletti, tenere d'occhio condizione generale salute e pelle, effettuare la sanificazione immediata dei focolai di infezione nel derma e nel corpo nel suo insieme. L'atrofia cutanea dopo gli unguenti ormonali richiede l'interruzione del loro uso e la consultazione di un medico. Esame regolare e rilevamento tempestivo malattie gravi(diabete mellito, infezioni pericolose, disturbi del sistema ematopoietico) aiuterà anche ad evitare problemi con la distruzione della struttura della pelle.

Idratare la pancia durante la gravidanza con creme, olio d'oliva o gel prevengono la comparsa di smagliature (smagliature). Cura della pelle e visita regolare un cosmetologo aiuterà a ringiovanire e accelerare la rigenerazione del derma. Per tutti i tipi di atrofia si raccomanda di prevenire ed eliminare la malattia. trattamento Spa: zolfo e bagni di idrogeno solforato, fango curativo, così come la terapia riparativa vitaminica.
Con l'atrofia cutanea, il volume della pelle diminuisce, diventa più fragile e vulnerabile e diventa più sottile. In sostanza, le fibre elastiche del tessuto subiscono dei cambiamenti. Tra i tipi più comuni c'è l'atrofia senile. La sua presenza è dovuta al flusso processi irreversibili associato alla vecchiaia.
Manifestazioni esterne di atrofia cutanea
Che aspetto ha l'atrofia cutanea? Innanzitutto le manifestazioni si notano nelle zone aperte del corpo; sono per lo più caratterizzate da diradamento e perdita di tonicità ed elasticità. Puoi osservare fenomeni come la raccolta della pelle in pieghe, che non è sempre possibile raddrizzare. Anche il colore della pelle cambia. Inoltre, diventa traslucido e attraverso di esso è visibile la rete venosa. La superficie diventa bianca perlata o acquisisce una tinta rossastra. Violazione del metabolismo cutaneo, diminuzione dell'attività enzimatica: tutto ciò porta all'atrofia patologica.
L'atrofia cutanea ha diversi tipi. Primario, secondario, limitato e diffuso. Se parliamo di una malattia più comune nelle donne, dovremmo chiamarla così forma primaria atrofia. Il suo sviluppo è determinato da alcuni fattori stato naturale corpo femminile, ad esempio, durante la gravidanza, quando si verificano cambiamenti endocrini significativi.
L'atrofia diffusa si manifesta sotto forma di danno ad un'ampia superficie della pelle e il processo spesso coinvolge lo strato di epidermide sulle braccia o sulle gambe. Con altri tipi di atrofia, l'area interessata può trovarsi in qualsiasi parte del corpo dove sia presente pelle intatta.
La particolarità delle aree cutanee colpite dall'atrofia è che possono apparire leggermente più alte delle aree normali o, al contrario, presentare delle depressioni. Se la malattia colpisce zona del viso, quindi metà della faccia può avere cambiamenti atrofici, e l'altra metà rimane sana nell'aspetto.
Gli esperti distinguono un tipo di atrofia secondaria. È caratterizzato dal fatto che si manifesta in aree della pelle precedentemente colpite da altre malattie. Un esempio lampanteè il lupus eritematoso, la sifilide, la tubercolosi. Va sottolineato che la presenza di alcune malattie in un paziente può provocare l'insorgenza di atrofia cutanea.
Malattie in cui può verificarsi atrofia
L'elenco delle malattie che causano l'atrofia cutanea è piuttosto ampio. Come già notato, uno dei primi posti è occupato dai cambiamenti della pelle legati all'età. Anche la causa potrebbe essere il lupus eritematoso, atrofico e licheni sclerosi, disturbi della pelle che accompagnano diabete. L'atrofia si verifica con la malattia del tessuto connettivo quando ci sono eruzioni cutanee e i muscoli si indeboliscono. È possibile che si verifichi atrofia a causa dell'uso di alcuni farmaci sclerodermia limitata, strie, dermatite da radiazioni.
Come capire che questa è atrofia cutanea?
Può esserci atrofia della pelle vari sintomi, che può variare a seconda del tipo di malattia. Se l'atrofia si verifica a seguito dell'uso di farmaci corticosteroidi, la pelle nel sito della malattia assomiglia a quella di una persona anziana. Si formano rughe e la pelle si ferisce al minimo tocco imprudente. Nei pazienti anziani, nella lesione si verificano le cosiddette pseudocicatrici stellate ed emorragia.
Se c'è l'anetoderma, allora ci sono varianti della malattia. Inoltre, va notato che l'anetoderma colpisce maggiormente le donne. Esiste un tipo di Jadasson, che presenta sintomi sotto forma di varie macchie. La loro forma è varia, il più delle volte rotonda o ovale, a volte si formano interi gruppi. La dimensione delle formazioni varia da un diametro e mezzo a un centimetro. Le macchie differiscono dalle aree sane essendo rosa o colore giallastro. Le aree colpite dall'atrofia si verificano sia sul tronco che su altre parti del corpo. Molto spesso è il collo, le gambe, le braccia. Piccolo posto diventa rapidamente più grande e dopo due settimane l'area interessata si atrofizza.
Un altro tipo è chiamato anetoderma Schwenninger-Buzza. È caratterizzato da segni come macchie simili a ernie che sporgono sopra la superficie della pelle. Sono localizzati sulla superficie delle braccia e delle gambe, nella zona della schiena. Si differenziano immediatamente dalla forma ordinaria per la loro peculiare convessità.
Il prossimo tipo di anetoderma è l'orticaria. È caratterizzato dalla comparsa di vesciche in quei luoghi in cui la pelle è atrofizzata.
Con la sclerodermia superficiale, le lesioni della malattia sono distribuite in tutto il corpo. Le donne soffrono più spesso di questo tipo di atrofia. giovane. In questo caso, le macchie risultanti sono di grandi dimensioni, di forma rotonda o ovale.
Esiste anche un'atrofia progressiva idiopatica. È caratterizzato da gonfiore dei tessuti e all'inizio della malattia si osserva arrossamento della pelle. Inoltre, i fuochi delle aree atrofizzate aumentano, compaiono segni di pelle secca e si stacca. Si verificano sintomi come diradamento e rilassamento cutaneo.
Perché l'atrofia cutanea è pericolosa?
L'atrofia cutanea è, prima di tutto, un aspetto estetico negativo causato da imperfezioni estetiche. Ma è possibile che si verifichino dei cambiamenti natura patologica. Molto spesso sono legati alla fisiologia e alle esperienze umane stato stressante, perché vede i segni dell'inevitabile invecchiamento. Le persone che soffrono di atrofia cutanea sono instabili psicologicamente, sono emotivamente squilibrati e inclini alla depressione profonda.
Metodi per il trattamento dell'atrofia
Per prescrivere un trattamento adeguato per l'atrofia cutanea, il medico deve conoscere la causa della malattia che ha portato al verificarsi del processo patologico. Se l'atrofia è dovuta all'uso di corticosteroidi, allora processo di guarigione sulla base del rifiuto medicinali, contenendoli. Si consiglia di prescrivere complessi vitaminici che aiutano a migliorare le condizioni della pelle.
L'anetoderma (atrofia maculata) viene trattato con acido aminocaproico e penicillina. Vitamine e preparati riparativi hanno un buon effetto.
Se il paziente soffre di sclerodermia superficiale, viene utilizzata anche la penicillina e viene prescritto un corso di venti giorni. COME fondi locali gli unguenti vengono utilizzati per migliorare la circolazione cutanea.
Per l'atrofia idiopatica, viene effettuato il trattamento farmaci penicillinici, vengono utilizzati farmaci che migliorano il trofismo cutaneo e viene utilizzata una terapia di rafforzamento generale.
Quale medico devo contattare se ci sono segni di atrofia cutanea?
Il termine "atrofia cutanea" combina un intero gruppo di malattie della pelle, la cui manifestazione è l'assottigliamento degli strati superiori della pelle: l'epidermide, il derma e talvolta il tessuto adiposo sottocutaneo situato sotto di essi. In alcuni casi vengono colpiti anche i tessuti localizzati più in profondità del pancreas. Visivamente, la pelle di questi pazienti è secca, come se fosse trasparente, rugosa. Può anche essere trovato vene del ragno sul corpo - teleangectasie.
Quando si esamina la pelle atrofizzata al microscopio, si osserva un assottigliamento dell'epidermide, del derma, una diminuzione delle fibre elastiche nella loro composizione e degenerazione follicoli piliferi, così come le ghiandole sebacee e sudoripare.
Ci sono parecchie ragioni per questa condizione. Diamo uno sguardo più da vicino alle malattie che le accompagnano e ai fattori causali di ciascuna di esse.
Malattie che si verificano con atrofia cutanea
- Cicatrici atrofiche.
- Poichiloderma.
- Cronico acrodermatite atrofica.
- Anetoderma primario o secondario (atrofia chiazzata della pelle).
- Atrofoderma follicolare.
- Nevo atrofico.
- Atrofoderma di Pasini-Pierini.
- Atrophoderma vermiforme.
- Panatrofia focale ed emiatrofia del viso.
- Assottigliamento generalizzato (cioè in tutto il corpo) della pelle. Egli è chiamato:
- paziente che assume glucocorticoidi o aumento della produzione le loro ghiandole surrenali;
- malattie del tessuto connettivo;
- invecchiamento.
Diamo uno sguardo più da vicino ad alcuni di essi.
Atrofia cutanea associata ai glucocorticoidi
L'uso a lungo termine e irrazionale di unguenti con corticosteroidi porta spesso a cambiamenti atrofici nella pelle.Uno di effetti collaterali La terapia con ormoni steroidei, che i pazienti spesso incontrano, è un cambiamento atrofico della pelle. Nella maggior parte dei casi, sono di natura locale e derivano dall'uso irrazionale di unguenti contenenti ormoni.
I glucocorticosteroidi sopprimono l'attività degli enzimi responsabili della sintesi delle proteine del collagene, così come di alcune altre sostanze che forniscono nutrimento ed elasticità alla pelle.
La pelle danneggiata di un tale paziente è ricoperta da piccole pieghe, sembra senile e ricorda la carta velina. Facilmente ferito a causa di impatti anche minori su di esso. La pelle è traslucida, attraverso di essa è visibile una rete di capillari. In alcuni pazienti assume una tinta bluastra. Inoltre, in alcuni casi, nelle aree di atrofia si verificano emorragie e pseudo-cicatrici a forma di stella.
Il danno può essere superficiale o profondo, diffuso, localizzato o striato.
L’atrofia cutanea causata dai corticosteroidi può essere reversibile. Ciò è possibile se la malattia viene rilevata in tempo e la persona smette di usarla unguenti ormonali. Dopo l'iniezione di corticosteroidi, di solito si verificano atrofie profonde, ripristinate struttura normale la pelle è piuttosto difficile.
Questa patologia richiede diagnosi differenziale con pannicolite e altri tipi di atrofie cutanee.
Il punto principale del trattamento è fermare l'effetto sulla pelle fattore causale, cioè il paziente deve smettere di usare creme e unguenti a base di glucocorticoidi.
Per prevenire lo sviluppo dell'atrofia cutanea, è necessario durante il trattamento con agenti locali farmaci ormonali accettare medicinali, migliorando processi metabolici nella pelle e nel nutrimento delle sue cellule. Inoltre, l'unguento steroideo non deve essere applicato al mattino, ma alle ore ore serali(è in questo momento che l'attività delle cellule dell'epidermide e del derma è minima, il che significa che anche l'effetto dannoso del farmaco sarà meno pronunciato).
Atrofia della pelle senile
Questo è uno dei cambiamenti legati all’età, che è il risultato di una diminuzione della capacità della pelle di adattarsi all'esposizione fattori esterni, oltre a ridurre l'attività dei processi metabolici in esso contenuti. Più di altri, la pelle è colpita da:
- stato sistemi endocrini S;
- nutrizione umana;
- sole, vento;
- stress e così via.
L'atrofia senile è pienamente espressa nelle persone di età pari o superiore a 70 anni. Se vengono rilevati segni evidenti di atrofia prima dei 50 anni, vengono presi in considerazione invecchiamento prematuro pelle. Il processo di atrofia progredisce lentamente.
I cambiamenti nella pelle del viso, del collo e del dorso delle mani sono più pronunciati. Diventa pallido, con una tinta grigiastra, giallastra, brunastra. L'elasticità diminuisce. La pelle è assottigliata, flaccida, secca e si piega facilmente. Su di esso si notano anche desquamazione e vene varicose. Ferito facilmente.
Maggiore sensibilità al freddo, detersivi e altri agenti essiccanti. I pazienti spesso soffrono di forte prurito.
Sfortunatamente, le cure per la vecchiaia non sono ancora state inventate. Si consiglia agli anziani di evitare l'esposizione alla pelle fattori sfavorevoli, utilizzare creme emollienti, fortificate e nutrienti.
Atrofia cutanea a chiazze (anetoderma)

Si tratta di una patologia caratterizzata dall'assenza nella pelle di elementi responsabili della sua elasticità.
Le cause e il meccanismo di sviluppo della malattia non sono stati completamente studiati fino ad oggi. Si ritiene che i disturbi nel funzionamento del sistema nervoso ed endocrino abbiano una certa importanza. Esiste anche una teoria infettiva dell'insorgenza della malattia. Sulla base di uno studio sulla composizione cellulare del tessuto interessato e sui processi fisico-chimici che si verificano in esso, si è concluso che l'anetoderma si verifica probabilmente a causa della rottura delle fibre elastiche sotto l'influenza dell'enzima elastasi, che viene rilasciato dal sito di infiammazione.
Stupisce questa patologia prevalentemente giovani donne (dai 20 ai 40 anni) che vivono nei paesi dell'Europa centrale.
Esistono diversi tipi di atrofia cutanea a chiazze:
- Jadasson (questo è versione classica; la comparsa dell'atrofia è preceduta da arrossamento focale della pelle);
- Schwenninger-Buzzi (i focolai compaiono sulla pelle esternamente invariata);
- Pellisari (l'anetoderma si sviluppa nel sito di un'eruzione orticarioide (simile a una vescica)).
Si distinguono anche l'anetoderma primario e quello secondario. La primaria spesso accompagna il decorso di malattie come la sclerodermia. Il secondario si verifica sullo sfondo di alcune altre malattie, quando gli elementi delle loro eruzioni cutanee si risolvono.
Nei bambini con a vari livelli La prematurità può anche causare atrofia cutanea a chiazze. Ciò è dovuto all'immaturità processi fisiologici nella pelle di un bambino.
Esiste anche un anetoderma congenito. Viene descritto un caso di questa malattia verificatosi in un feto alla cui madre era stata diagnosticata una borreliosi intrauterina.
Tipo classico di atrofia irregolare
Inizia con l'apparizione sulla pelle quantità diverse macchie fino a 1 cm di dimensione, rotonde o di forma quasi ovale, rosa o con una sfumatura giallastra. Si trovano su quasi tutte le parti del corpo: viso, collo, busto, arti. Di solito lo sono i palmi delle mani e le piante dei piedi processo patologico non coinvolto. Le macchie aumentano gradualmente, raggiungendo i 2-3 cm di diametro in 1-2 settimane. Possono salire sopra la superficie della pelle e persino addensarsi.
Dopo un po ', nel sito di tale punto, il paziente scopre l'atrofia e il processo di sostituzione dell'uno con l'altro non è affatto accompagnato da sensazioni soggettive. L'atrofia inizia dal centro della macchia: la pelle in questa zona si raggrinzisce, diventa pallida, si assottiglia e si solleva leggermente sopra i tessuti circostanti. Se premi qui con il dito, senti come se ci fosse il vuoto: il tuo dito sembra cadere. In realtà, è stato questo sintomo a dare il nome alla patologia, perché “anetos” tradotto in russo significa “vuoto”.
Anetoderma Schwenninger-Buzzi
È caratterizzata dalla comparsa di macchie di atrofia simili ad ernie sulla pelle precedentemente invariata della schiena e delle braccia. Si alzano significativamente sopra la superficie pelle sana, potrebbero avere vene varicose su di loro.
Anetoderma Pellisari tipo
Il gonfiore appare prima sulla pelle colore rosato elementi (vesciche), al posto dei quali si verifica successivamente l'atrofia. Il paziente non ha prurito, dolore o altre sensazioni soggettive.
Qualsiasi tipo di questa patologia è caratterizzata dall'assottigliamento dello strato superiore della pelle nella zona interessata, completa assenza fibre elastiche, degenerazione delle fibre di collagene.
In trattamento ruolo principale svolge la funzione antibiotica della penicillina. Parallelamente ad esso, può essere prescritto quanto segue:
- acido aminocaproico (come farmaco che previene la fibrinolisi);
- farmaci che stimolano i processi metabolici nel corpo;
- vitamine.
Atrofoderma idiopatico Pasini-Pierini
Altri nomi della patologia: morfea atrofica piatta, sclerodermia superficiale.
Le cause e il meccanismo di sviluppo della malattia non sono stati stabiliti in modo affidabile. Esistono quelli infettivi (gli anticorpi contro il microrganismo Borrelia si trovano nel siero di tali pazienti), immunitari (gli anticorpi antinucleari sono presenti nel sangue) e neurogeni (i focolai di atrofia si trovano solitamente lungo tronchi nervosi) teorie della malattia.
Più spesso, le giovani donne soffrono di questa patologia. Le lesioni possono essere localizzate sulla schiena (più spesso) e su altre parti del corpo. In alcuni pazienti viene rilevata solo 1 lesione, in altri potrebbero essercene diverse.
L'area di atrofia è iperpigmentata (cioè Marrone), forma rotonda o ovale, grandi formati. I vasi sono visibili attraverso la pelle. Il tessuto adiacente al fuoco dell'atrofia non viene modificato visivamente.
Alcuni dermatologi considerano l'atrofoderma idiopatico di Pasini-Pierini come una forma di transizione tra la sclerodermia a placche e l'atrofia cutanea. Altri lo considerano un tipo di sclerodermia.
Il trattamento comprende penicillina per 15-20 giorni, nonché farmaci che migliorano la nutrizione dei tessuti e la circolazione sanguigna nell'area interessata.
Atrofia cutanea progressiva idiopatica
Questa patologia viene anche definita acrodermatite atrofica cronica o eritromielia di Pick.
Questo dovrebbe essere patologia infettiva. Si verifica dopo un morso di zecca infetto da. Molti dermatologi lo considerano fase avanzata infezioni. Il microrganismo rimane nella pelle anche allo stadio di atrofia ed è isolato da lesioni di età superiore a 10 anni.
I fattori che provocano lo sviluppo dell'atrofia sono:
- infortuni;
- patologia del sistema endocrino;
- disturbi della microcircolazione in una zona o nell'altra della pelle;
- ipotermia.
Si distinguono le seguenti fasi della malattia:
- iniziale (infiammatorio);
- atrofico;
- sclerotico.
La patologia non è accompagnata da sensazioni soggettive, quindi in alcuni casi i pazienti non se ne accorgono.
Lo stadio iniziale è caratterizzato dalla comparsa di gonfiore e arrossamento della pelle con confini poco chiari sul tronco, sulle superfici estensori degli arti e meno spesso sul viso. Questi cambiamenti possono essere focali o carattere diffuso. Le lesioni aumentano di dimensioni, diventano più dense e sulla loro superficie si riscontra la desquamazione.
Alcune settimane o mesi dopo l'inizio della malattia, inizia la seconda fase: atrofica. La pelle nella zona interessata diventa sottile, rugosa, secca e la sua elasticità diminuisce. Se non viene effettuato alcun trattamento in questa fase, il processo patologico progredisce: appare un alone di rossore lungo il bordo delle lesioni, si sviluppano cambiamenti atrofici nei muscoli e nei tendini. La nutrizione delle cellule della pelle viene interrotta, con conseguente perdita di capelli e una forte diminuzione della produzione di sudore.
Nella metà dei casi, la malattia viene diagnosticata in questa fase e durante il trattamento viene sottoposta sviluppo inverso. Tuttavia, se la diagnosi non viene mai fatta, si sviluppa il terzo stadio: sclerotico. Nel sito dei fuochi di atrofia si formano compattazioni pseudosclerodermiche. Si distinguono dalla sclerodermia classica per la colorazione infiammatoria e i vasi visibili da sotto lo strato di compattazione.
Sono possibili anche altre manifestazioni:
- debolezza muscolare;
- danno ai nervi periferici;
- danno articolare;
- linfoadenopatia.
Trovato nel sangue VES elevata e livelli di globulina.
È necessario distinguere questa malattia da malattie simili:
- eritromelalgia;
- sclerodermia;
- atrofia idiopatica di Pasini-Pierini;
- lichen scleroso.
Ai fini del trattamento, il paziente viene prescritto farmaci antibatterici(solitamente penicillina), nonché ricostituenti generali. Creme e unguenti arricchiti con vitamine vengono utilizzati per via topica per ammorbidire la pelle e migliorarne il trofismo.
Poichiloderma

Con questo termine si indica un gruppo di malattie i cui sintomi comprendono teleangectasie (vene varicose), pigmentazione reticolare o irregolare e atrofia cutanea. Potrebbe anche esserci individuare le emorragie, desquamazione della pelle e piccoli noduli su di essa.
La poichiloderma può essere congenita o acquisita.
La congenita si sviluppa immediatamente dopo la nascita di un bambino o nei primi 12 mesi della sua vita. Le sue forme sono:
- discheratosi congenita;
- Sindrome di Rothmund-Thompson;
- Sindrome di Mende de Costa e altre malattie.
Acquisito avviene sotto l'influenza di alta o basse temperature, radiazioni radioattive, nonché come risultato di altre malattie: linfoma cutaneo, lupus eritematoso sistemico, rosso lichene piano, sclerodermia e così via.
La poichiloderma può anche manifestarsi come uno dei sintomi della micosi fungoide.
Sindrome di Rothmund-Thomson
Questo è raro patologia ereditaria. Colpisce soprattutto le femmine.
La causa è una mutazione in un gene situato sul cromosoma otto.
Il neonato sembra sano, ma dopo 3-6 mesi, e talvolta solo dopo 2 anni, la pelle del viso diventa rossa e gonfia e presto compaiono aree di iperpigmentazione, depigmentazione, atrofia e vene varicose. Cambiamenti cutanei simili si trovano nel collo, nella parte superiore e arti inferiori, glutei. Questi bambini sono molto sensibili alle radiazioni ultraviolette.
Oltre alla pelle, ci sono disturbi dei capelli (sono radi, sottili, spaccati e si spezzano, e in alcuni casi cadono) e delle unghie (la loro distrofia), crescita e struttura compromesse dei denti e carie precoce.
Spesso viene diagnosticato che i bambini affetti da questa patologia sono in ritardo sviluppo fisico. Ipogonadismo (ridotta funzionalità delle gonadi) e iperparatiroidismo ( funzione aumentata ghiandole paratiroidi).
In 4 pazienti su 10 di età compresa tra 4 e 7 anni viene rilevata la cataratta bilaterale.
Cambiamenti nella pelle e in altre strutture del corpo del paziente, formati in infanzia, lo accompagnerà per tutta la vita. Con l'età, il cancro della pelle può svilupparsi nell'area del poichiloderma.
Il trattamento di questa patologia è esclusivamente sintomatico. È importante che il paziente protegga la pelle dall'esposizione alla luce solare. Potrebbe essere consigliato:
- Creme protettive contro i raggi UV;
- vitamine;
- antiossidanti;
- creme e unguenti che ammorbidiscono e migliorano il trofismo cutaneo.
Conclusione
L'atrofia cutanea può essere un processo fisiologico (legato all'età) o una manifestazione di una serie di malattie. In molti casi (se tempestivo diagnosi accertata e trattamento tempestivo) la malattia scompare senza lasciare traccia, mentre in altri accompagna la persona per tutta la vita.
Di norma, tali pazienti vengono prima inviati a un dermatologo. Inoltre, a seconda della causa dell'atrofia, può essere loro consigliato di consultare uno specialista in malattie infettive, un allergologo, un neurologo, un genetista e altri specialisti specializzati.
Molte forme di atrofia cutanea sono soggette a cure termali.
Se il paziente avverte disagio morale a causa di alterazioni cutanee associate all'atrofia, migliorare stato psico-emotivo Consultare uno psicologo lo aiuterà.