Condurre una valutazione completa dello stato di salute del bambino. Valutazione completa dello stato di salute di bambini e adolescenti. Gruppi sanitari
L'indicatore principale dell'efficacia delle misure per proteggere la salute dei bambini è il livello di salute di ciascun bambino. La salute non è solo assenza di malattie e infortuni, ma anche sviluppo armonico fisico e neuropsichico, funzionamento normale di tutti gli organi e sistemi, assenza di malattie, sufficiente capacità di adattamento a condizioni ambientali insolite, resistenza alle influenze avverse. L'indicatore principale dell'efficacia delle misure per proteggere la salute dei bambini è il livello di salute di ciascun bambino. La salute non è solo l'assenza di malattie e lesioni, ma anche uno sviluppo fisico e neuropsichico armonioso, il normale funzionamento di tutti gli organi e sistemi, l'assenza di malattie, una sufficiente capacità di adattamento a condizioni ambientali insolite, resistenza alle influenze avverse.

Lo stato di salute del bambino viene esaminato utilizzando criteri di base, che vengono determinati durante ogni esame preventivo del congedo di maternità. gruppi di età. il bambino viene visitato secondo criteri di base che vengono determinati durante ogni esame preventivo per fasce di età decretate. Vengono presi in considerazione i seguenti segni: 1. Deviazioni nei periodi prenatale, intra e postnatale precoce. 2. Livello e armonia dello sviluppo fisico e neuropsichico. 3. Stato funzionale principali organi e apparati. 4. Resistenza e reattività dell'organismo. 5. Presenza o assenza di patologia cronica (inclusa quella congenita). Vengono presi in considerazione i seguenti segni: 1. Deviazioni nei periodi prenatale, intra e postnatale precoce. 2. Livello e armonia dello sviluppo fisico e neuropsichico. 3. Stato funzionale dei principali organi e sistemi. 4. Resistenza e reattività dell'organismo. 5. Presenza o assenza di patologia cronica (inclusa quella congenita).

La valutazione dello sviluppo fisico è un importante indicatore prognostico dello stato di salute di una persona. è un importante indicatore prognostico della salute umana. Questa valutazione ci consente di identificare i gruppi a rischio e questo a sua volta svolge un ruolo importante nella diagnosi e nella prevenzione di varie malattie. Questa valutazione ci consente di identificare i gruppi a rischio e questo a sua volta svolge un ruolo importante nella diagnosi e nella prevenzione di varie malattie. Spesso viene considerato un basso livello di sviluppo fisico motivo principale malattie. A loro volta, le malattie croniche causano un deterioramento dello sviluppo fisico. Un basso livello di sviluppo fisico è spesso considerato la causa principale della malattia. A loro volta, le malattie croniche causano un deterioramento dello sviluppo fisico. Lo sviluppo fisico è un processo naturale di formazione graduale e cambiamento delle forme e delle funzioni del corpo. D'altra parte, questo è il grado di maturazione in ogni fase della vita. Lo sviluppo fisico è un processo naturale di formazione graduale e cambiamento delle forme e delle funzioni del corpo. D'altra parte, questo è il grado di maturazione in ogni fase della vita.

Ci sono tre fasi del processo di sviluppo fisico: - Aumento del suo livello (fino a 25 l) - Aumento del suo livello (fino a 25 l) - Stabilizzazione relativa (fino a 60 l) - Stabilizzazione relativa (fino a 60 l) - Diminuzione graduale di un capacità fisiche della persona. - Diminuzione graduale delle capacità fisiche di una persona.

Lo sviluppo fisico è influenzato da tre gruppi di fattori: biologico (ereditarietà), biologico (ereditarietà), climatico e geografico (condizioni climatiche e meteorologiche in diverse zone climatiche e geografiche), climatico e geografico (condizioni climatiche e meteorologiche in diverse zone climatiche e geografiche ), sociale (condizioni di vita materiale, attività lavorative ed educative, contenuto dell'educazione fisica). sociale (condizioni di vita materiale, attività lavorative ed educative, contenuto dell'educazione fisica). Ma è un errore considerare le caratteristiche dello sviluppo fisico solo secondo indicatori lineari e ponderali. La sua valutazione adeguata richiede di tenere conto dei risultati del test delle capacità funzionali del corpo. Ma è un errore considerare le caratteristiche dello sviluppo fisico solo secondo indicatori lineari e ponderali. La sua valutazione adeguata richiede di tenere conto dei risultati del test delle capacità funzionali del corpo. In ogni classe si possono distinguere tre gruppi di studenti: In ogni classe si possono distinguere tre gruppi di studenti: studenti accelerati (bambini che hanno età biologica avanza l'età del passaporto) acceleratori (bambini la cui età biologica è superiore a quella del passaporto) medianti (bambini la cui età biologica corrisponde all'età del passaporto) medianti (bambini la cui età biologica corrisponde all'età del passaporto) e ritardanti (bambini la cui età del passaporto è prima di quello biologico). e ritardanti (bambini la cui età sul passaporto è superiore alla loro età biologica). Questo fatto deve essere preso in considerazione quando si determina lo sviluppo fisico dei bambini e quando si scelgono e dosano gli esercizi fisici (nei bambini accelerati si osserva una maggiore incidenza di malattie). Questo fatto deve essere preso in considerazione quando si determina lo sviluppo fisico dei bambini e quando si scelgono e dosano gli esercizi fisici (nei bambini accelerati si osserva una maggiore incidenza di malattie).

Livello di funzionamento dei principali sistemi corporei. Il livello di funzionamento dei principali sistemi corporei è un criterio che caratterizza la salute dei bambini e degli adolescenti dal punto di vista della maturità morfologica e funzionale del corpo, tenendo conto delle caratteristiche legate all'età. Il livello di funzionamento dei principali sistemi corporei è un criterio che caratterizza la salute dei bambini e degli adolescenti dal punto di vista della maturità morfologica e funzionale del corpo, tenendo conto delle caratteristiche legate all'età. Alcuni bambini possono presentare compromissione funzionale in assenza di malattia. Alcuni bambini possono presentare compromissione funzionale in assenza di malattia. Le ragioni di tali deviazioni sono molto diverse: Le ragioni di tali deviazioni sono molto diverse: rapido tasso di crescita in determinati periodi di età (6-7 anni; 11-13 anni (ragazze) e 13-15 anni (ragazzi)) , che porta ad una discrepanza nella struttura e nelle funzioni degli organi ; tasso di crescita rapido in determinati periodi di età (6-7 anni; 11-13 anni (ragazze) e 13-15 anni (ragazzi)), che porta a una discrepanza nella struttura e nelle funzioni degli organi; condizioni familiari e di vita sfavorevoli; condizioni familiari e di vita sfavorevoli; mentale eccessivo e esercizio fisico ecc. eccessivo stress fisico-psichico, ecc. Nella valutazione dello stato funzionale grande attenzioneè dedicato alla determinazione dello stato funzionale del sistema cardiovascolare, respiratorio e sistemi nervosi. Vengono valutati anche il sonno, l'appetito, l'umore, lo stato emotivo, la comunicazione con altri bambini, le caratteristiche del materiale didattico, ecc .. Quando si valuta lo stato funzionale, viene prestata molta attenzione alla determinazione dello stato funzionale del sistema cardiovascolare, respiratorio e nervoso. Vengono valutati anche il sonno, l'appetito, l'umore, lo stato emotivo, la comunicazione con altri bambini, le caratteristiche del materiale didattico didattico, ecc.

La valutazione dello stato funzionale dei sistemi corporei viene effettuata utilizzando metodi clinici, nonché utilizzando test funzionali (test Martine, Stange-Gen, Letunov, PWC170). La valutazione dello stato funzionale dei sistemi corporei viene effettuata utilizzando metodi clinici, nonché utilizzando test funzionali (test Martine, Stange-Gen, Letunov, PWC170). La determinazione del gruppo per l'educazione fisica viene effettuata sulla base dei dati di una visita medica approfondita. La determinazione del gruppo per l'educazione fisica viene effettuata sulla base dei dati di una visita medica approfondita.
Nella scuola secondaria, i bambini e gli adolescenti sono solitamente divisi in tre gruppi di educazione fisica. Il gruppo principale di educazione fisica comprende bambini e adolescenti che non presentano anomalie nella salute o presentano deviazioni minori e sufficiente forma fisica. Lezioni continuano cultura fisica vengono svolti secondo il curriculum completo della materia, ed il superamento degli standard di controllo avviene con valutazione differenziata. Il gruppo principale di educazione fisica comprende bambini e adolescenti che non presentano anomalie nella salute o presentano deviazioni minori e sufficiente forma fisica. Le lezioni di educazione fisica si svolgono secondo il curriculum completo della materia e il superamento degli standard di controllo viene effettuato con valutazioni differenziate. A gruppo preparatorio comprendono bambini e adolescenti che hanno problemi di salute e sono sufficientemente preparati fisicamente, nonché bambini convalescenti. Le lezioni di educazione fisica si svolgono secondo il curriculum con l'adesione obbligatoria ai principi di gradualità e continuità. Del gruppo preparatorio fanno parte bambini e adolescenti con problemi di salute e sufficientemente preparati fisicamente, nonché bambini convalescenti. Le lezioni di educazione fisica si svolgono secondo il curriculum con l'adesione obbligatoria ai principi di gradualità e continuità. Un gruppo speciale comprende bambini e adolescenti che presentano deviazioni significative nel loro stato di salute, temporanee o permanenti. Le lezioni di educazione fisica si svolgono secondo programmi differenziati e programmi di terapia fisica appositamente sviluppati. Un gruppo speciale comprende bambini e adolescenti che presentano deviazioni significative nel loro stato di salute, temporanee o permanenti. Le lezioni di educazione fisica si svolgono secondo programmi differenziati e programmi di terapia fisica appositamente sviluppati.

Livello di forma fisica È stato riscontrato un livello significativo di correlazione tra gli indicatori della salute somatica di bambini e adolescenti e i risultati dei test motori che caratterizzano la forza (mani e stacco), velocità, resistenza generale e capacità di forza-velocità. È stato riscontrato un livello significativo di correlazione tra gli indicatori della salute somatica di bambini e adolescenti e i risultati dei test motori che caratterizzano la forza (mani e stacco), velocità, resistenza generale e capacità di forza-velocità. Questo fatto può essere utilizzato per migliorare il livello di salute dei bambini influenzando i singoli componenti della forma fisica attraverso l'educazione fisica. Questo fatto può essere utilizzato per migliorare il livello di salute dei bambini influenzando i singoli componenti della forma fisica attraverso l'educazione fisica.

Il grado di resistenza del corpo a fattori avversi. Il grado di resistenza del corpo è determinato dal numero e dalla durata delle malattie acute subite dal bambino (o dalle esacerbazioni di quelle croniche) all'anno. Il grado di resistenza del corpo è determinato dal numero e dalla durata delle malattie acute subite dal bambino (o dalle esacerbazioni di quelle croniche) all'anno. Le malattie virali respiratorie acute (ARVI) sono più comuni tra i bambini in età prescolare e primaria. Infezioni acute infantili (varicella, rosolia, parotite, morbillo, ecc.), acuto malattie gastrointestinali, le reazioni allergiche occupano una quota significativa nella struttura della morbilità infantile. Le malattie virali respiratorie acute (ARVI) sono più comuni tra i bambini in età prescolare e primaria. Le infezioni acute infantili (varicella, rosolia, parotite, morbillo, ecc.), le malattie gastrointestinali acute e le reazioni allergiche occupano una quota significativa nella struttura della morbilità infantile. Secondo le statistiche, le malattie più comuni tra i bambini sono le malattie respiratorie (fino al 50%) e le infezioni virali respiratorie acute sistematiche (90%), che indicano una diminuzione della resistenza del corpo a fattori ambientali sfavorevoli. Secondo le statistiche, le malattie più comuni tra i bambini sono le malattie respiratorie (fino al 50%) e le infezioni virali respiratorie acute sistematiche (90%), che indicano una diminuzione della resistenza del corpo a fattori ambientali sfavorevoli. In base al numero di malattie acute subite ogni anno, i bambini sono divisi in tre gruppi: In base al numero di malattie acute subite ogni anno, i bambini sono divisi in tre gruppi: 1 - quelli che non si sono mai ammalati; 1 - coloro che non sono mai stati malati; 2 - coloro che si ammalavano occasionalmente (1-3 volte durante l'anno); 2 - coloro che si ammalavano occasionalmente (1-3 volte durante l'anno); 3 - coloro che si ammalavano spesso (4 volte o più). 3 - coloro che si ammalavano spesso (4 volte o più). L’assenza di malattie acute durante l’anno o la loro natura episodica indica una buona resistenza dell’organismo del bambino.L’assenza di malattie acute durante l’anno o la loro natura episodica indica una buona resistenza dell’organismo del bambino.

La presenza o l'assenza di malattie croniche. Secondo il Ministero della Salute, circa il 90% dei bambini in età scolare ha problemi di salute. Negli ultimi 5 anni si è registrato un aumento del 41% dei bambini appartenenti a un gruppo medico speciale e secondo il Ministero della Salute circa il 90% dei bambini in età scolare ha problemi di salute. Negli ultimi 5 anni si è registrato un aumento del 41% dei bambini appartenenti a un gruppo medico speciale
Una valutazione sanitaria completa consente di formare gruppi che uniscono bambini con lo stesso stato di salute, tenendo conto di tutti gli indicatori di cui sopra. Gruppo I: bambini sani con normali indicatori di sviluppo funzionale di tutti i sistemi, che raramente si ammalano (fino a 3 volte l'anno) con un normale sviluppo fisico e neuropsichico e non presentano anomalie significative nella loro storia medica. Gruppo I: bambini sani con normali indicatori di sviluppo funzionale di tutti i sistemi, che raramente si ammalano (fino a 3 volte l'anno) con un normale sviluppo fisico e neuropsichico e non presentano anomalie significative nella loro storia medica. Gruppo II - gruppo di rischio: Gruppo II - gruppo di rischio: sottogruppo A - bambini con fattori di rischio secondo la storia biologica e sociale; sottogruppo A - bambini con fattori di rischio secondo la storia biologica e sociale; sottogruppo B - i bambini con deviazioni funzionali, con cambiamenti iniziali nello sviluppo fisico e neuropsichico, spesso si ammalano, ma non hanno malattie croniche. sottogruppo B - i bambini con deviazioni funzionali, con cambiamenti iniziali nello sviluppo fisico e neuropsichico, spesso si ammalano, ma non hanno malattie croniche. Gruppi III, IV e V - bambini con malattie croniche: Gruppi III, IV e V - bambini con malattie croniche: Gruppo III - stato di compensazione: rare esacerbazioni di malattie croniche, malattie rare acute, livello normale funzioni del corpo; Gruppo III - stato di compensazione: rare esacerbazioni di malattie croniche, malattie acute rare, livello normale delle funzioni corporee; Gruppo IV - stato di subcompensazione: frequenti (3-4 volte l'anno) esacerbazioni di malattie croniche, frequenti malattie acute (4 volte l'anno o più), deterioramento dello stato funzionale vari sistemi corpo; Gruppo IV - stato di subcompensazione: frequenti (3-4 volte l'anno) esacerbazioni di malattie croniche, frequenti malattie acute (4 volte l'anno o più), deterioramento dello stato funzionale di vari sistemi corporei; Gruppo V - stato di scompenso: deviazioni funzionali significative (cambiamenti patologici nel corpo; frequenti esacerbazioni gravi di malattie croniche, frequenti malattie acute, il livello di sviluppo fisico e neuropsichico corrisponde all'età o resta indietro). Gruppo V - stato di scompenso: deviazioni funzionali significative (cambiamenti patologici nel corpo; frequenti esacerbazioni gravi di malattie croniche, frequenti malattie acute, il livello di sviluppo fisico e neuropsichico corrisponde all'età o resta indietro).

La distribuzione dei bambini in gruppi sanitari consente di identificare le persone con fattori di rischio per lo sviluppo di cambiamenti patologici, bambini con forme iniziali di malattie e anomalie funzionali e di sviluppare una serie di misure per proteggere e rafforzare la loro salute e prevenire le malattie croniche . La distribuzione dei bambini in gruppi sanitari consente di identificare le persone con fattori di rischio per lo sviluppo di cambiamenti patologici, bambini con forme iniziali di malattie e anomalie funzionali e di sviluppare una serie di misure per proteggere e rafforzare la loro salute e prevenire le malattie croniche .

Una valutazione completa della salute del bambino viene effettuata durante la visita iniziale dopo la dimissione dall'ospedale per avere un'idea del livello di salute iniziale. Una valutazione completa della salute del bambino viene effettuata durante la visita iniziale dopo la dimissione dall'ospedale per avere un'idea del livello di salute iniziale. IN ulteriore valutazione Lo stato di salute dei bambini del 1o e del 2o anno di vita viene effettuato trimestralmente e dei bambini del 3o anno alla fine di ogni sei mesi. In futuro, lo stato di salute dei bambini del 1o e del 2o anno di vita verrà valutato trimestralmente, dei bambini del 3o anno - alla fine di ogni sei mesi. Con diverse diagnosi, il gruppo sanitario viene determinato in base alle principali malattie. Con diverse diagnosi, il gruppo sanitario viene determinato in base alle principali malattie. Durante il processo di monitoraggio di un bambino, il gruppo sanitario può cambiare a seconda della dinamica del livello di salute. Durante il processo di monitoraggio di un bambino, il gruppo sanitario può cambiare a seconda della dinamica del livello di salute.

Ciò vale innanzitutto per i bambini e gli adolescenti appartenenti al secondo gruppo sanitario: si tratta innanzitutto dei bambini e adolescenti appartenenti al secondo gruppo sanitario: bambini - convalescenti; bambini - convalescenti; bambini che spesso stanno male per molto tempo; bambini che spesso stanno male per molto tempo; bambini con ritardo generale e disarmonia dello sviluppo fisico sia per eccesso di peso corporeo che per sua carenza senza patologia endocrina; bambini con ritardo generale e disarmonia dello sviluppo fisico sia per eccesso di peso corporeo che per sua carenza senza patologia endocrina; bambini con postura scorretta, piedi piatti; bambini con postura scorretta, piedi piatti; bambini con cambiamenti funzionali nel sistema cardiovascolare; bambini con cambiamenti funzionali nel sistema cardiovascolare; miopia, miopia, carie, carie, ipertrofia delle tonsille palatine di II grado, ipertrofia delle tonsille palatine di II grado, reazioni allergiche, reazioni allergiche, ingrossamento ghiandola tiroidea I e II grado, tiroide ingrossata I e II grado, sindrome astenica ecc.. sindrome astenica, ecc..

I bambini del gruppo sanitario in cui dovrei essere osservato termini abituali, impostato per esami preventivi bambini sani. Per loro vengono attuate misure preventive, educative e sanitarie generali. I bambini del gruppo sanitario I dovranno essere osservati ai soliti orari stabiliti per gli esami preventivi dei bambini sani. Per loro vengono attuate misure preventive, educative e sanitarie generali. I bambini del gruppo sanitario II meritano di più molta attenzione pediatri, perché le misure preventive e terapeutiche possono contribuire alla transizione dei bambini di questo gruppo al gruppo I. I bambini di questo gruppo vengono osservati e riabilitati secondo un piano individuale, elaborato in base al grado di rischio di sviluppare patologie croniche, alla gravità delle anomalie funzionali e al grado di resistenza. I bambini del gruppo sanitario II meritano maggiore attenzione da parte dei pediatri, perché le misure preventive e terapeutiche possono contribuire alla transizione dei bambini di questo gruppo al gruppo I. I bambini di questo gruppo vengono osservati e riabilitati secondo un piano individuale, elaborato in base al grado di rischio di sviluppare patologie croniche, alla gravità delle anomalie funzionali e al grado di resistenza. I bambini dei gruppi III, IV e V sono sotto la supervisione di pediatri e specialisti in conformità con le "Raccomandazioni metodologiche per l'esame medico della popolazione infantile" e dovrebbero ricevere trattamento necessario a seconda della presenza di una particolare patologia. I bambini dei gruppi III, IV e V sono sotto la supervisione di pediatri e specialisti in conformità con le “Raccomandazioni metodologiche per l'esame medico della popolazione infantile” e dovrebbero ricevere il trattamento necessario a seconda della presenza di una particolare patologia.

Caratteristiche dell'esame di bambini di età diverse Quando si esamina un bambino, è necessario ricordarne tre condizioni obbligatorie: Quando si esamina un bambino, è necessario ricordare tre condizioni obbligatorie: - Trovare un contatto con il bambino e i suoi genitori; - Trovare il contatto con il bambino e i suoi genitori; - Fornire condizioni di illuminazione e temperatura ottimali; - Fornire condizioni di illuminazione e temperatura ottimali; - Fornire una posizione comoda per il medico e il suo protezione personale da possibili infezioni - Fornire una posizione comoda al medico e alla sua protezione individuale da possibili infezioni
CARATTERISTICHE DEL PERIODO NEONATO Periodo neonatale precoce - dura dalla legatura del cordone ombelicale a 7 giorni (168 ore). Questo è il periodo più cruciale per l’adattamento di un bambino. In questo momento appare la respirazione polmonare e la circolazione polmonare inizia a funzionare. Il primo periodo neonatale dura dalla legatura del cordone ombelicale a 7 giorni (168 ore). Questo è il periodo più cruciale per l’adattamento di un bambino. In questo momento appare la respirazione polmonare e la circolazione polmonare inizia a funzionare. Questo periodo è caratterizzato da stati transitori (ittero fisiologico, crisi sessuale, infarto urico, catarro fisiologico della pelle, ecc.). Questo periodo è caratterizzato da stati transitori (ittero fisiologico, crisi sessuale, infarto urico, catarro fisiologico della pelle, ecc.). Le malattie nei neonati possono verificarsi a causa di disturbi nello sviluppo intrauterino. Le malattie nei neonati possono verificarsi a causa di disturbi nello sviluppo intrauterino. Durante questo periodo, anomalie dello sviluppo, fetopatia, malattie ereditarie, malattia emolitica, asfissia, trauma alla nascita, aspirazione, infezione del bambino. Durante questo periodo vengono identificate anomalie dello sviluppo, fetopatia, malattie ereditarie, malattia emolitica, asfissia, lesioni alla nascita, aspirazione e infezione del bambino. Il primo giorno di vita ci sono malattie purulento-settiche, lesioni batteriche dell'intestino e delle vie respiratorie. Nel primo giorno di vita si verificano malattie settiche purulente, lesioni batteriche dell'intestino e delle vie respiratorie. Nel primo periodo neonatale devono essere garantite condizioni asettiche ottimali per proteggere il bambino dalle infezioni regime di temperatura. Nel primo periodo neonatale devono essere garantite condizioni asettiche per proteggere il bambino dalle infezioni e condizioni di temperatura ottimali.

Periodo neonatale tardivo (dura da 8 a 28 giorni di vita). Durante questo periodo, il neonato è a casa. (dura dagli 8 ai 28 giorni di vita). Durante questo periodo, il neonato è a casa. Particolare attenzione viene prestata all'alimentazione del bambino, alla natura dell'allattamento della madre e al monitoraggio del peso del bambino. Particolare attenzione viene prestata all'alimentazione del bambino, alla natura dell'allattamento della madre e al monitoraggio del peso del bambino. I criteri più importanti per il benessere di un bambino sono la dinamica del peso corporeo e lo stato di sviluppo neuropsichico. I criteri più importanti per il benessere di un bambino sono la dinamica del peso corporeo e lo stato di sviluppo neuropsichico. Durante questo periodo, si sviluppano intensamente gli analizzatori e il coordinamento dei movimenti, riflessi condizionati, nasce il contatto emotivo e tattile con la madre. Durante questo periodo, gli analizzatori e la coordinazione dei movimenti si sviluppano intensamente, compaiono riflessi condizionati e sorge il contatto emotivo e tattile con la madre.
PERIODO INFANTILE (dura da 29 giorni di vita a 1 anno). (dura da 29 giorni di vita a 1 anno). Durante questo periodo, l'adattamento del bambino è completato, la madre allatta il bambino, un'intensa attività fisica, neuropsichico, motore e sviluppo intellettuale bambino. Durante questo periodo, l’adattamento del bambino è completato, la madre allatta il bambino e avviene un intenso sviluppo fisico, neuropsichico, motorio e intellettuale del bambino. Sorgono problemi con la nutrizione razionale, l'introduzione di correzioni tempestive e l'alimentazione complementare. Sorgono problemi con la nutrizione razionale, l'introduzione di correzioni tempestive e l'alimentazione complementare. Immaturità funzionale apparato digerente porta a frequenti malattie intestinali di varie eziologie. Compaiono disturbi metabolici, rachitismo e anemia si verificano nei bambini. L'immaturità funzionale dell'apparato digerente porta a frequenti malattie intestinali di varie eziologie. Compaiono disturbi metabolici, rachitismo e anemia si verificano nei bambini. Sullo sfondo delle caratteristiche anatomiche e fisiologiche del sistema respiratorio, nei neonati si verificano spesso bronchiolite e polmonite. Sullo sfondo delle caratteristiche anatomiche e fisiologiche del sistema respiratorio, nei neonati si verificano spesso bronchiolite e polmonite. Durante questo periodo di età vengono utilizzati vari mezzi e metodi di indurimento (massaggio, ginnastica, procedure idriche). Durante questo periodo di età vengono utilizzati vari mezzi e metodi di indurimento (massaggio, ginnastica, procedure idriche). IN infanzia si effettuano vaccinazioni preventive. Le vaccinazioni preventive vengono effettuate durante l'infanzia.

Il principale metodo di prevenzione in pediatria è la visita medica di bambini sani. Nel 1997, i pediatri visitavano i bambini dalla nascita ai 15 anni di età, e ora fino ai 18 anni di età. Nel 1997, i pediatri visitavano i bambini dalla nascita ai 15 anni di età, e ora fino ai 18 anni di età. Durante l'esame clinico viene effettuata una valutazione sanitaria completa per determinare il gruppo sanitario. Durante l'esame clinico viene effettuata una valutazione sanitaria completa per determinare il gruppo sanitario. Di conseguenza, il volume e la natura della salute e misure terapeutiche bambini con una certa patologia o una tendenza ad essa. Di conseguenza, vengono determinati il volume e la natura delle misure terapeutiche e di miglioramento della salute per i bambini con una determinata patologia o una tendenza ad essa. IN condizioni moderne L'esame clinico è la principale forma di lavoro delle cliniche pediatriche. Nelle condizioni moderne, la visita medica è la principale forma di lavoro delle cliniche pediatriche. L'esame clinico viene effettuato sia in base all'età che in base alle malattie che ha il bambino. L'esame clinico viene effettuato sia in base all'età che in base alle malattie che ha il bambino.
Sono soggetti all'osservazione ambulatoriale del pediatra locale i seguenti contingenti della popolazione infantile: - Tutti i bambini nel periodo neonatale; - Tutti i bambini nel periodo neonatale; - Bambini 1 anno di vita; - Bambini 1 anno di vita; - Bambini provenienti da gruppi a rischio; - Bambini provenienti da gruppi a rischio; - Bambini di età superiore a 1 anno che non frequentano il nido istituzioni prescolari; - Bambini di età superiore a 1 anno che non frequentano gli istituti prescolari; - Bambini con malattie croniche - Bambini con malattie croniche

Esame clinico dei bambini di 1 anno di età Il compito degli esami preventivi dei bambini di 1 anno di età è organizzare un regime appropriato e un'alimentazione razionale - prevenzione del rachitismo, dell'anemia, malattie infettive, individuazione e trattamento delle patologie congenite. Il compito degli esami preventivi dei bambini di 1 anno di età è organizzare un regime appropriato e un'alimentazione razionale - prevenzione del rachitismo, dell'anemia, delle malattie infettive, identificazione e trattamento delle patologie congenite. Nel primo anno di vita, un bambino sano dovrebbe essere esaminato da un pediatra 14 volte, anche in clinica - 12 volte con ispezione obbligatoria ortopedico, oculista, neurologo e altri specialisti. Nel primo anno di vita, un bambino sano dovrebbe essere esaminato da un pediatra 14 volte, anche in clinica - 12 volte con un esame obbligatorio da parte di un ortopedico, un oculista, un neurologo e altri specialisti. L'infermiera distrettuale visita il bambino a casa una volta al mese. Il monitoraggio medico dello sviluppo del bambino viene effettuato tenendo conto delle caratteristiche individuali periodi diversi 1 anno di vita. L'infermiera distrettuale visita il bambino a casa una volta al mese. Il monitoraggio medico dello sviluppo del bambino viene effettuato tenendo conto delle caratteristiche individuali in diversi periodi di 1 anno di vita. Per i bambini dei primi 3 mesi è importante: dimissione dall'ospedale di maternità, adattamento alle nuove condizioni di vita, inizio delle prime passeggiate, prevenzione del rachitismo, prevenzione e trattamento dell'ipogalassia, organizzazione dell'alimentazione razionale, prevenzione della malnutrizione. Per i bambini dei primi 3 mesi è importante: dimissione dall'ospedale di maternità, adattamento alle nuove condizioni di vita, inizio delle prime passeggiate, prevenzione del rachitismo, prevenzione e trattamento dell'ipogalassia, organizzazione dell'alimentazione razionale, prevenzione della malnutrizione.
Visita medica dei bambini di 1 anno di età da 3 a 6 mesi Attenzione speciale per le vaccinazioni preventive, l'introduzione della correzione nutrizionale e dell'alimentazione complementare. Dai 3 ai 6 mesi particolare attenzione è posta alle vaccinazioni preventive, all'introduzione della correzione nutrizionale e all'alimentazione complementare. All'età di 6-9 mesi è necessario prevenire infezioni del tratto respiratorio, malattie intestinali e lesioni. All'età di 6-9 mesi è necessario prevenire infezioni del tratto respiratorio, malattie intestinali e lesioni. Il periodo dai 9 ai 12 mesi coincide con lo svezzamento, l'ampliamento della dieta e la vaccinazione. Il periodo dai 9 ai 12 mesi coincide con lo svezzamento, l'ampliamento della dieta e la vaccinazione. Il pediatra locale registra le sue osservazioni sul bambino nelle epicrisi fase per fase (3, 6 e 9 mesi). Alla fine di 1 anno dopo un esame clinico, misurazioni antropometriche, test di laboratorio (analisi generale del sangue e delle urine), analisi vaccinazioni preventive e malattie sofferte nel corso dell'anno, redige un'epicrisi con valutazione dello sviluppo fisico, neuropsichico e un piano ulteriore osservazione e la salute del bambino nel periodo successivo. Il pediatra locale registra le sue osservazioni sul bambino nelle epicrisi fase per fase (3, 6 e 9 mesi). Al termine di 1 anno, dopo visita clinica, misurazioni antropometriche, esami di laboratorio (esami generali del sangue e delle urine), analisi delle vaccinazioni preventive e delle malattie pregresse durante l'anno, viene redatta un'epicrisi con valutazione dello sviluppo fisico, neuropsichico e un piano per l'ulteriore osservazione e miglioramento del bambino nel periodo successivo.
L'esame clinico della popolazione infantile comprende le seguenti attività: 1) esami medici regolari con un volume specificato di laboratorio e studi strumentali; 1) visite mediche regolari con un volume stabilito di studi di laboratorio e strumentali; 2) determinazione e valutazione dello stato di salute al fine di identificare i bambini con fattori di rischio; 2) determinazione e valutazione dello stato di salute al fine di identificare i bambini con fattori di rischio; 3) esame aggiuntivo dei bambini malati che ne hanno bisogno, utilizzando tutto metodi moderni diagnostica; 3) esame aggiuntivo dei bambini malati che ne hanno bisogno, utilizzando tutti i moderni metodi diagnostici; 4) rilevamento di malattie su fasi iniziali seguito da una serie di misure mediche e sanitarie necessarie e da un monitoraggio dinamico della salute dei bambini. 4) identificazione delle malattie nelle fasi iniziali, seguita da una serie di misure terapeutiche e sanitarie necessarie e monitoraggio dinamico dello stato di salute dei bambini.

Il pediatra locale è responsabile dell'esecuzione di tutte le fasi della visita medica della popolazione infantile della sua zona e ne controlla l'attuazione. Un'infermiera scapolo lo aiuta in questo compito. Il pediatra locale è responsabile dell'esecuzione di tutte le fasi della visita medica della popolazione infantile della sua zona e ne controlla l'attuazione. Un'infermiera scapolo lo aiuta in questo compito. Per ogni bambino sottoposto a osservazione dispensatoria viene creata una “Scheda di controllo osservazione dispensaria” (modulo 030/a). Per ogni bambino sottoposto a osservazione dispensatoria viene creata una “Scheda di controllo osservazione dispensaria” (modulo 030/a). Oltre a svolgere funzioni di segnalazione (monitoraggio delle visite ai dispensari), questa scheda riflette anche i dati sullo stato di salute dei bambini di diverse fasce di età. Oltre a svolgere funzioni di segnalazione (monitoraggio delle visite ai dispensari), questa scheda riflette anche i dati sullo stato di salute dei bambini di diverse fasce di età. Questi dati aiutano il medico nell'effettuare l'osservazione clinica, nel rispettare le scadenze dell'esame e nelle misure medico-sanitarie urgenti. Questi dati aiutano il medico nell'effettuare l'osservazione clinica, nel rispettare le scadenze dell'esame e nelle misure medico-sanitarie urgenti. La carta di controllo dovrebbe essere, innanzitutto, un documento operativo nell’attività del medico. La carta di controllo dovrebbe essere, innanzitutto, un documento operativo nell’attività del medico.






























































Descrizione della presentazione: Valutazione completa dello stato di salute dei bambini. Gruppi sanitari. Nazionale sulle diapositive
Valutazione completa dello stato di salute dei bambini. Gruppi sanitari. Calendario nazionale delle vaccinazioni preventive e vaccinazioni secondo le indicazioni epidemiologiche Abramova Elena Vitalievna, Ph.D. , assistente presso il Dipartimento di Malattie Infantili, Facoltà di Pediatria
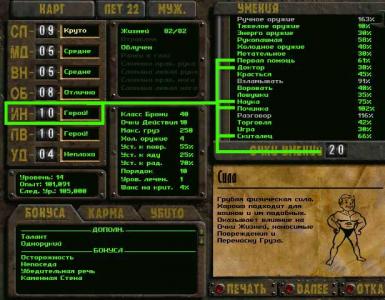
CRITERI PER LA VALUTAZIONE COMPLETA DELLA SALUTE DEL MINORE 1. Storia (genealogica, biologica, sociale). 2. Valutazione dello sviluppo fisico. 3. Valutazione dello sviluppo neuropsichico. 4. Stato funzionale di organi e sistemi. 5. Resistenza del corpo. 6. Presenza di patologia cronica o congenita.
Storia genealogica Raccolta di alberi genealogici, ovvero tracciabilità di una caratteristica o di una malattia in una famiglia, indicandone il tipo legami familiari tra i membri di un albero genealogico. Viene considerata la "famiglia nucleare": tre generazioni. Per lo screening della valutazione quantitativa del peso della storia genealogica, viene utilizzato un indicatore chiamato “indice del peso della storia ereditaria”. È determinato dalla formula: Il numero totale di malattie in tutti i parenti affetti da malattie, escluso il probando J da. = ________________________ Numero totale di parenti affetti dalla malattia, escluso il probando 0 – 0,2 – bassa gravità, 0,3 – 0,5 – gravità moderata, 0,6 – 0,8 – gravità grave, 0,9 e oltre – gravità elevata, Bambini con indice di carico superiore a 0,7 sono a rischio di predisposizione a determinate malattie.
Anamnesi biologica Include informazioni sullo sviluppo del bambino in vari periodi di ontogenesi: 1. Periodo prenatale: separatamente sul corso della prima e della seconda metà della gravidanza. 2. Periodo intranatale e primo periodo neonatale (prima settimana di vita): decorso del travaglio, punteggio di Apgar, diagnosi alla dimissione dall'ospedale di maternità, tempi dell'allattamento al seno, vaccinazione contro l'epatite e il BCG, momento della separazione del cordone ombelicale, condizione della madre e bambino alla dimissione dall'ospedale di maternità. 3. Periodo neonatale tardivo: manifestazioni di trauma natale, asfissia, prematurità, cefalea di tipo tensivo, passaggio precoce all'alimentazione artificiale, malattie acute infettive e non infettive, condizioni borderline e loro durata. . 4. Periodo postnatale dello sviluppo infantile: presenza di ripetute infezioni virali respiratorie acute, rachitismo, anemia, ipo e paratrofia, diatesi.
Anamnesi sociale La completezza della famiglia, l'età dei genitori, l'istruzione e la professione, le condizioni di vita e il microclima psicologico in famiglia, compreso l'atteggiamento nei confronti del bambino, la presenza di cattive abitudini, la sicurezza materiale e le condizioni sanitarie e igieniche per allevare il bambino . I primi fattori di rischio vengono identificati dall'infermiera durante le cure prenatali. Dopo di che, se necessario, viene effettuata l'assistenza medica prenatale, sulla base della quale viene formulata una prognosi per la nascita di un bambino con una grave patologia. La questione dell'interruzione della gravidanza viene decisa solo collettivamente. Valutazione dell'anamnesi - gravata o non gravata, tra “parentesi” si può indicare “minaccia di sviluppo...”.
VALUTAZIONE DELLO SVILUPPO FISICO Per la valutazione vengono utilizzati parametri antropometrici di base: peso, altezza, circonferenza della testa e circonferenza del torace. Nella nostra regione per la valutazione vengono utilizzate le tabelle centilistiche. Il somatotipo è determinato da tre indicatori (peso, altezza, circonferenza toracica): sviluppo iposomatico - la somma dei corridoi fino a 10; normosomatotipo – da 11 a 15; ipersomatotipo - più di 15. Armonia dello sviluppo fisico - secondo la differenza tra i corridoi massimo e minimo: 0 -1 - armonioso; 2 – disarmonico; più di 2 – nettamente disarmonico.
VALUTAZIONE DELLO SVILUPPO FISICO Se c'è disarmonia, ipo o ipersomatotipo a causa di una diminuzione o aumento di peso, è necessario calcolare il peso corretto. Di conseguenza, nella conclusione indicare malnutrizione o paratrofia. Gruppo sanitario II. La circonferenza della testa viene determinata tenendo conto dei centili: microcefalia - 1o-2o corridoio, macrocefalia - 6o-7o corridoio. Ma se tutti gli indicatori si trovano nei corridoi di 1-2 o 6-7 m, lo sviluppo è armonioso e queste formulazioni non sono incluse nella conclusione.
VALUTAZIONE DELLO SVILUPPO NEUROPCHICO La valutazione dello sviluppo neuropsichiatrico dovrebbe essere completa: vengono valutati i parametri comportamentali e gli indicatori di sviluppo legati all'età. A. Parametri comportamentali: sonno appetito veglia, comprese le emozioni, umore gioco attività contatti con altri caratteristiche comportamentali individuali, ad esempio aggressività
VALUTAZIONE DELLO SVILUPPO NEUROPICHICO B. Indicatori di età delle capacità di sviluppo: Az - analizzatore visivo Ac - analizzatore uditivo E - emozioni Ra - linguaggio attivo Rp - comprensione del linguaggio N - abilità Prima - movimenti generali Dr - movimenti delle mani
Valutazione dello sviluppo neuropsichico Fino a 3 anni di età, il NPD viene valutato in 5 gruppi: 1° - I bambini si sviluppano in base all'età o in anticipo: tutti i parametri sono avanzati di 1 periodo di epicrisi - sviluppo accelerato; tutti i parametri sono avanzati di 2 o più periodi di epicrisi - sviluppo elevato se l'anticipo è per periodi diversi - sviluppo disarmonico con anticipo. 2° – Ritardo di un numero di indicatori di 1 periodo di epicrisi (3 gradi di ritardo). Viene evidenziato il concetto di "sviluppo non armonico" - alcuni indicatori sono al di sotto, alcuni indicatori sono al di sopra della norma per 1 periodo di epicrisi - il grado di ritardo in carcere in questo caso non è indicato. 3° - Ritardo di un numero di indicatori di 2 periodi di epicrisi (3 gradi di ritardo). Viene evidenziato il concetto di "sviluppo disarmonico": alcuni indicatori sono al di sotto della norma per 1-2 periodi di epicrisi, alcuni indicatori sono al di sopra della norma e alcuni possono corrispondere alla norma. 4° - Ritardo di un numero di indicatori di 3 periodi di epicrisi (3 gradi di ritardo). Viene evidenziato il concetto di "sviluppo disarmonico": alcuni indicatori sono al di sotto della norma di 1-2 periodi di epicrisi, alcuni sono al di sotto della norma di 3 periodi di epicrisi, alcuni indicatori possono corrispondere alla norma.
Valutazione dello sviluppo neuropsichico 5 - Ritardo di un numero di indicatori di 4-5 periodi di epicrisi (3 gradi di ritardo). Viene evidenziato il concetto di "sviluppo disarmonico": alcuni indicatori sono al di sotto della norma di 1-3 periodi di epicrisi, altri - di 4-5 periodi di epicrisi, alcuni indicatori possono corrispondere alla norma. Vengono identificati i gradi di ritardo: 1-2 indicatori restano indietro di 1-2 periodi di epicrisi - 1o grado; 3-4 indicatori restano indietro di 1-2 periodi di epicrisi - 2o grado; 5 o più indicatori sono indietro di 1-2 periodi di epicrisi - 3° grado; Il gruppo CPD viene valutato in base all'indicatore peggiore. Il 4° e il 5° gruppo della NPR si riferiscono agli stati borderline. Questi bambini necessitano di esame e consultazione con un neurologo, psichiatra o psicologo.
Resistenza Un insieme di fattori non specifici geneticamente determinati meccanismi di difesa, causando l'immunità alle infezioni. Il grado di resistenza viene valutato dalla frequenza delle malattie acute subite dal bambino nel corso dell'anno: nel 1° anno di vita - non più di 4 malattie acute da 2 a 3 anni - non più di 6 malattie acute in 4 anni - no più di 5 malattie acute all'anno da 5 a 6 anni - non più di 4 malattie acute; oltre 6-7 anni (scolari) - non più di 3 malattie acute all'anno.
Resistenza Nel caso in cui l'osservazione fosse più breve, la resistenza viene valutata utilizzando l'indice di malattia acuta (J oz), che si calcola con la formula: Numero di malattie acute subite dal bambino J oz = _____________________ Numero di mesi di osservazione Sono quattro gradi di valutazione: Alto - 0,32 (frequenza di malattie acute 0-3 volte l'anno) Ridotto – 0,33 – 0,49 (frequenza di malattie acute 4-5 volte l'anno) Basso – 0,5 – 0,6 (frequenza di malattie acute 6-7 volte all’anno) Molto basso – 0,67 o superiore (frequenza di malattie acute 8 o più volte all’anno) Un bambino è considerato frequentemente malato se soffre di 4 o più malattie acute durante l’anno o ha un indice di malattia acuta pari o superiore a 0,33 .
Lo stato funzionale degli organi e dei sistemi viene valutato sulla base di reclami, dati oggettivi di esami, risultati paraclinici e metodi di ricerca funzionale.
UNA VALUTAZIONE COMPLETA DELLO STATO DI SALUTE DEI BAMBINI DI COZZR viene effettuata nei periodi di epicrisi: nel primo anno di vita - mensilmente nel 2° anno - trimestralmente nel 3° - 4° anno - ogni 6 mesi da 4 anni - annualmente Il metodo principale permette di ottenere le caratteristiche in base alle quali viene somministrato KOSZR è una visita medica preventiva. Il CPHR con la formalizzazione del risultato sotto forma di assegnazione a uno dei “gruppi sanitari” viene dato tenendo conto obbligatoriamente di tutti i criteri elencati.
Istruzioni per una valutazione completa dello stato di salute dei bambini (Ordinanza del Ministero della Salute della Federazione Russa n. 621 del 30 dicembre 2003) Il sistema di valutazione globale dello stato di salute del bambino (CHSHR) si basa su quattro criteri fondamentali : 1. La presenza o l'assenza di disturbi funzionali e/o malattie croniche (tenendo conto della variante clinica e della fase del decorso processo patologico). 2. Livello dello stato funzionale dei principali sistemi del corpo. 3. Il grado di resistenza del corpo agli eventi avversi influenze esterne. 4. Il livello di sviluppo raggiunto e la sua armonia.
I GRUPPO DELLA SALUTE - BAMBINI SANI Segni di salute Indicazioni per l'assegnazione al gruppo in base ai segni di salute Caratteristiche dell'ontogenesi (genealogica, biologica, storia sociale) Senza fattori di rischio Livello di sviluppo fisico Corrisponde all'età, senza deviazioni Livello di sviluppo neuropsichico Senza deviazioni Resistenza dell'organismo Resistenza elevata (non si ammala o, più raramente, facilmente) Stato funzionale dell'organismo Nessuna anomalia Patologia cronica o congenita Assente
GRUPPO SALUTE I – BAMBINI SANI bambini sani con sviluppo fisico e neuropsichico normale, senza difetti anatomici, anomalie funzionali e morfofunzionali
I I GRUPPO SANITARIO - BAMBINI SANI A RISCHIO DI PATOLOGIA Segni di salute Indicazioni per l'assegnazione al gruppo in base ai segni di salute Caratteristiche dell'ontogenesi (genealogica, biologica, storia sociale) Con o senza fattori di rischio Livello di sviluppo fisico Corrisponde all'età, senza deviazioni, o con deficit, sovrappeso di 1°-2° grado Livello di sviluppo neuropsichico Senza deviazioni o ritardi iniziali Resistenza del corpo Resistenza elevata o ridotta Stato funzionale del corpo Senza deviazioni o con loro presenza Patologia cronica o congenita Assente
I I GRUPPO SANITARIO – BAMBINI SANI A RISCHIO DI PATOLOGIA Bambini che non presentano malattie croniche, ma presentano alcuni disturbi funzionali e morfofunzionali, convalescenti, soprattutto quelli che hanno sofferto di malattie infettive gravi e moderate; bambini con ritardo generale nello sviluppo fisico senza patologie endocrine (bassa statura, ritardo nel livello di sviluppo biologico), bambini con sottopeso (peso inferiore a M-1 sigma) o sovrappeso (peso superiore a M+2 sigma), bambini spesso e /o coloro che soffrono da tempo di patologie respiratorie acute; bambini con disabilità fisiche, conseguenze di infortuni o operazioni, pur mantenendo le funzioni corrispondenti
I I I GRUPPO SANITARIO – BAMBINI CON MALATTIE CRONICHE IN FASE DI COMPENSAZIONE Segni di salute Indicazioni per l'assegnazione al gruppo in base ai segni di salute Caratteristiche dell'ontogenesi (genealogica, biologica, storia sociale) Senza o senza fattori di rischio Livello di sviluppo fisico Corrisponde all'età, senza deviazioni, o con deficit, sovrappeso di 1°-2° grado Livello di sviluppo neuropsichico Senza deviazioni o con ritardo Resistenza del corpo Resistenza elevata o ridotta Stato funzionale del corpo Senza deviazioni o con loro presenza Patologia cronica o congenita Sì
I I I GRUPPO SANITARIO – BAMBINI CON MALATTIE CRONICHE IN FASE DI COMPENSAZIONE bambini affetti da malattie croniche in fase di remissione clinica, con rare riacutizzazioni, con capacità funzionali conservate o compensate, in assenza di complicanze della malattia di base; bambini con disabilità fisiche, conseguenze di infortuni e operazioni, soggetti a risarcimento per le funzioni corrispondenti, il grado di risarcimento non dovrebbe limitare la possibilità.
GRUPPO DI SALUTE IV – BAMBINI CON MALATTIE CRONICHE NELLO STADIO DI SUBCOMPENSAZIONE Segni di salute Indicazioni per l'assegnazione al gruppo in base ai segni di salute Caratteristiche dell'ontogenesi (genealogica, biologica, storia sociale) Con o senza fattori di rischio Livello di sviluppo fisico Corrispondente all'età , senza deviazioni, o con deficit, eccesso ponderale di 1°-2° grado Livello di sviluppo neuropsichico Senza deviazioni o con ritardo Resistenza del corpo Resistenza ridotta Stato funzionale dell'Organismo Presenza di deviazioni funzionali Patologia cronica o congenita Disponibile
GRUPPO SANITARIO IV - BAMBINI CON MALATTIE CRONICHE NELLA FASE DI SUBCOMPENSAZIONE - bambini affetti da malattie croniche nella fase attiva e nella fase di remissione clinica instabile con frequenti riacutizzazioni, con capacità funzionali preservate o compensate o compensazione incompleta delle capacità funzionali; con malattie croniche in remissione, ma con funzionalità limitata, sono possibili complicanze della malattia di base, la malattia di base richiede una terapia di mantenimento; bambini con disabilità fisiche, conseguenze di infortuni e operazioni con compensazione incompleta delle funzioni corrispondenti, che, in una certa misura, limita la capacità del bambino di studiare o lavorare
GRUPPO SANITARIO V – BAMBINI CON MALATTIE CRONICHE NELLO STADIO DI SCOMPENSAZIONE Segni di salute Indicazioni per l'assegnazione al gruppo in base ai segni di salute Caratteristiche dell'ontogenesi (genealogica, biologica, storia sociale) Con fattori di rischio Livello di sviluppo fisico Con deviazioni Livello di neuropsichico sviluppo Senza deviazioni o con ritardo dello sviluppo Resistenza dell'organismo Ridotta resistenza Stato funzionale dell'organismo Presenza di anomalie funzionali Patologia cronica o congenita Disponibile
GRUPPO SANITARIO V – BAMBINI CON MALATTIE CRONICHE NELLO STADIO DI SCOMPENSAZIONE bambini affetti da gravi malattie croniche, con rare remissioni cliniche, con frequenti riacutizzazioni, decorso continuamente recidivante, con grave scompenso delle capacità funzionali del corpo, presenza di complicanze del malattia di base, che richiede una terapia costante; bambini disabili; bambini con disabilità fisiche, conseguenze di infortuni e operazioni con pronunciata compromissione della compensazione delle funzioni rilevanti e limitazioni significative nella capacità di studiare o lavorare.
VALUTAZIONE COMPLETA DELLO STATO DI SALUTE DEL MINORE La classificazione di un bambino o adolescente malato nei gruppi di salute II, IV o V viene effettuata da un medico, tenendo conto di tutti i criteri e i segni indicati. Un medico specialista, sulla base dell'analisi dei dati contenuti nella storia dello sviluppo del bambino, della cartella clinica del bambino per le istituzioni educative, dei risultati del proprio esame, nonché degli studi strumentali e di laboratorio, effettua (nella sua specialità) un quadro completo diagnosi clinica che indica la malattia di base (disturbo funzionale), il suo stadio, la variante del decorso, il grado di conservazione delle funzioni, la presenza di complicanze, malattie concomitanti o la conclusione “sano”. Una valutazione completa dello stato di salute del bambino basata sulle conclusioni degli specialisti e sui risultati del proprio esame viene fornita da un pediatra che dirige il lavoro dell'équipe medica che conduce un esame preventivo.
VALUTAZIONE COMPLETA DELLO STATO DI SALUTE DEI MINORI Appendice n. 2 APPROVATO con Ordinanza del Ministero della Salute della Russia del 30 dicembre 2003 ALGORITMO N 621 PER DETERMINARE I GRUPPI DI SALUTE NEI BAMBINI DAI 3 AI 17 ANNI COMPRESI (BASATO SUI RISULTATI DELLA PREVENZIONE ESAMI MEDICI SKH) Classi, gruppi di malattie, forme nosologiche individuali Codice secondo ICD-10 Gruppi sanitari Note 1 2 3 4 Difetti cardiaci degli organi circolatori: acquisiti congeniti Q 20 -Q 28 I 34 -I 38 I 05 -I 09 III, IV, V A seconda del compenso (grado di insufficienza circolatoria) - in assenza di insufficienza circolatoria - III; - in caso di insufficienza circolatoria, 1 cucchiaio. - IV; - in caso di insufficienza circolatoria a st. più di 1 - V.
VALUTAZIONE COMPLETA DELLO STATO DI SALUTE DEI BAMBINI Per bambini con malattie o disturbi funzionali sospettati per la prima volta al momento dell'esame, nonché con sospetto di una natura modificata del decorso della malattia, livello di funzionalità, comparsa di complicanze , ecc., sulla base dei risultati di una visita medica preventiva, non viene fornita una valutazione completa del loro stato di salute. In questi casi, è necessario effettuare il pieno esame diagnostico. Dopo aver ricevuto i risultati dell'esame, viene fatta una diagnosi aggiornata e viene fornita una valutazione completa dello stato di salute.
VALUTAZIONE COMPLETA DELLA SALUTE DEI BAMBINI Tutti i bambini, indipendentemente dal gruppo sanitario a cui sono assegnati, vengono sottoposti ad un esame di screening annuale, i cui risultati determinano la necessità di ulteriori esami pediatrici. I bambini assegnati al gruppo sanitario I vengono sottoposti integralmente alle visite mediche preventive entro i termini stabiliti dagli attuali documenti normativi e metodologici. Il monitoraggio dello stato di salute dei bambini classificati nel gruppo sanitario II viene effettuato durante le visite mediche preventive e annualmente da parte di un pediatra. Bambini assegnati a Gruppi III-V salute, sottoporsi a visite mediche preventive in periodi di età adeguati. Inoltre, il monitoraggio del loro stato di salute e la valutazione dell'efficacia delle misure terapeutiche e riabilitative vengono effettuati sulla base dei risultati dell'osservazione del dispensario.
IMMUNOPROFILASSI La parte più importante del lavoro del pediatra è l'esecuzione delle vaccinazioni preventive. Il compito principale dell'immunoprofilassi non è solo la creazione dell'immunità immunitaria, ma la formazione dell'immunità collettiva contro determinate infezioni, ovvero garantire un elevato livello immunitario.
L'immunità di gregge si verifica in una popolazione quando un numero sufficiente di individui è immunizzato verso una particolare malattia, il che rende possibile bloccare o prevenire la trasmissione di un'infezione a persone che non hanno l'immunità ad essa. è obbligatorio: Vaccino efficace ben tollerato Ampia copertura vaccinale
CARATTERISTICHE IMMUNOLOGICHE DEL BAMBINO La capacità di sintetizzare Ig e le risposte immunitarie cellulari si formano su fasi iniziali sviluppo intrauterino del feto. Forme neonate immunità cellulare. Nei primi mesi di vita, in risposta all'arrivo degli antigeni, vengono prodotte le Ig M e G. La mancanza di anticorpi propri è compensata dalle Ig G materne ricevute attraverso la placenta nell'ultimo trimestre di gravidanza. L'Ig G penetra bene attraverso la placenta contro il morbillo, la difterite, la rosolia, la pertosse debolmente anti-pertosse, l'Ig M non viene trasmessa ai batteri gram-negativi. Gli anticorpi contro i virus ottenuti passivamente possono interferire con la sintesi attiva degli anticorpi durante la vaccinazione con virus vivi vaccini virali Pertanto, la vaccinazione con loro viene effettuata all'età di più di un anno (morbillo, parotite). La poliomielite viene somministrata per via orale e non viene inibita dalle Ig del sangue, quindi viene utilizzata a partire dai 3 mesi di età. Il latte materno contiene Ig A, non viene assorbito nel tratto gastrointestinale, ma determina la protezione delle mucose del rinofaringe e dell'intestino.
Motivazione del rifiuto dei genitori di vaccinarsi Non c'è rischio di contagio, non ci sono quasi infezioni e non sono molto pericolose Paura del danno delle vaccinazioni ( complicanze post-vaccinazione) Sfiducia nei confronti della medicina tradizionale e del “grande business” Esistono altre modalità di protezione Opinioni ideologiche (la vaccinazione è “innaturale”, resistenza all’invasione della società sulla propria autonomia) e religiose
Aspetti legali dell'immunoprofilassi. Lo Stato offre a tutti i cittadini l'opportunità di ricevere gratuitamente tutte le vaccinazioni e le informazioni su di esse. In caso di complicazioni - gratis cure mediche. La vaccinazione viene effettuata solo con il consenso della persona vaccinata o del suo tutore. Ogni cittadino ha il diritto di rifiutare la vaccinazione per sé o per il proprio figlio (ad eccezione delle vaccinazioni per indicazioni epidemiologiche in casi particolari). infezioni pericolose). Lo deve verbalizzare per iscritto alla presenza di almeno due professionisti sanitari, che firmano anche il documento di rifiuto. Le persone non vaccinate in caso di situazione epidemiologica non sono ammesse nelle scuole, negli istituti tecnici, negli asili nido, ecc. In caso di malattia che corrisponde al fallimento dell'infezione, i giorni di inabilità al lavoro non vengono retribuiti. Il produttore è ritenuto responsabile della produzione di vaccini di bassa qualità. Operatori sanitari sono responsabili della correttezza delle controindicazioni, della copertura vaccinale, della tecnica di somministrazione, della diagnosi tempestiva delle reazioni e delle complicanze post-vaccinazione.
“Gruppi a rischio” per la possibilità di sviluppare complicanze post-vaccinazione Se nell’anamnesi del bambino sono presenti fattori aggravanti, allora questi dovrebbe essere classificato come “gruppo a rischio” per la possibilità di sviluppare complicanze post-vaccinazione. Gruppo 1 – bambini con danno al sistema nervoso centrale sospetto o esistente: con probabile lesione perinatale Sistema nervoso centrale. Fattori determinanti: gestosi della gravidanza, malattia e trattamento della madre durante la gravidanza, cure ostetriche, incompatibilità del sangue di gruppo o Rh, nascita di un bambino di peso inferiore a 2,5 kg e superiore a 4 kg, gemelli, ritardo del primo pianto e la sua natura, scarsa suzione, letargia, cianosi della pelle del neonato. Con PP diagnosticata del sistema nervoso centrale – malattie organiche del sistema nervoso centrale, paralisi cerebrale. Avendo sofferto varie forme di neuroinfezioni. Avere una storia di attacchi convulsivi di vario tipo, svenimenti.
“Gruppi a rischio” per la possibilità di sviluppare complicanze post-vaccinazione Gruppo 2 – bambini con una storia di reazioni allergiche e malattie (eruzioni allergiche, edema di Quincke, allergosi respiratoria). La storia familiare deve essere presa in considerazione. Gruppo 3 – bambini che spesso soffrono di infezioni del tratto respiratorio, presentano febbricola a lungo termine, aumento di peso insufficiente, alterazioni patologiche transitorie nelle urine e hanno ricevuto immunosoppressione. Gruppo 4 – bambini con reazioni patologiche locali e generali alle vaccinazioni e una storia di complicanze post-vaccinazione.
CONTROINDICAZIONI ALLA VACCINAZIONE Temporanee: la vaccinazione è rinviata fino alla guarigione da malattie acute (2 settimane) e da esacerbazioni di malattie croniche (1 mese o più). Tuttavia, in base alle indicazioni epidemiologiche e ad altre tipologie di necessità (rifugiati, incertezza sulla possibilità di vaccinare un bambino dopo la fine della malattia), si effettuano vaccinazioni anche per patologie non gravi come infezioni respiratorie acute, CINE at up a 38.0 Speciale (privato): Destinato ai bambini che hanno avuto in precedenza pertosse, morbillo, parotite, tularemia, ecc.
False controindicazioni alle vaccinazioni preventive Condizioni Dall'anamnesi del PP SNC Condizioni neurologiche stabili Timomegalia Malattie allergiche Malformazioni congenite Disbiosi intestinale Uso di antibiotici Terapia corticosteroidea locale Terapia di mantenimento Prematurità Sepsi Malattia delle membrane ialine Malattia emolitica del neonato Complicanze dopo vaccinazione in famiglia Malattie allergiche in famiglia Epilessia e altre sindromi convulsive in famiglia Morte improvvisa in famiglia
Controindicazioni mediche alle vaccinazioni preventive Controindicazioni del vaccino Tutti i vaccini Reazione grave o complicanza alla dose precedente. Una reazione forte è la presenza di una temperatura corporea superiore a 40,0 0 C, la presenza di edema nel sito di somministrazione del vaccino, iperemia con diametro superiore a 8 cm, reazione di shock anafilattico Tutti i vaccini vivi Stato di immunodeficienza (primario), immunosoppressione, neoplasie maligne, vaccino BCG in gravidanza Il peso del bambino è inferiore a 2000 g. , cicatrice cheloide dopo dose precedente OPV (vaccino antipolio orale) Controindicazioni assolute no DTP Malattie progressive del sistema nervoso centrale, storia di convulsioni afebbrili (sostituzione di DTP con ADS) DTP, DTP-m Nessuna controindicazione assoluta LIV (vaccino vivo contro il morbillo), LPV (vaccino vivo contro la parotite), vaccino contro la rosolia o trivaccino (morbillo, rosolia, parotite) Reazioni gravi agli aminoglicosidi Reazioni allergiche all'albume d'uovo di gallina
“Calendario nazionale delle vaccinazioni preventive e calendario vaccinale secondo indicazioni epidemiche» I tempi e la portata delle vaccinazioni preventive per i bambini sono determinati dall'Ordine del Ministero della Sanità e dello Sviluppo Sociale della Federazione Russa del 30 ottobre 2007 n.
“Calendario nazionale delle vaccinazioni preventive e calendario vaccinale per indicazioni epidemiche” Età Nome delle vaccinazioni Neonati (nelle prime 24 ore di vita) Prima vaccinazione contro Epatite virale B (1), (2), (3) Neonati (3 -7 giorni) Vaccinazione contro la tubercolosi (BCG-M o BCG) (2) 1 mese Seconda vaccinazione contro l'epatite virale B (3) (bambini a rischio) 2 mesi Terza vaccinazione contro l’epatite virale B (3) (bambini a rischio) 3 mesi Prima vaccinazione contro la difterite, pertosse, tetano, poliomielite (5) Seconda vaccinazione contro l’epatite virale B (4) 4, 5 mesi Seconda vaccinazione contro la difterite, pertosse , tetano, poliomielite (5) 6 mesi Terza vaccinazione contro difterite, pertosse, tetano, poliomielite (5) Terza vaccinazione contro l'epatite virale B (4) 12 mesi Vaccinazione contro morbillo, rosolia, parotite Quarta vaccinazione contro l'epatite virale B (3) (bambini appartenenti a gruppi a rischio) 18 mesi Prima rivaccinazione contro difterite, pertosse, tetano, poliomielite 20 mesi Seconda rivaccinazione contro poliomielite 6 anni Rivaccinazione contro morbillo, rosolia, parotite 6-7 anni Seconda rivaccinazione contro difterite, tetano 7 anni Rivaccinazione contro tubercolosi ( BCG)
“Calendario nazionale delle vaccinazioni preventive e calendario vaccinale per indicazioni epidemiche” 14 anni Rivaccinazione contro la tubercolosi (BCG) Terza rivaccinazione contro difterite, tetano Terza rivaccinazione contro poliomielite Adulti dai 18 anni Rivaccinazione contro difterite, tetano - ogni 10 anni dalla data dell'ultimo rivaccinazione Bambini da 1 anno a 17 anni, adulti da 18 a 55 anni, non precedentemente vaccinati Seconda vaccinazione contro l'epatite virale B (1) Bambini da 1 anno a 17 anni, non malati e non vaccinati, vaccinati una volta contro la rosolia; adulti dai 18 ai 25 anni, non malati e non vaccinati, vaccinati una volta contro la rosolia Immunizzazione contro la rosolia Bambini che frequentano gli asili nido; studenti delle classi 1-11; studenti universitari e secondari. professionale istituzioni educative; adulti che lavorano in determinate professioni e posizioni; adulti di età superiore ai 60 anni Vaccinazione antinfluenzale
“Calendario nazionale delle vaccinazioni preventive e calendario vaccinale per indicazioni epidemiche” Bambini che frequentano le scuole dell'infanzia; studenti delle classi 1-11; studenti universitari e secondari. istituti di istruzione professionale; adulti che lavorano in determinate professioni e posizioni; adulti di età superiore a 60 anni Vaccinazione antinfluenzale Adolescenti e adulti di età inferiore a 35 anni che non si sono ammalati e non sono stati vaccinati e non dispongono di informazioni sulle vaccinazioni preventive contro il morbillo; facce di contatto da focolai della malattia che non si sono ammalati e non sono stati vaccinati e non dispongono di informazioni sulle vaccinazioni preventive contro il morbillo - senza limiti di età Immunizzazione contro il morbillo
IMMUNOPROPILASSI La vaccinazione e la rivaccinazione possono essere effettuate sia con metodi domestici che produzione estera. Tutti i vaccini adatti all’età devono essere somministrati contemporaneamente, ma con siringhe diverse e in diverse parti del corpo. Quasi tutti i vaccini del calendario nazionale sono intercambiabili. Reintroduzione i vaccini vivi e inattivati non richiedono l'uso dello stesso farmaco. Vaccini combinati intercambiabile con i monovaccini.
“Calendario nazionale delle vaccinazioni preventive e calendario vaccinale per indicazioni epidemiche” *(1) La vaccinazione contro l'epatite virale B viene effettuata a tutti i neonati nelle prime 24 ore di vita del bambino, compresi i bambini nati da madri sane e i bambini appartenenti a gruppi a rischio, che includono i neonati nati da madri portatrici di HBs. Ag, pazienti con epatite virale B o che hanno avuto l'epatite virale B nel terzo trimestre di gravidanza, che non hanno risultati dei test per i marcatori dell'epatite B, così come quelli classificati come gruppi a rischio: tossicodipendenti, in famiglie in cui sono presenti è un portatore di Hbs. Ag o un paziente con epatite virale acuta B ed epatite virale cronica (di seguito denominati gruppi a rischio). *(2) Viene effettuata la vaccinazione dei neonati contro la tubercolosi Vaccino BCG-M; La vaccinazione dei neonati contro la tubercolosi viene effettuata con il vaccino BCG negli enti costituenti della Federazione Russa con tassi di incidenza superiori a 80 per 100mila abitanti, nonché in presenza di malati di tubercolosi nell'ambiente del neonato. La rivaccinazione contro la tubercolosi viene effettuata ai bambini tubercolina-negativi non infetti da Mycobacterium tuberculosis all'età di 7 e 14 anni.
"Calendario nazionale delle vaccinazioni preventive e calendario delle vaccinazioni per indicazioni epidemiche" Nelle entità costituenti della Federazione Russa con tassi di incidenza della tubercolosi non superiori a 40 per 100mila abitanti, la rivaccinazione contro la tubercolosi a 14 anni viene effettuata per i bambini tubercolina-negativi che hanno non ha ricevuto la vaccinazione all’età di 7 anni. *(3) La vaccinazione contro l'epatite virale B viene effettuata secondo lo schema 0 -1 -2 -12 (prima dose - nelle prime 24 ore di vita, seconda dose - all'età di 1 mese, terza dose - all'età di 1 mese età di 2 mesi, quarta dose - all'età di 12 mesi) per neonati e bambini a rischio. *(4) La vaccinazione contro l'epatite virale B viene effettuata secondo lo schema 0 -3 -6 (1 dose - all'inizio della vaccinazione, 2 dosi - 3 mesi dopo 1 vaccinazione, 3 dosi - 6 mesi dopo l'inizio dell'immunizzazione ) per i neonati e tutti i bambini non appartenenti a gruppi a rischio. *(5) La vaccinazione contro la poliomielite viene effettuata tre volte con vaccino antipolio inattivato (IPV) a tutti i bambini nel primo anno di vita.
“Calendario nazionale delle vaccinazioni preventive e calendario vaccinale per indicazioni epidemiche” L’immunizzazione nell’ambito del Calendario nazionale delle vaccinazioni preventive viene effettuata con vaccini di produzione nazionale ed estera, registrati e approvati per l’uso nella Federazione Russa secondo le modalità prescritte in conformità con le istruzioni per il loro utilizzo. Per l'immunizzazione contro l'epatite B nei bambini del primo anno di vita si consiglia di utilizzare un vaccino che non contenga conservanti (tiomersale). La vaccinazione contro l'epatite virale B viene effettuata secondo lo schema 0 -1 -6 (1 dose - all'inizio della vaccinazione, 2 dosi - un mese dopo la 1a vaccinazione, 3 dosi - 6 mesi dopo l'inizio dell'immunizzazione) per i bambini che non hanno ricevuto vaccinazioni di età inferiore a 1 anno e non appartenenti a gruppi a rischio, nonché adolescenti e adulti che non sono stati vaccinati in precedenza. I vaccini (eccetto BCG, BCG-M) utilizzati nell'ambito del Calendario nazionale delle vaccinazioni preventive possono essere somministrati con un intervallo di 1 mese o contemporaneamente con diverse siringhe in aree diverse corpi. Qualora non venga rispettata la data di inizio delle vaccinazioni, queste verranno effettuate secondo i calendari previsti Calendario nazionale vaccinazioni preventive e in conformità con le istruzioni per l'uso dei farmaci.
“Calendario nazionale delle vaccinazioni preventive e calendario vaccinale per indicazioni epidemiche” L’immunizzazione dei bambini nati da madri infette da HIV viene effettuata nell’ambito del calendario nazionale delle vaccinazioni preventive (secondo un programma di vaccinazione individuale) e in conformità con le istruzioni per l’uso di vaccini e tossoidi. L'immunizzazione dei bambini nati da madri infette da HIV viene effettuata tenendo conto dei seguenti fattori: tipo di vaccino (vivo, inattivato), presenza di immunodeficienza, tenendo conto dell'età del bambino e malattie concomitanti. Tutti i vaccini inattivati (tossoidi) e i vaccini ricombinanti vengono somministrati ai bambini nati da madri infette da HIV, compresi i bambini infetti da HIV, indipendentemente dallo stadio della malattia e dal numero di linfociti CD 4+. I vaccini vivi vengono somministrati ai bambini con diagnosi accertata“Infezione da HIV” dopo esame immunologico per escludere uno stato di immunodeficienza. In assenza di immunodeficienza, i vaccini vivi vengono somministrati secondo il Calendario vaccinale preventivo nazionale. In presenza di immunodeficienza la somministrazione di vaccini vivi è controindicata. 6 mesi dopo la somministrazione iniziale di vaccini vivi contro morbillo, parotite, rosolia, le persone infette da HIV vengono valutate per il livello di anticorpi specifici e, in loro assenza, viene somministrata una seconda dose di vaccino con monitoraggio preliminare di laboratorio dello stato immunitario.
Caratteristiche della vaccinazione gruppi speciali Secondo le indicazioni epidemiologiche vengono vaccinati: i soggetti affetti da malattie lievi e con febbre lieve possono somministrare Tossoide ADS-M, vaccino contro il morbillo; in caso di epidemia è possibile vaccinare i bambini con diarrea contro la poliomielite, tuttavia, dopo la guarigione, viene somministrata un'altra dose del farmaco.
Esame prima della vaccinazione Eventuali vaccinazioni devono essere somministrate solo a bambini sani. Il giorno della vaccinazione il bambino deve essere visitato da un medico o paramedico (presso la FAP) con termometria obbligatoria e relativa registrazione nella “Storia dello sviluppo infantile” (modulo 112/u). Lo scopo dell'esame è escludere una malattia acuta. Non sono richiesti esami di laboratorio prima della vaccinazione.
Schema per la raccolta dell'anamnesi prima delle vaccinazioni Lo stato di salute dei parenti stretti, prestando attenzione alle allergie, neuropsichiche, ereditarie, malattie endocrine. Gravidanze precedenti e loro esiti. Età e salute degli altri bambini della famiglia. Il corso della gravidanza con questo bambino, la presenza di gestosi. Parto (asfissia, forcipe, trauma da parto, iperbilirubinemia, prematurità, incompatibilità di gruppo e Rh). Peso corporeo e lunghezza alla nascita. Difetti congeniti e anomalie dello sviluppo. Sviluppo psicofisico di un bambino fino a un anno. Rachitismo, malnutrizione, anemia, anomalie costituzionali. Malattie passate, la loro gravità, la durata dell'ultima malattia.
Schema per la raccolta dell'anamnesi prima delle vaccinazioni La presenza e la natura delle manifestazioni dell'ECD. Malattie e reazioni allergiche: natura, gravità, frequenza, stagionalità, durata della riacutizzazione, data dell'ultima riacutizzazione, trattamento. Portabilità medicinali e altri allergeni. Reazione alle vaccinazioni precedenti. La presenza di convulsioni convulsive in un bambino, la loro natura e date, l'efficacia del trattamento. Condizioni abitative e di vita. Il bambino frequenta gli asili nido? Situazione epidemiologica in famiglia istituto per l'infanzia. Avere contatti con pazienti affetti da malattie infettive
Vaccinazione dei bambini con malattie croniche Malattie renali. Per la pielonefrite, la vaccinazione avviene durante un periodo di remissione. Per la glomerulonefrite - durante la remissione e dopo il periodo di tempo richiesto dopo l'interruzione della terapia immunosoppressiva. L’OMS raccomanda di vaccinare i bambini patologia renale da infezione da pneumococco, Infezioni da Hib, varicella, epatite B e influenza. ARVI frequenti. 5-10 giorni dopo la malattia. Gli effetti residui (tosse, naso che cola) non sono motivo di sospensione medica.
Vaccinazione dei bambini affetti da malattie croniche Interventi chirurgici. Può influenzare sistema immunitario e il suo lavoro, pertanto si sconsiglia di vaccinare se non in caso di assoluta necessità entro un mese dall'intervento. Quando chirurgia elettiva le vaccinazioni vanno effettuate un mese prima. Per prevenire l'epatite B la vaccinazione viene effettuata secondo uno schema di emergenza di 0 -7 -21 giorni e la rivaccinazione dopo 12 mesi. Vaccinazione di persone che hanno avuto contatti con un paziente infetto. In considerazione della possibile incubazione della malattia, è possibile vaccinare; ciò non costituisce una controindicazione alla vaccinazione. Tubercolosi. Bambini con una svolta test della tubercolina e persone infette, alcuni autori consigliano la vaccinazione dopo aver completato il ciclo di chemioprofilassi per la malattia. Con altre forme della malattia - sullo sfondo della terapia anti-recidiva. Un ritardo è giustificato solo per il periodo acuto (iniziale) della malattia.
Vaccinazione di bambini con malattie croniche Malattie del sistema di coagulazione del sangue. A causa del rischio di sanguinamento, la via di somministrazione intramuscolare viene sostituita dalla via sottocutanea. Non ci sono controindicazioni per i bambini affetti da emofilia. I bambini affetti da porpora trombocitopenica idiopatica possono essere vaccinati durante un periodo di remissione stabile (ADS-m, vaccini vivi). Vaccinazioni contro il colera e febbre gialla causano una diminuzione della coagulazione del sangue, devono essere usati con cautela nelle persone che assumono anticoagulanti. Malattia cardiovascolare. La vaccinazione viene effettuata in remissione e in presenza di un grado minimo di compromissione emodinamica. Per i difetti cardiaci congeniti e le aritmie, la vaccinazione viene effettuata sullo sfondo di una terapia farmacologica a lungo termine per la malattia di base. I pazienti con SSP necessitano di vaccinazioni contro l’influenza e l’infezione da pneumococco.
Vaccinazione dei bambini con malattie croniche Patologia endocrina. I pazienti diabetici ne hanno diversi caratteristiche immunologiche. Quelli vaccinati prima dell'inizio della malattia mostrano bassi titoli anticorpali e un'alta percentuale di sieronegatività al poliovirus, alla difterite, al morbillo e alla parotite (ma non al tetano). Anche in chi ha avuto il morbillo gli anticorpi vengono rilevati nell’11% dei casi. Queste osservazioni costituiscono la base per revocare il divieto di vaccinazione dei pazienti con diabete. Che esisteva fino agli anni '90. Nella fase di compensazione del diabete la vaccinazione è molto efficace e sicura. È necessario considerare in tali pazienti: condizione soddisfacente. La glicemia a digiuno non supera i 10 mmol/l. Glicosuria non più di 10-20 g al giorno. Mancanza di corpi chetonici nelle urine. Iniezioni che tengono conto delle lipodistrofie, monitorando i livelli di zucchero nel periodo post-vaccinazione. Nei pazienti con diabete, le vaccinazioni contro l'epatite A e B. La parotite e l'influenza sono estremamente importanti. Infezione da pneumococco. Perché sono molto difficili da tollerare queste malattie. Sindrome adrenogenitale. La terapia con prednisolone non interferisce con la vaccinazione con vaccini inattivati e vivi. Se necessario è anche possibile aumentare la dose di mantenimento degli steroidi.
Vaccinazione dei bambini affetti da malattie croniche Fibrosi cistica e malattie polmonari. La vaccinazione è pienamente giustificata e necessaria. Questi bambini soffrono soprattutto di morbillo e pertosse molto forte. Vaccinazione e somministrazione di emoderivati. Se a un bambino che ha ricevuto un vaccino vivo vengono somministrate immunoglobuline, plasma o globuli rossi prima di 2 settimane dopo la vaccinazione con un vaccino vivo, dovrebbe ricevere rivaccinazione ad un certo intervallo, poiché l'immunoglobulina, il plasma e l'eritromassa contengono anticorpi che impediscono la moltiplicazione dei virus vaccinali vivi.
Vaccinazione dei bambini affetti da malattie croniche Malattie sistemiche tessuto connettivo. La vaccinazione è giustificata nei casi di remissione di almeno 1 mese durante il trattamento con FANS. I bambini che ricevono dosi di mantenimento di citostatici, così come quelli in remissione da più di 1 anno, vengono vaccinati senza FANS. Epatite cronica, anche con cirrosi epatica incipiente, vaccinazione durante un periodo di remissione o sullo sfondo di un'attività minima ottenibile di AST e ALT. È importante vaccinare le persone con CHB e CHC contro l’epatite A e le persone con CHC contro l’epatite B.
Una valutazione sanitaria completa comprende:
1. Studio dello stato di salute secondo determinati criteri.
2. Determinazione del gruppo sanitario.
4. Effettuazione di scritture nella documentazione contabile.
Una valutazione globale viene effettuata da:
Neonatologo nell'ospedale di maternità.
Medico locale (paramedico), tenendo conto delle conclusioni degli specialisti entro il termine prescritto.
I criteri con cui viene valutato lo stato di salute si dividono in due gruppi:
Gruppo 1: determinare o condizionare la salute.
Gruppo 2: caratterizzazione della salute.
1 gruppo : questa è l'anamnesi:
Sociale
Biologico
Genealogico
2° gruppo : - sviluppo fisico e neuropsichico
Resistenza (resistenza) del corpo alle infezioni
Livello del suo stato funzionale
Presenza o assenza di malattie croniche e difetti dello sviluppo
Parametri di storia sociale
GRADO: Storia sociale favorevole o sfavorevole.
Storia biologica
| Fattori anamnestici | Scorrere fattori sfavorevoli |
| 1. Caratteristiche del periodo prenatale (gravidanza) | - Tossiche della gravidanza nella 1a e 2a metà - minaccia di aborto spontaneo - patologia extragenitale della madre - rischi professionali nei genitori - interventi chirurgici e malattie virali durante la gravidanza |
| 2. Caratteristiche del periodo intranatale (parto) | - Lungo o travaglio rapido - Taglio cesareo- asfissia - trauma alla nascita - prematurità - malattia emolitica del neonato - malattie infettive e non infettive del neonato |
| 3. Impatto della cattiva salute nel periodo postnatale | - Malattie acute ripetute di qualsiasi eziologia - trasferimento precoce all'alimentazione artificiale |
GRADO: storia biologica favorevole o sfavorevole.
Storia genealogica
Al primo incontro con il bambino, il medico o il paramedico accerta lo stato di salute dei genitori, dei fratelli e delle sorelle e degli altri parenti stretti e redige un albero genealogico della famiglia, in cui il numero delle generazioni deve essere almeno tre.
Le generazioni sono indicate con numeri romani dall'alto verso il basso. Quando si valuta la storia genealogica, viene determinato quanto segue:
1. Esistono malattie ereditarie?
2. Il peso complessivo dell'anamnesi viene determinato calcolando l'indice del carico.
Numero totale di malattie per tutti i parenti conosciuti
E= Numero totale dei parenti del probando
E più di 0,7 indica una storia medica gravata.
Determiniamo la gravità dell'anamnesi medica in base a gruppo nosologico malattie.
Calcoliamo l'indice di gravità per gruppo nosologico.
Numero totale di malattie gastrointestinali per tutti i parenti conosciuti
E = Numero totale dei parenti del probando
Un indice superiore a 0,4 indica una storia medica gravata per questo gruppo nosologico.
Resistenza valutato dal numero di malattie acute per l'anno scorso, Forse:
Alto (non mi ammalo da un anno o mi ammalo 1-3 volte l'anno
Diminuito: malato 4-7 volte al giorno
Molto basso – malato 8 o più volte l’anno.
Livello dello stato funzionale del corpo
Determinato da:
Reazioni comportamentali
L'UST può essere:
Normale – gli indicatori corrispondono alla norma dell’età, comportamento senza deviazioni;
Peggiorato – il livello degli indicatori è al limite massimo o minimo norma di età, ci sono deviazioni significative nel comportamento
Cattivo – il livello degli indicatori è alto o basso, deviazioni pronunciate nel comportamento
Dopo aver analizzato i criteri che definiscono e caratterizzano la salute, il medico giunge ad una conclusione definendo il gruppo sanitario.
1° gruppo: bambini sani senza deviazioni secondo tutti i criteri sanitari, così come bambini con deviazioni minori, con singole anomalie morfologiche: anomalie delle unghie, orecchie che non pregiudicano lo stato di salute e non necessitano di correzione. I bambini sono classificati come aventi una storia sociale sfavorevole.
2 Un gruppo: bambini sani con fattori di rischio nella storia biologica, sociale e genealogica, ad esempio:
Malattie extragenitali materne
Rischi professionali e alcolismo dei genitori,
Patologie acute in gravidanza, età materna,
Pressione sanguigna bassa o alta.
Nel periodo intranatale:
Travaglio rapido o prolungato
Lungo periodo di siccità
Patologia della placenta o del cordone ombelicale, ecc.
Storia genealogica gravata: indice inferiore a 0,7 e 0,4.
2 girone B: bambini sani con fattori di rischio nel periodo prenatale e postnatale, cioè con quelle condizioni del feto e del neonato che potrebbero influenzare lo sviluppo della malattia in futuro, così come i bambini con condizioni borderline e anomalie funzionali.
Bambini provenienti da gravidanze multiple,
bambini prematuri,
Post-termine,
Bambini di peso superiore a 4 kg,
Bambini con infezione interna
Dopo aver subito l'asfissia,
Coloro che hanno subito traumi alla nascita
Trasferito malattia emolitica neonati,
Altro malattie gravi nel periodo neonatale.
Bambini con rachitismo di 1o grado,
Bambini con predisposizione allergica,
Bambini con testicoli ritenuti nello scroto,
Con ipertrofia delle tonsille e delle adenoidi di 1o e 2o grado,
Con un setto nasale deviato,
Bambini con malattie bronchiali ripetute, polmonite, frequenti infezioni respiratorie acute,
Con una diminuzione dell'emoglobina al livello inferiore limiti normali,
Con carie (6-8 denti),
Con malocclusioni,
Con uno sviluppo neuropsichico ritardato,
Con la lingua legata,
Con miopatia grado debole,
Con lungimiranza,
Test della tubercolina pronunciati.
Gruppo 3: bambini affetti da malattie croniche.
Gruppo 4: bambini disabili.
Entrano i bambini del 3° e 4° gruppo registrazione del dispensario, viene compilato il modulo n. 30/U.
Dopo aver determinato il gruppo sanitario, il medico scrive una conclusione sulla valutazione sanitaria globale:
1. Livello di sviluppo fisico.
2. Gruppo di sviluppo neuropsichico.
3. Diagnosi clinica:
Stato limite
Malato (malattia).
Preventivo
Benessere speciale
Medicinale
I bambini classificati nel gruppo sanitario 1 necessitano di misure preventive:
Mantenere una routine quotidiana
Dieta bilanciata
Educazione fisica
Effettuare vaccinazioni preventive
Prevenzione delle condizioni limite (rachitismo, anemia)
Effettuazione della visita medica del calendario
Ricerca di laboratorio
Indicatori di salute infantile
Il concetto stesso di “salute” è piuttosto complesso e ampio. Fino ad ora, scienziati ed esperti non hanno raggiunto un consenso su questa definizione. Gli esperti domestici usano il concetto di "salute" per indicare uno stato del corpo in cui le funzioni di tutti gli organi e sistemi interagiscono armoniosamente con l'ambiente, così come l'assenza di eventuali cambiamenti patologici in essi.
Un indicatore del normale stato funzionale del corpo, nonché uno stato di interazione armoniosa con l'ambiente per i bambini in tenera età e età prescolareè l'opportunità di acquisire conoscenze, abilità e abilità, l'opportunità di frequentare istituti prescolari e assimilare pienamente il curriculum ivi previsto.
Il monitoraggio della salute del bambino è alla base di ogni intervento sanitario, preventivo e lavoro educativo, che dovrebbe essere effettuato non solo dai genitori e dal personale medico, ma anche dal personale delle istituzioni prescolari. Tale monitoraggio dovrebbe essere effettuato ogni giorno, così come durante gli esami medici di routine in periodi rigorosamente stabiliti: bambini sotto 1 anno - una volta al mese, fino a 2 anni - una volta ogni 3 mesi, fino a 3 anni - una volta ogni 6 mesi; poi, fino a 7 anni - una volta ogni 6 mesi.
Principali indicatori condizione normale salute del bambino sono:
Livello di sviluppo fisico e neuropsichico;
- stato di immunità - la capacità del corpo di resistere vari tipi malattie (frequenza delle malattie nel periodo precedente alle visite mediche programmate);
- indicatori del livello delle funzioni corporee di base;
- assenza o presenza di eventuali malattie croniche;
- assenza o presenza di eventuali deviazioni in primo periodo sviluppo (compreso durante la gravidanza, il parto e il periodo neonatale).
Il medico trae una conclusione sullo stato di salute del bambino ad ogni visita medica programmata, tenendo conto degli indicatori di cui sopra.
Lo stato di immunità è determinato dalla frequenza delle malattie acute del bambino. Tra le malattie acute dei bambini in età prescolare, in primo luogo ci sono le infezioni virali respiratorie acute e le infezioni acute infantili (scarlattina, morbillo, varicella, parotite), poi otite acuta, malattie acute del tratto gastrointestinale, ecc.
In base alla frequenza delle malattie acute vissute durante l’anno, i bambini vengono solitamente suddivisi in:
Mai malato o malato occasionalmente (1-3 volte l'anno), il che indica buona immunità;
- per chi è spesso malato (4 volte l'anno o più), il che indica una ridotta difesa immunitaria dell'organismo agli effetti delle malattie acute.
Il livello complessivo di morbilità acuta raggiunge il suo picco, di regola, nel secondo anno di vita, rispetto ai bambini dal primo anno di vita in poi. Gli esperti spiegano questa condizione con le caratteristiche di sviluppo dei bambini in questa fascia di età. periodo di età: una diminuzione del livello di protezione immunitaria passiva che il bambino riceve dal latte materno, nonché da un'immunità propria insufficientemente formata sullo sfondo di un aumento del numero e della frequenza dei contatti con fattori ambientali.
Per determinare il livello delle funzioni corporee di base nei bambini, prima di tutto, prestare attenzione alla natura del comportamento (specialmente nei bambini piccoli). In questo caso, è necessario valutare lo stato emotivo del bambino, il suo umore, l'appetito, il modo e la natura della comunicazione con i coetanei; Per i bambini più grandi, è importante monitorare il grado di padronanza del curriculum, il livello di affaticamento durante le lezioni, la capacità di concentrazione e la frequenza con cui il bambino è distratto. È inoltre necessario tenere conto delle caratteristiche individuali del bambino, che determinano in gran parte il suo comportamento: attivo o passivo, con quanta facilità e rapidità entra in contatto con coetanei e adulti, grado di socievolezza, pianto, ecc.
Lo stato funzionale del corpo di un bambino è determinato da una serie di reazioni comportamentali. Informazione necessaria Il medico riceve informazioni sul comportamento del bambino da genitori e insegnanti delle istituzioni prescolari. Le informazioni ricevute, in combinazione con i dati studi funzionali(dati antropometrici, pressione arteriosa, frequenza cardiaca e respiratoria, esami del sangue, ecc.), il medico utilizza per elaborare una valutazione obiettiva dello stato di salute.
Questionario per monitorare il comportamento di un bambino nel primo anno di vita
1. Lo stato emotivo che prevale in Vita di ogni giorno Bambino(non espresso emotivamente, instabile, positivo, negativo).
2. Addormentarsi(calmo, irrequieto, veloce, lento, è richiesto un impatto aggiuntivo).
3. schema del sonno(intermittente, calmo, irrequieto, profondo, superficiale).
4. Durata del sonno(età adeguata, lungo, corto).
5. Appetito(atteggiamento selettivo nei confronti del cibo, aumentato, buono, instabile, cattivo).
6. Modello di veglia(basso attivo, passivo, attivo).
7. Cattive abitudini(succhiarsi il pollice, ciuccio, dondolarsi, ecc.).
8. La natura della comunicazione con bambini e adulti(mancanza di relazione, positivo, negativo).
9. Caratteristiche individuali(letargico, si stanca velocemente, facilmente eccitabile, timido, equilibrato, permaloso, proattivo, socievole, invadente, affettuoso, agile, facile da apprendere, ecc.).
Questionario per il monitoraggio del comportamento dei bambini nel secondo e terzo anno di vita
1. Umore(depresso, instabile, irritabile, calmo, allegro).
2. Sonno:
- addormentarsi(calmo, irrequieto, veloce, lento);
- schema del sonno(calmo, irrequieto, profondo, superficiale);
- durata del sonno(età adeguata, breve, lungo).
3. Appetito(atteggiamento selettivo nei confronti del cibo, cattivo, instabile, buono, aumentato).
4. Modello di veglia(passivo, attivo, inattivo).
5. Caratteristiche individuali(facilmente addestrabile, facile andare d'accordo, curioso, permaloso, attento, affettuoso, aggressivo, ecc.).
Durante un esame di routine di un bambino, il pediatra può individuare diversi tipi di malattie (allergie, scoliosi, mal di gola, reumatismi, ecc.) o dichiarare che il bambino è sano. Durante la prima visita, il pediatra raccoglie informazioni dettagliate (anamnesi), che comprendono lo stato di salute di entrambi i genitori (compresa la presenza di cattive abitudini: fumo, alcol, ecc.), l'andamento della gravidanza e del parto, le caratteristiche del periodo neonatale , così come altre informazioni (malattia del bambino trasferito, vaccinazione, frequenza del bambino negli istituti prescolari, ecc.). Sulla base dei dati ottenuti, il medico effettua una valutazione completa dello stato di salute del bambino, che gli dà l'opportunità di determinare il gruppo di stato di salute. Classificazioni diverse implicano criteri diversi per l'atteggiamento dei bambini verso l'uno o l'altro gruppo, nonché il numero dei gruppi sanitari stessi. Nel nostro Paese i bambini vengono solitamente divisi in cinque gruppi in base allo stato di salute:
- Primo gruppo- bambini sani, senza malattie croniche, con indicatori normali del loro stato funzionale, che raramente si ammalano, sviluppo fisico e neuropsichico entro limiti normali, senza anomalie nell'anamnesi;
- Secondo gruppo- bambini sani che presentano anomalie funzionali di vario genere (ad esempio, comportamento), con cambiamenti iniziali a livello neuropsichico o sviluppo fisico, o la loro assenza, che spesso si ammalano, pur non presentando sintomi di malattie croniche, si riscontrano anomalie nell'anamnesi;
- Terzo gruppo- i bambini con malattie croniche (reumatismi, colecistite, tonsillite, ecc.) nella fase di compensazione (senza segni di disturbo del benessere generale), si ammalano raramente, le esacerbazioni delle malattie croniche non si verificano spesso;
- Quarto gruppo- bambini con malattie croniche nella fase di subcompensazione, che sperimentano disturbi nel loro benessere generale, si ammalano spesso e le esacerbazioni di una malattia cronica si verificano 2-4 volte l'anno;
- Quinto gruppo- bambini con malattie croniche in stato di scompenso che non frequentano istituti generali di assistenza all'infanzia, al momento dello studio in ambiente ospedaliero (in ospedale) o in una clinica ambulatoriale (in cura a casa), o in una scuola materna speciale istituzione.
La maggior parte dei bambini appartiene ai gruppi 1 e 2, cioè bambini sani. Allo stesso tempo, il numero di bambini prevale in modo significativo nel 2o gruppo. Questi bambini necessitano di un'attenzione speciale da parte degli adulti e dei medici, nonché di un approccio individuale nella prescrizione e nella realizzazione di attività educative e sanitarie. Si noti che il 2o gruppo sanitario comprende bambini con fattori di rischio (i cui genitori al momento della nascita soffrivano di malattie, alcolismo, tossicodipendenza, ecc., nonché complicazioni durante la gravidanza, ad esempio tossicosi, minaccia di aborto spontaneo, ecc. ), neonati prematuri, bambini che hanno subito asfissia neonatale o traumi alla nascita, bambini con allergie o tendenza ad esserlo (ad esempio sintomi iniziali incoerenti eruzioni cutanee diatesi essudativa ecc.), convalescenti dal rachitismo, spesso affetti da malattie acute (4 o più volte l'anno), con rischio di sviluppare anemia, cattiva postura, piedi piatti, dopo polmonite (polmonite), epatite epidemica (morbo di Botkin), meningite e altre malattie infettive infantili (varicella, scarlattina, ecc.) che hanno avuto un decorso grave e sono state accompagnate da complicazioni.
Nel 2o gruppo sanitario, particolare attenzione dovrebbe essere prestata ai bambini che sono spesso malati, ma non hanno malattie croniche. Si tratta di bambini che soffrono di malattie acute più di 3 volte l'anno. Le malattie acute ripetute, di regola, si verificano a causa dell'azione respiratoria acuta infezione virale(influenza, parainfluenza, malattie adenovirali, ecc.).
Oggi sono note numerose ragioni che influenzano l’aumento del numero e della frequenza delle malattie respiratorie acute (ARI) tra i bambini. Tali motivi vengono convenzionalmente divisi in endogeni ed esogeni. A ragioni endogene sono: complicazioni durante la gravidanza e il parto, nonché varie malattie croniche nella madre; malattie subite dal bambino durante il periodo neonatale; trasferimento precoce del bambino all'alimentazione artificiale (fino a 3 mesi), presenza di malnutrizione, anemia, rachitismo, ecc.
I fattori esogeni che influenzano il numero e la frequenza delle infezioni respiratorie acute sono principalmente legati allo stato dell'ambiente: emissioni chimiche nell'atmosfera e nell'acqua, consumo di alimenti malsani (a basso contenuto di componenti nutrizionali, fibre insufficienti, con una grande quantità di coloranti, conservanti e sapori, ecc.), cattive abitudini genitori e altre persone intorno (fumo, alcol, ecc.), mancato rispetto delle norme igieniche (pulizia dei locali, osservanza delle norme di igiene personale, violazione della routine quotidiana, ecc.), stress frequente (litigi in famiglia, conflitti con gli amici , eccetera.).
Se un bambino è spesso malato, perde molte lezioni, il che può causare ritardi nello sviluppo neuropsichico e fisico. Nelle istituzioni prescolari, a questi bambini vengono applicate speciali misure sanitarie ed educative, che implicano un regime delicato e di fornitura approccio individuale per scopi medici e pedagogici, ristorazione, educazione fisica, tempra, sonno, lezioni, date di vaccinazione, test di laboratorio e visite mediche. Tali prescrizioni sono impartite dal pediatra. L'insegnante (educatore), a sua volta, deve attenersi a questi compiti, contribuendo così a preservare la salute e normalizzare lo sviluppo di un bambino spesso malato.
Vale la pena notare che la maggior parte dei bambini appartenenti al 2° gruppo sanitario hanno caratteristiche comportamentali: scarso appetito, sonno irrequieto, aumento della sudorazione. Questi bambini sono spesso piagnucolosi o irritabili, non interagiscono bene con i coetanei e gli adulti, si stancano rapidamente durante le lezioni, sono spesso distratti o rifiutano completamente di svolgere anche i compiti o gli esercizi più semplici. Per normalizzare il comportamento, il pediatra dovrebbe prescrivere trattamento speciale mirato a migliorare condizione generale corpo. Il trattamento prescritto, che può comprendere una serie di procedure e attività sanitarie, viene effettuato da personale medico qualificato con l'assistenza di adulti (genitori o caregiver). Di norma, per migliorare le condizioni di un bambino che appartiene al 2° gruppo sanitario, è sufficiente adottare un approccio individuale, compreso l'atteggiamento paziente e attento degli adulti durante le varie attività (durante l'alimentazione, le passeggiate, le lezioni, quando lo si mette a letto, ecc.).
È necessario comprendere che la determinazione del gruppo sanitario consente di identificare tempestivamente vari tipi di disturbi dello sviluppo nella fase iniziale. organi diversi e sistemi, nonché guidare il personale medico, i genitori e il personale delle istituzioni prescolari verso una conclusione ragionevole riguardo al proprio stato di salute. Queste misure aiutano a prescrivere e adottare tempestivamente misure sanitarie ed educative individuali adeguate, il cui scopo è il trattamento, la prevenzione delle malattie o la correzione dei disturbi identificati.
Una valutazione completa dello stato di salute dei bambini è stata introdotta con l'ordinanza del Ministero della Salute della Federazione Russa n. 60 del 19 gennaio 1983 "Sull'ulteriore miglioramento delle cure ambulatoriali per la popolazione infantile nelle città", fornita sulla base dei risultati di una visita medica e di un monitoraggio continuo del bambino, analizzando 4 principali criteri sanitari:
La presenza o l'assenza al momento dell'esame di malattie croniche e il grado delle loro manifestazioni cliniche;
Stato funzionale dei principali organi e sistemi: cardiovascolare, respiratorio, circolatorio, nervoso, ecc.;
Resistenza dell'organismo, manifestata dal numero e dalla durata delle malattie in base al numero di casi denunciati per l'anno precedente al momento della visita medica;
Il livello di sviluppo fisico e neuropsichico e il grado della loro armonia.
Secondo i criteri specificati, per ogni individuo viene determinato un gruppo sanitario.
Tabella 3.
Distribuzione dei soggetti per gruppo sanitario
| Gruppo | Patologia cronica | Stato funzionale dei principali sistemi e organi | Resistenza e reattività dell'organismo | Sviluppo fisico e neuropsichico |
| 1 | Assente | Nessuna deviazione. Carie dentale singola | Le malattie acute nel periodo precedente l'osservazione erano assenti o si sono verificate sporadicamente, in modo lieve | Sviluppo fisico buono (normale) e armonioso. Lo stato neuropsichico corrisponde all'età |
| 2 | Assente | La presenza di deviazioni funzionali ( contenuto ridotto emoglobina, reazioni ipertoniche e ipotoniche, ecc. Carie dentale - forma sottocompensata, malocclusione | Morbilità: malattie acute frequenti e prolungate seguite da un periodo di convalescenza prolungato - letargia, maggiore eccitabilità, disturbi del sonno e dell'appetito, febbricola, ecc. | Normale peggiorato (2 gradi) scarso (3° grado) o ritardo generale (4° grado) fisico sviluppo ritardo normale o lievemente espresso nello sviluppo neuropsichico. |
| 3 | La presenza di patologia cronica nella fase di compensazione, difetti di nascita sviluppo di organi e sistemi | La presenza di anomalie funzionali in un sistema di organi patologicamente alterato senza manifestazioni cliniche, anomalie funzionali in altri organi e sistemi. La carie dentale è una forma scompensata. | La morbilità è una rara e lieve esacerbazione di una malattia cronica sottostante senza un pronunciato deterioramento delle condizioni generali e del benessere. Malattie rare intercorrenti | Tutti i titoli FR. Normale o con ritenzione lievemente espressa; lo sviluppo neuropsichico è normale o ritardato |
| 4 | La presenza di patologia cronica nella fase di subcompensazione per difetti congeniti nello sviluppo di organi e sistemi | La presenza di anomalie funzionali dell'organo, del sistema e di altri organi e sistemi patologicamente alterati | Morbilità - frequenti esacerbazioni della malattia cronica sottostante; malattie acute rare e frequenti con disturbi delle condizioni generali e del benessere dopo una riacutizzazione o con un periodo di convalescenza prolungato dopo malattia intercorrente | Tutti i gradi di sviluppo fisico. Lo sviluppo neuropsichico è normale o ritardato |
| 5 | La presenza di grave patologia cronica in fase di scompenso o grave difetto congenito che predetermina la disabilità dell’individuo | Deviazioni funzionali bruscamente espresse o congenite di un organo, sistema, altri organi e sistemi patologicamente alterati | Morbilità: frequenti esacerbazioni gravi della malattia cronica sottostante, frequenti malattie acute | Tutti i gradi di sviluppo fisico. Lo sviluppo neuropsichico è normale o ritardato |
I bambini del gruppo sanitario I vengono osservati dal medico negli orari consueti stabiliti per le visite mediche preventive dei bambini sani.
I bambini del gruppo sanitario II (“gruppo a rischio”) vengono osservati da un medico in tempi stabiliti per ciascun bambino, in base al grado di rischio in relazione allo sviluppo della patologia cronica in loro, alla gravità dei rapporti funzionali e al grado di resistenza.
Bambini frequentemente malati, bambini che hanno sofferto di polmonite acuta, malattia di Botkin, ecc.
Pur appartenendo al gruppo sanitario II, durante il periodo di convalescenza vengono registrati presso l'ambulatorio secondo f. N. 30.
I bambini dei gruppi III, IV, V sono iscritti al dispensario secondo f. N. 30 e la procedura per la loro assistenza medica è determinata da linee guida speciali (M. 1968, 1974, Kharkov, 1982; Frunze, 1985).
Sulla base dei risultati della valutazione dello stato di salute, del livello di sviluppo fisico e della forma fisica, le persone esaminate vengono assegnate a gruppi medici. regolare il volume delle loro lezioni nel corso di educazione fisica. Le caratteristiche mediche di questi gruppi sono riportate nella Tabella 4. Durante la rimozione gruppo medico, il medico deve rispondere alle seguenti domande:
La materia può soddisfare i requisiti dei curricoli di educazione fisica o necessita di restrizioni e di che tipo?
Il soggetto ha necessità di praticare esercizio fisico a scopo terapeutico (ginnastica correttiva, ecc.)?
La persona esaminata può partecipare a società sportive, partecipare ad allenamenti e gare, in che tipo e a quali condizioni.
Tabella 4
Gruppi per lezioni di educazione fisica
| Nome del gruppo | Attività consentite | Caratteristiche mediche del gruppo |
| Principale | Lezioni complete del programma di educazione fisica Superamento sequenziale degli standard delle fasi BGTO, GTO I, GTO II. Lezioni in uno dei sezioni sportive(generale allenamento fisico, atletica leggera, ginnastica, ecc.), partecipazione a una competizione in uno sport. | Persone senza deviazioni nello sviluppo fisico, nello stato di salute, nonché persone con lievi deviazioni nello stato di salute, ma con sufficiente forma fisica. |
| Preparatorio | 1. Le lezioni del programma di educazione fisica, soggette a un completamento più graduale delle stesse con un ritardo nel superamento dei test di controllo e degli standard del GTO, GTO I stadio fino a 1 anno, superando gli standard GTO del II stadio con lo speciale permesso del medico. 2. Lezioni nella sezione di preparazione fisica generale. | Persone con lievi deviazioni nello sviluppo fisico e nella salute senza un sufficiente grado di forma fisica. |
| Speciale | Le lezioni rientrano in un programma speciale o in determinati tipi di programmi governativi, il periodo di preparazione viene prolungato e gli standard vengono ridotti | Persone con deviazioni significative nello stato di salute di natura permanente o temporanea che non interferiscono con l'attuazione del programma regolare lavoro di produzione, ma sono una controindicazione all'esercizio fisico programmi governativi nei gruppi generali. |
Un medico dovrebbe vietare le lezioni di educazione fisica in casi estremi, quando dubita dei loro benefici e del loro successo. A seconda delle condizioni di salute del bambino, il medico, dopo aver consultato gli specialisti, prescrive tipi specifici di esercizi, ne determina la durata e monitora sistematicamente le reazioni e la salute dei bambini.
Lavoro indipendente degli studenti
Valutare la qualità dell’autoformazione degli studenti sulla base dei risultati delle prove orali o scritte.
Compilazione di abstract sui seguenti argomenti:
Stato di salute dei bambini e degli adolescenti nella fase attuale.
L'influenza dell'ambiente sociale sulla salute dei bambini.
Impatto sulla salute fattori naturali ambiente.
Risoluzione di problemi situazionali (analisi dei risultati di una visita medica, valutazione dello stato di salute, identificazione dei fattori di rischio, determinazione di un gruppo sanitario, un gruppo di educazione fisica, elaborazione di una serie individuale di misure terapeutiche e ricreative, ecc.)
Domande di controllo