Sintomi di infiammazione delle ghiandole sudoripare sotto l'ascella e trattamento. Idradenite: foto, trattamento e farmaci (antibiotici), fasi. Come si manifesta l'idrosadenite?
Questa malattia appartiene a lesioni infettive pelle e le sue appendici. L'idrosadenite è purulenta processo infiammatorio nelle ghiandole sudoripare situate in profondità sotto la pelle.
Molto spesso, gli adolescenti e i giovani adulti durante la pubertà soffrono di idrosadenite. Questa malattia non si manifesta nei bambini, poiché colpisce solo un tipo di ghiandole sudoripare: quelle apocrine, che si sviluppano solo durante la pubertà e l'elevata attività ormonale. Per lo stesso motivo, la malattia colpisce raramente le persone anziane: sperimentano un naturale declino della funzione di queste ghiandole sudoripare, associato a una diminuzione della stimolazione ormonale.
I focolai di infiammazione si trovano in zone caratteristiche del corpo: ascelle, inguine, intorno all'ombelico e ai capezzoli, nella zona dei genitali esterni, nel perineo e sul pube.
Cause
Le cause dell'idrosadenite, come ogni processo infettivo, includono due fattori: micro e macroorganismo. La malattia appartiene al gruppo degli stafilococchi, cioè è causata da una varietà di stafilococchi, anche quelli che normalmente popolano la superficie della pelle, ad esempio lo stafilococco epidermidis. Tuttavia, molto spesso l'idrosadenite è causata dallo Staphylococcus aureus o dallo Staphylococcus emolitico, diffuso in ambiente. Questo microrganismo secerne la coagulasi, un enzima che provoca la coagulazione del sangue nei microvasi che circondano l'infiammazione, per cui l'infezione non si diffonde sotto la pelle, ma forma un ascesso limitato con tendenza ad aprirsi.
A volte la causa dell'idrosadenite è un'associazione di batteri che, oltre allo stafilococco, può includere:
- coli;
- Proteo;
- Klebsiella
I fattori che promuovono la proliferazione dello stafilococco nelle ghiandole sudoripare sono l'aumento dell'umidità della pelle, aumento dell'afflusso di sangue e sviluppo delle ghiandole sudoripare durante la pubertà, il diabete, l'inquinamento e i traumi. Pertanto, le donne spesso sviluppano idrosadenite inguinale dopo una depilazione di scarsa qualità eseguita con la rasatura.
L'infezione entra nella ghiandola attraverso un lume allargato o attraverso graffi microscopici e danni alla pelle. L'idrosadenite ascellare è più comune e l'idrosadenite inguinale è meno comune.
Manifestazioni cliniche
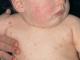
La fonte dell'infiammazione si trova in profondità sotto la pelle, nel grasso sottocutaneo. Pertanto, all'inizio appare un gonfiore invisibile all'esterno, accompagnato da un lieve prurito. Il dolore aumenta gradualmente nell'area della formazione dell'ascesso. Uno o più nodi si trovano sotto la pelle, hanno piccole dimensioni(fino a 1 cm), forma rotonda, consistenza moderatamente densa, dolente alla palpazione. La pelle sopra i nodi diventa prima rossa e poi acquisisce un colore bluastro-viola a causa di disturbi della microcircolazione nel fuoco infiammatorio. L'ascesso può raggiungere le dimensioni di un piccolo uovo di gallina, sporge sopra la superficie sotto forma di un emisfero.
Al culmine della malattia, il paziente è preoccupato per il forte dolore nella zona interessata, la limitazione dei movimenti dell'arto a causa del dolore. Quando esaminato sotto l'ascella, è visibile il tessuto viola gonfio con ascessi sporgenti - secondo la definizione popolare, "mammella di cagna".
Al centro degli ascessi, l'ammorbidimento (la fluttuazione) avviene abbastanza rapidamente. Poi si aprono sulla superficie della pelle, rilasciando un denso pus giallo-verde. Successivamente, le condizioni del paziente migliorano gradualmente, il gonfiore dei tessuti si risolve e i sintomi dell’idrosadenite scompaiono.
Dopo che la malattia si è risolta, può rimanere una cicatrice, ma in alcuni casi non si formano tracce. La durata totale dell'idrosadenite è di 10-15 giorni.
Non esiste un sintomo come la morte del tessuto ascesso, come con. Al culmine dello sviluppo del processo infiammatorio si notano malessere, affaticamento, mal di testa e la temperatura corporea può aumentare moderatamente. Tutti i segni di intossicazione scompaiono quando l'idrosadenite suppurativa viene aperta e svuotata.
Spesso la malattia assume un decorso recidivante. Sulla pelle zona ascellare Si formano 2-3 aperture fistole, collegate tra loro da passaggi sottocutanei - comedoni. Inoltre, nei tessuti del tessuto adiposo, le cicatrici vengono determinate dopo i comedoni guariti, che ricordano le corde in densità. Questa è la cosiddetta forma fistola della malattia.
Questa condizione si verifica e si ripresenta particolarmente spesso nelle persone in sovrappeso e sudate.



Diagnostica
Riconoscere la malattia non è difficile per un medico esperto. Per chiarire la gravità dell'intossicazione, puoi prendere a analisi generale sangue, rivelerà leucocitosi neutrofila e un aumento della velocità di eritrosedimentazione (VES).
Sarà utile analizzare il pus rilasciato per la sensibilità agli antibiotici, soprattutto presi prima terapia antibatterica. In futuro, ti aiuterà a scegliere il farmaco giusto per la ricaduta dell'idrosadenite.
Nelle forme croniche avanzate, accompagnate da numerosi focolai interconnessi da passaggi, viene eseguita la diagnostica ecografica dei tessuti molli, che consente di “esaminare” la struttura tessuto sottocutaneo e ottimizzare l’intervento chirurgico.
Terapia
Quale medico dovrei contattare se si verifica un'infiammazione delle ghiandole sudoripare? Il trattamento dell'idrosadenite viene effettuato da un dermatologo e da un chirurgo in una clinica. Inoltre, in caso di malattia ricorrente, è necessario visitare un endocrinologo per escludere il diabete mellito, uno specialista in malattie infettive per selezionare la terapia antibiotica più razionale e un immunologo per escludere l'immunodeficienza.
Dieta
Una corretta alimentazione è importante per un adolescente o un giovane adulto che soffre di idrosadenite. Deve mantenere un peso corporeo normale, evitare qualsiasi disturbo del sistema immunitario e della microflora nel corpo. Ciò significa mangiare principalmente latticini, verdure, pesce di mare, carne magra.
Si consiglia di evitare allergeni alimentari: uova di gallina, fragole e così via. Inoltre, è necessario escludere dalla dieta i carboidrati raffinati, cioè tutto ciò che contiene zucchero, nonché i prodotti da forno. È imperativo aumentare il contenuto nella dieta fibra vegetale, molto utile crusca d'avena. Mezzo bicchiere di crusca, versato con kefir o yogurt fresco, può essere consumato ogni sera. Ciò aiuterà a normalizzare le feci, a ripristinare la microflora intestinale, che porterà a rafforzare le difese del corpo.
Fisioterapia e cure adeguate
Evitare di strofinare la zona interessata. A questo scopo è possibile applicare un piccolo rullo di schiuma sul terzo inferiore della spalla, soprattutto di notte.
Come sbarazzarsi della malattia in una fase precoce? Aiutano in questo procedure termiche utilizzando il calore secco:
- Solluce;
- fisioterapia con frequenze ultra alte (UHF);
- caldo secco (a casa puoi applicare un sacchetto riscaldato di sale o sabbia due volte al giorno per 15-20 minuti);
È possibile lavarsi con l'idrosadenite?
Mantenere l’igiene – condizione necessaria cura. Puoi lavarti sotto la doccia utilizzando sapone neutro e senza profumo (ad esempio sapone per neonati o per il bagno). Inoltre, le aree interessate possono essere trattate sapone di catrame– asciugherà la pelle e preverrà la diffusione dell’infezione. Con questa malattia, non dovresti fare il bagno, visitare una sauna, uno stabilimento balneare, una piscina o strofinare l'area dell'infiammazione con una salvietta o un asciugamano.
Radiografia e terapia antibiotica
La terapia a raggi X per l'idrosadenite è particolarmente efficace nella malattia ricorrente. Raggi X distruggono le cellule delle ghiandole sudoripare, distruggendo il substrato morfologico dell'infiammazione stessa.
Gli antibiotici per l'idrosadenite vengono prescritti abbastanza spesso, soprattutto per le ricadute e le forme croniche. I medicinali vengono solitamente prescritti con vasta gamma azione e bassa tossicità, ad esempio, le penicilline (in particolare Amoxiclav), le cefalosporine o l'eritromicina.
Gli antibiotici possono essere assunti per via orale o sotto forma di iniezioni intramuscolari. La durata del corso è normale ed è di 7-10 giorni. Il trattamento antibiotico non deve essere interrotto anche se i sintomi della malattia sono scomparsi. Ciò porta allo sviluppo della resistenza della microflora che non è ancora morta, allo sviluppo di ricadute e forme croniche di idrosadenite. Penicilline e cefalosporine possono essere prescritte anche durante la gravidanza; non causeranno danni al bambino se vengono seguite tutte le raccomandazioni del medico per la loro assunzione.
Come trattare l'idrosadenite cronica?
È proprio a causa del problema della resistenza dei microrganismi che gli antibiotici per l'idrosadenite cronica vengono prescritti solo dopo aver studiato la sensibilità della microflora isolata dal pus al farmaci antibatterici. Dopo questa analisi, il medico prescriverà esattamente quei farmaci che garantiscono la distruzione degli agenti patogeni.
Nelle forme croniche, il trattamento dell'idrosadenite con Dimexide spesso aiuta. A casa, ai primi segni di infiammazione, si consiglia di fare degli impacchi di Dimexide, diluito 1:1 con acqua, per 15 minuti sulla zona interessata, coprendo il tovagliolo inumidito con il medicinale con polietilene, ma senza riscaldare. Gli impacchi caldi umidi non possono essere utilizzati per l'idrosadenite. Le procedure vengono eseguite 1-2 volte al giorno fino alla scomparsa dei segni della malattia. Se questo rimedio non aiuta, dovresti consultare un medico.
Trattamento locale
Viene prescritto anche per l'infiammazione delle ghiandole sudoripare terapia locale. Prima di aprire l'ascesso, viene applicato un unguento di ittiolo, che ha un effetto antisettico e riassorbibile. L'ittiolo, essiccandosi sulla superficie della buccia, forma una torta, che viene poi separata dalla buccia. Successivamente viene applicata una nuova porzione di ittiolo.
Dopo la rottura dell'ascesso, vengono prescritte medicazioni con soluzione ipertonica, iodopirone, furatsilina ed enzimi proteolitici. Gli unguenti Vishnevsky e Levomekol, che hanno effetti antimicrobici e cicatrizzanti, sono ancora popolari tra chirurghi e dermatologi. Le medicazioni vengono eseguite quotidianamente fino alla guarigione della ferita sulla pelle.
Non trascurare il trattamento della lesione con agenti antisettici, che impediscono la diffusione dell'infezione alle ghiandole vicine. Le pustole vengono trattate con una soluzione di verde brillante, alcool borico. Queste sostanze hanno un effetto abbronzante, ispessendo la pelle, chiudendo i dotti delle ghiandole circostanti e prevenendone l'infezione.
Procedure chirurgiche
Se l'infiammazione è accompagnata da un deterioramento delle condizioni generali del paziente, forte dolore, dissezione chirurgica idrosadenite in ambito clinico. Sotto viene praticata una piccola incisione cutanea anestesia locale, la cavità dell'ascesso viene pulita dal tessuto morto e drenata utilizzando una striscia di gomma. Successivamente vengono effettuate le medicazioni con unguenti antibatterici, continuare il trattamento a casa e prescrivere inoltre la fisioterapia - UHF. Si consiglia di non utilizzare bende strette e adesivi sfusi, ad esempio costituiti da strisce di nastro adesivo che sostengono un tampone di garza.
Se non si cerca assistenza medica in tempo per l'idrosadenite, potrebbero svilupparsi complicazioni. I più comuni:
- linfoadenite (infiammazione dei linfonodi vicini);
- flemmone della regione ascellare (fusione purulenta del tessuto sottocutaneo);
- sepsi (penetrazione di microbi nel sangue con formazione di focolai purulenti in vari organi - dal cervello ai reni).
Prevenzione
La prevenzione dell'idrosadenite consiste nel seguire le regole igieniche, nel prendersi cura della pelle delle zone ascellari e inguinali, nel trattare il diabete mellito e nel rafforzare il sistema immunitario. Nell'idrosadenite cronica è utile esporre talvolta la zona interessata al sole, cioè permettere alla pelle delle ascelle di abbronzarsi un po'.
Il paziente deve avere un proprio asciugamano ed un proprio abbigliamento a contatto con il corpo (ad esempio una vestaglia o una maglietta).
Con un trattamento tempestivo, la prognosi è favorevole.
Le ghiandole sudoripare sono semplici ghiandole tubolari che si trovano in quasi tutte le aree pelle, ad eccezione del glande, del bordo vermiglio del labbro e della foglia interna prepuzio. Il loro numero totale è di circa 2,5 milioni.La pelle delle dita dei piedi e delle mani, delle piante dei piedi e dei palmi è particolarmente ricca di ghiandole sudoripare, pieghe inguinali e ascelle. Il sudore contiene il novantotto per cento di acqua e il due per cento di residui solidi di sostanze organiche e inorganiche.
Con il sudore iniziano a essere rilasciati i prodotti del metabolismo proteico (ammoniaca, acido urico e urea), nonché alcuni sali. Le ghiandole sudoripare, a seconda della natura della secrezione, sono divise in apocrine (si verifica la distruzione parziale delle cellule secretorie) e merocrine. Gli apocrini si trovano sotto le ascelle, i genitali esterni e l'area ano. La loro secrezione contiene una quantità abbastanza grande di sostanze proteiche e ha un odore piuttosto pungente.
Adenite, questo infiammazione delle ghiandole sudoripare. Di solito colpisce le persone malate di tubercolosi, scrofola, sifilide, così come le persone che sono predisposte a queste malattie a causa dell'ereditarietà.
L'idrosadenite lo è infiammazione purulenta ghiandole sudoripare Di solito appare sotto le ascelle, meno spesso nelle donne nell'ombelico e nei capezzoli e negli uomini nella zona genitale. Molto spesso, le persone che soffrono di sudorazione eccessiva si ammalano. Dermatiti, lievi lesioni cutanee, indebolimento del corpo e mancanza di igiene personale predispongono alla malattia, che crea le condizioni affinché i microbi piogeni penetrino nei dotti delle ghiandole sudoripare.
La malattia dura a lungo, spesso si osservano esacerbazioni e la malattia può svilupparsi in uno stadio cronico. Durante l'idrosadenite, nel tessuto sottocutaneo iniziano a comparire numerosi piccoli noduli dolorosi, che crescono abbastanza rapidamente.
Quando l'infiltrato si scioglie, appare una fluttuazione e il pus cremoso inizia a secernere attraverso un piccolo foro. La durata dello sviluppo dell'infiltrato va dai dieci ai quindici giorni. L'infiammazione abbastanza spesso inizia a diffondersi al tessuto adiposo sottocutaneo. La pelle sopra la ghiandola infiammata diventa rossa. Insieme al forte dolore, a volte possono comparire brividi, aumento della temperatura corporea e malessere generale.
Per trattamento dell'infiammazione delle ghiandole sudoripare gli specialisti prescrivono autoemoterapia, nitrofurani, sulfamidici e antibiotici.
Durante le forme ricorrenti: restauri generali e immunoterapia specifica. Ricorrono anche all'UHF e al caldo secco. L'idrosadenite viene trattata con la radioterapia. Nei pazienti con idrosadenite, per prevenire l'esacerbazione, è necessario dieta escludere condimenti piccanti, alcol e limitare la quantità di dolci. È meglio includerlo nel cibo più prodotti, che sono ricchi di vitamine E, C, A e ferro (rosa canina, frutti di bosco, cavoli, carote).
L'infiammazione delle ghiandole sudoripare - idrosadenite, è un processo infiammatorio patologico che colpisce le aree del corpo con maggiore sudorazione, come l'ascella o l'inguine. La malattia di solito si manifesta in modo acuto con sintomi piuttosto dolorosi e richiede un'attenta attenzione e un intervento tempestivo. terapia farmacologica. Per liberarsi di questa condizione, è importante conoscere i principali segni della malattia e i metodi per eliminarla.
Cos'è l'infiammazione delle ghiandole sudoripare (idrosadenite in latino)
L'idrosadenite lo è processo purulento, causato dall'introduzione di un agente patogeno stafilococco nel follicolo pilifero con comparsa di infiammazione nella ghiandola sudoripare apocrina. Tutte le ghiandole sudoripare del corpo differiscono non solo per la loro struttura eterogenea, ma anche per la loro posizione nel corpo umano. L'idrosadenite colpisce le ghiandole apocrine situate nella pelle degli organi genitali, nella zona ano, in giro canale uditivo, e soprattutto nella posizione delle ascelle. Essendo grandi formazioni, formano e rimuovono il liquido sudore contenente alta concentrazione lipidi. Le cellule delle ghiandole sudoripare che secernono le secrezioni si trovano spesso nel sudore stesso.
Tipicamente, l'infiammazione delle ghiandole sudoripare si verifica durante periodi di cambiamenti ormonali, come età di transizione durante la pubertà o all'inizio della menopausa. Molto spesso, l'infiammazione si verifica su un lato, ma si verificano anche casi di idrosadenite bilaterale.
Come si manifesta l'anomalia, foto
La malattia idrosadenite è acuta; l'inizio del processo infiammatorio nelle ghiandole sudoripare può essere determinato dalla comparsa dei seguenti segni:
- L'esordio della malattia si manifesta con la formazione di un piccolo nodo, non più di due centimetri di diametro.
- Man mano che si sviluppa l'infiammazione, appare il prurito.
- Dopo un certo tempo, solitamente al quinto giorno di malattia, il nodo si allarga e aderisce alla pelle. In questa fase, il prurito lascia il posto al dolore e al disagio.
- Come risultato del blocco delle ghiandole sebacee, attorno al nodo compaiono punti neri. Tali segni corrispondono alla diffusione del processo infettivo su tutta la pelle.
- A causa del ristagno di sangue nei capillari, la pelle che circonda il nodo cambia colore in rosso-viola.
- Uno stato febbrile si manifesta con perdita di forza e debolezza. Molto spesso, questa fase della malattia è accompagnata da febbre alta.
- Il paziente soffre di insonnia e perdita di appetito.
- L'area interessata in ascella diventa gonfio.
- Come risultato dell'impatto sulle terminazioni nervose, appare un forte dolore sotto forma di lombalgia.
- C'è un aumento significativo dell'ascesso.
- A causa dell'intossicazione del corpo, si verificano malessere e mal di testa, i pazienti avvertono letargia e malessere significativo.
- Se si sviluppa un processo infettivo, la cui causa è un agente patogeno stafilococcico, i contenuti purulenti si raccolgono nel nodo, causando la necrosi dei tessuti circostanti. Il nodo stesso diventa più morbido, con una fonte di pus che appare al centro del nodo.
Se si verifica una tale condizione, è necessario cercare urgentemente un aiuto chirurgico. Lo stadio finale dell'infiammazione della ghiandola sudoripare è l'apertura dell'ascesso formato. Se il processo termina spontaneamente, ciò può avvenire anche a causa di un movimento improvviso o di una pressione. Immediatamente dopo l'apertura dell'ascesso, il paziente si sente sollevato, la temperatura scende e il dolore scompare. In nessun caso dovresti rifiutare ulteriori trattamenti una volta che ti senti meglio. Dopo l'apertura, la ghiandola sudoripare rimane la stessa fonte di infezione, quindi per fermare completamente l'infiammazione è necessario effettuare un trattamento farmacologico.
Infiammazione delle ghiandole sudoripare sotto l'ascella
L'infiammazione che colpisce le ghiandole sudoripare sotto le ascelle è comune. Sorge condizione simile in caso di infezione di lesioni cutanee minori subite durante la rasatura o in seguito a lesioni dovute alla crescita dei peli. L'infiammazione delle ghiandole sudoripare è spesso causata dagli effetti aggressivi dei disinfettanti. cosmetici irritante per la pelle. Diminuzione dell'immunità, cambiamenti endocrini, squilibrio ormonale, ecc. contribuiscono alla comparsa di disturbi nella condizione della pelle sotto le ascelle.
Questo tipo di infiammazione porta molta sofferenza al paziente, poiché è accompagnato da sintomi significativi e dolorosi. Spesso la formazione di ascessi con idrosadenite è complicata dallo sviluppo della linfoadenite, che colpisce i linfonodi situati sotto le ascelle.
L'infiammazione può diffondersi a diverse ghiandole sudoripare, dopo di che zona ascellare Diversi focolai iniziano a formarsi contemporaneamente sotto forma di un'area comune con infiammazione, occupando l'intera ascella. Se non trattata, si verifica una grave complicanza con la formazione di flemmone con grave infiammazione purulenta estesa, che rappresenta una prognosi molto sfavorevole.
L’infiammazione della ghiandola sudoripare nella zona inguinale di una donna si verifica più spesso sulle grandi labbra. Ciò si manifesta con un cambiamento della pelle con arrossamenti e segni di gonfiore e indurimento. I canali apocrini chiusi arrestano la secrezione, dove questa si accumula formando pus. Visivamente, la formazione dell'idrosadenite ricorda la malattia della foruncolosi, ma differisce da essa in assenza di un nucleo centrale.

L'infiammazione delle ghiandole sudoripare nell'inguine avviene gradualmente e non è molto diversa dall'idrosadenite, che colpisce la ghiandola sudoripare in un'altra parte del corpo.
- Lo stadio iniziale della malattia è caratterizzato dalla formazione di nodi sottocutanei con infiammazione al loro interno. Il tutto è accompagnato da forte prurito e dolore. I nodi aumentano rapidamente di dimensioni, assumendo una forma a pera.
- La maturazione dei nodi emergenti è caratterizzata dallo sviluppo grave gonfiore all'inguine, cambiamento del colore della pelle con comparsa di una tinta rossa o bluastra e formazione di pus. Le condizioni del paziente peggiorano e il dolore non diminuisce nemmeno a riposo.
- Lo stato successivo è accompagnato dall'apertura dell'ascesso con la via d'uscita grande quantità pus. Il dolore diminuisce, la condizione migliora e si forma una cicatrice nel sito del nodo infiammato.
L'intero processo infiammatorio continua per due settimane, tuttavia, il pericolo è che tale infiammazione focale possa essere multipla con la formazione di nuovi focolai infiammatori che non guariscono per molto tempo. Spesso l'idrosadenite area inguinale assume carattere cronico, alternando periodi di remissione a ricadute. Ciò di solito accade in assenza di una terapia adeguata o a causa di un trattamento improprio.
Gravi complicazioni della forma purulenta di idrosadenite all'inguine minacciano le seguenti condizioni:
- Sviluppo di lesioni nei siti colpiti che sono difficili da trattare;
- Formazione di fistole comunicanti cavità addominale, con la cavità rettale e anche con vescia.
Possono causare gravi complicazioni, che sono accompagnate da un lungo decorso e sono difficili da rispondere alla terapia farmacologica artrite purulenta e altre malattie non meno pericolose.
Cause principali e specifiche dell'infiammazione delle ghiandole sudoripare
Le seguenti condizioni corporee dovrebbero essere considerate come principali cause di infiammazione della ghiandola sudoripare:
- Fumare;
- Disturbi ormonali;
- Sviluppo dell'infezione;
- Predisposizione ereditaria;
- Pervietà compromessa dei canali sudoripari;
- Cambiamenti nella pelle dovuti al suo ispessimento.
Il principale agente eziologico dell'infezione è lo stafilococco, la cui attività provoca lo sviluppo dell'occlusione. A seguito dei cambiamenti che si verificano, si produce acido di Schiff con formazione di calore pungente, complicato dall'infiammazione delle ghiandole sudoripare.
Una varietà di fattori provocatori sono considerati cause specifiche. Uno di questi sono le irregolarità mestruali nelle donne. Spesso questo motivo è la presenza di eccesso di peso, che contribuisce ai cambiamenti nei processi metabolici nei genitali. In questo caso, il corpo sperimenta importo aumentato androgeni.
L'infiammazione delle ghiandole sudoripare può essere causata dall'esposizione a un irritante chimico o dall'irritazione meccanica ricevuta durante la depilazione dell'inguine e della zona ascellare.
Fattori che causano l'infiammazione delle ghiandole sudoripare
I principali fattori che causano l'infiammazione nella ghiandola sudoripare possono essere:
- Il principale fattore predisponente è predisposizione genetica. L'ereditarietà autosomica dominante spesso porta all'infiammazione.
- Diminuzione dell'immunità quando forze protettive Il corpo non è in grado di far fronte alla causa dell’infiammazione.
- Endocrino. La causa potrebbe essere il diabete mellito, patologie della tiroide, dei reni o delle ghiandole surrenali.
- È consentita la possibilità di partecipazione allo sviluppo della patologia degli ormoni sessuali sotto forma di un eccesso di androgeni.
- Malattie. Casi cronici concomitanti di malattie sotto forma di epatite, HIV, tubercolosi, elmintiasi.
- L'esacerbazione dell'infiammazione delle ghiandole sudoripare nelle donne di solito si verifica prima delle mestruazioni e dopo la gravidanza. Durante la gravidanza e dopo la menopausa, la gravità della malattia solitamente diminuisce.
- Reazione allergica cutanea, dermatite.
- Processi di mutazione. È stato notato che l'infiammazione può essere causata da mutazioni nei geni psen1, psenen e ncstn. È in essi che vengono prodotte le proteine cellulari componenti della gamma secretasi.
- Obesità. Essere in sovrappeso contribuisce a irritazione meccanica aree problematiche della pelle, e provoca anche occlusione e macerazione (processi che causano la dissoluzione della sostanza intercellulare), che porta ad un'idratazione costante della pelle con ammorbidimento e arrossamento.
Indossare indumenti stretti o non traspiranti può causare irritazione alla pelle e conseguente infiammazione. Anche alcuni farmaci, come i contraccettivi orali o i farmaci contenenti litio, possono causare infiammazioni alle ghiandole sudoripare.
Sintomi
I sintomi della malattia raramente costringono un paziente con infiammazione della ghiandola sudoripare a cercare aiuto medico quando compaiono per la prima volta. I pazienti di solito cercano di cavarsela da soli, utilizzando di più vari metodi. Una visita dal medico viene solitamente effettuata in caso di gravi complicazioni o quando dolore intenso, che non diminuisce tra parecchi giorni e tocca con l'esistenza normale.
Processi infiammatori persistenti nella ghiandola sudoripare possono causare la formazione di tratti fistolosi sotto la pelle, che combinano diverse aree con ascessi. In questo caso, di solito, è impossibile recuperare completamente, si può solo ottenere una remissione stabile, interrotta di tanto in tanto da riacutizzazioni.
L'idrosadenite si sviluppa gradualmente, passando dolcemente da uno stadio all'altro. Ogni stadio della malattia è accompagnato da sintomi caratteristici. L'infiammazione delle ghiandole sudoripare può essere determinata dai seguenti segni:
- La presenza di un nodo doloroso sulla pelle circondato da arrossamento.
- La comparsa di prurito e dolore.
- Se la ghiandola sotto l'ascella è infiammata, diventa doloroso muovere il braccio. A ulteriori sviluppi infiammazione, il dolore si avverte anche in uno stato calmo.
- Sviluppo di edema.
- Deterioramento benessere generale, mal di testa, debolezza, febbre.
- Si può osservare il contenuto purulento dei nodi, con l'assenza dell'asta principale in essi.
Se trattamento necessario non viene effettuata, l’infezione può penetrare nel sangue e causare gravi complicazioni. Ai primi sintomi di idrosadenite, è importante consultare immediatamente un medico, dove, oltre a un esame esterno, potrebbe essere necessario condurre ulteriori diagnosi e fare un esame del sangue. Una volta confermata la diagnosi, verranno determinati i livelli ematici livello aumentato leucociti e diminuzione dei globuli rossi.
Diagnostica
Se compaiono sintomi di infiammazione delle ghiandole sudoripare, è necessario consultare un dermatologo per la diagnostica e una diagnosi accurata. Per fare ciò, dovrai ottenere i seguenti risultati:

- Effettuare un esame del sangue generale;
- Per identificare la componente proteica c-reattiva, è necessario analisi biochimiche sangue;
- In caso di infiammazione prolungata e in caso di recidive è necessario un immunogramma;
- Semina batteriologica di materiale per identificare l'agente eziologico dell'infezione e determinarne la resistenza alla terapia antibatterica;
- Se si sospetta la formazione di una fistola con la vescica, è necessario un esame delle urine.
Quando si esegue la diagnostica, è importante identificare eventuali differenze rispetto alla foruncolosi e alla linfoadenite, poiché sebbene abbiano sintomi generali, l'eziologia e i metodi di trattamento di queste patologie sono diversi.
Sistema di stadiazione Hurley
Questo sistema è progettato per classificare patologie cutanee sotto forma di psoriasi, acne e idrosadenite suppurativa. Il sistema comprende tre gruppi o fasi che caratterizzano i cambiamenti cutanei e le cicatrici tissutali che si verificano.
- Primo stadio. Consiste nella formazione di ascessi, che possono essere singoli o multipli, senza fistole né cicatrici.
- Seconda fase. È caratterizzata da recidive con formazione di ascessi singoli o multipli, seguiti dalla formazione di fistole e cicatrici. Possono verificarsi contemporaneamente in diverse parti del corpo.
- Terza fase. Si rilevano eruzioni cutanee diffuse o diffuse, nonché passaggi fistolosi comunicanti lungo l'intera lunghezza dell'area interessata.
Più comune è il primo stadio della malattia, che viene diagnosticato in più di 68 casi su cento di tutti i pazienti affetti da idrosadenite suppurativa. Il secondo stadio si osserva solo nel 28% dei pazienti, mentre l'ultimo, il più grave, rappresenta solo il 4%.
Sebbene il sistema Hurley sia conveniente per i professionisti e facile da usare, non è l’unico. Non è in grado di riflettere le caratteristiche processo settico e non tiene conto del grado di sviluppo dell'eritema e della quantità di contenuti purulenti scaricati. La stessa valutazione delle condizioni del paziente secondo le tre fasi non è in grado di determinare con precisione il momento in cui trattamento terapeutico dovrebbe essere sostituito con un intervento chirurgico.
Sistema di stadiazione Sartorius
È questo sistema in sei fasi che consente di valutare con maggiore precisione le condizioni di un paziente con idrosadenite e la gravità della malattia stessa. Questo metodoè in grado di riflettere il numero di elementi dell'eruzione cutanea, la distanza tra le aree di lesioni esistenti.
- Grado puro - con assenza di nodi;
- Grado minimo – con nodi singoli;
- Grado moderato - con la presenza di meno di cinque nodi infiammatori senza fistole e ascessi, o la presenza di un singolo ascesso attivo o una fistola senza la presenza di ulteriori nodi infiammati;
- Grado medio - nodi infiammatori esistenti in quantità inferiore a cinque e un ascesso, una fistola attiva con la presenza di uno o più nodi con infiammazione o fino a dieci nodi infiammatori con da 2 a 5 fistole o ascessi;
- Grado grave - con fistole e ascessi attivi esistenti da 2 a 5 e più di dieci nodi infiammatori;
- Molto grave - con più di 5 ascessi o fistole drenanti.
Questo sistema è più accurato e consente di stimare il numero e il tipo di lesioni. Nel sistema di stadiazione Sartorius, ogni punto viene valutato con un certo numero di punti, dopodiché il totale e valutazione regionale. Sulla base dei risultati ottenuti, viene determinata la direzione dell'ulteriore trattamento.
Metodi di trattamento
La medicina moderna non ha la capacità di fornire una terapia adeguata e metodi efficaci per eliminare completamente l'idrosadenite; il trattamento dipende solitamente dal grado di danno e dalla gravità del processo patologico.
- Di norma, questi possono essere impacchi caldi di aceto con acqua distillata e anche leggeri antisettici con effetto detergente e perossido di idrogeno.
- Idroterapia e balneoterapia.
- sedentario bagni caldi con aceto distillato.
L'uso di questi metodi consente di prevenire l'infezione batterica delle lesioni. Trattamento di base casi gravi l'infiammazione comporta l'uso medicinali. Con assenza risultati positivi Sulla base della terapia, ai pazienti con infiammazione delle ghiandole sudoripare, soprattutto di natura purulenta, viene prescritto un trattamento chirurgico.
La depilazione laser è metodo radicale, consentendo la depilazione distruggendo i follicoli utilizzati a questo scopo radiazione laser. Dopo un intervento sui capelli, dopo alcune settimane, le sue cellule vengono distrutte e il fusto del capello con la radice morta cade.
Il laser può influenzare la ghiandola sudoripare stessa utilizzando la sua energia termica. Successivamente, la ghiandola si blocca e la produzione di sudore si interrompe. Una volta eliminata l'iperidrosi, che è una delle principali cause di infiammazione delle ghiandole sudoripare, i casi di idrosadenite diventano rari.

Gli studi hanno dimostrato che l'uso di un laser con una lunghezza d'onda di 1064 nanometri è utile per l'infiammazione delle ghiandole sudoripare.
Prima di iniziare il trattamento laser, applicare depilazione laser o curettage, è importante esserne assolutamente sicuri aumento della sudorazione appartiene a patologie isolate e non è una manifestazione di alcuna malattia. Non ha senso eliminare sudorazione eccessiva, ad esempio, durante la menopausa, utilizzando chirurgia. L'uso di farmaci che normalizzano le condizioni generali di tali pazienti allevia anche la sudorazione eccessiva.
Chirurgia
Per l'infiammazione a lungo termine che assume una forma cronica, un metodo efficace per trattare l'idrosadenite è l'ampia escissione del tessuto interessato utilizzando Intervento chirurgico. In caso di infiammazione delle ghiandole sudoripare nella zona delle ascelle, di solito si ricorre alla falloplastica con l'applicazione di un lembo toracodorsale, che viene prelevato da un'altra parte del corpo, insieme a una vena, un nervo e un'arteria toracodorsale.
Il trattamento chirurgico è indicato per le secrezioni purulente; comporta l'incisione del nodulo e l'installazione di un drenaggio. Ciò consente di eliminare l'infiammazione stessa e di eliminare i restanti frammenti di contenuto purulento. Dopo che le ferite guariscono, il trattamento viene effettuato con antibiotici e disinfettanti.
Quali farmaci dovresti prendere?
L'uso dei farmaci può essere effettuato sotto forma di iniezioni o compresse. Per trattamento efficace Vengono prescritti diversi farmaci che corrispondono alla forma della malattia e alla presenza di cambiamenti causati dalla patologia. COSÌ:
- Come antibiotici vengono prescritti farmaci che sopprimono l'infiammazione sotto forma di ceftriaxone o sommati.
- Per prevenire un'ulteriore diffusione dell'infiammazione, è prescritto agenti ormonali, iniettato direttamente nel fuoco infiammatorio stesso. In genere, vengono utilizzate iniezioni di prednisolone.
- Per migliorare l'immunità, vengono utilizzati immunomodulatori sotto forma di gammaglobuline.
- Iodinolo, mimarastina o clorexidina vengono utilizzati per disinfettare la pelle nell'area dell'infiammazione.
Qualsiasi trattamento per l'infiammazione delle ghiandole sudoripare deve essere prescritto solo da specialisti ed effettuato sotto controllo medico.
Terapia domiciliare
Il trattamento farmacologico sarà più efficace se integrato con metodi terapia domiciliare, che dovrà essere effettuato anche previo consenso del medico curante. Prima di tutto, è necessario liberarsi dal dolore, per il quale la superficie della lesione infiammata viene pulita con alcool o clorexidina. Andrà a beneficio dell'uso del trattamento tintura da farmacia calendula, metà diluita con acqua.
Successivamente, sul nodo infiammato viene applicata una benda con unguento Vishnevskij, unguento di ittiolo o con levomekol.
Cambiatelo almeno due volte al giorno, lasciandolo tutta la notte. Successivamente sarà sufficiente trattare la zona interessata con iodio o verde brillante.
Previsione
In assenza di trattamento o se non viene completato, l'infiammazione delle ghiandole sudoripare può avere un decorso cronico, così come complicazioni sotto forma di anemia, amiloidosi o artropatia con lesione secondaria articolazioni. Il gonfiore dei tessuti molli può svilupparsi sotto forma di grave linfedema arti inferiori. Il terzo stadio della malattia minaccia di fistole non aperte, la cui mancanza di trattamento può portare alla formazione carcinoma spinocellulare. La chirurgia solitamente può fermare il processo infiammatorio. Il numero di ricadute in questo caso è minimo e non supera il 2,5%.
Il trattamento tempestivo aiuta recupero rapido paziente dopo aver sofferto di infiammazione, esclusi i casi di recidiva indesiderata. In questo caso è necessario conformarsi requisiti igienici e liberarsene malattie concomitanti, che potrebbe causare lo sviluppo di infiammazioni nelle ghiandole sudoripare.
Un problema molto comune, conosciuto in medicina con il termine “idrosadenite”. La malattia è accompagnata da un accumulo di pus nell'area della ghiandola colpita, nonché da costante disagio, dolore e gonfiore.
Questo è il motivo per cui molte persone sono interessate Informazioni aggiuntive sul perché l'infiammazione delle ghiandole sudoripare si sviluppa sotto l'ascella. I sintomi, il trattamento e le possibili complicanze sono informazioni con cui dovresti assolutamente familiarizzare.
Idradenite: informazioni generali
L'idrosadenite è una malattia accompagnata dall'infiammazione delle ghiandole sudoripare. Le ghiandole situate nella zona delle ascelle sono più suscettibili all'infiammazione.
L'idrosadenite non si sviluppa nei bambini in età prescolare e più piccoli età scolastica, così come nei pazienti anziani. Le statistiche mostrano che l'85% dei pazienti con infiammazione delle ghiandole sudoripare sono donne di età compresa tra 16 e 55 anni.
Infiammazione delle ghiandole sudoripare sotto l'ascella: cause
Naturalmente, prima dovresti capire le ragioni dello sviluppo della malattia, perché il regime di trattamento scelto dal medico dipende in gran parte da questo.
Nella maggior parte dei casi, l'infiammazione delle ghiandole sudoripare sotto l'ascella è associata all'attività dei batteri patogeni. Come mostrano le statistiche, molto spesso viene svolto il ruolo dell'agente patogeno Staphylococcus aureus. Molto spesso, i microrganismi penetrano nella ghiandola dall'esterno, attraverso il suo condotto. Questo accade spesso quando lesioni varie pelle, ad esempio durante la depilazione o la rasatura, nonché a causa del costante attrito della pelle contro il tessuto.
A proposito, anche l'iperidrosi (sudorazione eccessiva) è potenzialmente pericolosa. La pelle nella zona delle ascelle si bagna costantemente, i tessuti macerano, il che porta ad un indebolimento delle funzioni barriera. In tali condizioni, è molto più facile per i microrganismi patogeni penetrare nelle ghiandole sudoripare o negli strati profondi della pelle.
L'infezione, a proposito, può entrare nei tessuti non solo da ambiente esterno. L'infezione spesso si diffonde in tutto il corpo insieme al flusso di sangue e linfa. Naturalmente, ciò accade solo in un contesto di indebolimento sistema immunitario.
Principali fattori di rischio
Naturalmente, l'infiammazione delle ghiandole sudoripare sotto l'ascella è associata all'attività infezione da stafilococco. Tuttavia, la probabilità di sviluppare la malattia è molto più elevata se il corpo è gravemente indebolito.

Ecco perché vale la pena studiare i fattori di rischio:
- diabete mellito (accompagnato da gravi disturbi ormonali e immunità indebolita);
- malattie del sistema endocrino;
- tubercolosi;
- la presenza di infezione da HIV, così come altre condizioni di immunodeficienza;
- toxoplasmosi;
- malattie da elminti (infestazione da ossiuri, nematodi, ecc.);
- malattie reumatiche;
- lupus eritematoso sistemico;
- anemia (i tessuti non ricevono abbastanza ossigeno, il che indebolisce le loro funzioni barriera);
- conformità dieta ferrea(questo impoverisce il corpo, rendendolo più suscettibile);
- cattiva alimentazione (di nuovo, porta allo sviluppo di carenze vitaminiche);
- obesità (le persone in sovrappeso soffrono spesso di disturbi ormonali e sudorazione eccessiva);
- grave ipotermia(locale o generale);
- periodo di gravidanza (associato a cambiamenti ormonali).
Tutte queste malattie indeboliscono significativamente le difese dell'organismo, influenzano negativamente il sistema immunitario e rendono la pelle più suscettibile alle infezioni.
A proposito, il processo infiammatorio può svilupparsi sullo sfondo di una reazione allergica causata dall'uso di cosmetici di bassa qualità: antitraspiranti, detergenti per il viso, ecc.
Infiammazione delle ghiandole sudoripare sotto l'ascella: foto e sintomi
In genere, il ciclo di sviluppo dell'idrosadenite dura circa due settimane. I sintomi dell'infiammazione delle ghiandole sudoripare sotto l'ascella dipendono dallo stadio di sviluppo della malattia:
- Innanzitutto, appare un piccolo nodulo sotto l'ascella: il suo diametro non supera 1-2 cm.
- A poco a poco il tumore cresce. Appare un forte prurito e poi dolore, che causa molti disagi alla persona.
- Intorno al nodulo si formano piccoli brufoli neri: questo è ghiandole sebacee, i cui condotti sono ostruiti da un tappo corneo.
- Il processo infiammatorio e la formazione di pus sono associati al ristagno del sangue, a seguito del quale la pelle nell'area dell'idrosadenite diventa rossastra, a volte con una tinta blu o viola.
- Compaiono anche sintomi generali di intossicazione. I pazienti lamentano debolezza, nausea, dolori articolari e dolori muscolari. La temperatura corporea aumenta.
- I tessuti nella zona delle ascelle si gonfiano, il che porta alla compressione terminazioni nervose. I pazienti soffrono di dolore acuto e lancinante che appare durante i movimenti articolazione della spalla.
- Le masse purulente continuano ad accumularsi nei tessuti molli. Non è raro vedere pus bianco o giallastro sotto la pelle.
- In assenza di terapia, l'ascesso spesso si apre arbitrariamente o in seguito a qualche tipo di lesione.
- Dopo aver aperto l'idrosadenite, le condizioni del paziente migliorano: febbre e dolore scompaiono. Tuttavia, vale la pena capire che il focus dell'infiammazione rimane e, in assenza di terapia, la probabilità di una ricaduta nel prossimo futuro è molto alta.

Se hai tali segni, dovresti consultare immediatamente un medico. Solo uno specialista sarà in grado di pulire i tessuti dal pus e creare un regime di trattamento farmacologico efficace.
Possibili complicazioni
L'infiammazione delle ghiandole sudoripare sotto l'ascella risponde bene al trattamento. Tuttavia non si può escludere la possibilità di complicazioni.
A volte il processo purulento si diffonde ai vicini tessuti morbidi, che può portare allo sviluppo di un ascesso o flemmone ( grande ascesso con un guscio denso). Se l'ascesso non viene drenato in tempo, può aprirsi da solo. In questo caso masse purulente si diffondono ai tessuti vicini e spesso entrano nella circolazione sistemica. Maggior parte complicazione pericolosa l'idrosadenite è sepsi (si osserva un'infezione di tutto il corpo).
Le statistiche mostrano che tali complicazioni di solito si sviluppano in assenza di terapia. I pazienti con corpi gravemente indeboliti e malattie del sistema immunitario sono a rischio.
Misure diagnostiche
Conosci già le cause e i sintomi dell'infiammazione delle ghiandole sudoripare sotto l'ascella. Se noti i disturbi sopra descritti, devi consultare urgentemente un medico. Solo uno specialista può creare un regime terapeutico efficace e sicuro.

La diagnosi di infiammazione delle ghiandole sudoripare sotto l'ascella è raramente associata a difficoltà. A un medico espertoÈ sufficiente esaminare la pelle nella zona interessata e ascoltare i reclami del paziente.
Naturalmente, in futuro verranno effettuate ulteriori ricerche. Ad esempio, un esame del sangue è informativo: un aumento della VES, così come un aumento del numero dei leucociti, indica la presenza di un processo infiammatorio. Inoltre, i campioni ottenuti dalle ghiandole sudoripare vengono utilizzati per la coltura batteriologica. Pertanto, il medico ha l'opportunità di determinare con precisione il tipo di agente patogeno e selezionare il farmaco appropriato.
Se ci sono frequenti ricadute o la malattia è difficile da trattare, il paziente viene sottoposto a un immunogramma: ciò consente di verificare il funzionamento del sistema immunitario.
Trattamento conservativo
Poiché l'infiammazione è associata all'attività dei microrganismi batterici, il regime di trattamento prevede necessariamente l'assunzione di antibiotici. Eritromicina, doxiciclina e tetraciclina sono efficaci. La terapia dura almeno due settimane.
I tessuti interessati, così come la pelle attorno all'ascesso, devono essere trattati con soluzioni antisettiche 2-3 volte al giorno. Ciò contribuirà a prevenire un’ulteriore diffusione dei batteri. Una soluzione è adatta per la disinfezione acido salicilico, tintura di iodio, verde brillante, alcool. Inoltre, i tessuti infiammati vengono lubrificati con unguento Vishnevsky o Levomekol.
Se durante gli esami è stato possibile confermare la presenza di un'infezione da stafilococco, allora si può effettuare una terapia specifica, in particolare l'introduzione gammaglobuline stafilococciche. I farmaci antinfiammatori non steroidei vengono utilizzati anche per aiutare a far fronte al dolore e alla febbre.
Misure precauzionali
Devi capire che le infezioni (soprattutto se stiamo parlando sullo stafilococco) possono diffondersi rapidamente alle aree adiacenti e sane della pelle. Questo è il motivo per cui l'area dell'idrosadenite deve essere coperta con una benda asciutta.
Dovrai rinunciare al bagno per un po'. Puoi fare la doccia solo dopo aver coperto l'area dell'infiammazione con una benda e un cerotto. La pelle attorno all'ascesso deve essere trattata con soluzioni antisettiche più volte al giorno.
Il trattamento dell'infiammazione delle ghiandole sudoripare dell'ascella deve essere integrato con una dieta adeguata. I piatti dovrebbero essere leggeri, ma ricchi di calorie. Il tuo menu giornaliero dovrebbe sicuramente includere cibi ricchi di fosforo e ferro. Saranno utili varie bacche, ribes nero, prodotti a base di latte fermentato, noci e fegato. Gli esperti consigliano di bere succhi di frutta freschi. Il pesce e la carne magra saranno utili, ma bolliti. Dai dolci, piccanti e cibi grassi, l'alcol dovrebbe essere evitato.
Fisioterapia
Il trattamento farmacologico dell'infiammazione delle gonadi sotto l'ascella è necessariamente integrato da procedure fisioterapeutiche. L'irradiazione UHF e infrarossa sono considerate efficaci. Inoltre, talvolta vengono eseguite la terapia ultravioletta locale, la terapia laser e la terapia magnetica. A volte ai pazienti viene prescritta l'elettroforesi con codeina o dionina. Procedure simili, di norma, vengono eseguiti dopo che il processo infiammatorio è stato interrotto con l'aiuto di farmaci.
Intervento chirurgico: indicazioni e caratteristiche
A volte è necessario lasciare maturare l'ascesso, dopodiché il medico potrà aprirlo e ripulirlo dalle masse purulente. Gli impacchi caldi e umidi non sono adatti a questo scopo, poiché ciò porta alla macerazione della pelle. Prendere il sole è adatto per riscaldarsi (nella stagione calda). Puoi scaldare un asciugamano di spugna con un ferro da stiro, che poi applicherai sulla pelle nella zona delle ascelle.

Il riscaldamento degli ascessi consente loro di maturare e ammorbidirsi. E dopo questo, di regola, è necessario aprire l'idrosadenite. Dopo aver tagliato il tessuto, il medico evacua innanzitutto le masse purulente, dopodiché rimuove con cura il tessuto adiposo infiltrato.
Se ci sono continue ricadute, e pulire le ulcere e terapia farmacologica non danno l'effetto desiderato, quindi il paziente ha bisogno di più trattamento radicale. L'area dell'idrosadenite viene prima aperta e pulita, ma la ferita guarisce in condizioni aperte. Il paziente prende sempre antibiotici. Dopo che il processo infiammatorio si è calmato, resezione completa pelle e tessuto sottocutaneo. Naturalmente, dopo questo, è necessaria la chirurgia plastica per aiutare a chiudere il difetto.
Metodi tradizionali di trattamento
Trattamento dell'infiammazione delle ghiandole sudoripare sotto l'ascella rimedi popolariÈ anche possibile, ma le prescrizioni possono essere utilizzate solo con il permesso di un medico.
- Il cavolo ha proprietà antinfiammatorie. Fresco foglia di cavolo Applicare sulla pelle interessata, fissare con una benda e lasciare agire per una notte. Per ottenere un effetto maggiore, il foglio può essere lubrificato con una piccola quantità miele naturale.
- L'aloe aiuterà anche a far fronte all'infiammazione. Lavare accuratamente le foglie mature, risciacquandole acqua bollita, tagliare nel senso della lunghezza e applicare la parte carnosa sulla pelle interessata. L'impacco dovrebbe rimanere sulla pelle per diverse ore. L'aloe ha proprietà battericide. Inoltre, le foglie della pianta tirano fuori il pus, accelerando la maturazione dell'ascesso.

Come evitare la malattia: la prevenzione
La malattia risponde relativamente bene al trattamento, almeno come evidenziato dalle revisioni. Il trattamento dell'infiammazione delle ghiandole sudoripare sotto l'ascella nella maggior parte dei casi termina pieno recupero. Ma seguire alcune raccomandazioni aiuterà a prevenire lo sviluppo dell'idrosadenite:
- È importante osservare attentamente le norme di igiene personale, soprattutto se si soffre di sudorazione eccessiva.
- Ricorda che l'infezione può verificarsi durante la depilazione o la rasatura delle ascelle.
- È meglio dare la preferenza a indumenti abbastanza spaziosi realizzati con tessuti naturali (l'attrito costante nella zona delle ascelle è un fattore di rischio).
- Sii responsabile nella scelta di cosmetici e deodoranti.

Naturalmente, non dimenticare di rafforzare il sistema immunitario. Nutrizione appropriata, attività fisica, assunzione periodica di vitamine: tutto ciò contribuirà ad aumentare la resistenza del tessuto cutaneo e tipi diversi infezioni.
L'insorgenza di idrosadenite sotto il braccio è associata allo sviluppo di un processo infiammatorio nelle ghiandole duttali. La malattia può manifestarsi nei giovani, nei bambini durante la pubertà e nelle donne incinte. Nelle persone anziane, la malattia viene diagnosticata raramente, a causa di una diminuzione dell'attività ormonale e della produzione di enzimi naturali. La malattia è accompagnata da ascessi che ricordano l'aspetto delle ghiandole mammarie dei cani, quindi l'idrosadenite è stata rapidamente soprannominata "mammella da cagna" dalla gente.
Il trattamento tempestivo consente di eliminare la malattia senza intervento chirurgico, ma anche la terapia rapida non lo garantisce sintomi spiacevoli non sorgerà più.
Caratteristiche della malattia
L'idrosadenite è un processo di infiammazione delle ghiandole sudoripare, spesso causato da batteri stafilococco. I danni alle ghiandole sudoripare colpiscono anche le ghiandole apocrine, che sono responsabili della normale sudorazione e donano a ogni persona un aroma naturale unico. L'insorgenza della malattia sotto l'ascella è il luogo di insorgenza più comune. Possibile insorgenza di idrosadenite in area inguinale, vicino all'ombelico, sui genitali esterni.
L'idrosadenite non differisce a seconda del sesso dei pazienti e può verificarsi allo stesso modo sia negli uomini che nelle donne. Oltre alla ghiandola sudoripare, è colpita anche la ghiandola apocrina, responsabile dei feromoni naturali (l’odore individuale di una persona). La ghiandola apocrina inizia a formarsi proprio durante la pubertà nell'adolescenza e smette di funzionare normalmente dopo 50 anni, quindi l'idrosadenite non può verificarsi nei bambini e negli anziani. Il fattore scatenante per l'insorgenza della malattia è sempre l'infezione. La principale differenza tra idrosadenite e altri tipi di dermatologia formazioni purulente(ad esempio foruncoli) è considerata l'assenza di una radice di cellule morte.
Video sulla relazione tra idrosadenite e deodoranti:
Tipi e classificazione
L'idrosadenite può verificarsi in vari gradi gravità, che dipende completamente dal tempo in cui il paziente contatta un dermatologo o un chirurgo. A seconda della gravità della malattia, l'idrosadenite può essere suddivisa nelle seguenti fasi:
- iniziale quando si è appena verificato il processo di intasamento della ghiandola sudoripare (gonfiore, arrossamento, prurito e indolenzimento);
- media quando i “noduli” infiammati crescono e il dolore si intensifica;
- pesante il grado in cui il processo patologico è caratterizzato dalla comparsa di ascessi purulenti con sangue.
I principali fattori per determinare le tattiche terapeutiche sono la classificazione generalmente accettata non solo in base al grado di gravità, ma anche in base alla forma del corso.
Forma purulenta (processo acuto)
Caratteristica della forma sviluppo rapido processo infiammatorio a seguito del blocco delle ghiandole sebacee, sudoripare e apocrine. La comparsa di ascessi in questa forma è spesso conseguenza di un'igiene insufficiente della zona ascellare e di traumi cutanei durante la depilazione.
Il decorso della malattia è identico alle manifestazioni di un comune raffreddore con malessere, aumento della temperatura corporea, a cui si aggiunge successivamente dolore nella zona delle ascelle. La forma purulenta rappresenta un serio pericolo per la vita del paziente se non adeguatamente trattata.
Forma cronica (ricorrente).
Lo sviluppo della forma cronica è caratterizzato da un lungo decorso del processo acuto. La malattia può essere causata da un ascesso purulento che non è stato completamente trattato. Forma cronica ha diverse fasi di sviluppo:
- Fase I(formazione di denso formazioni nodulari sottopelle, dolore);
- Fase II(allargamento dei nodi, inizio della loro mobilità, cambiamento del colore della pelle in una tonalità rosso-blu);
- Fase III(formazione di una composizione viscosa purulenta che rompe il granuloma (capsula) e fuoriesce con sangue).
Importante! Avendo determinato correttamente lo stadio e lo sviluppo della malattia, il medico può sviluppare rapidamente le tattiche terapeutiche necessarie. Quando si tratta la forma acuta di idrosadenite, la velocità è importante, perché un processo acuto prolungato porta sempre alla formazione di una malattia cronica.
Cause della malattia

In dermatologia chirurgica, la causa principale della malattia è un ambiente umido regolare causato da sudorazione eccessiva malato. Qualsiasi liquido organico nel corpo umano diventa un ambiente favorevole per la proliferazione di batteri dannosi e condizionatamente dannosi. I microrganismi dannosi intasano le ghiandole sudoripare e provocano la comparsa di formazione infiammatoria acuta. Oltre allo stafilococco, l'idrosadenite può essere causata da batteri del gruppo degli streptococchi e altri. Più spesso, l'idrosadenite si verifica a causa dei seguenti fattori:
- immunità indebolita del paziente;
- disturbi ormonali nel corpo;
- malattie della tiroide o delle paratiroidi;
- malattie dermatologiche croniche;
- peso in eccesso o obesità;
- anomalie nello sviluppo delle ghiandole sudoripare:
- cambiamenti nel lavoro della centrale sistema nervoso;
- mancanza di dieta;
- assumere farmaci che sopprimono il sistema immunitario;
- digiuno o cattiva alimentazione;
- chemioterapia per il cancro;
- igiene insufficiente;
- rasatura imprecisa dei peli nella zona ascellare:
- trauma cutaneo;
- prodotti per l'igiene di bassa qualità;
- reazioni allergiche ai prodotti per l'igiene personale (gel, oli, schiuma da barba, ecc.).
Ci sono molti fattori che possono causare l'idrosadenite. Se il paziente è a rischio, è in sovrappeso o ha altre malattie che contribuiscono allo sviluppo di escrescenze purulente sotto l'ascella, le sue possibilità di sviluppare idrosadenite cronica sono piuttosto elevate.
Segni e caratteristiche del percorso
Nel decorso acuto e cronico dell'idrosadenite, alcuni segni della malattia possono differire notevolmente nella gravità e nella natura delle manifestazioni. L'infiammazione delle ghiandole sudoripare nella zona ascellare è accompagnata dalle seguenti condizioni:
- la comparsa di un piccolo nodulo e dolore;
- ingrandimento del nodulo fino a 2 cm;
- scolorimento della pelle;
- la comparsa di nuovi noduli;
- la formazione di numerosi noduli in un'area interessata;
- rigonfiamento;
- la comparsa di gonfiore e pus;
- aumento della temperatura (a volte fino a 39-40°C);
- una sensazione di forte prurito misto a dolore;
- rigidità dei movimenti.

Importante! Grave infiammazione può essere accompagnato dal rilascio di pus con chiazze sanguinanti da capsule scoppiate di formazioni nodulari. Pericolo lungo termine Il processo infiammatorio può provocare sepsi grave per il paziente (diffusione di pus attraverso il flusso sanguigno) e intossicazione.
Idradenite durante la gravidanza
Anche nel primo trimestre di gravidanza, quello di una donna sfondo ormonale, naturalmente l'immunità diminuisce, appare debolezza generale. La comparsa di un batterio o natura virale potrebbero oscurare il corso della gravidanza. Sono considerate le principali cause di idrosadenite nelle donne in gravidanza raffreddori frequenti o virus dell'herpes (qualsiasi virus dell'herpes). È importante che le donne osservino igiene attenta zone delle ascelle, cercare di utilizzare solo prodotti comprovati per l'igiene personale, evitare di radersi con rasoi o epilatori e trattare i peli superflui con creme depilatorie morbide.
Qualsiasi metodo di rasatura potenzialmente traumatico può scatenare l'idrosadenite. L'idrosadenite risultante si verifica sempre con sintomi gravi e quindi, se si verificano i primi segni di sviluppo della malattia, è necessario contattare immediatamente un ostetrico-ginecologo, un dermatologo e un chirurgo. L’assunzione di antibiotici durante la gravidanza è vietata, ma quando il pericolo per la vita della madre supera il danno al feto derivante dai principi attivi del farmaco, si inizia un trattamento tempestivo.
Metodi diagnostici
Dermatologi e chirurghi sono coinvolti nell'identificazione dell'idrosadenite. Prima del trattamento, è importante determinare la natura della malattia, la sua forma e le caratteristiche di sviluppo. Si distinguono i seguenti metodi diagnostici:
- intervistare il paziente per i reclami;
- ispezione visiva dell'area dell'ascella;
- sentire i sigilli e premere sui noduli;
- definizione aspetto malattie;
- prelievo di sangue per test biochimici;
- raccolta di prova di materiale purulento;
- esame delle urine (se necessario).
Importante! Lo scopo della diagnosi non è solo determinare la natura dell'idrosadenite, ma anche separarla da altri tipi di malattie, ad esempio la linfogranulomatosi, linfoadenite cronica, foruncolosi o tubercolosi. Se i dati primari sulla malattia non sono sufficienti, possono essere prescritti ulteriori metodi di ricerca (ad esempio gli ultrasuoni).

Nonostante alcune differenze nel decorso delle diverse forme di idrosadenite, le tattiche di trattamento non differiscono in modo significativo. La medicina ufficiale implica i seguenti tipi di trattamento per la malattia:
- medicinale;
- operativo;
- fisioterapia;
- metodi tradizionali.
È importante scegliere i farmaci giusti per il locale e uso interno per alleviare rapidamente i sintomi spiacevoli dell'idrosadenite.
Trattamento con farmaci
I medicinali possono essere prescritti sotto forma di iniezioni intramuscolari o endovenose o in compresse. Per trattamento di successo Vengono prescritti diversi farmaci mirati contemporaneamente, che corrispondono alla forma e alla fase del corso:
- Antibiotici. Vengono prescritti farmaci della classe delle tetracicline e dei macrolidi, che hanno un effetto deprimente sullo sviluppo del processo infiammatorio (Ceftriaxone, Summed).
- Agenti ormonali. Gli ormoni prevengono lo sviluppo dell'infiammazione varie fasi il loro aspetto e vengono iniettati nella lesione stessa (Prednisolone).
- Farmaci immunomodulatori. Utilizzato per migliorare immunità locale(gammaglobuline). Controindicato per le donne incinte, poiché possono portare ad aborto spontaneo (Viveron, Immudon).
- Antisettici. Prescritto per la disinfezione della pelle delle ascelle da microflora dannosa(Miramistina, Clorexidina, Iodinolo).
Qualsiasi trattamento farmacologico deve essere prescritto da specialisti. Quando si automedica l'idrosadenite, non solo non è possibile curare la malattia, ma anche aggravare il decorso della malattia.
Trattamento chirurgico
Il trattamento chirurgico è necessario quando dipartimento purulento con incisione del nodulo e installazione di drenaggio. Le manipolazioni aiutano ad eliminare l'infiammazione e prevenire il rischio di frammenti purulenti residui. Dopo che le ferite sono guarite, viene eseguita una terapia speciale con antibiotici e disinfettanti.
Importante! Di successo e trattamento tempestivo aiutare il paziente a riprendersi rapidamente dall'infiammazione, eliminando il rischio di recidive indesiderate. Naturalmente, con l'assoluta osservanza delle norme igieniche e del trattamento delle malattie concomitanti, che in un modo o nell'altro potrebbero contribuire allo sviluppo dell'idrosadenite.
Fisioterapia
Per accelerare il processo di recupero, i medici prescrivono la fisioterapia, che include le seguenti procedure:
- Procedure UHF;
- fotochemioterapia;
- terapia laser magnetica;
- terapia a infrarossi.
Tutte le procedure mirano al trattamento postoperatorio delle cicatrici, alla guarigione dei pori danneggiati e al miglioramento delle condizioni generali del paziente.
Metodi tradizionali di trattamento
Il trattamento dell'idrosadenite con rimedi popolari può essere effettuato alla fine della malattia per accelerare il processo di guarigione. Ad esempio, decotti di camomilla, tiglio e achillea aiuteranno ad alleviare la tensione dalla pelle danneggiata e un infuso di timo o salvia creerà una protezione antibatterica. I metodi di trattamento tradizionali ben noti qui non saranno una panacea per il processo infiammatorio.
Le infusioni e gli impacchi alle erbe aiuteranno a ripristinare rapidamente la pelle dopo l'intervento chirurgico e diventeranno ulteriormente naturali farmaci antisettici per il trattamento delle ascelle.
Il medico parla del trattamento dell'idrosadenite
Stile di vita durante la malattia e dieta
Si consiglia di abbinare un'attività fisica moderata ad esercizi di respirazione. In questo modo il corpo si satura di ossigeno più rapidamente e aumenta la resistenza a vari batteri. L'immagine giusta la vita aiuta a rafforzare il sistema immunitario. Per l'idrosadenite suppurativa, aderenza a dieta speciale E immagine sana la vita è estremamente importante. Alcol e tabacco dovrebbero essere esclusi, come durante il crollo sostanze nocive(alcoli e resine) i loro componenti escono con il sudore attraverso i pori. L'intossicazione non contribuisce a un rapido recupero.
Il programma di dieta di un paziente con idrosadenite dovrebbe includere: frutta fresca, verdure, verdure. Nella stagione invernale, dovresti bere complessi vitaminici tono generale. I prodotti importanti durante la malattia sono:
- latticini;
- noci e cereali;
- prodotti farinacei;
- carne e pesce magri;
- frutta verdura.
Inoltre, il corretto regime di bere. Il volume del liquido deve corrispondere norma di età. Ad esempio, è importante che un adulto beva circa 2 litri di acqua fresca al giorno. Ciò consente di rimuovere rapidamente l'infezione dall'organismo, favorendo una pronta guarigione.
Prevenzione e complicanze
Al centro di tutto misure preventiveè previsto il rispetto delle norme igieniche e delle regole per la cura delle ascelle. Le misure principali includono quanto segue:
- organizzazione dell'igiene quotidiana;
- indossare abiti comodi;
- trattamento dei disturbi ormonali;
- prevenzione dell'obesità, del diabete;
- selezione di cosmetici di alta qualità per la zona delle ascelle;
- rasatura morbida.
In caso di idrosadenite cronica, è importante trattare ulteriormente la zona dell'ascella con alcool borico o di canfora. Soprattutto se la pelle è stata ferita durante la rasatura. Vale la pena aggiungere complessi vitaminici durante la stagione fredda e indumenti adatti al clima durante i mesi caldi. È necessario escludere raffreddori, altro malattie infettive che può portare allo sviluppo di idrosadenite o delle sue complicanze. I pericoli speciali della malattia includono:
- ingresso di infezione purulenta nella centrale flusso sanguigno(sepsi);
- sviluppo di idrosadenite suppurativa;
- diffusione dell'infiammazione ad altre parti del corpo;
- la comparsa di flemmone putrefattivo ( formazione della pelle con pus senza confini pronunciati);
- sviluppo di linfoadenite.
È importante eliminare qualsiasi processo infiammatorio nel corpo in modo rapido ed efficiente, perché lo sviluppo di complicazioni sullo sfondo di un'infezione diffusa può avere conseguenze serie, fino allo sviluppo malattie gravi cervello e sistema nervoso centrale. L'idrosadenite sotto il braccio presenta sintomi vividi (dolore, gonfiore, fastidio sotto le ascelle, febbre), quindi lo sviluppo della malattia può essere riconosciuto anche prima della formazione di una forma purulenta della malattia. Il rispetto della prevenzione e l'attenzione al proprio corpo ti proteggeranno da molti pericoli, inclusa l'idrosadenite.
Domanda risposta
Come sbarazzarsi del dolore alle ascelle?
Se il dolore si manifesta all'improvviso e non puoi consultare un medico oggi, puoi ricorrere all'assunzione di Ibuprofene (uno dei farmaci sicuri) o allegare impacco freddo. Con l'idrosadenite, il dolore può essere grave, quindi di solito c'è tempo per consultare un medico.
Quali mezzi possono essere utilizzati per rimuovere l'infiammazione?
Usandone solo uno metodi tradizionali per qualsiasi forma di idrosadenite, non farà altro che aggravare le condizioni generali del paziente. Metodi medicina tradizionale sarà efficace insieme al tradizionale trattamento farmacologico. Dopo trattamento adeguato, per accelerare la guarigione si possono fare degli impacchi con un decotto di camomilla, celidonia e spago.
Cosa può infiammarsi sotto l'ascella?
L'idrosadenite si verifica a causa dell'infiammazione della ghiandola sudoripare, che si diffonde alle ghiandole apocrine. È il loro blocco che porta all'infiammazione con la successiva formazione di noduli purulenti.