Tachicardia transitoria. Quando è necessario rivolgersi ad uno specialista? Possibili complicanze della tachicardia a seconda della forma. Metodi di prevenzione
Molte malattie possono manifestarsi come un malfunzionamento del cuore. Ma potrebbero non essere associati a gravi patologie cardiache.
Uno dei disturbi comuni che incontrano molti pazienti è la tachicardia. Si manifesta con un aumento della frequenza cardiaca fino a 90 volte al minuto. Tuttavia, la tachicardia non può essere definita una malattia indipendente; lo è piuttosto un sintomo, che potrebbe indicare un malfunzionamento organi interni.
La tachicardia può verificarsi sia negli adulti che negli adulti. Inoltre, in un bambino di età inferiore ai sette anni, un battito cardiaco accelerato è la norma; tale tachicardia è solitamente accompagnata da un aumento della frequenza cardiaca di 100 battiti al minuto, nei bambini adolescenza il polso può essere compreso tra 80 e 100 battiti/min.
- Tutte le informazioni sul sito sono solo a scopo informativo e NON sono una guida all'azione!
- Può darti una DIAGNOSI ACCURATA solo DOTTORE!
- Vi chiediamo gentilmente di NON automedicare, ma fissare un appuntamento con uno specialista!
- Salute a te e ai tuoi cari!
Negli adulti che non soffrono di alcuna malattia, la tachicardia si verifica nel momento della paura, quando attività fisica, superlavoro, mancanza di ossigeno e anche dopo aver preso certi medicinali.
Tuttavia, la tachicardia si verifica spesso a riposo. Ciò potrebbe indicare un malfunzionamento nel corpo e la fonte processo patologico Potrebbe essere qualsiasi organo che, per un motivo o per l'altro, ha iniziato a funzionare in modo errato.
Di solito, un sintomo come la tachicardia si manifesta non solo sotto forma di aumento della frequenza cardiaca: i pazienti possono averlo forte pulsazione V vasi cervicali, appare l'ansia, la persona è spaventata da questa condizione, motivo per cui il cuore inizia a battere ancora più velocemente.
Di norma, la tachicardia si verifica all'improvviso e può durare da alcuni minuti a un giorno. Tutto dipende dal tipo di tachicardia che si manifesta.
Se il paziente ha tachicardia patologica, allora può essere causato da una serie di motivi, inclusa la malattia del sistema cardiovascolare. Tuttavia, anche altri fattori possono portare alla comparsa di una tale condizione, di cui parleremo più in dettaglio nel nostro articolo.
A seconda della fonte che imposta gli impulsi elettrici del cuore, può verificarsi tachicardia. Nel primo caso, la variazione della frequenza cardiaca è influenzata dal nodo senoatriale, questa sezione del muscolo cardiaco inizia ad attivarsi durante vari problemi nel corpo umano.
La tachicardia parossistica può essere causata da parti come il nodo del seno, gli atri, il nodo atrioventricolare o il ventricolo.
Il secondo tipo di tachicardia è più comune e si presenta sotto forma di parossismi, cioè sotto forma di attacchi che iniziano e finiscono improvvisamente. In alcuni casi, quando tachicardia parossistica l'aumento della frequenza cardiaca può arrivare fino a 220 battiti al minuto.
Questa condizione può essere molto pericolosa per la vita; è caratterizzata da perdita di coscienza, svenimento e, nel peggiore dei casi, morte. Ai primi sintomi di tale tachicardia, dovresti chiamare immediatamente ambulanza.
Ma prima di prendere qualsiasi misura, devi scoprire quali sono le cause della tachicardia. Per fare questo, è necessario consultare un medico e sottoporsi a un esame. È possibile che patologie cardiache più gravi che mettono a rischio la vita del paziente possano portare a tali attacchi.
Disturbi del ritmo con bassa pressione sanguigna
Oltre all'aumento della frequenza cardiaca e bassa pressione i pazienti lamentano sintomi come mal di testa, vertigini frequenti, malessere, debolezza muscolare, meno spesso perdita di coscienza a breve termine.
Con la distonia vegetativa-vascolare, i pazienti sperimentano ansia, attacchi di panico e paura e preoccupazione per la propria vita. A volte la tachicardia con bassa pressione può essere accompagnata da disagio al petto e dolore al cuore.
Cause della tachicardia
Se il paziente non ne ha patologie gravi cuore e la tachicardia non è associata a malattie degli organi interni, quindi la ragione principale dell'aumento della frequenza cardiaca può essere considerata lo stress psico-emotivo.
Ognuno di noi affronta ogni giorno situazioni stressanti, in risposta alle quali reagisce il sistema nervoso. Tutti i fattori esterni che fanno preoccupare e preoccupare una persona influenzano anche il funzionamento del sistema cardiovascolare.
Per prevenire gli attacchi, è sufficiente evitare situazioni stressanti. Se ciò non è possibile, almeno devi cercare di non reagire allo stress in modo così violento. Altrimenti a causa di manifestazioni frequenti la tachicardia può sviluppare malattie cardiache.
L'attività fisica può anche provocare la comparsa di tachicardia, ma non appena una persona entra nella fase di riposo, il cuore di solito inizia a battere al ritmo abituale.
Nonostante il fatto che nella maggior parte dei casi la tachicardia sia temporanea e si verifichi a causa dei fattori sopra elencati, esistono altre cause più gravi.
Tra loro:
- disturbi associati al sistema endocrino;
- shock nervosi, lungo soggiorno in uno stato eccitato;
- avvelenamento prodotti alimentari, intossicazione del corpo con sostanze chimiche;
- malattie causate da virus, così come raffreddori, in cui aumenta la temperatura corporea;
- inattività fisica o stile di vita sedentario vita (molto spesso questo si applica alle persone che guidano immagine sedentaria vita);
- disidratazione del corpo, grande perdita di liquidi, che porta alla rimozione di magnesio e potassio dal corpo;
- forte perdita di sangue a causa di varie lesioni e ferite, importante perdita di sangue durante le mestruazioni nelle donne, stadio grave di anemia.
Se si verificano sintomi di tachicardia, è necessario consultare un medico il prima possibile, soprattutto se gli attacchi si ripetono ripetutamente.
È molto importante scoprire perché si verificano le palpitazioni cardiache. Se una condizione come la tachicardia è causata da una grave malattia cardiaca, è necessario iniziare immediatamente trattamento farmacologico.
Di cuore Anche le deviazioni nel funzionamento dei dipartimenti cardiaci non sono rare oggi. Può essere tachicardia sinusale sintomo precoce disfunzione del ventricolo sinistro, può anche indicare una patologia più grave, come l'insufficienza cardiaca. Esistono anche cause intracardiche che possono portare ad un aumento della frequenza cardiaca, tra cui:
- e – in questo caso, oltre al battito cardiaco accelerato, il paziente può avvertire il fastidio del gonfiore arti inferiori, sudorazione profusa, stanchezza e pelle pallida;
- acuto;
- infarto miocardico e interruzione del funzionamento di questo reparto: la tachicardia può essere combinata con bradicardia, i pazienti lamentano dolori acuti, arrendendosi mano sinistra, spalla, mascella, zona del torace;
- difetti cardiaci congeniti e acquisiti, cambiamenti anormali strutture cardiache;
- infettivo, reumatico e altri;
- adesivo () pericardite e infiammazione guscio esterno cuori;
- embolia dell'arteria polmonare - con questa malattia, oltre alla tachicardia, dolore intenso al petto, mancanza di respiro, una condizione che si verifica quando c'è carenza di ossigeno.
Vale la pena notare che la tachicardia non è una malattia, ma un segno di qualche malattia e l'inizio di un processo patologico nel corpo.
Se la frequenza cardiaca aumenta improvvisamente dopo aver mangiato o mentre riposi di notte senza motivo, o se la frequenza cardiaca non ritorna normale dopo aver corso o salito le scale per 30 minuti, dovresti consultare un medico.
Inoltre, è necessario monitorare autonomamente le proprie condizioni durante gli attacchi di tachicardia; non sarebbe superfluo misurare la pressione sanguigna utilizzando tonometro elettronico, che, oltre alla pressione, misura il polso e conta i battiti cardiaci.
Se durante un attacco non è possibile chiamare un'ambulanza, l'assunzione di Corvalol o Valocordin (fino a 40 gocce) aiuterà ad alleviare la condizione. Consigliato bere molti liquidi, è meglio bere un bicchiere di acqua fredda.
A volte basta lavarsi la faccia acqua fredda e la tachicardia scompare da sola. A sentirsi poco bene meglio accettare posizione orizzontale, è consigliabile sdraiarsi senza cuscino.
Extracardiaco
- Come accennato in precedenza, la tachicardia può essere la prova della presenza di eventuali malattie. E queste potrebbero non essere necessariamente patologie cardiache; molto spesso i pazienti hanno problemi con gli organi interni. Ad esempio, la tachicardia si verifica in pazienti con insufficienza surrenalica.
- Con questa malattia, oltre al battito cardiaco accelerato, si manifestano sintomi come polso debole, aumento della fatica, irritabilità, meno spesso nausea e vomito, perdita di appetito, dispepsia.
- Una malattia più grave è il feocromocitoma. E' ormonale formazione di tumori nelle ghiandole surrenali, che secernono adrenalina o norepinefrina. Con un improvviso rilascio di adrenalina nel sangue, il paziente inizia un attacco di tachicardia, possono verificarsi mal di testa, attacchi di panico, rabbia e spesso si verifica un aumento della sudorazione e dell'insonnia.
- Un organo come tiroide, anche con malfunzionamento può portare a tachicardia. Fondamentalmente la frequenza cardiaca aumenta a causa della produzione di grandi quantità di alcuni ormoni. I pazienti lamentano sintomi come sudorazione, perdita di peso improvvisa buon appetito, irritabilità, diarrea.
- La tachicardia si verifica spesso nei pazienti con diabete mellito, di solito con complicazione acuta malattie. In questo caso, i pazienti avvertono dolore addominale, debolezza, sapore di frutta in bocca, problemi respiratori e polso debole. Con l'ipoglicemia, quando il livello di zucchero nel sangue diminuisce, si osservano non solo tutte le manifestazioni di tachicardia, ma anche una diminuzione della temperatura corporea, mal di testa, aumento della sudorazione. I pazienti possono avvertire una visione doppia e una sensazione di fame.
- È inoltre possibile identificare le principali cause di tachicardia nelle donne, tra cui l'anemia, nel sangue basso livello emoglobina e insufficienza vascolare acuta. I pazienti lamentano non solo battito cardiaco accelerato, ma anche mancanza di respiro, debolezza costante, fatica, hanno pallore pelle, forse pressione alta.
- L'anemia può svilupparsi a causa di una grande perdita di sangue nelle donne con mestruazioni abbondanti. Per acuto insufficienza vascolare sintomi come polso debole, bassa temperatura corpo, sete, secchezza delle fauci, meno spesso svenimenti.
- A volte la tachicardia appare da Duphaston. Questo farmaco ormonale, che viene prescritto per l'endometriosi, l'infertilità, l'assenza di mestruazioni, la dismenorrea e altre malattie femminili.
- Se entra il corpo un importo insufficiente ossigeno, può verificarsi una condizione come l’ipossia. I pazienti sperimentano grave mancanza di respiro, respiro accelerato, aumento della frequenza cardiaca, compromissione della coordinazione dei movimenti, confusione, cianosi o cianosi della pelle e delle mucose.
- L'aumento della frequenza cardiaca e della respirazione può essere associato a malattie bronchiali croniche ostruttive e vie respiratorie. I pazienti spesso sviluppano tosse secca, mancanza di respiro, respiro sibilante e brividi.
- A salti acuti pressione sanguigna, soprattutto quando aumenta, può verificarsi crisi ipertensiva, che può anche essere accompagnato da un aumento della frequenza cardiaca. Possono verificarsi anche i seguenti sintomi: nausea, vomito, vertigini, sangue dal naso, mal di testa e convulsioni.
- Anche qualsiasi processo infettivo e infiammatorio accompagnato da temperatura corporea elevata (mal di gola, tubercolosi, polmonite) può causare tachicardia. Se una persona è incline a gravi reazioni allergiche, allora sono molto probabili i seguenti sintomi: battito cardiaco accelerato, diminuzione della pressione sanguigna, mancanza di respiro, spasmi ai polmoni, gonfiore delle vie respiratorie. In questa condizione, la persona deve essere ricoverata urgentemente in ospedale.
- Molto spesso, la tachicardia è di natura fisiologica; appare quando esperienza emotiva, forti attacchi di dolore, così come durante lo sforzo fisico. In questo caso l'attacco di tachicardia non dura a lungo e scompare da solo.
Altro
Oltretutto varie malattie Sia fattori tossici che farmacologici possono causare tachicardia sinusale. Nel primo caso, l'accelerazione del battito cardiaco viene provocata dal consumo di grandi quantità di caffeina, dall'abuso di alcol e dal fumo.
Le cause farmacologiche includono l'assunzione di farmaci che agiscono sul sistema nervoso simpatico, stimolandolo.
Questi farmaci includono Eufillin. La tachicardia può anche essere il risultato di un uso prolungato o improprio di diuretici, corticosteroidi, farmaci antipertensivi. La tachicardia sinusale, soprattutto nella sua forma inappropriata, può verificarsi improvvisamente a riposo. Tali attacchi non sono stati ancora studiati bene e le principali cause di tachicardia inappropriata non sono state identificate.
Inoltre, la tachicardia può comparire negli alcolisti durante la sindrome da astinenza. In questo caso, i pazienti sono preoccupati per sintomi come febbre in tutto il corpo, aumento della sudorazione, perdita di forza, mancanza di appetito, insonnia, irritabilità. IN in rari casi Possono verificarsi allucinazioni e la persona diventa aggressiva.
Gli stimoli esterni, come lo stress e i cambiamenti improvvisi della vita, possono influenzare negativamente stato psico-emotivo persona. Qualsiasi esperienza, paura, eccitazione, ansia e paura può provocare un aumento della frequenza cardiaca, mentre i pazienti lamentano una serie di altri sintomi: dolore toracico, vertigini, respiro accelerato, nausea. Inoltre, tutte queste manifestazioni scompaiono immediatamente dopo che la persona si è calmata.
Le interruzioni nel funzionamento del cuore causano sempre un'ansia giustificabile. Apparire malessere, dolore e talvolta disturbi frequenza cardiaca. La tachicardia è riconosciuta come una delle patologie cardiache più comuni. È importante però non confondere la patologia con la normale risposta dell’organismo allo stress o all’attività fisica.
Tachicardia: poco, molto
Cos'è la tachicardia? Un tipo di aritmia in cui il muscolo cardiaco si contrae più di 90 volte al minuto. Il termine è di origine latina e significa letteralmente: “tachy” - frequente, “cardia” - cuore. Ci sono diverse pietre miliari importanti nella storia della ricerca sulla tachicardia:
- 1862 - secondo testimoni oculari, il fisiologo tedesco Peter Panum registrò la manifestazione della tachicardia ventricolare iniettando grasso per via endovenosa nell'arteria cardiaca come esperimento;
- 1900 - viene annunciata per la prima volta nella letteratura specializzata la diagnosi di “tachicardia cardiaca parossistica”;
- 1909 - Il cardiologo britannico Thomas Lewis fornisce giustificazioni teoriche per la tachicardia derivante dall'ischemia miocardica;
- 1921 – Viene pubblicata per la prima volta la registrazione elettrografica della tachicardia ventricolare in un paziente con infarto miocardico.
Ma sembra che i sintomi del battito cardiaco accelerato e le cause che lo provocano fossero conosciuti già nell’antichità. Gli stessi Ippocrate o Paracelso avrebbero potuto ignorare uno stato così evidente del corpo umano?

Quindi cosa causa la tachicardia? I cardiologi moderni sanno per certo che lo sviluppo di questa condizione si basa su una maggiore automatizzazione:
- nodo sinusale: il pacemaker in cui si verificano gli impulsi elettrici;
- centri ectopici: cellule che producono segnali elettrici quando il pacemaker viene interrotto.
Attacchi di tachicardia in quasi persone sane spiegato dalla normale reazione compensatoria del corpo a stimolo esterno. Mobilita l'attività del simpatico sistema nervoso e rilascia ormoni (adrenalina) nel sangue, aumentando così il numero dei battiti cardiaci (HR). Una volta eliminate le sostanze irritanti, il battito cardiaco ritorna gradualmente alla normalità. Tuttavia, la sindrome da tachicardia appare spesso come sintomo di una serie di malattie gravi. Cioè, la tachicardia si distingue:
- fisiologico (normale);
- patologico (un segno di una malattia).
La tachicardia neurogena può derivare dall'influenza delle più piccole emozioni - positive o negative, da un lieve stress mentale.
Meccanismi di sviluppo della tachicardia
Comprendere la sua patogenesi aiuterà a capire cos'è la tachicardia. Gli esperti notano diversi meccanismi per lo sviluppo del battito cardiaco accelerato:
- ricircolo dell'eccitazione elettrica (ingresso secondario) - l'impulso generato nel nodo del seno trasmette un'onda di eccitazione attraverso il sistema di conduzione del cuore, che tende a svanire - questa è la norma. Ma a volte l'onda non si spegne, ma eccita il miocardio (lo strato intermedio muscolare del cuore);
- attività riflessa eccessivamente elevata del miocardio;
- combinazione di due meccanismi.
Al confine tra il 20° e il 21° secolo, gli esperti hanno stabilito il motivo per cui si verifica la tachicardia. La base dei meccanismi di aumento della frequenza cardiaca sono le onde automatiche. Ciò significa che con la forma sopraventricolare della tachicardia, il potenziale d'azione (onda di eccitazione) non si attenua nel nodo atrioventricolare (atrioventricolare), ma si muove lungo un circuito chiuso. Ricercatori americani hanno dimostrato che la tachicardia giunzionale è caratterizzata da una “incoerenza” congenita nella distribuzione delle proteine integrali nel nodo atrioventricolare. Ed è osservato in quasi tutte le persone.
In una parola, la tachicardia pronunciata non è una conseguenza di malattie, ma una violazione della cosiddetta funzione autowave. Da questo punto di vista, tutte le fonti della comparsa della tachicardia dovrebbero essere considerate come condizioni che contribuiscono all'interruzione di questa funzione.
Inoltre, i dati test clinici e alcuni postulati teoria generale ha permesso agli scienziati di ipotizzare che la tachicardia sinusale cronica sia comune reazione riflessa organismo acquisito nel processo di evoluzione.

Nello stesso XX secolo, gli esperti proposero di considerare la fibrillazione ventricolare come movimento disordinato vortici di eccitazione. Ciò significa che lo sfarfallio è causato dalla comparsa di vortici di autowave (riverberi) e dal processo della loro ulteriore propagazione. Le argomentazioni presentate dagli scienziati sono state confermate da esperimenti per quasi dieci anni.
La tachicardia fisiologica viene compensata dall'organismo quando vengono eliminati gli stimoli negativi esterni.
Tipi di tachicardia
Non esiste una sistematizzazione generalmente accettata della patologia. Tuttavia, i medici distinguono diversi tipi di tachicardia cardiaca in base agli indicatori principali:
- Per durata dei sintomi:
- acuto (parossistico) – si manifesta in modo parossistico, di tanto in tanto;
- cronico (non parossistico) – una persona sperimenta un battito cardiaco accelerato quasi costantemente;
- Per luogo di origine:
- ventricolare;
- atriale (sopraventricolare, sopraventricolare);
- Secondo la sistematicità dei ritmi cardiaci:
- aritmico;
- seno (nodulare);
- Tipi clinici:
- fibrillazione e flutter ventricolare;
- fibrillazione atriale;
- flutter atriale.
IN varie fonti puoi trovare riferimenti ad altri manifestazioni cliniche tachicardia (tipo “piroetta” ventricolare, sindrome di Wolf-Parkinson-White), ma queste malattie cardiache si verificano abbastanza raramente.
Nella tachicardia atriale può verificarsi un aumento della frequenza cardiaca mentre i ventricoli funzionano invariati. Condizione simile avviene per diversi motivi. Può essere causato dalla comparsa di focolai atipici di automatismo nella parete dell'atrio. I segnali provenienti da tale focus interrompono il ritmo tipico del nodo senoatriale. I ventricoli rimangono inutilizzati a causa dell'incapacità del nodo atrioventricolare di “elaborarsi”. certo periodo tempo, un numero maggiore di segnali elettrici.
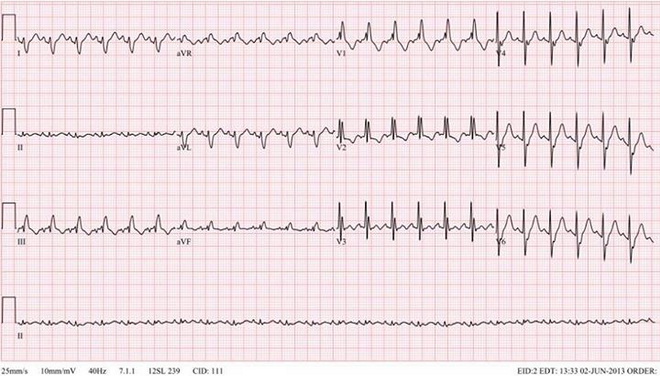
La tachicardia atriale viene rilevata mediante elettrocardiografia, che riflette le contrazioni del cuore. A volte la tachicardia sopraventricolare del cuore si verifica a causa del fatto che dopo la compressione dell'atrio, il segnale non si attenua, ma si muove in un cerchio e provoca una contrazione irregolare delle singole parti del muscolo cardiaco.
Tachicardia ventricolare
Con la tachicardia ventricolare, aumenta la frequenza delle contrazioni ventricolari. Allo stesso tempo, il numero delle contrazioni atriali a volte aumenta. In tali circostanze, i cambiamenti negativi appaiono in piccoli e grandi cerchi circolazione sanguigna, segnalandosi con sintomi pronunciati.
A volte questo tipo di tachicardia può portare a tagli straordinari ventricoli (extrasistoli), causati da impulsi di centri ectopici. La manifestazione di due ritmi (sinusale ed extrasistolico) contemporaneamente è chiamata parasistole. L’extrasistole funzionale che si verifica senza motivo in persone sane è considerata idiopatica.
A tachicardia sinusale i segnali si presentano uniformemente nel nodo del seno. Potrebbero non essere osservati altri segni di patologia, ad eccezione dell'aumento della frequenza cardiaca. Ciclo cardiaco non viene modificato, il sangue fornisce ossigeno agli organi in volume sufficiente. La tachicardia sinusale è divisa in diversi sottotipi:
- medicinale – di solito una conseguenza di un sovradosaggio di un determinato farmaco o della sua assunzione con un farmaco inappropriato;
- miogenico – una conseguenza di malattie cardiache o interruzioni nell’attività del cuore;
- tossico - si manifesta sotto l'influenza di veleni da ambiente esterno e se assunti per via interna (anche il tabacco e l'alcol in questo caso sono classificati come veleni);
- ipossico: la reazione dei tessuti corporei alla mancanza di ossigeno;
- neurogeno - appare con depressione e nevrosi.
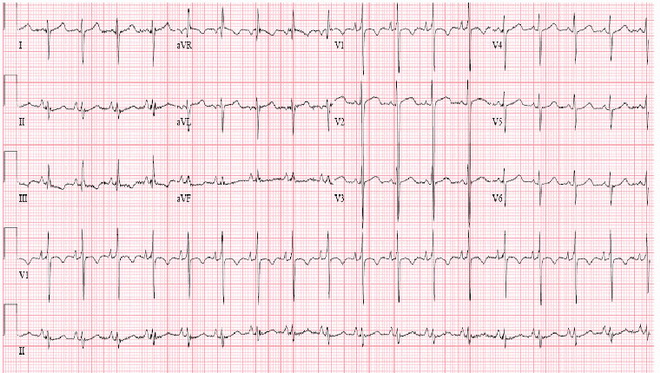
Tachicardia aritmica
La tachicardia aritmica “abbassa” la frequenza cardiaca corretta. I licenziamenti non solo stanno diventando più frequenti, ma avvengono anche in modo non sistematico. C'è spesso una dissonanza tra la contrazione degli atri e dei ventricoli. In tali condizioni, anche le valvole cardiache “falliscono”. Il cuore semplicemente non è in grado di fornire completamente sangue al corpo.
Fibrillazione e flutter ventricolare
Questi tipi di tachicardia praticamente non differiscono l'uno dall'altro, quindi sono combinati. Un aumento del numero di contrazioni ventricolari (indipendentemente dal ritmo) compromette significativamente la funzione del muscolo cardiaco. Il cuore ha grandi difficoltà a pompare il sangue, il che rappresenta una minaccia per la salute e la vita del paziente.
L'elettrocardiogramma non mostra le contrazioni dei ventricoli; vengono registrate solo le contrazioni irregolari del miocardio. La condizione richiede misure di rianimazione. Se una persona non viene aiutata in tempo, i danni irreversibili al tessuto cerebrale si manifesteranno in futuro come effetti residui.
Fibrillazione atriale
La fibrillazione è un aumento significativo delle contrazioni atriali (fino a 700 al minuto). È accompagnato da aritmia e priva il cuore della capacità di funzionare modalità normale. Gli atri si contraggono più spesso a causa del movimento delle onde di eccitazione Circolo vizioso. Non tutti i segnali elettrici raggiungono il nodo atrioventricolare e quindi anche i ventricoli aumentano leggermente il numero di contrazioni. La violazione del loro ritmo porta a interruzioni nel chiaro "programma" dell'afflusso di sangue e, di conseguenza, dell'ossigeno agli organi.
Flutter atriale
Con flutter atriale, il ritmo delle contrazioni è stabile (da 250 a 350 al minuto). Il flutter atriale si osserva raramente, poiché è un fenomeno a breve termine. Si stabilizza abbastanza rapidamente ritmo sinusale, e se il ritmo è disturbato si arriva immediatamente alla fase di fibrillazione. I ventricoli raramente funzionano normalmente. Di conseguenza, gli organi soffrono di carenza di ossigeno. Inoltre, la condizione minaccia il ristagno polmonare del sangue.
Alcune sostanze tossiche possono causare tachicardia riflessa senza influenzare direttamente la funzione del nodo senoatriale.
Tachicardia nei bambini
Per i bambini di età inferiore a 8 anni, la tachicardia fisiologica è una condizione comune. Il battito cardiaco accelerato rappresenta un rischio per la salute se tuo figlio sperimenta patologie congenite cuore e altri organi. Anche la tachicardia patologica, che si manifesta come sintomo di una malattia infettiva, sanguinamento o intossicazione del corpo, è pericolosa.
È estremamente raro che i medici rilevino una tachicardia cardiaca durante periodo intrauterino. In questo caso, la causa della patologia potrebbe essere malattie infettive madri, anomalie dello sviluppo e posizione errata feto nel grembo materno. La sindrome da tachicardia nell'adolescenza è solitamente causata da cambiamenti ormonali. Di solito scompare quando l'adolescente invecchia.
Tachicardia in gravidanza
Nella maggior parte delle donne incinte si osserva un aumento della frequenza cardiaca. Spesso scompare senza lasciare traccia dopo la nascita del bambino. Ma le donne posizione interessante“Sono sempre interessato alla domanda: cosa fare con la tachicardia? Se è provocata fattori esterni o cambiamenti temporanei nel corpo e la diagnostica non hanno rivelato problemi seri, nessun trattamento richiesto. Hai solo bisogno di ridurre il numero di sostanze irritanti e riposare di più. Costante controllo medico necessario se la tachicardia è un segno di qualsiasi patologia.
Se non si tiene conto di come la tachicardia si manifesta come complicazione di malattie di base, le sue conseguenze dovrebbero essere considerate un indebolimento dell'intero corpo. È causata da attacchi frequenti e prolungati che affliggono il paziente per molto tempo senza causare fallimento acuto cuori. La situazione è aggravata dal deterioramento dell’approvvigionamento di beni di prima necessità organi importanti quantità richiesta ossigeno, scarsa digeribilità nutrienti e immunità indebolita.
La tachicardia è uno dei disturbi più comuni oggi. Dopotutto, le persone vivono quasi costantemente in uno stato di stress, reagiscono in modo molto emotivo ad alcuni eventi della vita e tutto ciò si riflette nella loro frequenza cardiaca. Di norma, questa patologia non rappresenta alcun pericolo per la vita, ma i medici non la considerano così innocua che una persona possa permettersi di non sottoporsi a cure. In questo articolo ti racconteremo in dettaglio, cos'è la tachicardia cardiaca, quali sono i suoi sintomi e come trattarlo.
Nessuno può dare una definizione univoca di cosa sia la tachicardia.
Tra i medici le opinioni erano divise:
- Alcuni credono che la tachicardia sia una malattia indipendente, caratterizzata da un aumento della frequenza cardiaca (più di 90 battiti al minuto). Questa tachicardia è chiamata patologica. Può essere causato dai seguenti motivi:
- Anomalie congenite del muscolo cardiaco
- Insufficienza cardiaca
- Cardiomiopatia
- Tumori cancerosi
- Aterosclerosi del cuore
- Distonia vegetativa-vascolare
- Ipertensione
- Ipertiroidismo
- Altri sono convinti che il polso accelerato sia solo il sintomo di un’altra malattia, perché il numero dei battiti cardiaci dipende in larga misura dall’età della persona. In questo caso, potremmo parlare dello sviluppo della tachicardia fisiologica. Può essere causato dai seguenti fattori:
- Assunzione di alcuni farmaci
- Abuso cattive abitudini(V più grado alcol)
- Situazioni stressanti
- Condizioni climatiche (anche Calore aria)
- Età (questo vale soprattutto per i bambini sotto i 7 anni)
Tachicardia: sintomi
Va notato che nella maggior parte delle persone la tachicardia è completamente asintomatica. Scoprono di avere ritmi cardiaci anormali nell'ufficio del cardiologo.

Solo in rari casi possono manifestarsi i seguenti segni di tachicardia:
- Il polso diventa molto frequente: si sente facilmente sul collo, sul braccio
- Sensazioni dolorose compaiono nel petto
- Si verificano frequenti vertigini
- Pressione durante la tachicardia solitamente molto basso, inizia a svilupparsi ipotensione
- C'è la sensazione che il cuore stia scoppiando: inizia a battere così forte e spesso
- Appare mancanza di respiro
- L'uomo sente stanchezza costante e debolezza, può anche perdere improvvisamente conoscenza
Chi rischia di vivere tutto? sintomi spiacevoli tachicardia:
- Anziani sopra i 60 anni
- Sopravvissuti ai forti shock emotivo Persone
- Persone che soffrono di dipendenza da alcol e droga
- Coloro che consumano eccessivamente caffè e altri prodotti che contengono caffeina
- Persone che hanno predisposizione genetica alla tachicardia e ad altre malattie cardiache
- Coloro a cui erano state precedentemente diagnosticate patologie vascolari e cardiache croniche
- Pazienti ipertesi
- Persone mentalmente squilibrate
Tipi di tachicardia patologica
Come accennato in precedenza, la tachicardia può essere fisiologica e patologica. Se con il primo tipo di malattia tutto è decisamente chiaro, con il secondo non lo è.

La tachicardia patologica è divisa in diversi tipi:
- Tachicardia sinusale, che è caratterizzato da:
- Aumento della frequenza cardiaca: 90 battiti al minuto
- Sentirsi costantemente stanco
- Tachicardia parossistica, che è caratterizzato da dolore parossistico nel localizzazioni diverse cuori. È per questa caratteristica che la tachicardia parossistica si divide nelle seguenti forme:
- Tachicardia sopraventricolare, quando il dolore si manifesta negli atri (anche questa forma la tachicardia è chiamata sopraventricolare)
- Tachicardia ventricolare, quando il dolore è localizzato nei ventricoli
Diagnosi di tachicardia
Se appartieni alla categoria di persone a rischio di tachicardia, dovresti contattare un cardiologo. Condurrà un esame e poi ti indirizzerà per i test:
- Dovrai donare il sangue in modo che il medico possa utilizzare i suoi indicatori per escludere:
- Anemia
- Patologie renali
- Irregolarità sul lavoro ghiandola tiroidea
- A tachicardia, il medico invia al paziente un ECG per misurare gli impulsi elettrici provenienti dal cuore. Questa procedura aiuterà il medico a determinare quali patologie cardiache ha il paziente.
- Il cardiologo può collegare al paziente un monitor Holter, che registrerà i ritmi cardiaci e altri cambiamenti che si verificano nel cuore in un certo periodo di tempo.
- In rari casi, al paziente possono essere prescritti studi elettrofisiologici. Sono assolutamente indolori e sicuri. Rappresentano la seguente procedura: il medico inserisce in una vena uno speciale catetere, attraverso il quale inserisce un microdispositivo e lo sposta verso il cuore (il medico monitora tutto questo tramite un apposito monitor). Questo dispositivo dovrebbe stimolare le contrazioni cardiache e aiutare il medico a determinare la vera causa che ha causato la tachicardia.
Tachicardia: trattamento
Cosa fare se il medico ti diagnostica una tachicardia? Se il caso non è in uno stadio avanzato, di norma è possibile liberarsi della malattia modificando il proprio stile di vita, normalizzando i ritmi del sonno, dell'alimentazione, del lavoro e del riposo. Il cardiologo consiglierà al paziente di visitare un sanatorio preventivo scopi medicinali e condurre uno stile di vita misurato.

Se i sintomi della tachicardia sono complessi, richiedono controllo medico e un trattamento complesso, il paziente potrebbe dover rimanere in ospedale per un po' di tempo e assumerlo medicinali per la tachicardia.
Come trattare la tachicardia cardiaca con i farmaci?
I farmaci vengono solitamente prescritti se al paziente è stata diagnosticata una tachicardia sinusale. Il cardiologo prescrive al paziente:
- Betabloccanti - compresse per la tachicardia, la cui azione è mirata a sopprimere gli ormoni dello stress. Questi includono:
- Ritminorm e Finoptin
- Propafenone e Novocainomide
- Egilok e Sotalol
- Blocco del Cardarone canali del potassio(il farmaco Sotahexal ha la stessa proprietà).
- Allapinin, bloccante canali del sodio(Ritmonorm ha lo stesso effetto).
- Il prodotto è un eccellente antiossidante che migliora la circolazione sanguigna, la funzione cardiaca e cerebrale (Mexior ha lo stesso effetto).

Tachicardia: trattamento alternativo
Trattare tachicardia a casa utilizzando ricette medicina tradizionaleÈ consentito solo a chi ce l'ha fisiologicamente, cioè non causato da malattie degli organi interni. Puoi eliminare i sintomi della tachicardia se:
- Preparati un tè di biancospino con rosa canina e erba madre o semplicemente bevi un decotto di melissa e menta
- Mettere in infusione i fiori di fiordaliso blu e assumere 100 ml tre volte al giorno per 90 giorni
- Bevi il succo d'avena ogni giorno
- Bevi l'infuso di Adonis ogni giorno
Caratteristiche della tachicardia nei bambini
La tachicardia dei bambini è spesso tranquilla fenomeno normale, che non è pericoloso per la vita e non richiede intervento medico. Tuttavia, se a un bambino viene diagnosticata una tachicardia ventricolare, è impossibile fare a meno del trattamento, poiché questa malattia rappresenta una minaccia diretta per la vita del bambino.
Presta attenzione alle lamentele del tuo bambino. Tipicamente, la tachicardia ventricolare si manifesta come segue:
- Il bambino ha dolore al petto
- Potrebbe verificarsi svenimento
- Spesso si verifica mancanza di respiro
- Il bambino diventa debole, sonnolento e pallido e talvolta persino lunatico
- Il suo polso accelera e si verificano mal di testa.
Con tali sintomi, i genitori dovrebbero immediatamente mostrare il loro bambino a un cardiologo pediatrico.
Caratteristiche della tachicardia durante la gravidanza
Nel terzo trimestre di gravidanza, le donne possono sperimentare tachicardia. Tuttavia, a differenza di altri casi, può portare anche dei benefici. Quando il cuore della madre batte più velocemente, il bambino riceve più nutrienti e ossigeno, e quindi cresce rapidamente e si sviluppa correttamente. Per alleviare le sue condizioni, una donna incinta ha solo bisogno di sdraiarsi per un po' e rilassarsi completamente.
Basta suonare l'allarme se al vomito si aggiungono vertigini e debolezza dovute alla tachicardia. Questi sintomi presi insieme in una donna incinta possono indicare lo sviluppo di malattie cardiache, il cui decorso dovrebbe essere monitorato da uno specialista qualificato.

Perché la tachicardia è pericolosa?
Proponiamo di capire in quali casi attacchi di tachicardia possono rappresentare un pericolo per la vita umana a qualsiasi età:
- Il cuore inizia a funzionare in modo errato: si consuma e diventa vulnerabile varie malattie(ad esempio, può svilupparsi insufficienza cardiaca);
- Può verificarsi shock aritmico;
- Tromboembolia dei vasi cerebrali o arteria polmonare che porta a ictus ischemici;
- Morte improvvisa.
Tutti questi terribili complicazioni può essere evitato se si presta attenzione alla propria salute e i primi segni di tachicardia vengono immediatamente esaminati da un cardiologo.
Video: “Tachicardia”
La tachicardia è pericolosa?
Tachicardia è il nome dato al battito cardiaco accelerato di qualsiasi origine. Una frequenza cardiaca superiore a cento battiti al minuto è considerata tachicardia. In questo caso, il ritmo rimane solitamente invariato e corretto, cioè la lunghezza degli intervalli tra le contrazioni cardiache è costante. La tachicardia parossistica è una condizione in cui un attacco di tachicardia arriva inaspettatamente e termina altrettanto improvvisamente.
Perché appare la tachicardia?
Le ragioni per la comparsa della tachicardia possono essere molte. La tachicardia appare dovuta a normale, reazione naturale il corpo allo stress fisico ed emotivo, al consumo di alcol, all'aumento della temperatura corporea, al fumo. Il battito cardiaco diventa più veloce in caso di:
- abbassare la pressione sanguigna (ad esempio durante il sanguinamento);
- a causa di una diminuzione dei livelli di emoglobina (in caso di anemia);
- durante lo sviluppo infezione purulenta;
- A tumore maligno;
- aumento della funzionalità tiroidea;
- in caso di utilizzo di determinati farmaci.
Ci sono anche gruppo speciale tachicardia, il cui aspetto è associato alla patologia del muscolo cardiaco o vari disturbi nel sistema associato alla conduttività elettrica del cuore.
Come si manifesta la tachicardia?
I sintomi della tachicardia includono:
- battito cardiaco;
- vertigini;
- debolezza;
- sensazione di mancanza d'aria;
- sensazione di imminente perdita di coscienza.
Come viene trattata la tachicardia?
Il metodo di trattamento della tachicardia dipende dalle cause dello sviluppo e dal suo tipo specifico. Nella maggior parte dei casi, puoi fare a meno del trattamento. Una persona ha solo bisogno di calmarsi, cambiare il suo stile di vita e rilassarsi. In alcuni casi è indicato il trattamento farmacologico, ma solo il medico dovrebbe decidere sulla prescrizione di determinati farmaci dopo aver effettuato un esame appropriato. La comparsa di tachicardia senza ovvi motivi dovrebbe essere un motivo per consultare immediatamente un medico.
La correzione della condizione si basa sull’eliminazione delle cause. La tachicardia non è un sintomo, ma non una malattia indipendente. Molto spesso, la tachicardia è causata da disturbi del sistema nervoso autonomo, sistema endocrino, malattie cardiache.
Qual è il pericolo della condizione
La tachicardia dovrebbe essere percepita come un fenomeno piuttosto pericoloso, a seguito del quale diminuisce la pressione sanguigna e diminuisce il flusso sanguigno agli organi. Inoltre, l’afflusso di sangue al cuore viene interrotto. In particolare casi gravi la tachicardia può portare alla fibrillazione cardiaca, che può arrestarsi.
Come curare la tachicardia con metodi tradizionali
Versare un cucchiaio di fiordaliso blu con un bicchiere di acqua bollente, lasciare agire per un'ora, filtrare. Prendi un terzo di bicchiere tre volte al giorno venti o trenta minuti prima dei pasti.
Versare due cucchiai di erba di melissa in due bicchieri di acqua bollente. Lasciare agire per un'ora, filtrare, prendere mezzo bicchiere mezz'ora prima dei pasti tre o quattro volte al giorno.
Tachicardia: che cos'è? Cause, sintomi e trattamento della tachicardia nei bambini e negli adulti
Qualsiasi battito cardiaco con intensità superiore a 100 battiti al minuto viene percepito dalla maggior parte delle persone come tachicardia. Questa è un'opinione stereotipata comune. Ma in realtà l'intero problema non è nel numero di battiti, ma nel ritmo del battito cardiaco, cioè nella durata dell'intervallo tra le contrazioni cardiache. Se differiscono nel tempo, lo è segnale di allarme. Inoltre, la tachicardia è una condizione che può improvvisamente superare una persona e finire altrettanto inaspettatamente.
Non è necessario pensare immediatamente a quali farmaci acquistare per la tachicardia. Dobbiamo andare a fondo del problema. Se una persona è sana, lo è temperatura normale, poi dentro stato calmo il numero di battiti cardiaci al minuto dovrebbe essere circa 80 (in posizione sdraiata). In posizione eretta - circa 100. Se questi indicatori superano le norme designate, possiamo parlare di tachicardia.
Esistono due forme di tachicardia: fisiologica e patologica. Se un sintomo di tachicardia cardiaca - battito accelerato - si verifica spesso dopo determinate attività fisiche, esperienze o preoccupazioni, allora stiamo parlando sulla tachicardia fisiologica. Se consideriamo la seconda opzione: tachicardia patologica, il battito cardiaco accelerato in questa forma è una conseguenza di alcune malattie. Queste sono interruzioni nel sistema endocrino, nervoso e disordini mentali. Spesso, la tachicardia patologica si sviluppa durante l'assunzione di determinati farmaci o alcol e spesso a causa di guasti nel sistema cardiaco.
Cause della tachicardia
La tachicardia è una malattia che viene definita dai medici cronica o con attacchi periodicamente ricorrenti. In quest'ultimo caso, il medico decide quale tipo di tachicardia cardiaca ha il paziente: parossistica o sinusale. C'è una certa difficoltà nell'identificare la tachicardia sinusale, poiché spesso il paziente stesso non può determinare quando si verifica esattamente, potrebbe non sentirla. Per determinare la tachicardia, è necessario ascoltare il cuore e misurare il battito cardiaco.
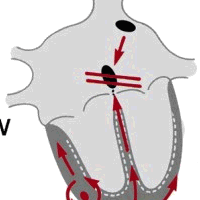
Di norma, se sei esposto a stress fisico o emotivo, hai una malattia cardiaca cronica, se sei un fumatore o bevi alcolici, potresti sviluppare tachicardia. Trattamento: farmaci prescritti da un medico. Se il caso è grave, il medico prescrive farmaci che normalizzano la concentrazione di elettroliti nel sangue: potassio, calcio, cloro. Possono essere prescritti anche i beta-bloccanti.
Un battito cardiaco accelerato può verificarsi in una situazione in cui la pressione sanguigna scende bruscamente (c'è un'emorragia aperta in alcune parti del corpo). Si riferisce a una diminuzione dei livelli di emoglobina fattore aggiuntivo, provocando lo sviluppo della tachicardia. La causa della malattia può anche essere la presenza di un'infezione purulenta nel corpo o lo sviluppo di un tumore maligno. Inoltre, se hai una ridotta secrezione tiroidea, stai assumendo farmaci azione forte, allora sei anche a rischio di sviluppare tachicardia. Infine c'è la tachicardia, le cui cause sono nascoste nelle caratteristiche del muscolo cardiaco stesso.
Tachicardia cardiaca: riconoscere i sintomi della malattia

Di norma, i sintomi della tachicardia cardiaca sono caratterizzati da una gravità pronunciata, vale a dire:
1. La frequenza cardiaca aumenta bruscamente.
2. Debolezza.
3. Attacchi di vertigini.
4. Attacchi di nausea, intermittenti.
5. Mancanza d'aria, svenimento.
6. Poiché l'afflusso di sangue al cervello è difficile, gli occhi si scuriscono.
7. Mancanza di respiro.
8. Il verificarsi del dolore in zona del torace.
Poiché la tachicardia non è una malattia, ma diverse, significa che ce ne sono diversi tipi sintomi diversi. Diamo un'occhiata a quelli principali.
Tachicardia sinusale: riconoscere e trattare
L'ECG è il massimo modo affidabile diagnosticare. Se ciò non è possibile, conta il tuo polso. Se la frequenza cardiaca è superiore a 90 battiti al minuto e il ritmo rimane corretto, ciò potrebbe essere un segno di tachicardia sinusale o sopraventricolare. Un altro sintomo può essere un aumento della fatica. Se la tachicardia sinusale è minore, potrebbe non essere trattata specificamente. Consultare un medico è obbligatorio se gli attacchi si ripresentano. E il medico prescriverà farmaci e trattamenti individualmente. I farmaci per la tachicardia sono farmaci che rallentano la frequenza cardiaca, chiamati beta-bloccanti.
Tachicardia sopraventricolare del cuore: che cos'è? Ha origine negli atri. È caratterizzato dalle seguenti manifestazioni:
1. I battiti cardiaci possono raggiungere fino a 250 battiti al minuto.
2. Di tanto in tanto sorge un sentimento di paura.
Se si verificano questi sintomi, chiamare immediatamente un'ambulanza. I medici forniranno un trattamento immediato. La tachicardia sopraventricolare in questa forma viene eliminata identificando il vero motivo Quando si verifica, i medici conducono ricerche mediche approfondite.
Tachicardia parossistica
Va subito notato che questo tipo di tachicardia richiede un pronto intervento medico, quando compaiono i primi sintomi è necessario chiamare urgentemente un'ambulanza. La tachicardia ventricolare si verifica, di conseguenza, nei ventricoli cardiaci. L'inizio è caratterizzato attacco improvviso, altrettanto all'improvviso scompare, può durare pochi secondi o diversi giorni. La frequenza cardiaca raggiunge i 140-220 battiti al minuto. Allo stesso tempo, il paziente si sente molto grave debolezza generale, vertigini, tensione nervosa, tinnito, pesantezza al torace, sensazione di costrizione del cuore. Può anche essere accompagnato da sudorazione, nausea e aumento della formazione di gas nell'intestino.
Se l'attacco dura a lungo, la pressione sanguigna del paziente spesso scende e possono verificarsi svenimenti. Di norma, la tachicardia ventricolare si sviluppa sullo sfondo di infarto miocardico e miocardite, intossicazione da farmaci. Questo tipo di tachicardia è minaccia seria per la vita umana.
Come distinguere la tachicardia atriale dalla tachicardia ventricolare
Il modo più affidabile è eseguire un ECG. Se gli attacchi si ripresentano, i medici eseguono una terapia mirata ad eliminare l’aritmia, ma la decisione principale del medico è eliminare la malattia che provoca lo sviluppo della tachicardia. Non automedicare la tachicardia. Trattamento: farmaci prescritti da un medico.
Trattamento della tachicardia sinusale

Riposo, pace e forza, buona dormita sono i farmaci più importanti per la tachicardia sopraventricolare. Mostra passeggiate nella natura, fisico leggero carico, emozioni positive, riducendo al minimo lo stress. In generale, è dimostrato che favorisce il rilassamento e ripristina il ritmo cardiaco disturbato. Se possibile, dovresti rinunciare all'alcol e alle sigarette. Rivedi la tua dieta in favore alimenti facilmente digeribili, escludere le bevande contenenti caffeina (caffè, tè) che aumentano la frequenza cardiaca. Questo regime è un'eccellente prevenzione della tachicardia sinusale.
Trattamento della tachicardia ventricolare
In questo caso l'unica via d'uscita- questo è un ospedale. La terapia consiste nell'utilizzo di farmaci a base di lidocaina (Lidocaina). Il medico prescrive farmaci che hanno un effetto antiaritmico, ad esempio Flecainide, Adenosina, Varapamil. Se viene fatta una diagnosi di tachicardia parossistica, il trattamento consiste in: somministrazione endovenosa sostanza antiaritmica.
Succede questo attacco grave colto di sorpresa ed è impossibile chiamare un'ambulanza. Niente panico, anche se non c'è nessuno in giro, impara semplicemente il seguente algoritmo delle tue azioni: sbottona i bottoni superiori della giacca, del maglione, del colletto, togliti la sciarpa, cioè assicurati un libero flusso d'aria al rinofaringe , apri la finestra. Se sei a casa, applica un impacco fresco, trattieni il respiro e spingi come se volessi andare in bagno.
Vari anomalie ormonali spesso causano tachicardia, il cui trattamento consiste nell'intervento chirurgico. Ad esempio, con la tireotossicosi, di solito si consiglia di rimuovere parte della ghiandola tiroidea in modo che non produca ormoni in eccesso che influenzano la frequenza cardiaca.
Se è programmato un intervento chirurgico
Maggior parte modo effettivo il trattamento della tachicardia ventricolare, in contrasto con l'uso di farmaci, lo è chirurgia, vale a dire l'ablazione transcatetere. Questa operazione consente di dimenticare per sempre gli attacchi di tachicardia nella maggior parte dei casi. A proposito di linguaggio accessibile— durante l'intervento, i tessuti vengono distrutti dagli impulsi a radiofrequenza, provocando uno schianto frequenza cardiaca. Entro 24 ore dall'intervento, il medico prescrive riposo a letto. Dovresti evitare l'attività fisica per una settimana.
Tachicardia in gravidanza

A partire dal sesto mese di gravidanza, le donne spesso sperimentano un attacco di tachicardia. Il numero di battiti cardiaci durante la tachicardia sinusale può raggiungere 115-120 battiti al minuto; se una donna era incline alla tachicardia parossistica, i battiti possono raggiungere i 220 al minuto. Inoltre, sintomaticamente, la malattia si manifesta con debolezza generale, vertigini, dolore nella zona del cuore.
Allo stesso tempo, dobbiamo ricordare che il battito cardiaco accelerato di una donna incinta non è un motivo per chiamare urgentemente un'ambulanza o, Dio non voglia, correre a prendere i farmaci. Il cuore di una donna incinta, lavorando a ritmo sostenuto, provvede al bambino nutrienti e ossigeno, senza il quale non può esistere, crescere e svilupparsi. Devi solo sdraiarti e rilassarti, accendere musica tranquilla e isolare le fonti di stress. Ma se la tachicardia di una donna incinta è accompagnata da nausea e vomito, ciò potrebbe indicare la presenza di una o di un'altra malattia cardiaca. Rivolgiti al tuo ginecologo, ti indirizzerà ad un medico specializzato. È pericoloso per una donna incinta automedicare.
Tachicardia pediatrica
Anche i bambini infanzia, purtroppo, sono anche soggetti a questa malattia. Esistono standard per il numero di battiti cardiaci al minuto per i bambini e dipendono dall'età del bambino. Il cuore di un bambino di 1-2 giorni dovrebbe battere con un'intensità di 123-159 battiti al minuto, e per un adolescente di 12-15 anni questa cifra è inferiore alla norma: 60-119 battiti.
I bambini sono caratterizzati da tachicardia sopraventricolare, che consiste anche in contrazione rapida camere del cuore. Di norma, ciò non mette a rischio la vita del bambino e talvolta non è necessario l’intervento del medico.
La questione è diversa quando si tratta di tachicardia ventricolare. Si verifica quando le camere inferiori del cuore, o ventricoli, pompano il sangue troppo rapidamente. E sebbene sia piuttosto raro nei bambini, può rappresentare una minaccia per la loro vita.
Dal punto di vista sintomatico, la tachicardia nei bambini è definita allo stesso modo degli adulti: dolore toracico, debolezza generale, battito cardiaco accelerato, svenimento, mancanza di respiro, nausea, vertigini, vertigini.
La difficoltà nel determinare la tachicardia è che sia la mancanza di respiro che le vertigini sono caratteristiche anche di altre malattie (ad esempio, asma bronchiale), ma esiste la possibilità che si tratti pur sempre di tachicardia. Il trattamento domiciliare in ogni caso e in caso di qualsiasi sospetto dovrebbe essere escluso; contattare il pediatra e sottoporre il bambino a un ECG.
La tachicardia si verifica spesso nei neonati, anche se è abbastanza difficile da determinare in loro, perché il bambino non può descrivere le sue sensazioni a questa età. Generalmente quadro sintomatico potrebbe assomigliare a questo: il bambino è capriccioso, preoccupato, dorme molto. Le madri dovrebbero prestare molta attenzione e monitorare la frequenza respiratoria del bambino: se il bambino respira frequentemente, questo potrebbe essere uno dei segni di tachicardia insieme a quelli sopra elencati.
Algoritmo di comportamento in caso di sospetta tachicardia infantile:
1. Fai un esame del sangue per il numero di globuli rossi e di emoglobina, questo ti permetterà di diagnosticare malattie come l'anemia o la leucemia.
2. Donare il sangue per determinare gli ormoni tiroidei.
3. Effettuare un test delle urine, il cui scopo è identificare i prodotti di degradazione dell'adrenalina in esso contenuti.
4. Fai un ECG; puoi anche fare un elettrocardiogramma usando il metodo Holter, che misura il lavoro del muscolo cardiaco durante il giorno.
5. Esegui un ecocardiogramma o un'ecografia del cuore. Questo valutazione complessiva lavoro del cuore e delle sue valvole. Durante la procedura possono essere diagnosticati difetti cardiaci ed eventuali malattie croniche del muscolo cardiaco.
Trattamento della tachicardia nei bambini
Se il bambino è già grande, il metodo Valsalva è abbastanza efficace: soffiare l'orecchio medio: chiudere naso e bocca e provare ad espirare. Questo ferma un attacco se è presente una tachicardia sopraventricolare del cuore. I bambini con tachicardia ventricolare possono trarre beneficio dall’ablazione con radiofrequenza. Si effettua inserendo un catetere nel cuore, che trasmette segnali radio destinati a distruggere quei tessuti cardiaci che causano anomalie ritmiche del cuore.

Un po' di medicina tradizionale
I rimedi popolari non sono mai stati una panacea per malattie gravi, in particolare quelle cardiache. Se sei nervoso e soffri di tachicardia, il trattamento a casa è semplicemente un modo per alleviare l'attacco. Se non è possibile chiamare subito un'ambulanza, è possibile alleviare l'attacco rimedii alle erbe che hanno un effetto calmante: biancospino, menta, erba madre, melissa, valeriana.
Allo stesso tempo, le tinture vegetali a base alcolica sono più efficaci, ma poiché l'alcol è controindicato per molte persone, vengono utilizzati decotti di queste erbe. Tuttavia, prima di assumere i tradizionali medicinali a base di erbe, assicurati di consultare il tuo medico! Magari prendendo l'uno o l'altro preparati erboristici va contro i farmaci che stai assumendo!
Se sei preoccupato per problemi cardiaci di qualsiasi natura, la tua dieta dovrebbe sicuramente includere albicocche secche, miele, limone e noci, alimenti contenenti potassio e magnesio. Sono adatti anche per menù per bambini, ma dovresti ricordare che il miele è un forte allergene e non dovresti lasciarti trasportare.
Esercizi di respirazione
Infine, possiamo notare una pratica di respirazione, che nelle fasi iniziali dello sviluppo della tachicardia neutralizzerà rapidamente gli attacchi di aumento della frequenza cardiaca. Questa pratica ci è arrivata dall’Oriente e si chiama “respirazione yogi”. Il metodo per usarlo è molto semplice: devi solo alternare l'inspirazione attraverso una narice (la seconda dovrebbe essere chiusa) e l'espirazione attraverso l'altra. Ma ancora una volta, questo è attivo stato iniziale, se la tachicardia peggiora consultare un medico.
Prevenzione della tachicardia
Riposo, sonno, stress minimo, eliminando, se possibile, la fonte della malattia la migliore prevenzione tachicardia. Ciò che causa la tachicardia: il medico ne determinerà le ragioni. La terapia tempestiva ha lo scopo di evitare lo sviluppo di patologie della malattia, nonché di eliminare lo sviluppo di fattori extracardiaci che contribuiscono allo sviluppo della tachicardia.
Raccomandazioni generali per coloro che soffrono di tachicardia cardiaca progressiva: trattamento sotto la supervisione di un medico, rispetto di tutte le sue istruzioni. Per prevenire la malattia, cerca di mantenerla immagine sana vita. Datevi il massimo possibile (tenendo conto caratteristiche individuali corpo di ogni persona) attività fisica. Camminare, prendere aria fresca, controllare il peso, mangiare acqua pulita E cibo salutare- Questo misure naturali, prevenendo lo sviluppo di una malattia chiamata tachicardia cardiaca (abbiamo visto di cosa si tratta in dettaglio). Uscire di nuovo, al parco, nella foresta: è davvero difficile? Cerca di lasciare meno stress nella tua vita e prova emozioni più positive!
Aritmie. Aumento della frequenza cardiaca (tachicardia) e diminuzione della frequenza cardiaca (bradicardia)
Ci sono molti varie classificazioni disturbi del ritmo cardiaco (aritmie). Cercherò di presentarvelo in modo semplificato, ma assolutamente comprensibile:
Aritmie:
1. Bradicardia (quando il cuore batte raramente).
2. Tachicardia (quando il cuore batte velocemente). Le tachicardie sono:
2.1. Sopraventricolare (quando il ritmo è impostato dagli atri).
2.2. Ventricolare (quando il ritmo è impostato dai ventricoli).
3. Fibrillazione atriale ( fibrillazione atriale). In linea di principio, la fibrillazione atriale si riferisce alla tachicardia sopraventricolare. Ma a causa della sua prevalenza e della complessità del trattamento, l'ho preso separatamente.
Come si manifestano le aritmie?
Palpitazioni o arresto cardiaco, interruzioni della funzione cardiaca.
Sia la bradicardia che la tachicardia possono essere accompagnate da vertigini (anche svenimenti), dolore toracico e mancanza di respiro.
Non tutte le bradicardie e le tachicardie richiedono un trattamento. Sono presenti bradicardia e tachicardia fisiologica. Ad esempio, durante il sonno, la frequenza cardiaca di una persona può normalmente scendere a 45 battiti al minuto. E con l'attività fisica, la frequenza aumenta fino a 150-160 battiti al minuto. E va bene! A riposo non è necessaria una circolazione sanguigna intensiva, così come durante l'attività fisica ce n'è bisogno.
È importante sapere che la stragrande maggioranza delle aritmie sono secondarie alla malattia di base. Quelli. Perché si verifichino disturbi del ritmo cardiaco, deve esserci qualche tipo di malattia cardiaca, una di quelle di cui abbiamo parlato prima. E il trattamento della malattia sottostante (causale) può aiutare significativamente nel trattamento dell’aritmia.
Bradicardia.
La bridicardia è una diminuzione della frequenza cardiaca.
Le bradicardie sono:
1. Fisiologico (ad esempio, di notte una diminuzione della frequenza cardiaca a 45 al minuto non è considerata patologica).
2. Dipendente dal nervo vago (vagale, parasimpatico). Il nervo vago è più attivo di notte, dopo aver mangiato e dopo l'attività fisica. La bradicardia vagale è più tipica dei giovani.
3. Sindrome del seno malato. Queste sono situazioni in cui la generazione del ritmo cardiaco è interrotta. Una delle varietà della sindrome del seno malato è la sindrome da tachicardia-bradicardia: quando una condizione contribuisce allo sviluppo della seconda (la bradicardia provoca tachicardia e viceversa) e si alternano tra loro.
4. Blocco AV. Queste sono situazioni in cui la conduzione del ritmo cardiaco dagli atri ai ventricoli è interrotta, ad es. I ventricoli si contraggono meno frequentemente degli atri.
Cosa fare?
L'indagine sulla bradicardia comprende: ECG, monitoraggio quotidiano ECG, test dell'atropina, test di denervazione cardiaca con farmaci e studio elettrofisiologico. La cosa più importante: monitoraggio quotidiano dell'ECG (Holter).
La bradicardia fisiologica non richiede trattamento.
La bradicardia vagale ha una prognosi favorevole e non richiede l'impianto di pacemaker. In alcuni casi può essere necessario prescrivere farmaci bloccanti nervo vago(becarbonio, besalolo, bellataminale, ecc.).
La sindrome del seno malato e il blocco AV richiedono l’impianto di un pacemaker. Le indicazioni per l'impianto sono divise in classi. Indicazione assoluta(classe 1) all'impianto di un pacemaker è la presenza di svenimento nel paziente. La classe 2 A (l'impianto è appropriato) comprende pause di più di 3 secondi nell'ECG quotidiano e/o una diminuzione della frequenza cardiaca inferiore a 30 battiti al minuto, accompagnate da vertigini.
Quali tipi di pacemaker esistono?
I più comunemente impiantati sono AAI, DDD, VVI.
L'AAI è una modalità di stimolazione ATRIALE. VVI è una modalità di stimolazione ventricolare. DDD è la stimolazione atriale e ventricolare.
Esistono varietà degli stimolanti sopra elencati: VVIR, DDDR, AAIR. La lettera R finale significa che lo stimolatore contiene un dispositivo che permette di aumentare la frequenza cardiaca durante l'attività fisica. Quelli. imitare la normale reazione fisiologica del cuore (normalmente, durante l'esercizio, il polso aumenta).
Quando dovrebbe essere impiantato il tipo di stimolatore?
Per la sindrome del seno malato sono indicati AAIR, AAI.
Con blocco AV – DDD.
Con una combinazione di sindrome del seno malato e blocco AV - DDDR.
Per blocco AV e fibrillazione atriale cronica – VVIR.
Attiro l'attenzione sul tipo di elettrodo, ad es. sul cablaggio che va dallo stimolatore al cuore. È importante che sia bipolare, cioè in modo che lo stimolatore stesso non sia un catodo o un anodo. Con un elettrodo bipolare non è possibile stimolare i muscoli del torace e del diaframma (oltre al cuore) e non è possibile sopprimere il lavoro dello stimolatore a causa della percezione di contrazione dei muscoli del torace e del diaframma cintura scapolare.
L'impianto di pacemaker non deve essere trattato come se lo fosse grande operazione sul cuore. Il pacemaker è impiantato sotto anestesia locale, il cablaggio inizia nel cuore attraverso i vasi. Un pacemaker è semplicemente un assistente cardiaco.
Tachicardia.
La tachicardia è un aumento della frequenza cardiaca.
Le tachicardie (tachiaritmie) sono:
1. Sopraventricolare, cioè quando il ritmo inizia dagli atri (cioè sopra i ventricoli del cuore):
1.1. Fisiologico (ad esempio, con attività fisica Un aumento della frequenza cardiaca fino a 160 al minuto non è considerato patologico).
1.2. L'extrasitolia è una contrazione prematura del cuore. Le extrasistoli non sono ancora tachicardia, ma la tachicardia è spesso costituita da molte extrasistoli di seguito.
1.3. Tachicardie reciproche (nodale AV, sindrome di WPW, atriale, flutter atriale di tipo 1). Si tratta di tachicardie la cui esistenza si basa sulla circolazione dell'eccitazione lungo l'anello interno del cuore.
1.4. Tachicardie focali e trigger. Si tratta di tachicardie in cui la fonte del ritmo diventa un focus più attivo rispetto al nodo senoatriale, che genera normalmente il ritmo.
1.5. La fibrillazione atriale e il flutter atriale di tipo 2 sono contrazioni caotiche degli atri.
2. Ventricolare, cioè quando l'impulso inizia nei ventricoli del cuore. Dal punto di vista prognostico, le aritmie ventricolari sono molto più pericolose delle aritmie sopraventricolari.
2.1. Sindrome del QT lungo. Questo intervallo viene misurato sull'ECG. Quando viene allungato, il rischio di sviluppare successivamente aritmie ventricolari è significativamente più elevato.
2.2. Anche l'extrasistole è una contrazione prematura del cuore, ma con la fonte del ritmo nei ventricoli. Extrasistole ventricolare ha una propria classificazione prognostica (secondo Luan-Wolf-Ryan), maggiore è la classe in questa classificazione, peggiore è la prognosi:
1a classe – fatto di disponibilità extrasistoli ventricolari, le extrasistoli dovrebbero essere simili tra loro (cioè originare dalla stessa area del miocardio) e non dovrebbero essercene più di 30 all'ora.
Classe 2 – più di 30 extrasistoli simili.
Classe 3: il numero di extrasistoli non ha importanza, ma non dovrebbero essere simili tra loro (cioè provengono da parti diverse del miocardio).
Classe 4 – extrasistoli accoppiate (cioè due di fila):
R. Due sono identici, simili tra loro.
B. Due extrasistoli diverse e dissimili.
Classe 5: tre o più extrasistoli ventricolari di seguito. In realtà, questa è già una breve tachicardia ventricolare.
2.3. Tachicardia ventricolare. Può essere instabile (fino a 30 secondi) e stabile (più di 30 secondi). La più pericolosa è la tachicardia ventricolare con disturbi circolatori (perdita di coscienza). Le manifestazioni estreme di tale tachicardia sono la fibrillazione ventricolare e il flutter.
Cure d'emergenza per le tachiaritmie prima dell'arrivo del medico.
Non sai di che tipo di tachicardia si tratta secondo la classificazione di cui sopra, ma sai che il cuore del paziente batte velocemente (polso nel braccio, nel collo e nella zona del cuore). Le tue azioni dipendono dal fatto che il paziente sia cosciente o meno.
Se il paziente con battito cardiaco accelerato privo di sensi, quindi devi colpirlo forte al petto con il pugno e allo stesso tempo chiamare un'ambulanza. Se il paziente non riprende i sensi, è necessario iniziare immediatamente misure di rianimazione (respirazione artificiale E massaggio indiretto cuori), perché Sebbene il cuore batta frequentemente, la sua efficienza è estremamente bassa. Le misure di rianimazione devono essere continuate fino all'arrivo dell'ambulanza.
Se un paziente con battito cardiaco accelerato è cosciente, dovresti provare a influenzare il suo nervo vago. Per fare questo, puoi chiedergli di respirare profondamente e spesso, chiedergli di sforzarsi o tossire, premere sulla pancia, spruzzargli acqua fredda sul viso, premere superfici laterali collo, chiedere di fare movimenti di conati di vomito. Allo stesso tempo, devi anche chiamare un'ambulanza. Successivamente, fornire l'accesso al paziente aria fresca e pace. Se il paziente è a conoscenza della sua malattia, allora è necessario aiutarlo a prendere i soliti farmaci in questi casi.
L'esame della tachicardia comprende: ECG, monitoraggio ECG 24 ore su 24 e studio elettrofisiologico.
Trattamento programmato delle tachicardie al momento della diagnosi.
1. Sopraventricolare.
1.1. Le tachicardie fisiologiche non richiedono trattamento, perché Questo reazione normale corpo sotto carico.
1.2. Anche le extrasistoli sopraventricolari non richiedono trattamento speciale. Il trattamento delle extrasistoli sopraventricolari con antiaritmici (eccetto i beta-bloccanti) è più pericoloso del NON trattamento. Il trattamento della malattia di base del paziente può aiutare a ridurre il numero di extrasistoli (ad esempio, malattia coronarica cuori). I pazienti si dividono in quelli che avvertono extrasistoli e quelli che NON avvertono extrasistoli. Per quest'ultimo potrebbero essere efficaci farmaci psicotropi tipo alprozalam (Xanex, alzolam, ecc.). Non modificheranno il numero di extrasistoli, ma influenzeranno in modo significativo la percezione delle extrasistoli e la qualità della vita.
1.3. Le tachicardie reciproche (nodo AV, sindrome di WPW, flutter atriale di tipo 1) vengono trattate con ablazione intracardiaca transvenosa con radiofrequenza. L'efficacia del metodo è vicina al 100%. Questa non è un'operazione nel senso comune del termine, perché... non vengono effettuate incisioni, solo l'anestesia locale (nei siti delle punture vascolari). La mortalità dovuta a tale intervento è praticamente assente. Tra le possibili complicanze, la più comune (dallo 0,5 al 5%) è l'induzione artificiale del blocco AV seguito dall'eventuale impianto di un pacemaker. Il trattamento farmacologico preventivo delle tachicardie reciproche è significativamente PERICOLOSO rispetto all’ablazione con radiofrequenza.
1.4. Tachicardie focali e trigger. L'approccio al trattamento è individuale in ciascun caso.
1.5. Fibrillazione atriale e flutter atriale di tipo 2. Diverse newsletter successive saranno dedicate a questi disturbi del ritmo.
2. Tachiaritmie ventricolari.
2.1. È necessario misurare l'intervallo QT su un elettrocardiogramma, perché Per la sindrome del QT lungo, alcuni farmaci (amiodarone) non possono essere utilizzati. Nella variante Brady della sindrome del QT lungo è indicato l'impianto di un pacemaker (DDD). Negli altri casi è consigliabile l'assunzione di beta-bloccanti (metoprololo o atenololo) e/o l'impianto di un cardioverter-defibrillatore (un dispositivo che produce una defibrillazione elettrica immediatamente quando si verifica una tachicardia ventricolare). Il costo di un defibrillatore cardioverter impiantabile parte da 12.000 dollari, quindi in Russia, purtroppo, questa procedura non è alla portata di tutti.
2.2. Le extrasistoli ventricolari delle classi Lown-Wolf-Ryan basse non richiedono un trattamento speciale. Il trattamento delle extrasistoli ventricolari con antiaritmici (eccetto beta-bloccanti e amiodarone) è più pericoloso del NON trattamento. QT. Nel trattamento delle extrasistoli ventricolari di grado elevato secondo Lown-Wolff-Ryan è preferibile l'impianto di un defibrillatore cardioverter.
2.3. Per trattamento preventivo Per la tachicardia ventricolare, oltre alle misure per trattare la malattia di base, vengono utilizzati beta-bloccanti (metoprololo o atenololo), amiodarone e/o l'impianto di un defibrillatore cardioverter. L'amiodarone è controindicato in presenza di sindrome a lungo termine. QT . Il più efficace in termini di prognosi è l'impianto di un defibrillatore cardioverter.
Le persone moderne sono spesso esposte a stress, emotivo e sforzo fisico eccessivo, e quindi il problema della tachicardia non passa in secondo piano, ma anzi diventa rilevante ai nostri tempi. I medici affermano che la tachicardia preoccupa circa l'11% delle persone che vivono sul pianeta. Ragioni che causano questa patologia, così tanti. È da loro che dipende in un modo o nell'altro il trattamento di una persona con la tachicardia. caso specifico. Parliamo quindi di cos’è la tachicardia, cos’è e come trattare una persona per migliorare il suo benessere.
Cos’è la tachicardia e quali sono i suoi sintomi?
La tachicardia è un battito rapido del cuore. Se parliamo della frequenza cardiaca normale (frequenza cardiaca) al minuto, allora è di 60-80 battiti. Se questi indicatori vengono superati, sorge la questione della tachicardia. I principali sintomi della malattia includono quanto segue:
Dolore nella zona del torace;
vertigini e oscuramento degli occhi;
perdita di coscienza a breve termine;
battito cardiaco accelerato a riposo, che dura da alcuni minuti a due o tre ore (a volte di più).
Tachicardia: quali sono le tipologie?
La malattia si presenta in due forme: tachicardia fisiologica e patologica. Il primo avviene in un contesto di stress, ansia, stati emotivi, aumento della temperatura corporea o ambiente, bere grandi quantità di alcol o bevande contenenti caffeina. La seconda forma è divisa in diversi tipi e segnala l'insorgenza di alcuni problemi nel corpo, si sviluppa a causa di malattie congenite e acquisite del cuore o di altri organi.
Cause della tachicardia
Portare allo sviluppo della malattia seguenti stati, osservato in corpo umano:
disturbi autonomici;
malattie del sistema endocrino;
la presenza di intossicazione del corpo;
utilizzo bevande alcoliche in grandi quantità, fumare;
varie malattie infettive;
patologie cardiache (congenite e acquisite);
anemia che si verifica in forma acuta o forma cronica;
insufficienza respiratoria;
menopausa;
la presenza di nevrosi o psicosi.
Quando non dovresti esitare a consultare un medico?
Se una persona che soffre di tachicardia riscontra un peggioramento delle sue condizioni, dovrebbe consultare immediatamente un medico. Questo dovrebbe essere fatto se:
Gli attacchi di tachicardia cominciarono a ripresentarsi più spesso, la loro intensità aumentava o la loro durata aumentava;
Durante gli attacchi, il dolore cominciò ad apparire Petto, mancanza di respiro o vertigini;
si osserva gonfiore degli arti inferiori;
c'era una sensazione di pesantezza nell'ipocondrio a destra;
comparvero attacchi di asma cardiaca.
Come sbarazzarsi della tachicardia?
Medicinali e non solo...
Tachicardia cronica natura patologicaè uno dei sintomi di altre malattie. Ecco perché, per eliminare la tachicardia, è necessario prima trattare la malattia che la provoca.
Per cominciare, dovresti riconsiderare menù giornaliero eliminando dalla dieta le bevande il cui consumo provoca un battito cardiaco accelerato. Questo è caffè, tè preparato forte, tipi diversi alcol. Non dovresti nemmeno mangiare troppo; devi mangiare spesso, ma le porzioni dovrebbero essere piccole.
Succede che la tachicardia scompare senza farmaci. Questo accade tra le persone giovani e di mezza età che hanno rivisto e modificato il proprio stile di vita.
Se il battito cardiaco accelerato è causato da una patologia cardiaca, è necessario visitare un cardiologo e sottoporsi esame completo, dopo di che il medico prescriverà un trattamento.
Se viene provocata tachicardia situazione stressante, quindi devi prendere sedativi.
In presenza di sovrappeso- rimuovere dalla dieta cibi ad alto contenuto calorico, mangiare più frutta e verdura e fare attività fisica.
La terapia farmacologica viene prescritta dal medico dopo aver studiato i risultati dell'elettrocardiogramma. Di norma, il medico può prescriverlo medicinali, come: reserpina, verapamil, pulsanorma, beta bloccanti, digossina. È importante ricordare che solo il medico può scegliere il farmaco giusto, tenendo conto delle manifestazioni individuali di tachicardia e della presenza di malattie concomitanti.
Ricette della medicina tradizionale nella lotta contro la tachicardia
Offerte di medicina alternativa un gran numero di ricette da piante medicinali per la cura vari disturbi. Ce ne sono anche per combattere le palpitazioni cardiache. Diamo un'occhiata ad alcuni di loro.
1. Adone aiuta. La ricetta è molto semplice: devi aggiungere un cucchiaino di adone primaverile a un bicchiere di acqua bollente e far bollire per un quarto d'ora. Quindi lasciare il brodo fino a completo raffreddamento sotto il coperchio chiuso, filtrare e prendere un cucchiaio più volte al giorno.
2. Il più efficace e per lungo tempo famosa medicina per la tachicardia si usa il biancospino. Per ottenere un infuso è necessario prendere un cucchiaio colmo di fiori di biancospino e versare 300 ml di acqua bollente, lasciare agire per 25 minuti. Chiuso, dopodiché puoi assumere 100 ml 3 volte al giorno. Continuare a prendere l'infusione fino alla scomparsa dei sintomi.
3. Molto buon risultato dà l'uso di tale ricetta. Dovresti prendere i seguenti ingredienti: limone medio (4 pezzi), mandorle (18), foglie geranio da interno(16), 250 ml di miele, tintura di valeriana e biancospino (10 grammi ciascuno), grani di canfora (6). Tutti i componenti elencati devono essere posti in un mixer per frullare e ottenere una massa più o meno omogenea. La miscela risultante va conservata in frigorifero, assumendone un cucchiaio al mattino, subito dopo il risveglio.
Perché la tachicardia cardiaca è pericolosa?
La tachicardia comporta un certo rischio per la salute umana, perché durante gli attacchi il cuore funziona in modo accelerato, come si suol dire, per usurarsi. Quali cambiamenti possono verificarsi con questa patologia?
1. Se la tachicardia dura a lungo, anche in cuore sano si sviluppa insufficienza cardiaca tachicardia prolungata può portare allo sviluppo di insufficienza cardiaca, diminuzione della pressione sanguigna e altri disturbi del ritmo.
2. È possibile sviluppare un infarto e una malattia coronarica a causa di disturbi che si verificano nell'afflusso di sangue al muscolo cardiaco.
3. Se la tachicardia appare in un paziente affetto da insufficienza cardiaca, esiste il rischio di sviluppare edema polmonare, nonché di disturbo acuto afflusso di sangue al cervello.
4. Un pericolo particolare della tachicardia è che è possibile sviluppare una complicanza così grave come il tromboembolia dell'arteria polmonare o dei vasi cerebrali.
5. Se a un paziente viene diagnosticato un infarto miocardico e sviluppa tachicardia ventricolare, questa condizione può provocare la fibrillazione ventricolare del cuore e causare morte improvvisa.
Prevenzione della tachicardia
Prevenire lo sviluppo della tachicardia consiste innanzitutto nel trattare la malattia che provoca un battito cardiaco accelerato. Dovresti anche essere esaminato periodicamente per identificarlo malattie croniche E trattamento tempestivo. Tali focolai di infiammazione includono:
Denti affetti da carie o che necessitano di estrazione;
gengive doloranti;
malattie nasofaringee,
malattia sistema genito-urinario e altri.
aterosclerosi dei vasi cardiaci.
Per riassumere, va notato che il paziente può liberarsi della tachicardia se trattamento complesso prescritto da un medico ed effettuato sotto il suo controllo. L'automedicazione della tachicardia, come qualsiasi altra malattia, può portare a conseguenze indesiderabili. Il processo di trattamento comprende:
Utilizzo farmaci;
Erbe medicinali e altri componenti della medicina tradizionale;
arricchire il corpo con vitamine;
ammissione a a scopo preventivo biologicamente additivi attivi;
effettuare cure sanatoriali;
nutrizione equilibrata.
Conclusione
Abbiamo parlato della malattia tachicardia, se sia pericolosa, ne abbiamo discusso. Naturalmente, qualsiasi malattia è pericolosa per il nostro corpo e richiede un controllo tempestivo. operatori sanitari.
Ultimo consiglio: solo il medico dovrebbe trattare la tachicardia nelle donne in gravidanza e nei bambini.